Serviços Personalizados
Journal
Artigo
Indicadores
-
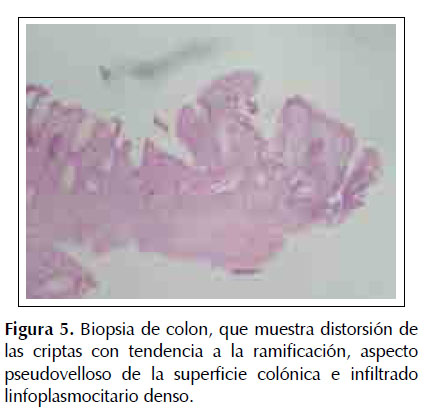
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista de Gastroenterología del Perú
versão impressa ISSN 1022-5129
Rev. gastroenterol. Perú vol.36 no.2 Lima abr./jun. 2016
REPORTES DE CASOS
Asociación entre colitis ulcerativa y colangitis esclerosante primaria
Association between ulcerative colitis and primary esclerosing cholangitis
Victor Aguilar Sanchez1a, Patricia Guzman Rojas2b, Eduar Bravo Paredes3c,2d, Cristian Rios Perez2b
1 Gastroenterología Hospital Antonio Lorena. Cusco, Perú.
2 Universidad Peruana Cayetano Heredia. Lima, Perú.
3 Hospital Nacional Cayetano Heredia. Lima, Perú.
a Medico asistente; b Medico egresado; c Gastroenterólogo; d Docente
RESUMEN
La Colitis Ulcerativa (CU) está asociada a la Colangitis Esclerosante primaria (CEP) en 80% de los casos y esta concurrencia entre CEP y CU es mayor en comparación con la enfermedad de Crohn. Sin embargo, la prevalencia de CEP en pacientes con CU es sólo 2,9% en Latinoamérica. Presentamos el caso de una paciente mujer que presenta un cuadro caracterizado por diarrea crónica de un año de evolución, asociado a sensación de alza térmica, ulceras orales y pérdida de peso. En los exámenes auxiliares se encuentra una fosfatasa alcalina, GGT, TGO y TGP elevados por ello se decide realizar una ecografía abdominal encontrándose hepatomegalia. En el examen de colonoscopia se encuentran hallazgos compatibles con colitis ulcerativa. Entonces se realiza una colangioresonancia debido al diagnóstico de CU y las anormalidades en los valores de función hepática; diagnosticándose CEP asociada a CU. Es así que la paciente recibe tratamiento con sulfazalasina que se suspende por efecto adverso, iniciándose prednisona y azatioprina. La paciente es dada de alta con el tratamiento ya descrito y tiene buena evolución clínica. Se decide reportar el presente caso debido a que es el segundo caso reportado en el Perú, siendo esta asociación poco frecuente en el hemisferio sur.
Palabras clave: Colitis ulcerosa; Colangitis esclerosante; Colitis (fuente: DeCS BIREME).
ABSTRACT
Ulcerative Colitis (UC) is associated to Primary Sclerosing Cholangitis (PSC) in 80% of cases, and this association is more common than the one with Crohn’s disease. Nevertheless, the prevalence of PSC in patients with UC is only 2.9% in Latin America. We present the case of a female patient who presents a clinical history characterized for chronic diarrhea of one year of evolution, associated to fever, oral ulcers and loss of weight. In the laboratory results there is an elevation in the following: alkaline phosphatase, GGT, ALT and AST, for that reason we decide to do an abdominal ultrasound finding a hepatomegaly. In the colonoscopy we found an ulcerative colitis. Later, we do a magnetic resonance cholangiopancreatography, because of the diagnosis of UC and the abnormalities at the liver function tests, diagnosing PSC associated to UC. At that moment, the patient starts treatment with sulfasalazine that is stopped because of an adverse effect, starting prednisone and azathioprine. The patient then is discharged with the medication already mentioned and has a favorable clinical outcome. We decide to report the case because is the second reported case in Peru, being this association not commonly found in the South hemispheric.
Key words: Colitis, ulcerative; Cholangitis, sclerosing; Colitis (source: MeSH NLM).
INTRODUCCIÓN
La Colitis Ulcerativa (CU) es la forma más común de enfermedad inflamatoria Intestinal en todo el mundo. Generalmente es una enfermedad que sólo afecta la mucosa intestinal y que clínicamente se caracteriza por la presencia de diarreas sanguinolentas acompañadas o no de moco. Frecuentemente las diarreas tienen un inicio gradual seguidos de periodos de remisión espontanea. La enfermedad activa se manifiesta como una inflamación de la mucosa rectal (proctitis) y en algunos casos se disemina por todo el resto del colon. Dentro de las complicaciones agudas de la CU se encuentran el sangrado y el megacolon tóxico, mientras que la displasia epitelial y el cáncer de colon son complicaciones de la fase crónica de la enfermedad (1). Además, la presencia de manifestaciones extraintestinales es relativamente frecuente (30% de los casos) (1), dentro de éstas las manifestaciones hepatobiliares son: la colelitiasis, Colangitis Esclerosante Primaria, Esteatosis hepática, hepatitis autoinmune, amiloidosis hepática, etc. (2).
Por otra parte, la colangitis Esclerosante Primaria (CEP) es una enfermedad crónica caracterizada por la inflamación y fibrosis de los ductos biliares. La CEP tiene un curso clínico muy variable con síntomas generales (fatiga, ictericia, prurito, dolor abdominal y pérdida de peso); Sin embargo, la mayoría de los casos progresa hacia el trasplante hepático. Se ha evidenciado que la CEP incrementa el riesgo para desarrollar neoplasias como el colangiocarcinoma cáncer colorectal, carcinoma hepatocelular, carcinoma pancreático, cáncer hepatobiliar (3).
Presentamos a continuación el caso de una paciente con colitis ulcerativa, quien luego de las alteraciones en los valores de función hepática es diagnosticada con colangitis esclerosante primaria, siendo de particular interés que nuestra paciente no presente ningún síntoma o signo hepatobiliar previo.
CASO CLÍNICO
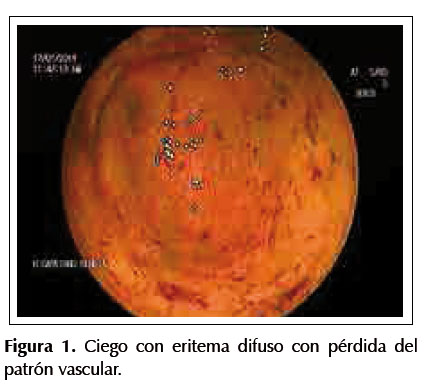
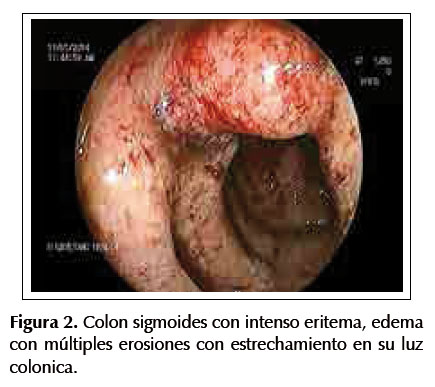
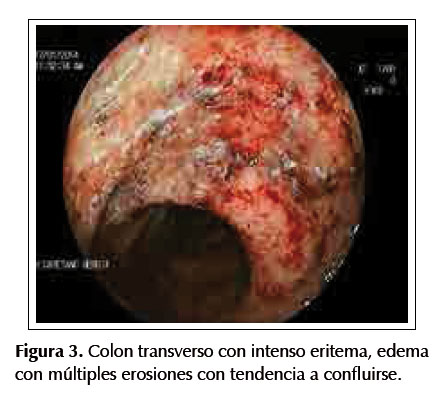
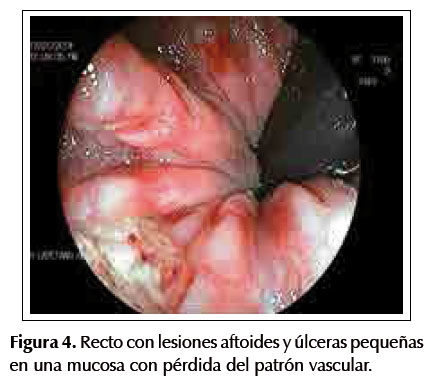
Paciente mujer de 27 años sin antecedentes médicos de importancia, presenta un año de deposiciones liquidas de manera intermitente, luego de lo cual se agregan rectorragia y dolor abdominal. Una semana antes del ingreso al hospital presenta sensación de alza térmica y úlceras orales, acompañando a lo largo de la enfermedad una pérdida de peso de 10 kilos, con apetito disminuido. Al examen físico, las funciones vitales se encuentran estables, con una presión arterial en 90/60 mmHg, frecuencia cardiaca en 90 latidos por minuto y una frecuencia respiratoria en 18 respiraciones por minuto, asimismo la piel se encuentra pálida y en la cavidad oral se evidencia una lengua con lesiones aftoides, cabe resaltar, que el examen abdominal se encuentra dentro de límites normales. Los valores de laboratorio son los siguientes: Hemoglobina en 8,1 gr/dL, leucocitos en 10 170/mm3, plaquetas en 1 117 000, proteínas totales en 8,6 gr/dL, albúmina en 4 gr/dL. Dentro de las pruebas de función hepática se hallan: bilirrubina total en 0,8, fosfatasa alcalina en 1237, Gammaglutamiltransferasa en 389, TGO en 40 y TGP en 65 y VSG en 20, además con pruebas de VIH y HTLV-1 negativas. A causa de la historia de diarrea crónica se decide ordenar los siguientes estudios en heces: parasitológico x3 con resultado negativo, coprofuncional con reacción inflamatoria positiva y un coprocultivo negativo. Se realiza entonces una ecografía abdominal en donde se evidencia una hepatomegalia sin dilatación de vías biliares intra ni extrahepáticas. Por otro lado, una endoscopia digestiva alta es ejecutada, la cual no muestra anormalidades; sin embargo, la colonoscopia efectuada muestra una pérdida de patrón vascular desde el recto hasta el ciego, con presencia de mucosa eritematosa, friable y presencia de múltiples erosiones con sangrado espontáneo escaso, compatible con una pancolitis (Figuras 1, 2, 3 y 4). Las biopsias de colon no revelaron la presencia de bacterias, virus u hongos, pero si distorsión de las criptas colónicas con tendencia a ramificarse e infiltrado linfoplasmocitario denso (Figura 5), llegándose al diagnóstico de colitis ulcerativa.
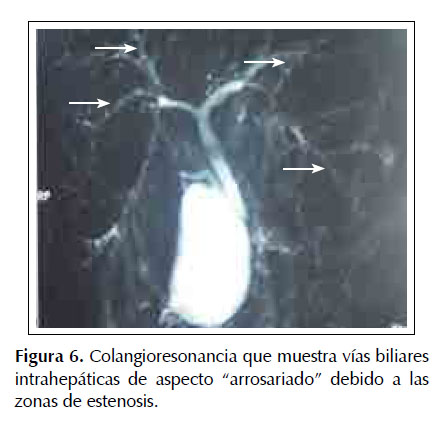
Debido al diagnóstico de colitis ulcerativa asociada a las anormalidades en las pruebas de función hepática, se decide realizar una colangioresonancia, la cual reveló zonas estenóticas y dilataciones multifocales en la vía biliar intrahepática (Figura 6). Con dichos hallazgos se realiza el diagnóstico de colangitis esclerosante primaria asociada a colitis ulcerativa, luego de lo cual se procede a indicar sufazalazina con dosis en ascenso, la cual se suspende debido a que la paciente presenta efecto adverso con rash dérmico, entonces se inicia tratamiento con prednisona 1 mg/kg dosis en descenso, azatioprina en 2 mg/kg y posteriormente ácido ursodeoxicólico 15-20 mg/ kg. La paciente es dada de alta con el tratamiento previamente descrito y presenta evolución clínica favorable, evidenciada en los seguimientos mensuales que se le realiza por un año y medio después de la hospitalización.
DISCUSIÓN:
La Colangitis esclerosante primaria (CEP) esta comúnmente asociada a la enfermedad inflamatoria intestinal (EII), particularmente a la colitis ulcerativa (CU), siendo en las últimas décadas esta asociación más frecuente (3). Diversos estudios clínicos acerca de la asociación CEP-EII han encontrado características clínicas, colonoscópicas e histopatológicas diferentes a las de los pacientes que sólo poseen CEP; por ejemplo, se ha demostrado que la asociación CEP-EII está frecuentemente caracterizada por "backwash" ileitis y no involucra el recto, mostrando además una peor tasa de sobrevida y de mayor riesgo de desarrollo de cáncer colorectal (4,5).
Existen estudios que muestran incidencias de EII en pacientes con CEP de alrededor de 68,9% (4); sin embargo, se ha llegado a reportar de hasta un 80% (6). Dentro de éstos pacientes, la CU corresponde al 7580% de los casos (3) y en el caso inverso, sólo del 3 al 10% de pacientes con CU desarrollarán CEP (7,8) a lo largo de sus vidas, es así que Ter y col. encontraron una prevalencia de sólo 2,9% de CEP en pacientes con CU en Latinoamérica (9). En la literatura nacional encontramos sólo un reporte de caso (10) en 1999, en donde se encontró dicha asociación que inició con sintomatología propia de CU como en nuestro paciente, no obstante acompañado de una CEP sintomática.
La edad de la paciente fue de 27 años, y fue una paciente del sexo femenino, lo cual difiere de lo ya comentado en la literatura (4) en donde se evidencia un pico de enfermedad de pacientes del sexo masculino en sus 20 años, mientras que existe otro pico de enfermedad caracterizado por pacientes mujeres en sus 50 años. Además, en la revisión sistemática realizada por Gizard et al. (2) en el año 2013 encuentran que el ratio hombre/mujer varia de 65/35 hasta 70/30. Asimismo, cabe resaltar que en el estudio de Halliday (11) se encontró que esta predominancia masculina no se mantenía con la asociación CEP/Enfermedad de Crohn.
La presentación clínica de pacientes con CEP/ CU es usualmente asintomática y se desarrolla de manera independiente del CEP. Contrariamente, los pacientes con CEP y la enfermedad de Crohn tienen una presentación clínica muy similar a pacientes que presentan solo la enfermedad de Crohn (11). Tal y como muestra un estudio realizado en 2008, un 41% de pacientes fueron diagnosticados con CEP en un periodo asintomático, teniendo alguno de ellos una enfermedad hepática avanzada al momento del diagnóstico (9). Debido a la ausencia de síntomas, tal y como presentó nuestra paciente, la presencia de una fosfatasa alcalina permanentemente elevada en un paciente con CU requiere estudios adicionales, particularmente en pacientes con pancolitis (4,5), el cual es un fenotipo característico.
Estudios previos han mostrado que los pacientes con CEP/CU presentan un mayor riesgo de desarrollar neoplasias comparado con los pacientes que solo tienen CU (12-15). Claessen et al. demostraron que el riesgo de desarrollar carcinoma colorectal incrementa de 2% a 14% en presencia de CEP/CU en un periodo de 10 años (14), mientras que en otro trabajo se evidencia un riesgo acumulativo a los 25 años de cáncer colorectal de 23,4% en la asociación CEP/CU versus 0% en el grupo control, siendo la CEP el único factor de riesgo independiente para el desarrollo de cáncer colorectal (16).
En cuanto a la terapia de la CEP, la guía americana de estudios del hígado (AASLD) y la sociedad europea no avalan la administración de ácido ursodeoxicólico; sin embargo, tal y como en nuestro caso, diversos hepatólogos alrededor del mundo lo utilizan, sin evidencia alguna (3). El único tratamiento que prueba prolongar la sobrevivencia en CEP es el trasplante hepático con una tasa de supervivencia a los 5 años de un 80%, pero la CEP recurre en el hígado donado en el 25% de los pacientes, a los 5 años posterior al trasplante (17,18).
Decidimos reportar el presente paciente debido a la poca frecuencia que se encuentra de la asociación Colitis ulcerativa / Colangitis Esclerosante Primaria en nuestro país, además de sugerir la búsqueda de colangitis esclerosante primaria en cualquier paciente con colitis ulcerativa que presente ictericia y/o valores anormales de pruebas hepáticas. Para, de ese modo, empezar un tratamiento temprano especifico.
Conflictos de intereses: No existen conflictos de interés.
BIBLIOGRAFÍA
1. Danesse S, Fiocchi C. Ulcerative colitis . N Engl J Med. 2011;365(18):1713-25. [ Links ]
2. Gizard E, Ford A, Bronowicki J-P, Peyrin-Biroulet L. Systematic review: the epidemiology of the hepatobiliary manifestations in patients with inflammatory bowel disease . Aliment Pharmacol Ther. 2014;40(1):3-15. [ Links ]
3. Williamson KD, Chapman RW. Primary sclerosing cholangitis: a clinical update . Br Med Bull. 2015;114(1):53-64. [ Links ]
4. Sano H, Nakazawa T, Ando T, Hayashi K, Naitoh I, Okumura F, et al. Clinical characteristics of inflammatory bowel disease associated with primary sclerosing cholangitis . J Hepatobiliary Pancreat Sci. 2011;18(2):154-61. [ Links ]
5. Loftus EV Jr, Harewood GC, Loftus CG, Tremaine WJ, Harmsen WS, Zinsmeister AR, et al. PSC-IBD: a unique form of inflammatory bowel disease associated with primary sclerosing cholangitis. Gut. 2005;54(1):91-6. [ Links ]
6. Wang R, Leong RW. Primary sclerosing cholangitis as an independent risk factor for colorectal cancer in the context of inflammatory bowel disease: a review of the literature . World J Gastroenterol. 2014;20(27):8783-9. [ Links ]
7. Schrumpf E, Elgjo K, Fausa O, Gjone E, Kolmannskog F, Ritland S. Sclerosing cholangitis in ulcerative colitis . Scand J Gastroenterol. 1980;15(6):689-97. [ Links ]
8. Olsson R, Danielsson A, Jarnerot G, Lindstrom E, Loof L, Rolny P, et al. Prevalence of primary sclerosing cholangitis in patients with ulcerative colitis . Gastroenterology. 1991;100(5 Pt 1):1319-23. [ Links ]
9. Terg R, Sambuelli A, Coronel E, Mazzuco J, Cartier M, Negreira S, et al. Prevalence of primary sclerosing cholangitis in patients with ulcerative colitis and the risk of developing malignancies. A large prospective study . Acta Gastroenterol Latinoam. 2008;38(1):26-33. [ Links ]
10. Tagle M, Bussalleu A. Cirrosis hepática debida a colangitis esclerosante primaria asociada a colitis ulcerativa . Rev Gastroenterol Peru. 1999;19(3):230-4. [ Links ]
11. Halliday JS, Djordjevic J, Lust M, Culver EL, Braden B, Travis SP, et al. A unique clinical phenotype of primary sclerosing cholangitis associated with Crohn’s disease . J Crohns Colitis. 2012;6(2):174-81.
12. Broome U, Lofberg R, Veress B, Eriksson LS. Primary sclerosing cholangitis and ulcerative colitis: evidence for increased neoplastic potential . Hepatology. 1995;22(5):1404-8. [ Links ]
13. Kornfeld D, Ekbom A, Ihre T. Is there an excess risk for colorectal cancer in patients with ulcerative colitis and concurrent primary sclerosing cholangitis? A population based study . Gut. 1997;41(4):522-5. [ Links ]
14. Claessen MM, Vleggaar FP, Tytgat KM, Siersema PD, Van Buuren HR. High lifetime risk of cancer in primary sclerosing cholangitis . J Hepatol, 2009;50(1):158-64. [ Links ]
15. Navaneethan U, Kochhar G, Venkatesh PG, Lewis B, Lashner BA, Remzi FH, et al. Duration and severity of primary sclerosing cholangitis is not associated with the risk of neoplastic changes in the colon in patients with ulcerative colitis . Gastrointest Endosc. 2012;75(5):1045-54. [ Links ]
16. Sokol H, Cosnes J, Chazouilleres O, Beaugerie L, Tiret E, Poupon R, et al. Disease activity and cancer risk in inflammatory bowel disease associated with primary sclerosing cholangitis . World J Gastroenterol. 2008;14(22):3497-503. [ Links ]
17. Moncrief KJ, Savu A, Ma MM, Bain VG, Wong WW, Tandon P. The natural history of inflammatory bowel disease and primary sclerosing cholangitis after liver transplantation--a single- centre experience . Can J Gastroenterol. 2010;24(1):40-6. [ Links ]
18. Fosby B, Karlsen TH, Melum E. Recurrence and rejection in liver transplantation for primary sclerosing cholangitis . World J Gastroenterol. 2012;18(1):1-15. [ Links ]
Correspondencia:
Víctor Aguilar Av. Libertad bb-2 Santiago- Cusco
E-mail: vicoaguilars@hotmail.com
Recibido: 26-10-2015
Aprobado: 29-1-2016