Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú vol.37 no.1 Lima ene./mar. 2017
ARTÍCULOS ORIGINALES
Impacto de las complicaciones infecciosas postoperatorias en la sobrevida a largo plazo de pacientes gastrectomizados por carcinoma gástrico avanzado con intención curativa
Impact of infectious postoperative complications in the long term survival of patients gastrectomized for gastric carcinoma with curative intent
Sarita Elena Salazar Abad1a, Juan Alberto Díaz Plasencia1,2b, Edgar Fermín Yan-Quiroz1c, Pamela Calvanapon Prado1a, Norma Marín-Córdova1a, Katherine Churango Barreto1a
1 Universidad Privada Antenor Orrego. Trujillo, Perú.
2 Instituto Regional de Enfermedades Neoplásicas "Luis Pinillos Ganoza". Trujillo, Perú.
a Egresado, Médico Cirujano; b Docente, Doctor en Medicina; c Cirujano Oncólogo
RESUMEN
Objetivo: Comprobar el impacto de las complicaciones infecciosas postoperatorias en la sobrevida a largo plazo de pacientes gastrectomizados por carcinoma gástrico con intención curativa. Materiales y métodos: El presente estudio de cohortes evaluó una serie de 79 pacientes con diagnóstico de carcinoma gástrico avanzado resecable con intención curativa. Se agruparon a su vez: Grupo A (N=28): Pacientes con complicaciones infecciosas postoperatorias y Grupo B (N=51): Pacientes que no presentaron complicaciones infecciosas postoperatorias. El estudio abarcó los años 2008-2013. Resultados: En el grupo A, las tasas de sobrevida a 1, 3 y 5 años fueron de 74%, 74% y 47,6% respectivamente. En el grupo B, las tasas de sobrevida a 1, 3 y 5 años fueron de 80,3%, 56% y 49,8% respectivamente (p=0,365). Las principales complicaciones infecciosas postoperatorias no relacionadas con la técnica quirúrgica fue la neumonía (20,3%), seguida de infección del tracto urinario (3,8%). Las principales complicaciones infecciosas postoperatorias relacionadas con la técnica quirúrgica fue la sepsis (n=5), dos de estos pacientes presentaron de dehiscencia de anastomosis esofagoyeyunal, dos presentaron fístula gastroyeyunal, uno fístula enterocutánea y por último un paciente presentó absceso y necrosis de tejido peripancreático. Conclusiones: No hubo un impacto en la sobrevida a 5 años en pacientes con complicaciones infecciosas postoperatorias post gastrectomía con intención curativa. Sin embargo, más estudios adicionales deberían efectuarse.
Palabras clave: Cáncer gástrico; Morbilidad; Sobrevida (fuente: DeCS BIREME).
ABSTRACT
Objective: To determine the impact of postoperative infectious complications in the long term survival of patients gastrectomized for gastric carcinoma with curative intent. Materials and methods: The present cohort study evaluated a series of 79 patients diagnosed with resectable advanced gastric carcinoma with curative intent. They were grouped in: Group A (N=28): patients with postoperative infectious complications and Group B (N=51): patients who did not develop postoperative infectious complications. The study covered the years 2008-2013. Results: In group A, the survival rates at 1, 3 and 5 years was 74%, 74% and 47.6% respectively. In group B, the survival rates at 1, 3 and 5 years was 80.3%, 56% and 49.8% respectively (p=0.365). The main postoperative infectious complications not related to the surgical technique were pneumonia (20.3%), followed by urinary tract infection (3.8%). The main postoperative infectious complications related to surgical technique was sepsis (n=5), two of which were related to dehiscence esophagojejunal anastomosis, two bye gastroyeyunal fistula, another bye enterocutaneous fistula and one patient who presented abscess and necrosis peripancreatic’s tissue. Conclusions: There was no impact on survival at 5 years in patients with postoperative infectious complications after gastrectomy with curative intent. However, further studies should be carried over.
Keywords: Stomach neoplasms; Morbidity; Survivorship (source: MeSH NLM).
INTRODUCCIÓN
Las infecciones nosocomiales, luego de cirugía mayor para cánceres gastrointestinales, son las complicaciones más frecuentes a pesar de los avances considerables en las áreas de prevención, diagnóstico, y terapia. Las complicaciones debido a infección post-operatoria aumentan el costo del tratamiento, ocasiona retraso del tratamiento adyuvante, alteran la calidad de vida, y puede estar asociada con mortalidad prematura (1,2).
Desde entonces, algunos investigadores (3-5) han informado que las complicaciones médicas y postoperatorias pueden contribuir a una alta tasa de recurrencia y a un pronóstico desfavorable a largo plazo en la supervivencia de varias neoplasias tales como el cáncer cervical, cáncer colorrectal, y esofágico. Más recientemente, ha habido un incremento que las complicaciones postoperatorias debido a la infección, por lo general causada por la filtración o fuga de la anastomosis, luego de cirugía colorrectal, asociándose significativamente con la sobrevida a largo plazo (6-14).
Tsujimoto et al. (15) evaluaron a 1332 pacientes en quienes se realizó gastrectomía con intención curativa en el National Defense Medical College Hospital de Tokorozawa, Saitama, Japón durante el período 1986- 2005. Dicha población fue divida en dos grupos: a) Pacientes con complicación infecciosa postoperatoria (n=141) y b) Pacientes que no presentan complicación infecciosa postoperatoria (n=1191). Dicho estudio indica que, de las complicaciones infecciosas postoperatorias, solamente la fuga anastomótica se asoció con una pobre sobrevida a largo plazo. Ello podría deberse al incremento del accionar de los factores biológicos innatos durante la infección como las producidas por las bacterias causantes de la infección, los que activan directamente las células cancerosas haciendo que estas proliferen y adquieran un potencial metastásico. El estudio Japónes también añade que luego de una gastrectomía con intención curativa, el estadio que más se ve afectado en la sobrevida a 5 años, por la presencia de complicaciones infecciosas postoperatorias, es el estadio III, alcanzando los pacientes no complicados y complicados tasas de 55,6% y 38,6% respectivamente (p=0,03)
Tradicionalmente se evalúa el impacto de la invasión de la pared gástrica, el compromiso ganglionar regional y el tipo de tratamiento quirúrgico en la sobrevida a largo plazo de pacientes con carcinoma gástrico avanzado (16-20). Sin embargo, muchas veces se obvia como es que la sobrevida a largo plazo se ve influenciada con las complicaciones infecciosas que se originan luego de una cirugía potencialmente curativa. Identificar el real impacto de esta variable nos permitirá tener un conocimiento más cabal del curso de la sobrevida agregando más variables a esta ecuación y no solamente las tradicionales que en realidad no son del todo completas y adecuadas.
MATERIALES Y MÉTODOS
Se evaluó a 104 pacientes de ambos sexos, mayores de 18 años, con diagnóstico clínico y anátomo-patológico de carcinoma gástrico avanzado resecable (tumor invade muscular propia) sometidos a gastrectomía más linfadenectomía D1 y D2 (censo muestra) atendidos en Instituto Regional de Enfermedades Neoplásicas del Norte "Luis Pinillos Ganoza" de Trujillo, Perú durante el periodo de enero del 2008 al noviembre del 2013. Sin embargo, de acuerdo a los criterios de selección, que incluyó solo pacientes con intención curativa (resección R0) esta cifra se redujo a 79 pacientes.
Los 79 pacientes con diagnóstico de carcinoma gástrico avanzado resecable con intención curativa se agruparon a su vez: Grupo A (N=28): Pacientes con complicaciones infecciosas postoperatorias y Grupo B (N=51): pacientes que no presentaron complicaciones infecciosas postoperatorias.
Definiciones operacionales
Complicaciones debido a la infección postoperatoria (15). El presente estudio incluyó las siguientes complicaciones infecciosas postoperatorias:
- Neumonía nosocomial: fiebre con infiltrado en la radiografía de tórax.
- Enterocolitis: fiebre con diarrea y las pruebas microbiológicas.
- Infección del sitio operatorio: dolor, eritema, secreción purulenta, dehiscencia de la herida, fiebre (17).
- Dehiscencia de la anastomosis: identificación radiográfica o por sospecha clínica.
- Absceso intraperitoneal o intraabdominal: se definió como la presencia de colección de pus o material infectado confirmado por ecografía, tomografía o encontrado secundariamente en una laparotomía (18).
Operación curativa. La efectuada en pacientes sin diseminación peritoneal o metástasis hepática o en quienes no se encontró ninguna invasión por cáncer, macroscópicamente como microscópicamente en el borde de sección proximal o distal y en quienes una resección combinada fue efectuada aún si el cáncer invadió estructuras adyacentes (R0).
Procedimiento de obtención de datos
Se revisaron los archivos y los números de historia clínica del Servicio de Estadística. Se acudió al archivo de historias clínicas. Se comprobó los criterios de inclusión y exclusión. Se registró los datos en una ficha de recolección que incluyó datos demográficos, hallazgos clínicos al momento de la admisión, exámenes auxiliares, estadiaje de la enfermedad, tipo de cirugía, fecha de la operación, transfusión sanguínea tipo de tratamiento adyuvante, hallazgos histopatológicos, localización y tamaño de la lesión, morbimortalidad operatoria.
Procesamiento y análisis de información
El presente estudio evaluó a 79 pacientes sometidos a gastrectomía más linfadenectomía con intención curativa en el Instituto Regional de Enfermedades Neoplásicas entre el 1º de enero del 2008 y el 31 de diciembre del 2013 y para efectos del cálculo de la sobrevida actuarial de Kaplan Meier se fijó un período de seguimiento mínimo de un año (31 de diciembre del 2014) y máximo de 7 años (Figura 1).
La prueba de long rank se utilizó para contrastar si existió o no diferencia entre las curvas de sobrevida obtenidas para cada grupo de estudio. Se aceptó la hipótesis alterna si el valor de p obtenido es menor de 0,05 (p<0,05). Se utilizó los paquetes estadísticos SPSS
v.17.0. y Epiinfo v. 2000.
Aspectos éticos
En el presente trabajo de investigación, se guardó con estricta confidencialidad los datos de los pacientes en estudio, asimismo solo sirvió con fines académicos. Se contó con la aprobación del Comité Permanente de Investigación de la Universidad Privada Antenor Orrego.
RESULTADOS
Características clínicas de pacientes con carcinoma gástrico avanzado resecable
La edad promedio de los pacientes fue de 62.36
± 12.08 años para el grupo A y de 62,82±12,11 años para el grupo B, por ende tanto para el grupo A y B, la mayor parte de los pacientes estuvieron en el grupo etario mayor e igual a 60 años (57,1% y 62,7%, respectivamente, p=0,626).
En el grupo A y B hubo predominio del sexo masculino (57,1% y 51% respectivamente, p=0,600).
La mediana del tiempo de enfermedad de la serie total fue 6 meses (rango: 0.23–96 meses). En el grupo A los pacientes presentaron un tiempo de enfermedad mayor e igual a 6 meses (57,1%), mientras que en el grupo B se observó que el tiempo de enfermedad que predominó fue menor de 6 meses (54,9%) (p=0,306).
Síndrome obstructivo de salida gástrica (SOSG): en el grupo A y B, el 39.3% y 51% de los pacientes respectivamente presentaron esta sintomatología (p=0,319)
Hemorragia digestiva: se observó esta condición en el 32,1% y 33,3% de los pacientes del grupo A y B respectivamente (p=0.914).
Hemoglobina sérica: la hemoglobina promedio para el grupo A fue de 11,48±2,92 g/dl y para el grupo B de 10,89±2,82 g/dl. Para ambos grupos el promedio general fue de 11,10±2,85 g/dl (rango: 4,30-16,10 g/ dl). Por ende, tanto para el grupo A como para el grupo B lo pacientes presentaron hemoglobina menor de 10 g/dl (32,1% y 39,2% respectivamente, p=0,533).
Características anátomo-patológicas de pacientes con carcinoma gástrico avanzado resecable
Localización tumoral: en el grupo A, la mayor parte de las lesiones se localizaron en el cuerpo (50%). En el grupo B, el tumor se encontró predominantemente localizado en antro (66,7%) (p=1,000).
Tamaño tumoral: el tamaño tumoral promedio de la serie total fue 5,36±2,73cm (rango: 1,0-14 cm). El grupo A presentó un promedio de 5,11±2,92 cm y el grupo B presentó un promedio de 5,48±2,63 cm. Por ende, tanto para el grupo A y B, los pacientes presentaron mayormente lesiones de menos de 10 cm (92,9% y 94,1% respectivamente, p=1,000).
Forma macroscópica: la forma macroscópica predominante tanto en el grupo A como B fue el Borrmann III (53,6% vs. 70,6% respectivamente, p=0,338642)
Tumor primario (T): tanto en el grupo A como grupo B, el tumor primario predominante fue el T4a (39,3% y 49% respectivamente).
Estado ganglionar regional (N): en el grupo A, la mayor parte de los pacientes presentaron N0 (46,4%), seguido de N1 (17,9%), N2 (14,3%) y N3a (14,3%). En el grupo B, predominó N0 (39,3%), seguido de N2 (27,9%), N1 (19,6%) y N3a (13,7%) (p=0,332299).
Estadio clínico TNM: en el grupo A, el estadio clínico que predominó fue el II y III (42.9% para cada estadio). En el grupo B se observó una mayor frecuencia del estadio clínico III (56,9%) y II (25,9%) respectivamente (p=0,762885).
Tipo histológico: en el grupo A y B, el tipo histológico que predominó fue el intestinal (50% y 43,1% respectivamente, p=0,639434).
Características quirúrgicas de pacientes con carcinoma gástrico avanzado resecable
Tipo de gastrectomía: tanto en el grupo A como en el B, la cirugía que predominó fue la gastrectomía subtotal (78,6% vs 90,2% respectivamente, p=0,184)
Tipo de linfadenectomía: en el grupo A, la totalidad de los pacientes se realizó linfadenectomía D2, mientras que en el grupo B, esta condición quirúrgica se observó en el 98% de los casos (p=1,000)
Tiempo operatorio: el tiempo operatorio promedio fue 4,612±1,22 h (rango: 2,0-7,5 h). El Grupo A presentó un tiempo operatorio promedio de 4,87±1,25 h, y el grupo B de 4,47±1,19 h. Tanto para el grupo A como para el grupo B el tiempo operatorio fue menor e igual a 6 horas (85,7% vs. 86,3% respectivamente, p=1,000).
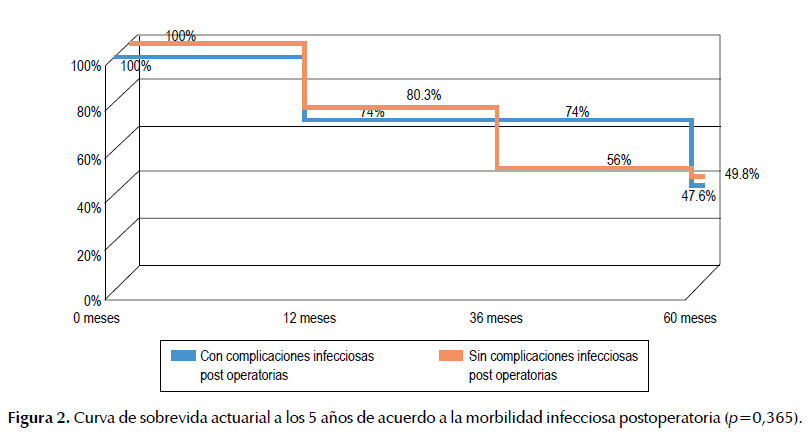
Curva de sobrevida actuarial de acuerdo a morbilidad infecciosa postoperatoria
En el grupo A, las tasas de sobrevida a 1, 3 y 5 años fueron de 74%, 74% y 47,6% respectivamente. En el grupo B, las tasas de sobrevida a 1, 3 y 5 años fueron de 80,3%, 56% y 49,8% respectivamente (p=0,365) (Figura 2).
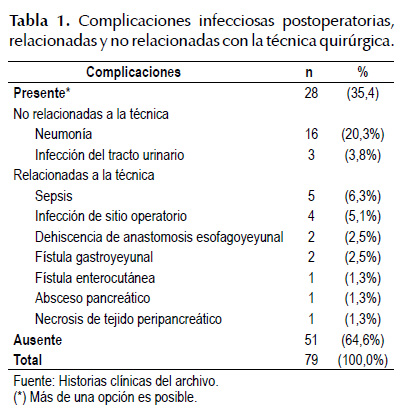
Principales complicaciones postoperatorias relacionadas y no relacionadas con la técnica quirúrgica
Un total de 28 (35,4%) pacientes presentaron complicaciones infecciosas postoperatorias. Dentro de las cuales, las complicaciones infecciosas postoperatorias no relacionadas a la técnica quirúrgica tenemos que la principal fue la neumonía (n=16), seguida de infección del tracto urinario (n=3) y sepsis de foco pulmonar (n=1).
En cuanto a la complicación infecciosa postoperatoria más frecuente relacionada con la técnica quirúrgica tenemos a la sepsis, la cual estuvo presente en 5 de nuestros pacientes, dos de los cuales a su vez presentaron dehiscencia de anastomosis esófago-yeyunal, y dos pacientes presentaron fístula gastro-yeyunal. Infección de sitio operatorio presentaron 4 pacientes. Por último, un paciente presentó fístula enterocutánea y otro presentó absceso pancreático más necrosis de tejido peripancreático (Tabla 1).
DISCUSIÓN
Con respecto al impacto de las complicaciones postoperatorias en la sobrevida a largo plazo de pacientes con cáncer gastrointestinal avanzado, tenemos un estudio retrospectivo local (13) en donde evalúan a 115 pacientes con cáncer gastrointestinal primario complicado operados en el hospital de Belén, Trujillo, Perú, desde 1966 a 1996. La complicación más frecuente fue la obstrucción (72%), seguida de perforación (17%) y hemorragia masiva (11%). La localización más frecuente de obstrucción y hemorragia masiva fue el estómago y el adenocarcinoma fue el cáncer predominante; en cambio la perforación se encontró mayormente en intestino delgado y en éste predominó el linfoma. La sobrevida actuarial a 5 años en la serie total fue de 13%, siendo ligeramente mayor en los casos con obstrucción (14%), seguida de perforación (10%) y hemorragia (12%) (p>0,05). Se ha demostrado que la infección sistémica y la sepsis puede desarrollar un síndrome de respuesta inflamatoria sistémica y llevar a un período de inmunosupresión, que es especialmente reforzada después de un trauma quirúrgico (14).
El 35,4% de los pacientes incluidos en el presente estudio, presentaron algún tipo de complicación luego de gastrectomía con intención curativa. Estas cifras son ligeramente superiores a los datos reportados por Zilberstein et al. (19) quienes evaluaron a 100 pacientes con adenocarcinoma gástrico atendidos en la División de Cirugía Gastrointestinal de la Escuela de Medicina de la Universidad de Sao Paulo entre enero del 2001 a abril del 2003. Dichos autores encuentran una tasa de complicaciones de 33%. Refieren que la alta tasa de morbilidad observada, se apreció más frecuentemente en sus pacientes tratados por linfadenectomía D1 (n=24), de los cuales se complicaron 11 (45,8% de esos 24). Esto podría explicarse por un estado de salud venido a menos, lo que determinó la elección de un procedimiento quirúrgico limitado, ya que la mayoría de los pacientes de este grupo tenían enfermedad avanzada, incrementando así los malos resultados. Sin embargo, a nivel nacional, un estudio de Eloy Ruiz (20), que evaluaron una serie de 938 pacientes con cáncer gástrico localizado atendidos en Instituto Nacional de Enfermedades Neoplásicas (INEN) entre 1990 y 1999, encuentran que la morbilidad y mortalidad post operatoria de la gastrectomía D2 fue de 11,9% y 2,9% respectivamente. De esos pacientes, 801 casos tuvieron una resección curativa D2. Las diferencias con nuestros resultados salen a la vista. Sin embargo, hay que recordar que la mayor parte de los pacientes que llegan a nuestra institución, son pacientes anémicos, con intervalos de tiempo de enfermedad muy espaciados, desnutridos y deshidratados, con biomasa positiva. El porcentaje de morbilidad postoperatoria observada en nuestra institución es alto comparado con el INEN, atribuyéndose esta diferencia a la cantidad de pacientes evaluados, ya que en dicho instituto nacional, su revisión comprendió 801 pacientes atendidos durante 10 años, mientras que en nuestro Instituto Regional se evaluó a 79 pacientes en un período corto de 6 años, por lo que la curva de aprendizaje, si bien para mortalidad es menor del 5%, aún falta desarrollarla para el manejo postoperatorio inmediato. Una manera de poder disminuir la aparición de complicaciones sería en primer lugar el de revertir o atender las deficiencias antes mencionadas en el menor tiempo posible.
El presente trabajo pretendió encontrar asociación entre la presencia de complicaciones infecciosas y la sobrevida actuarial a largo plazo. Se encontró que los pacientes con ausencia de morbilidad postoperatoria, presentaron tasas de sobrevida a 1 año de 80,3%, en comparación con aquellos que sí presentaron esta condición cuya sobrevida al año fue de 74%, es decir una diferencia porcentual de 6%. Sin embargo, al largo plazo, las tasas de sobrevida a 5 años fueron casi similares no observándose diferencia estadísticamente significativa (49,8% vs. 47,6% respectivamente, p=0,365). Una razón de esta no asociación podría ser el tamaño de la población que finalmente fueron 79 pacientes en total. Por ejemplo, Khuri et al. (21) estudiaron el efecto de complicaciones postoperatorias en la supervivencia utilizando los datos derivados de más de 100 000 pacientes que se sometieron a ocho operaciones importantes tanto para la enfermedad maligna y benigna del Programa de Mejoramiento de la Calidad Nacional de Cirugía. Sus análisis identificaron un importante papel predictor independiente de complicaciones postoperatorias en la supervivencia a corto y largo plazo después de una cirugía mayor. En concreto, el infarto de miocardio y la neumonía, se relacionaron consistentemente con un efecto significativo sobre la supervivencia a largo plazo (1 y 5 años después de la cirugía), a diferencia de la infección de la herida. Todos estos hallazgos sugieren que la supervivencia a largo plazo después de la cirugía puede ser afectada por el grado de respuesta inmune sistémica a la infección. Se ha demostrado que la infección sistémica y la sepsis podrían desarrollar síndrome de respuesta inflamatoria sistémica y dar lugar a un período de inmunosupresión, que se ve reforzada sobre todo después de trauma quirúrgico (22).
Independientemente de si hubo o no hubo asociación estadísticamente significativa entre la morbilidad infecciosa postoperatoria con la supervivencia a largo plazo, por las razones expuestas, es más que evidente existe una asociación clínica práctica de esta condición, donde más de la tercera parte de nuestros pacientes mostraron algún grado de complicación infecciosa y que detallaremos a continuación.
El mecanismo preciso relacionado con la supervivencia a largo plazo y la infección postoperatoria, que es lo que el presente trabajo pretende relacionar, sigue siendo poco clara. Tsujimoto et al. (17) sugieren 2 mecanismos posibles: (1) La activación y adecuación de factores biológicos innatos durante la infección o las producidas por las bacterias causantes de infección, los que pueden activar directamente las células cancerosas para proliferar y adquirir potencial metastásico. Las citoquinas tales como el factor de necrosis tumoral alfa (TNF-α), interleucina (IL) -1, IL-6, IL-18, y radicales libres de oxígeno, han sido implicados en la promoción del crecimiento de las células cancerosas (23-27). Además, otros componentes bacterianos como lipopolisacáridos derivado de bacterias Gram-negativas, también puede promover la proliferación y la progresión de células de cáncer gástrico a través de receptores tipo Toll (o Toll-like receptor TLRs) los cuales constituyen una familia de proteínas que forman parte del sistema inmunitario innato. Estos receptores transmembrana reconocen patrones moleculares expresados por un amplio espectro de agentes infecciosos, y estimulan una variedad de respuestas inflamatorias. Además, la señalización mediada por los TLRs en las células presentadoras de antígeno (CPAs) representa una parte importante en el vínculo entre la respuesta inmune innata y la adaptativa (28), y (2) Una desregulación de la respuesta inmune del huésped durante la infección también puede contribuir a la tumorigénesis.
Dentro de las principales complicaciones infecciosas observadas, es necesario remarcar que las complicaciones respiratorias representan la principal causa de morbilidad y mortalidad postoperatorias en nuestros pacientes. Las razones pueden ser variadas. En el 60,7% (n=17) de nuestros pacientes complicados se observó síndrome obstructivo de salida gástrica (SOSG). Los pacientes con obstrucción distal del estómago pueden aspirar el contenido gástrico ya sea porque presentan vómitos postprandiales, por una inadecuada colocación inicial de una sonda nasogástrica número 18 con el fin de descomprimir el estómago o por la práctica del lavado gástrico previa al acto quirúrgico. No usamos la sonda de Fouchet. Este hecho aunado a un estado preoperatorio precario hace posible que estos pacientes desarrollen fácilmente cuadros de neumonía aspirativa postoperatoria con mayor riesgo de mortalidad. Además, durante el acto operatorio los gases anestésicos ocasionan un incremento en la producción de secreciones respiratorias las que al evaporarse se hacen más viscosas y aunadas a la edad avanzada del paciente, la reducción del reflejo tusígeno, a la disminución de la actividad ciliar y al dolor postoperatorio que superficializa la respiración, se forma un tapón mucoso que obstruye las vías aéreas menores y predisponen a infecciones pulmonares (29,30). En el presente trabajo el 20,3% (n=16) de nuestros pacientes presentaron neumonía postoperatoria. Este es una labor que aún falta por desarrollar preventiva y adecuadamente en nuestro instituto y así disminuir porcentualmente esta complicación.
Las dehiscencias de anastomosis y las fístulas son las complicaciones más frecuentes relacionadas directamente con la cirugía, de éstas la dehiscencia de anastomosis esófago-yeyunal se presenta hasta en el 15% de las gastrectomías totales. Su manejo es complejo, prolongado y usualmente implica el uso de nutrición parenteral total. En el presente estudio la dehiscencia de anastomosis esófago-yeyunal se encontró en el 2,5% de los casos, lo mismo que la fístula gastro-yeyunal. La anastomosis esófago-yeyunal tiene un alto riesgo de fistulizarse por que se realiza en un campo operatorio profundo y estrecho que limita la maniobrabilidad del cirujano (31). Díaz de Liaño et al. (9) refieren que es difícil aventurar las razones que expliquen la incidencia de dehiscencia de anastomosis esófago-yeyunal, sin embargo, señalan que un papel importante lo tiene la realización de una técnica muy cuidadosa, así como la participación siempre del mismo equipo de cirujanos especializados en estas intervenciones. Otro factor que podría estar relacionado con riesgo de dehiscencia esófago-yeyunal es el estado nutricional y/o hipoalbuminémico del paciente (32). Cabe acotar que la mortalidad postoperatoria observada fue de solamente de 2 pacientes, uno de los cuales presentó neumonía más fístula gastro-yeyunal y el otro presento absceso pancreático más necrosis peripancreática. Sin embargo, porcentualmente hablando, la mortalidad fue de 2,5%, cifra que está enmarcado a un adecuado tratamiento en centros especializados en oncología, como es el IREN Norte, ya que la mortalidad de menos del 5% está dentro de rangos o parámetros aceptables (33).
De acuerdo a nuestros hallazgos, se recomienda identificar y estratificar adecuadamente el grupo de pacientes que se beneficiaran de una gastrectomía más linfadenectomía extendida, minimizando sus factores de riesgo de tal manera que con ello reducir las posibilidades de aparición de complicaciones infecciosas en el postoperatorio. Así, se sugiere realizar estudios posteriores teniendo en cuenta variables como el estado preoperatorio de los pacientes, especialmente el IMC, y la extensión de la cirugía, así como aquella asociada a resección de páncreas y de bazo, la cual ha sido considerada como factor de riesgo determinante en el desarrollo de complicaciones infecciosas postoperatorias. Por último, no se pudo demostrar la situación biológica postoperatoria tales como los niveles séricos de citoquinas en este estudio. Por ende, cabe acotar que estudios inmunológicos posteriores con citoquinas serán esenciales para fundamentar nuestros datos actuales. Ensayos prospectivos futuros deberán investigar si la prevención de la infección postoperatoria puede mejorar la supervivencia a largo plazo y evaluar los efectos biológicos en general, así como la realización de estudios en una población mayor.
Conclusión
El presente trabajo encuentra que las complicaciones debido a la infección postoperatoria son un buen predictor de resultados clínicos adversos en pacientes con cáncer gástrico, más no es estadísticamente significativo en la sobrevida a largo plazo, siendo necesario estudios prospectivos y de mayor tamaño poblacional, razones principales como se mencionó anteriormente de las diferencias observadas en la tasa de complicaciones y finalmente en la sobrevida actuarial, y así observar el real impacto de esta complicación en la sobrevida propiamente dicha.
Conflicto de intereses: no existe conflicto de intereses para la elaboración de la presente investigación, así como para su publicación.
Financiamiento: el trabajo no contó con ningún tipo de financiamiento para su realización.
REFERENCIAS BIBLIOGRÁFICAS
1. Collins TC, Daley J, Henderson WH, Khuri SF. Risk factors for prolonged length of stay after major elective surgery. Ann Surg. 1999;230(2):251-9. [ Links ]
2. Tsutsui S, Moriguchi S, Morita M, Kuwano H, Matsuda H, Mori M, et al. Multivariate analysis ofpostoperative complications after esophageal resection. Ann Thorac Surg. 1992;53(6):1052-6. [ Links ]
3. Touboul C, Uzan C, Mauguen A, Gouy S, Rey A, Pautier P, et al. Prognostic factors and morbidities after completion surgery in prognostic factors and morbidities after completion surgery in patients undergoing initial chemoradiation therapy for locally advanced cervical cancer. Oncologist. 2010;15(4):405-15 [ Links ]
4. Walker KG, Bell SW, Rickard MJ, Mehanna D, Dent OF, Chapuis PH, et al. Anastomotic leakage is predictive of diminished survival after potentially curative resection for colorectal cancer. Ann Surg. 2004;240(2):255-9. [ Links ]
5. Hirai T, Yamashita Y, Mukaida H, Kuwahara M, Inoue H, Toge T. Poor prognosis in esophageal cancer patients with postoperative complications. Surg Today. 1998;28(6):576-9. [ Links ]
6. Petersen S, Freitag M, Hellmich G, Ludwig K. Anastomotic leakage: impact on local recurrence and survival in surgery of colorectal cancer. Int J Colorectal Dis. 1998;13(4):160-3. [ Links ]
7. Pera M. Dehiscencia de anastomosis y recurrencia del cáncer colorrectal: una asociación que refuerza el valor pronóstico del cirujano en el resultado oncológico. Cir Esp. 2011;89(2):69-71. [ Links ]
8. Tamames S, Tamames S Jr, Martínez Ramos C, de Vega DS, Núñez Peña JR. Complicaciones de la cirugía del estómago. Cir Esp. 2001;69(3):235-42. [ Links ]
9. Díaz de Liañoa Á, Yámoz C, Aguilar R, Artieda C, Ortiz H. Morbilidad y mortalidad de la gastrectomía con linfadenectomía D2 en una unidad especializada. Cir Esp. 2008;83(1):18-23. [ Links ]
10. Valentín VV, Hernández-Lizoain JL, Martínez Regueira F, Gil A, Martí P, Zozaya G, et al. Análisis de la morbilidad postoperatoria en pacientes con adenocarcinoma gástrico tratados según protocolo de quimiorradioterapia preoperatoria y cirugía. Cir Esp 2009;86(6):351-7. [ Links ]
11. Stratilatovas E, Sangaila E, Zaremba S. Stomach cancer: surgical treatment, postoperative complications and lethality. Acta medica Lituanica. 2002;9(1):53-7. [ Links ]
12. Flores-Cabral JA, Vojvodic I, Ortega D, Lombardi E. Factores asociados a la mortalidad postoperatoria luego de cirugía por adenocarcinoma gástrico en el Hospital Edgardo Rebagliati Martins. Rev Gastroenterol Peru. 2004;24(3):212-22. [ Links ]
13. Díaz-Plasencia J, Carbajal-Parimango A. Cuadro clínico patológico y sobrevida en canceres gastrointestinales primarios complicados. Rev Gastroenterol Peru. 1999; 9(2) [ Links ].
14. Aosasa S, Ono S, Mochizuki H, Tsujimoto H, Osada S, Takayama E, et al. Activation of monocytes and endothelial cells depends on the severity of surgical stress. World J Surg. 2000;24(1):10-6. [ Links ]
15. Tsujimoto H, Ichikura T, Ono S, Sugasawa H, Hiraki S, Sakamoto N, et al. Impact of postoperative infection on long- term survival after potentially curative resection for gastric cancer. Ann Surg Oncol. 2009;16(2):311-8. [ Links ]
16. Yokoe M, Takada T, Strasberg SM, Solomkin JS, Mayumi T, Gomi H, et al. Diagnostic criteria and severity grading of acute cholecystitis (with video). J Hepatobiliary Pancreat Sci. 2013;20(1):35-46. [ Links ]
17. Chacón-Ramírez S, Andrade-Castellanos CA. Infecciones del sitio quirúrgico. Medicina Hospitalaria. 2013;1(2):27-30. [ Links ]
18. López D, Gonzáles E, Díaz P, Yan E. Efectividad del drenaje biliar transparietohepático prequirúrgico en la morbimortalidad de la duondepancreatectomía por carcinoma periampular. Oncología (Ecuador). 2009;19(1-2):23-30. [ Links ]
19. Zilberstein B, Martins BC, Jacob CE, Bresciani C, Lopasso FP, de Cleva R, et al. Complications of gastrectomy with lymphadenectomy in gastric cancer. Gastric Cancer. 2004;7(4):254-9. [ Links ]
20. Ruiz E, Sanchez J, Celis J, Payet E, Berrospi F, Chavez I, et al. Cáncer Gástrico Localizado: Resultados quirúrgicos de 801 pacientes tratados con linfadenectomia D2. Rev Gastroenterol Peru. 2009;29(2):124-31. [ Links ]
21. Khuri SF, Henderson WG, DePalma RG, Mosca C, Healey NA, Kumbhani DJ, et al. Determinants of long-term survival after major surgery and the adverse effect of postoperative complications. Ann Surg. 2005;242(3):326-41. [ Links ]
22. Tsujimoto H, Ono S, Majima T, Efron PA, Kinoshita M, Hiraide H, et al. Differential toll-like receptor expression after ex vivo lipopolysaccharide exposure in patients with sepsis and following surgical stress. Clin Immunol. 2006;119(2):180-7. [ Links ]
23. Dranoff G. Cytokines in cancer pathogenesis and cancer therapy. Nat Rev Cancer. 2004;4(1):11-22. [ Links ]
24. Hussain SP, Harris CC. Inflammation and cancer: an ancient link with novel potentials. Int J Cancer. 2007;121(11):2373-80. [ Links ]
25. Smyth MJ, Cretney E, Kershaw MH, Hayakawa Y. Cytokines in cancer immunity and immunotherapy. Immunol Rev. 2004;202:275-93. [ Links ]
26. Majima T, Ichikura T, Chochi K, Kawabata T, Tsujimoto H, Sugasawa H, et al. Exploitation of interleukin– 18 by gastric cancers for their growth and evasion of host immunity. Int J Cancer. 2006;118(2):388-95. [ Links ]
27. Sugasawa H, Ichikura T, Kinoshita M, Ono S, Majima T, Tsujimoto H, et al. Gastric cancer cells exploit CD4 + cell-derived CCL5 for their growth and prevention of CD8 ? cell-involved tumor elimination. Int J Cancer. 2008;122(11):2535-41. [ Links ]
28. Chochi K, Ichikura T, Kinoshita M, Majima T, Shinomiya N, Tsujimoto H, et al. Helicobacter pylori augments growth of gastric cancers via the lipopolysaccharidetoll- like receptor 4 pathway whereas its lipopolysaccharide attenuates antitumor activities of human mononuclear cells. Clin Cancer Res. 2008;14(1=):2909-17. [ Links ]
29. Berrospi F, Ruiz E, Morante CD, Celis J, Montalbelti JA. Morbilidad y mortalidad por gastroenteroanastomosis en cáncer gástrico avanzado. Rev Gastroent Peru. 1995;15(1):43-8. [ Links ]
30. Díaz-Plasencia J, Yan-Quiroz E, Vilela-Guillén E, Rojas- Vergara A, Balmaceda-Fraselle T, Ventura-Chávez C. Eficacia de la linfadenectomia extendida en la sobrevida de pacientes con carcinoma gástrico avanzado. Rev Gastroenterol Peru. 2000;20(2):117-33. [ Links ]
31. Ruiz E, Payet C, Montalbetti JA, Celis J, Payet E, Berrospi F, et al. Morbilidad post operatoria y mortalidad intrahospitalaria de la gastrectomía por adenocarcinoma gástrico: Análisis de 50 años. Rev Gastroenterol Peru. 2004;24(3):197-210. [ Links ]
32. Javier M, Loarte A, Pilco P. Evaluación nutricional en pacientes con gastrectomía total y parcial por adenocarcinoma gástrico. Rev Gastroenterol Peru. 2008;28(3):239-43. [ Links ]
33. Portanova M, Vargas F, Lombardi E, Carbajal R, Palacios N, Rodriguez C, et al. Tratamiento quirúrgico del cáncer gástrico en un servicio especializado: Experiencia del Hospital Rebagliati. Rev Gastroenterol Peru. 2005;25(3):239-47. [ Links ]
Correspondencia:
Edgar Fermín Yan-Quiroz
E-mail:edgar_ya_quiroz@hotmail.com
Recibido: 20-11-2015
Aprobado: 30-4-2016