Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.37 no.3 Lima July/Sep. 2017
REPORTE DE CASO
Melanoma duodenal: reporte de caso y revisión de la literatura
Duodenal melanoma: a case report and review of the literature
Jorge Espinoza-Ríos1a, Yessenia Salas1b, Natalí Leiva Reyes1c, Ricardo Prochazka Zárate1d,2f, Carlos García Encinas1d, Jaime Cok Garcia1e,2f, José Pinto Valdivia 1c,2f, Eduar Bravo Paredes1c,2f, Alejandro Bussalleu Rivera2f
1 Hospital Nacional Cayetano Heredia. Lima, Perú.
2 Universidad Peruana Cayetano Heredia. Lima, Perú.
a Médico Asistente Gastroenterología;
b Médico Residente Patología; c Médico Asistente Medicina Interna,
d Médico asistente de patología; e Docente.
RESUMEN
Se presenta el caso de un paciente varón de 75 años que acude por dolor abdominal, hiporexia, llenura precoz, malestar general y deposiciones líquidas, ingresando a emergencia por un episodio de síncope. Al examen físico se palpa borde hepático 6 cm por debajo del reborde costal derecho. Por ello se solicita estudios de imagen, hallando lesiones compatibles con metástasis hepáticas múltiples. Posteriormente se solicita endoscopía digestiva alta, hallando lesiones hiperpigmentadas múltiples en la segunda porción duodenal. El estudio histopatológico e inmunohistoquímico concluyó melanoma duodenal. El examen físico no reveló lesiones neoplásicas dérmicas u oculares asociadas.
Palabras clave: Melanoma; Metástasis de la neoplasia; Dolor abdominal (fuente: DeCS BIREME).
ABSTRACT
We report the case of a male patient of 75 years old who presents with abdominal pain, hyporexia, early satiety, general malaise and watery stools, admitted in emergency for an episode of syncope. On physical examination, hepatomegaly of 6cm below the right costal margin was detected. CT scan showed multiple liver metastases. An upper endoscopy found multiple hyperpigmented lesions on the second portion of the duodenum. Histology and immunohistochemistry studies concluded it was duodenal melanoma. Skin and ocular examination did not reveal associated neoplastic lesions.
Keywords: Melanoma; Neoplasm metastasis; Abdominal pain (source: MeSH NLM).
INTRODUCCIÓN
El melanoma maligno es uno de los cánceres más letales y comprende el 75% de mortalidad por cáncer de piel. Aunque este cáncer se encuentra con mayor frecuencia en la piel, puede comprometer el tracto gastrointestinal (1). El melanoma que involucra el tracto gastrointestinal puede ser primario o metastásico. La mayoría de los casos son lesiones secundarias de un cáncer primario generalmente originado en la piel, el ano, el recto o los ojos (1-3). Dichas metástasis a nivel gastrointestinal se encuentran con frecuencia durante la autopsia y sólo una pequeña porción de pacientes pueden ser detectados durante la vida (2-5%), siendo por ello una entidad clínica poco frecuente (2,4) . El intestino delgado es la ubicación más habitual de melanoma metastásico gastrointestinal, el cual proviene en su mayoría de lesiones cutáneas primarias (2,5-7). Sin embargo, el melanoma intestinal primario tiende a ser más agresivo y con peor pronóstico en comparación al tumor secundario de origen cutáneo (2,4). El diagnóstico definitivo se establece por estudio histológico e inmunohistoquímico y el tratamiento de elección es el quirúrgico en los casos que presentan lesiones localizadas (2,5). Reportamos el caso de un paciente con diagnóstico de melanoma duodenal, siendo el primer reporte de caso en el Perú.
CASO CLÍNICO
Se presenta un paciente varón de 75 años, procedente de Lima, con antecedente de hipertensión arterial en tratamiento, con enfermedad de un mes de evolución caracterizada por dolor abdominal difuso de forma intermitente, no relacionado a los alimentos y llenura precoz. Una semana antes del ingreso se agrega hiporexia, malestar general y deposiciones líquidas sin moco sin sangre, 2 a 3 cámaras por día. Posteriormente presenta un episodio de síncope, por lo que se hospitaliza. Refiere además que durante dicho periodo presentó una pérdida de peso de 4 Kg.
Al examen físico de ingreso había hipotensión, que se recuperó luego de administrar cristaloides.
Había también signos de deshidratación, palidez de piel y mucosas, e ictericia leve en escleras. A nivel abdominal manifestó dolor a la palpación superficial y profunda en epigastrio e hipocondrio derecho y además se palpó el borde hepático 6 cm debajo de reborde costal derecho. No se encontró adenopatías ni circulación colateral. Los exámenes auxiliares mostraron hemoglobina: 10,5 gr/dL, hematocrito: 32%, plaquetas: 195 000, hipocromía, INR: 1,39, urea: 54 mg/dL, creatinina: 1,2 mg/dL, bilirrubina total: 1,5 mg/dL, bilirrubina indirecta: 1,1 mg/dL, albúmina sérica: 2,4 g/dL.
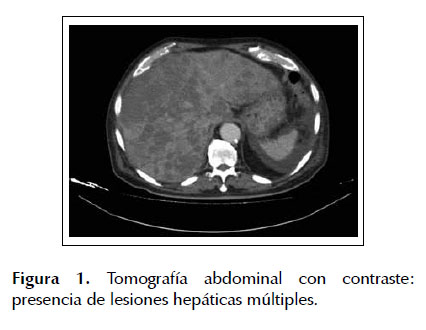
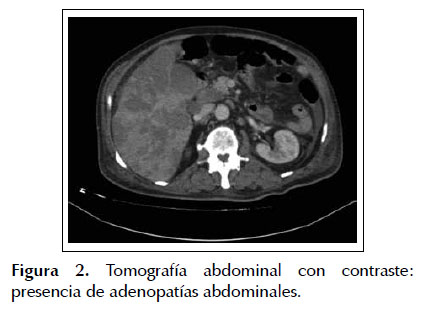
Durante su hospitalización se realizó una ecografía abdominal en la cual se evidenció hepatomegalia con presencia de múltiples lesiones hipoecogénicas en el hígado. El resto de los órganos abdominales tuvo aspecto ecográfico normal. Se complementó dicho estudio con una tomografía abdominal contrastada que mostró múltiples imágenes hipodensas de distribución difusa, con tenue captación en anillo, compatibles con metástasis hepática (Figura 1). Además, se observó líquido escaso en cavidad abdominal a nivel periesplénico y adenopatías paraaórticas, paracavas e inguinal izquierda (Figura 2). La medición de alfa feto proteína resultó en 2 UI/ml, y las pruebas de HBsAg y AntiVHC fueron no reactivas.
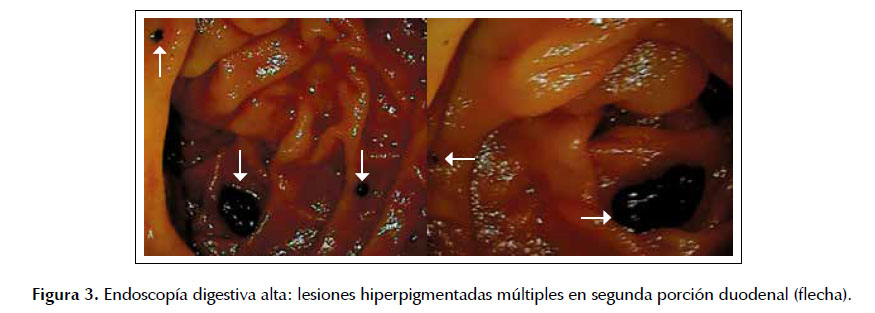
Con la intención de identificar el origen primario de la metástasis hepática se realizó endoscopía digestiva alta, encontrando lesiones hiperpigmentadas múltiples en la segunda porción duodenal, las cuales fueron biopsiadas (Figura 3).
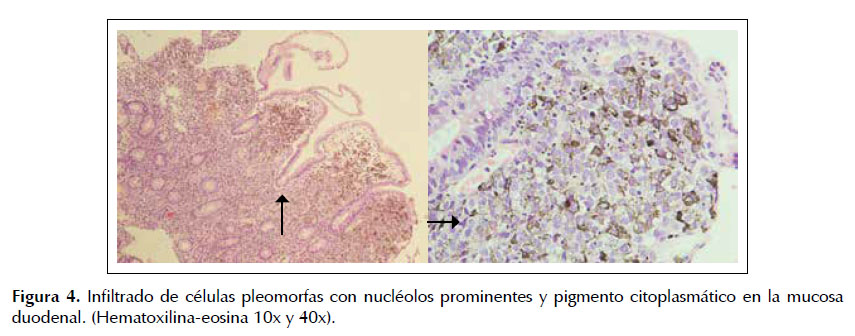
El estudio histopatológico reveló infiltración de la mucosa duodenal por células epitelioides, pleomorfas, con nucleolo prominente, pigmento melánico y actividad mitótica incrementada (Figura 4).
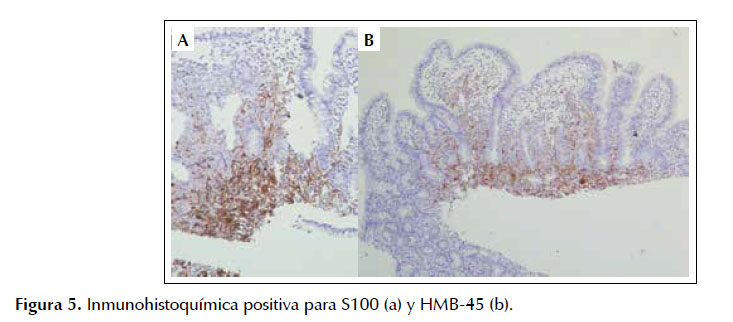
La inmunohistoquímica fue positiva para S100 y HMB-45, confirmando el diagnóstico anátomopatológico de células de melanoma maligno en mucosa duodenal (Figura 5). Se solicitó evaluación por los servicios de dermatología y oftalmología, en las que no se encontró ninguna lesión cutánea, perianal ni ocular. En base al contexto clínico se puede concluir que los hallazgos son compatibles con el diagnóstico final de melanoma duodenal metastásico.
DISCUSIÓN
La mayoría de los melanomas son de origen cutáneo. Dentro de los no cutáneos se encuentran los originados en ojos, meninges y mucosa gastrointestinal, entre los que se incluye la cavidad oral, esófago, intestino delgado, colon, recto y ano. En su mayoría los melanomas hallados en el tracto gastrointestinal son metástasis de un cáncer primario cutáneo o de un tumor primario de la mucosa gastrointestinal. Dichas metástasis se ubican con frecuencia en el estómago y el intestino delgado. Solamente el 3 a 4% de todos los melanomas se originan primariamente de la mucosa gastrointestinal, con mayor frecuencia en la región ano rectal o el esófago (1-3,8-11).
Con respecto al origen del melanoma primario gastrointestinal se plantean varias teorías. Algunos autores señalan que los melanomas primarios derivan de células intestinales de la cresta neural melanoblástica que migran a través del canal onfalomesentérico al íleon distal, lo cual explicaría la presencia de melanomas en el íleon. Otros señalan que estos tumores se originan de las células de captación y descarboxilación de los precursores de las aminas (APUD) que presentan una transformación neoplásica, esta última teoría explicaría la presencia de melanomas en la parte intestinal no ileal. Finalmente, otros autores sugieren que las células cancerosas derivan de las células neuroblásticas de Schwann del sistema nervioso intestinal autónomo (5,8,9).
Los tumores malignos primarios del intestino delgado son raros. Entre los más frecuentes tenemos al adenocarcinoma y al tumor carcinoide (12). El melanoma primario del intestino delgado, que se localiza con mayor frecuencia a nivel de yeyuno e íleon, es una entidad clínica rara por lo que se debe descartar previamente la posibilidad de ser metástasis de un tumor primario (3,5,9,12). Son pocos los casos de melanoma duodenal primario reportados en la literatura. Entre estos tenemos el de Ettahri et al. (8), que presentan el caso de un paciente varón de 45 años con melena, dolor abdominal y una lesión ulcerada en la segunda porción duodenal cuyo estudio histológico e inmunohistoquímico confirmó melanoma.
Las manifestaciones clínicas del melanoma del intestino delgado son inespecíficas. Entre ellas tenemos sangrado digestivo (melena, hematoquezia o sangre oculta en heces), dolor abdominal, vómitos, diarrea, pérdida de peso, malabsorción, constipación, fatiga, enteropatía perdedora de proteínas y anemia asintomática (5,9,12,13). Si el melanoma intestinal se presenta con lesiones polipoideas únicas o múltiples, puede causar intususcepción intestinal o perforación, las cuales son entidades raras (2,5,9).
La evaluación clínica, el estudio radiológico y el estudio endoscópico son esenciales para el diagnóstico del melanoma del intestino delgado (5). Anh JY et al. (1) describieron los patrones endoscópicos del melanoma del tracto gastrointestinal alto entre los que se encuentra el patrón plano hiperpigmentado, el patrón formador de masas que incluye a las lesiones elevadas y ulceradas y por último, el patrón nodular, que comprende a las lesiones hiperpigmentadas pequeñas únicas o múltiples. Este último patrón de presentación es el más frecuente a nivel duodenal, y es el que se encontró en nuestro paciente.
El diagnóstico definitivo se confirma por estudio histopatológico (14), como fue en el caso de nuestro paciente. Además, ahora se dispone de marcadores inmunohistoquímicos como el S100, con una sensibilidad entre 33-100%, y el HMB45, con una sensibilidad entre 80-97% y una especificidad alta, cercana al 100%. También existen el Melan-A y el MIB1 (5,8,9,11,14), los cuales fueron positivos en el caso que reportamos.
Entre los criterios histológicos del melanoma primario es importante la proliferación de melanocitos y células melanocíticas atípicas en la capa basal en el epitelio superficial. Otro hallazgo es la presencia de infiltración linfocitaria que rodea a la lesión tumoral (3). Para establecer el diagnóstico del melanoma primario del intestino delgado es importante excluir eventuales melanomas primarios en otros lugares, entre los que tenemos la piel, la retina y el conducto anal, e investigar el antecedente de lesiones, ya que estas pueden regresionar y desaparecer (3,8,11), por ello se tiene los criterios de Blecker que consisten en: ausencia de melanoma o lesión melanocítica atípica concurrente o extirpada previamente de la piel, ausencia de compromiso de otros órganos y, presencia de cambios in situ en el epitelio gastrointestinal que cubre o es adyacente a la lesión. Esta última característica consiste en la presencia de células melanocíticas atípicas en la capa basal del epitelio que se extienden de modo "pagetoide" hacia las capas más superficiales (2).
El manejo del melanoma gastrointestinal depende de la ubicación y el número de lesiones (8). La cirugía es el tratamiento curativo de elección cuando la lesión es localizada. Para los casos no resecables se dispone de tratamientos paliativos como radioterapia, quimioterapia e inmunoterapia (5,8). Por ello el diagnóstico precoz y la presencia de metástasis son factores pronósticos de esta enfermedad (8). El melanoma primario intestinal tiene un curso agresivo y con peor pronóstico en comparación al de origen cutáneo (2-4,8). El tiempo de sobrevida promedio en el caso de melanoma metastásico es de 7-8 meses, con una sobrevida a los 5 años de sólo el 6% de los pacientes diagnosticados. Nuestro paciente tenía un pobre pronóstico debido a la presencia de infiltración linfática y hepática y fue derivado a la Unidad de Oncología Médica donde se decidió terapia paliativa.
Nuestro paciente presentó numerosas lesiones en hígado, claramente metastásicas. Las lesiones del tracto digestivo estaban ubicadas en el duodeno siendo estas pequeñas y múltiples, en esta región es raro el melanoma primario a diferencia del esófago o en la región ano- rectal lugares donde sería más probable hallar un melanoma primario. El paciente fue evaluado cuidadosamente y no tenía melanoma identificable ocular ni cutáneo, pero eso no descarta la existencia previa de una lesión que haya regresionado. Por todas estas consideraciones pensamos que nuestro paciente tenía un melanoma metastásico a hígado y duodeno, de origen primario desconocido.
Conflictos de intereses: Los autores declaran no tener ningún conflicto de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Ahn JY, Hwang HS, Park YS, Kim HR, Jung HY, Kim JH, et al. Endoscopic and pathologic findings associated with clinical outcomes of melanoma in the upper gastrointestinal tract. Ann Surg Oncol. 2014;21(8):2532-9. [ Links ]
2. Akaraviputh T, Trakarnsanga A. Surgical management of malignant melanoma of gastrointestinal tract. In: Murph M. Melanoma in the Clinic - Diagnosis, Management and Complications of Malignancy. Rijeka; InTech; 2011. p. 183-200. [ Links ]
3. Spiridakis KG, Polichronaki EE, Sfakianakis EE, Flamourakis ME, Margetousakis TH, Xekalou AS, et al. Primary small bowel melanoma. A case report and a review of the literatura. G Chir. 2015;36(3):128-32. [ Links ]
4. Ravi A. Primary gastric melanoma: a rare cause of upper gastrointestinal bleeding. Gastroenterol Hepatol (N Y). 2008;4(11):795-7. [ Links ]
5. Lens M, Bataille V, Krivokapic Z. Melanoma of the small intestine. Lancet Oncol. 2009;10(5):516-21. [ Links ]
6. Sundersingh S, Majhi U, Chandrasekar SK, Seshadri RA, Dakshinamurthy SK, Narayanaswamy K. Metastatic malignant melanoma of the small bowel--report of two cases. J Gastrointest Cancer. 2012;43(2):332-5. [ Links ]
7. Bender GN, Maglinte DD, McLarney JH, Rex D, Kelvin FM. Malignant melanoma: patterns of metastasis to the small bowel, reliability of imaging studies, and clinical relevance. Am J Gastroenterol. 2001;96(8):2392-400. [ Links ]
8. Ettahri H, Elomrani F, Elkabous M, Rimani M, Boutayeb S, Mrabti H, et al. Duodenal and gallbladder metastasis of regressive melanoma: a case report and review of the literature. J Gastrointest Oncol. 2015;6(5):E77-81. [ Links ]
9. Hadjinicolaou AV, Hadjittofi C, Athanasopoulos PG, Shah R, Ala AA. Primary small bowel melanomas: fact or myth? Ann Transl Med. 2016;4(6):113. [ Links ]
10. Akaraviputh T, Arunakul S, Lohsiriwat V, Iramaneerat C, Trakarnsanga A. Surgery for gastrointestinal malignant melanoma: experience from surgical training center. World J Gastroenterol 2010;16(6):745-8. [ Links ]
11. Castillo O, Frisancho O, Palomino A. Melanoma amelanótico en ciego. Rev Gastroenterol Peru. 2010;30(4):368-71. [ Links ]
12. Issa H, Poovathumkadavil AM, Almousa F, Al-Salem AH. Metastatic malignant melanoma of the small intestines diagnosed by capsule endoscopy. Gastroenterology Res. 2011;4(5):236-9. [ Links ]
13. Blecker D, Abraham S, Furth EE, Kochman ML. Melanoma in the gastrointestinal tract. Am J Gastroenterol. 1999;94(12):3427-33. [ Links ]
14. Cardeña R, Yep-Gamarra V, Donet-Mostacero J. Melanoma primario del esófago. Rev Gastroenterol Peru. 2012;32(3):303-8 [ Links ]
Correspondencia:
Jorge Luis Espinoza-Ríos Av. Del Río N° 390 - Dpto H. Pueblo Libre. Lima, Perú.
E-mail: jorge.espinoza@upch.pe
Recibido: 5-6-2017
Aprobado: 28-8-2017