Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista de Gastroenterología del Perú
versión impresa ISSN 1022-5129
Rev. gastroenterol. Perú vol.38 no.1 Lima ene./mar. 2018
ARTÍCULO DE REVISIÓN
Helicobacter pylori: ¿cómo se trata en el 2018?
Helicobacter pylori: How do we treat it in 2018?
William Otero R.1,2,a, Martín Gómez Z.1,2,a,b, Lina Otero P.1,3,a,c, Alba Trespalacios R.4,a
1 Universidad Nacional de Colombia. Bogotá, Colombia.
2 Hospital Universitario Nacional de Colombia. Bogotá, Colombia.
3 Universidad El Bosque. Bogotá, Colombia
4 Facultad de Ciencias, Pontificia Universidad Javeriana. Bogotá, Colombia.
a Docente, b Gastroenteróloga, c Internista
RESUMEN
En el presente trabajo, se hace una revisión sobre los aspectos básicos del tratamiento de Helicobacter pylori, destacando las causas de la falla del tratamiento y se dan estrategias para optimizar el tratamiento de acuerdo a la mejor evidencia publicada. Se destaca la resistencia a los antimicrobianos como la principal causa de fracaso terapéutico, así como también los diferentes compartimentos donde se aloja el microrganismo. Se muestran los principales esquemas actualmente disponibles y la forma de elegir las terapias de primera, segunda, tercera línea y terapias de rescate.
Palabras clave: Helicobacter; Resistencia a medicamentos; Inhibidores de bomba de protones (fuente: DeCS BIREME).
ABSTRACT
This work is a review on the basic aspects of the treatment of Helicobacter pylori, highlighting the causes of treatment failure and strategies exist to optimize the treatment according to the best evidence posted. Stands out the antimicrobial resistance as the main cause of treatment failure, as well as the different compartments where the microorganism is hosted. Shows major schemes currently available and how to choose therapies first, second, third line and rescue therapies.
Keywords: Helicobacter; Drug resistance; Proton pump inhibitors (source: MeSH NLM).
INTRODUCCIÓN
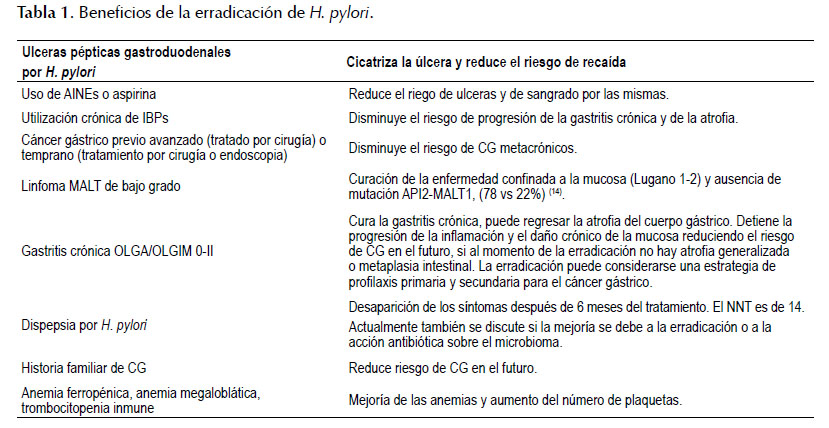
El 60% de la humanidad está infectada por Helicobacter pylori (H. pylori) (1). Las áreas más afectadas son África (79,1%), América Latina y el Caribe (63,4%) y Asia (54,7%) y las menos afectadas Norte América (37,1%) y Oceanía (24,1%) (1). En todos los infectados produce gastritis crónica (GC) (2-7), la cual produce síntomas solamente en 2-5% de los pacientes, cuando ocasiona dispepsia por H. pylori (3,7). También puede producir úlceras pépticas, linfoma gástrico tipo MALT y cáncer gástrico (2-7). H. pylori producemás del 90% de los adenocarcinomas gástricos y la OMS lo ha ratificado carcinógeno tipo 1 (8). Ocasionalmente origina anemia ferropénica, trombocitopenia inmune y anemia por falta de B12 (3-7). Se asocia positivamente con cáncer de colon (9) y negativamente con enfermedad inflamatoria intestinal (10)y enfermedad por reflujo gastroesofágico (1113). Globalmente, sólo el 20% de los infectados tendrá alguna de las enfermedades mencionadas (3). Erradicar esta infección, produce múltiples beneficios, Tabla 1, y se especula que también puede tener efectos adversos, Tabla 2.
Hasta el momento no se dispone del esquema ideal para erradicar H. pylori. La dificultad para erradicarlo está relacionada con varias circunstancias, tales como múltiples sitios de crecimiento, resistencia a los antibióticos y sub-dosificación, falta de adherencia al tratamiento, e inadecuada supresión de ácido, que se discutirán a continuación.
Sitios de crecimiento
Diferente a otros microbios, H. pylori tiene muchos nichos de crecimiento (15-17), que dificultan la llegada de los antibióticos (15,16). Esos Los sitios incluyen el moco gástrico, la superficie del epitelio, la base de las criptas y el interior de células epiteliales (14-18). Los que están adheridos a la superficie epitelial, producen "biofilm", una cubierta de exopolisacáridos, que protege al microorganismo de situaciones adversas u hostiles incluyendo los antibióticos (17). Los que están en las capas más profundas del "biofilm", no tienen replicación activa (16). Lo anterior impone una mayor concentración mínima inhibitoria (CIM) de los antibióticos (16,17). Cuando penetra las células epiteliales hay mayor dificultad para erradicarlo. Recientemente Wang et al. (18) encontraron que en los pacientes con más microrganismos intracelulares el tratamiento fue menos eficaz, aunque H. pylori era sensible a furazolidona y amoxicilina y el cumplimiento fue del 95-100% (18). Para llegar a los diferentes nichos, el tratamiento de da por 14 días.
Antibacterianos
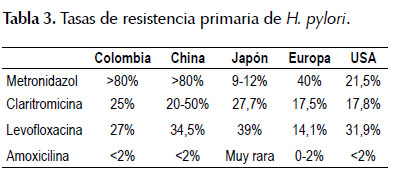
No hay medicamentos exclusivos para erradicar H. pylori (3-6,16,19). Desde hace décadas se dispone de los mismos antibióticos: bismuto, amoxicilina, tetraciclina, claritromicina, metronidazol furazolidona(3-6,16,19-22) . Más recientemente quinolonas (levofloxacina (500 mg 1v/día), sitafloxacina (100 mg 2v/día), gatifloxacina, moxifloxacina (400 mg 1v/dia) y rifabutina (150 mg 2v/día) (21,22). Las fluoroquinolonas, macrólidos e imidazoles, tienen resistencia cruzada con los de la misma clase (20-22). El aumento progresivo de la resistencia de H. pylori a los antimicrobianos ha determinado que en la actualidad la eficacia de las terapias triples es de 60-70% (3,6,16,19,20), en contraste con 90% o más del pasado (3-6,16,19). Los esquemas para erradicar H. pylori, se construyen con los antibióticos clásicos, en diferentes combinaciones y dosis asociados a altas dosis de inhibidores de la bomba de protones (IBP) (3,6,16,19,20,23). Cuando H. pylori se expone a antibióticos que no lo erradican, desarrolla resistencia secundaria a los mismos (24). En Francia se ha encontrado resistencia primaria a claritromicina, levofloxacina y metronidazol de 22,2, 15,4 y 45,9% respectivamente (24). Cuando se documentó exposición previa a claritromicina y metronidazol, la resistencia aumentó a 73,9 y 78,3% respectivamente (24). A nivel mundial (25), incluyendo Latinoamérica (26) hay alta resistencia de H. pylori a la mayoría de los antibióticos. En La Tabla 3, se muestra comparativamente la resistencia encontrada en Colombia con la de otros países.
H. pylori resistente a claritromicina, ha sido incluido en la reciente lista de la OMS de los 16 microrganismos considerados una amenaza para la humanidad y que exigen todos los esfuerzos para erradicarlos. H. pylori, rara vez es resistente a amoxicilina, tetraciclina, furazolidona y rifabutina (3,6,20-22). La resistencia a esos antibióticos es de 0-2%, menor a 1%, <3% y 0,6 a 1,3% respectivamente (27).
Inhibición de la secreción de ácido
La inhibición de la secreción de ácido clorhídrico mejora la actividad de los diferentes esquemas de erradicación (16,20,21,23). Tabla 4.
El vonoprazan es un IBP competitivo de potasio (30,31) que produce mayor inhibición de la secreción de ácido que los IBPs "convencionales, logrando elevar el pH gástrico más frecuentemente por encima de 6 (30,31). Además, no es influido por el genotipo de metabolizador de IBP del paciente como lo hace con los convencionales (30,31). De acuerdo al genotipo, los metabolizadores de los IBP convencionales, son metabolizadores "rápidos" y "lentos" (28). Los primeros inactivan "rápidamente" el IBP y no se produce adecuada inhibición de ácido, que contrasta con el metabolizador "lento", que al no destruir el IBP, eleva notablemente el pH gástrico (28,29). En Bogotá y en el eje cafetero de Colombia, se ha encontrado que los metabolizadores rápidos tienen prevalencia de 76% y 83,6% respectivamente (32).
Optimización de los antibióticos
No obstante, la eficacia de amoxicilina, la dosificación tradicional de dos veces al día, es inadecuada ya que no mantiene niveles permanentes durante 24 horas, en contraste con la administración de tres o cuatro veces al día (28,29). Por lo anterior, la recomendación actual es optimizar su beneficio prescribiéndola tres o cuatro veces al día (28,29).
Hace 20 años, autores alemanes demostraron que la combinación de altas dosis de IBP (omeprazol, 40 mg 3 veces al día) y de amoxicilina (750 mg tres veces al día), tenía éxito en 90% (33). Este esquema dual, ha sido reconsiderado y estudios recientes han demostrado su eficacia (34,35). Como tratamiento inicial o de rescate, la combinación de rabeprazol 20 mg cuatro veces al día con amoxicilina 750 mg cuatro veces al día por 14 días, fue eficaz en 95% (IC95% 91,9-98,8%) (35).
La resistencia in vitro a metronidazol puede "vencerse" utilizando dosis mínima de 1,5 gramos o adicionando bismuto (16,20-22). Cuando hay resistencia a claritromicina y a levofloxacina, la adición de bismuto aumenta la eficacia en 30-40% cuando se da por 14 días (36-38). Con cepas sensibles a claritromicina la adición de bismuto da eficacia de 97,4% (PP) y de 93,7% (ITT) (38). Esos resultados también se han visto en Colombia con claritromicina y con levofloxacina (manuscritos en preparación). Los esquemas utilizados por nosotros han sido por 14 días con amoxicilina 875 mg tres veces al día, claritromicina 500 mg dos veces al día más subsalicilato de bismuto 2 tabletas dos veces al día y esomeprazol 40 mg dos veces al día, la tasa de éxito fue 91,6% (55/60 pacientes y cambiando la claritromicina por levofloxacina 500 mg una vez al día, se erradicaron 62/69 (89,8%). Resultados similares se han encontrado en España con levofloxacina (39). Gisbert et al. cambiando claritromicina por levofloxacina, la eficacia fue de 91,1% (IC95% 87-95%) como terapia de segunda línea (39). Se desconocen los mecanismos del bismuto para aumentarla eficacia de los esquemas anteriores. Aunque recientemente se demostró que impide el ingreso de protones al citoplasma de H. pylori, aumentando su pH interior y por tanto favoreciendo su replicación (36), que a su vez mejora la actividad antibiótica. La elevación del pH intra-bacteriano complementaría el efecto de los IBP (36,37). En la Tabla 5, se resumen las estrategias recomendadas para aumentar la eficacia de los tratamientos (14,20,21, 28,36,37).
Esquemas de erradicación
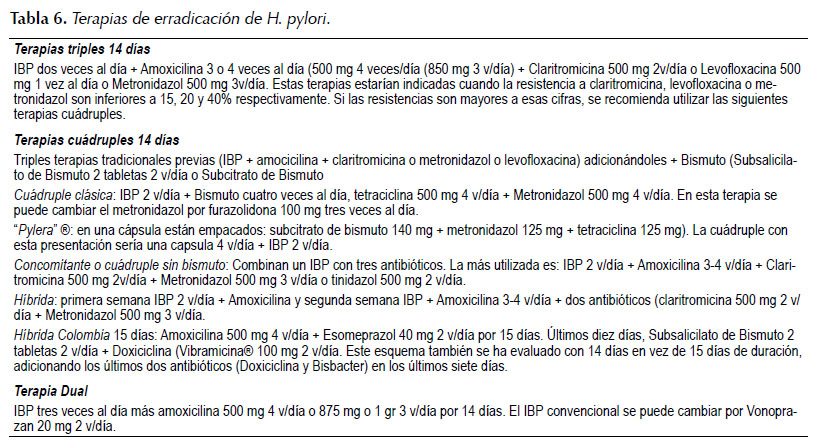
Los consensos más recientes coinciden en que el tratamiento debe durar 14 días (3-6, 40) excepto los que contienen rifabutina, que pueden ser de 10 días (3-6,20). La eficacia mínima exigida es 90% por ITT (intención de tratar) (3-6). Ningún esquema es 100% eficaz, por lo cual se debe disponer de tratamientos de segunda, tercera línea, y de rescate o salvamento. Los diferentes esquemas disponibles, se muestran en la Tabla 6. En la actualidad ya no se recomienda la terapia secuencial (3-6).
Terapia cuádruple clásica. Este es el esquema más antiguo con buena eficacia (3-6,21,22, 37). Se da por 14 días y consta de IBP dos veces al día + bismuto subsalicilato (550 mg 4v/día) + metronidazol (500 mg 3v/día) + Tetraciclina HCl (500 4v/día) (3-6,21,22,37,41). Su eficacia mínima esperada es de 95%, independientemente del nivel de resistencia al metronidazol (33,42). La principal dificultad es la cantidad de tabletas. Tratamientos de 7-10 días y resistencia a metronidazol mayor a 30%, disminuyen la eficacia a menos de 90% (20,21). El bismuto dos veces al día es similar a cuatro veces al día (43,44). Otras terapias cuádruples con bismuto se pueden construir adicionado bismuto a las terapias triples tradicionales de IBP más dos antibióticos (Amoxicilina más Claritromicina o Levofloxacina o Metronidazol).
Terapia híbrida. Consta de dos fases consecutivas de 7 días(42-44) . En los primeros 7 días: IBP + amoxicilina en dosis estándar u optimizadas (3 o 4 veces al día) mas IBP dos veces al día y en la última semana los medicamentos de la primera semana más dos antibióticos adicionales, usualmente claritomicina (500 mg) + Metronidazol/Tinidazol (500 mg), ambos dos veces al día. Su eficacia es de 97% (45). Cuando hay resistencia combinada a claritromicina y a metronidazol superior al 9% (resistencia dual), la eficacia es menor al 90% (42). Recientemente en Colombia, se estudió una terapia híbrida de 15 días (46). La tasa de erradicación fue de 94,65% (IC95% 82,3-98,5%) en los pacientes de primera vez, 90,2% (IC95% 77,4-96,1%) después de un tratamiento previo ineficaz, 87,5% (IC95% 3,9-96,5%) y 70,6% (IC95% 45,8-86,7%) si tres tratamientos previos habían fallado. Los medicamentos utilizados fueron Amoxicilina 500 mg 4v/día + Esomeprazol 40 mg 2 v/día por 15 días. Últimos diez días, Subsalicilato de Bismuto (Bisbacter®) 2 tabletas 2v/día + Doxiciclina (Vibramicina®) 100 mg 2v/día.
Terapia concomitante. La más utilizada es combinación de IBP con amoxicilina, claritromicina y metronidazol (3-6,21). Es recomendada porque la resistencia dual (simultánea) para clariromicinay metronidazol (3-6,21). Es recomendada porque la resistencia dual (simultánea) para clariromicina y metronidazol, no es frecuente (3-6,21,28). De esta manera, el metronidazol eliminará H. pylori resistente a claritromicina y al contrario, este eliminaría, las resistentes a metronidazol. Cuando hay resistencia dual, la eficacia disminuye notablemente (24,43,46). La eficacia global es 88-90% (20-22). En cada país o región es necesario investigar esquemas de tratamiento y elegir los de mayor eficacia independientemente de los consensos o guías internacionales (21,22,46,47) o de los metaanálisis (21). Estos últimos incluyen trabajos de países con diferentes patrones de resistencia de H. pylori incluso diferente perfil de metabolismo de los IBPs (21,22). Además, no todos los estudios incluidos han evaluado la susceptibilidad pre-tratamiento a los diferentes antibióticos, un requisito exigido en las investigaciones sobre tratamiento de H. pylori (22).
Tratamientos de primera línea. Es el tratamiento que se da por primera vez. Idealmente debería basarse en pruebas de susceptibilidad, por cultivo o por pruebas moleculares (3-6,21,41). Cuando se basa en la susceptibilidad a los antibióticos, es superior al empírico, con eficacia de 94,7% (IC95% 88,8-100%) y PP 96,4% (IC95% 91,5-100%) versus 71,9% (IC95% 60,2-83,5%) y 73,2% (IC95% 61,5-84,8%) respectivamente (48). Sin embargo, el cultivo y las pruebas moleculares no están disponibles en todas partes y por lo tanto, lo usual es dar tratamientos empíricos (3-6,20,40,43). La elección de una terapia empírica, debería tener en cuenta el patrón de resistencia local a los antibióticos.
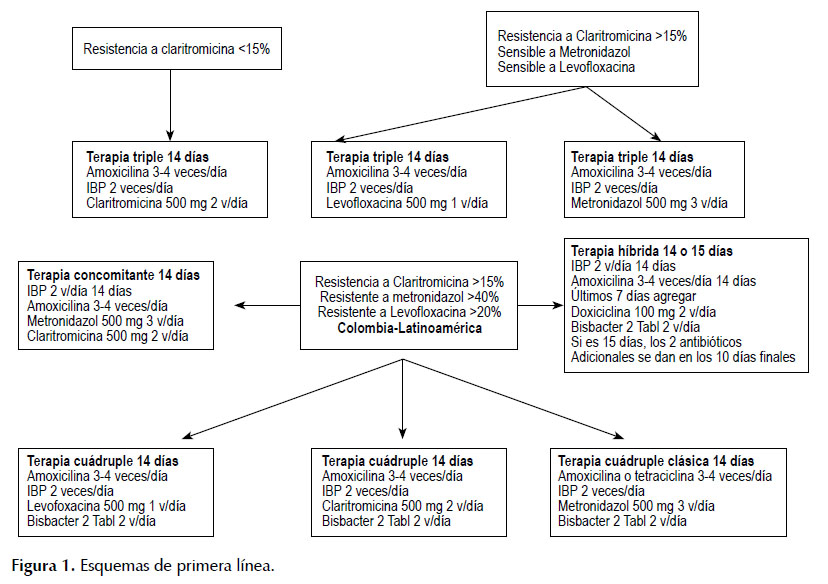
Cuando la resistencia a claritromicina es menor de 15%, se recomienda utilizar este antibiótico en terapia triple de 14 días (3-6,36,40). Si es mayor a 15%, se debería adicional bismuto dos veces al día o reemplazarla por Levofloxacina (3-6). Si la resistencia a esta última es mayor al 20%, igualmente se puede adicionar bismuto, para construir una terapia cuádruple. En Colombia la tasa de resistencia a claritromicina es del 20,5% (32), a levofloxacina 27,3% (49) y a metronidazol superior al 80% (50).
Con este perfil de resistencia, la recomendación sería adicionar subsalicilato de bismuto, dos tabletas, dos veces al día, a las terapias triples de 14 días con esos antibióticos. Otras terapias elegibles son la terapia cuádruple clásica con bismuto, terapias híbridas o terapias concomitantes, Tabla 6. Las terapias cuádruples con bismuto no necesitan pruebas de susceptibilidad (3). En la Figura 1, se muestran las diferentes terapias de primera línea que sugerimos para Colombia y Latinoamérica.
Tratamientos de segunda y de tercera línea. Cuando fracasa el tratamiento de primera línea, el de segunda línea, se elige con cualquiera de los esquemas que no tengan los antibióticos utilizados en el inicial. Así mismo, también se eligen los tratamientos de tercera línea. Otras terapias alternas pueden ser la cuádruple clásica, concomitantes o hibridas (3-6,20-22,43), Tabla 6.
Tratamientos de rescate ("salvamento"). Estos tratamientos son de cuarta línea, cuando tres tratamientos previos han fallado (3-6,20). Los antibióticos para estos esquemas son furazolidona o rifabutina (3-6,20,22). La furazolidona es un inhibidor de la mono amino oxidasa, altamente eficaz contra diversos microrganismos, es económico, pero disponible en muy pocos países (51-53). La dosis recomendada es 100 mg tres veces al día por 14 días (51-53). Se utiliza en terapias cuádruples con bismuto (2 a 4 veces al día) con amoxicilina o tetraciclina más IBP (51-53). Hace dos décadas en Colombia, se utilizó este medicamento en terapia cuádruple por 14 días y la tasa de erradicación fue de 86% (IC95% 65-94%) con amoxicilina (54) y 91% con tetraciclina (55). China es pionero en la utilización de los esquemas con furazolidona (56). En un reciente estudio de ese país, (57) durante 14 días de furazolidona (100 mg 3 veces al día) con amoxicilina (1 gr 3 v/día), Citrato de Bismuto (220 mg 2 v/día) y lansoprazol (30 mg 2 v/día), la eficacia por ITT fue 95,2% (IC95% 91,1-99,3%) y PP 99% (IC95% 97,0-100%).
No obstante, su eficacia, la furazolidona, es subutilizada, posiblemente por el temor a efectos adversos. Además, se ha especulado que podría tener efectos oncogénicos (58,59), sin embargo, no hay evidencias de posibilidad (53,60,61) y la IARC la tiene incluida en la categoría 3, esto es, "No clasificable como carcinógeno para los humanos" (64). Estudios más recientes han ratificado su seguridad (21,61,62).
La rifabutina es un derivado de la rifamicina-S, frecuentemente utilizado para tratar el "complejo Micobacterium avium intracelular" en pacientes con infección por VIH (27). Tiene excelente actividad in vitro contra H. pylori (27). Es un medicamento costoso, no disponible en todas partes. Produce efectos adversos en el 22% de los pacientes tratados, siendo el más temido, la mielotoxicidad (leucopenia y trombocitopenia), por lo cual es necesario un cuadro hemático al final del tratamiento (27). La mielo toxicidad, se ha presentado con dosis de 600 mg al día o más (27). Usualmente la leucopenia se recupera después del tratamiento y no se han descrito infecciones asociadas a la misma (27).
Este antibiótico, se utiliza, en tratamientos de cuarta o quinta línea (3,5,6). La dosis es 150 mg dos veces al día (27). El esquema sería rifabutina 150 mg dos veces/ día, más amoxicilina más IBP por 10 días (3,5). Los resultados con terapia de 10 días es superior a siete días y similar a 14 días (27). La eficacia como cuarta o quinta línea es 79% (6). La adición de bismuto da un éxito de 96,6% (63). La rifabutina se decide en pacientes con ulceras pépticas complicadas, linfoma MALT gástrico o antecedente de cáncer gástrico (6). Otra terapia de salvamento es la terapia dual previamente mencionada con IBP más amoxicilina por 14 días (4,5,20). En la Tabla 7, se muestran los esquemas de salvamento (20,22).
Alergia a penicilina
En esos pacientes se recomienda terapia cuádruple clásica con bismuto (3,5,6). Si la resistencia a claritromicina es baja (<15%), se podría utilizar ese antibiótico en triple terapia de 14 días con metronidazol más IBP (3,6,41). En Japón se encontró que, en alérgicos a penicilina, un tratamiento de siete días con claritromicina 200 mg 2 v/ día con metronidazol 200 mg 2 v/día más vonoprazan 20 mg 2 v/día fue eficaz por ITT y PP de 92,9% y 92,9% respectivamente versus 46,2% y 54,6% respectivamente cuando se utilizó un IBP convencional (64).
Probióticos
Según la OMS los probióticos son micro-organismos vivos que, administrados en dosis adecuadas, producen efectos benéficos (65). En erradicación de H. pylori, la adición de probióticos tiene la finalidad de disminuir efectos adversos y mejorar la eficacia, sin embargo, hay controversia sobre su utilidad (66-68). La mayoría de autores han evaluado los probióticos en la terapia triple clásica (69), con eficacia inferior al 80% (70). En esos estudios probióticos "multi cepas" mejoraron las tasas de erradicación y disminuyen los eventos adversos (71). No todas las cepas son eficacescomo tampoco las dosis y duración de su administración. Ninguno de los consensos recientes recomienda utilizar probióticos (3-6).
Cultivo, cuándo es útil
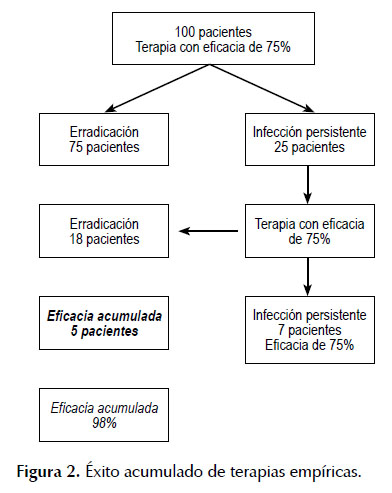
El cultivo y las pruebas de susceptibilidad no están disponibles en la mayoría de los países, incluyendo Estados Unidos(4,5) . Tradicionalmente se han recomendado en terapias de segunda y de tercera línea (3-6,43). Sin embargo, hasta el momento, su utilidad ha sido consistentemente demostrada en las terapias de primera línea (49), pero no así en terapias de segunda y tercera línea (72), excepto en un estudio de Taiwán en el cual la eficacia en tercera línea fue 93,3% versus 72,6% con terapias empíricas(73,74) . En un meta-análisis reciente la eficacia de terapias basadas en susceptibilidad, fue similar al tratamiento empírico de tercera línea, 78 versus 80% (p=ns) (72). La utilización de terapias empíricas sucesivas puede alcanzar una tasa acumulativa final cercana al 100%, como ha sido demostrado por Gisbert et al. en España (75). Con tres tratamientos empíricos sucesivos (primera, segunda y tercera línea), el éxito final fue 99,5% (IC95% 98,2-99,8%) de 500 pacientes (75). Las eficacias respectivas de las terapias utilizadas fueron: 70% (IC95% 65-76%), 74% (IC95% 66-81%) y 76% (IC95% 55-89%). De esta manera, utilizando terapias sucesivas empíricas se puede lograr erradicar la infección en la mayoría de los pacientes. Un ejemplo hipotético sobre la utilización de terapias sucesivas y el éxito acumulado de las mismas se muestra en la Figura 2.
En cada país, se debería estudiar y demostrar, cuáles serían las terapias sucesivas elegibles para lograr esa tasa acumulada de éxito cercana al 100%. En nuestra experiencia, después de tres tratamientos fallidos, los resultados de los cultivos no han permitido elegir la próxima terapia, porque los microrganismos cultivados tienen multi-resistencia y rara vez son sensibles a los antibióticos investigados. El enfoque que hemos dado a estos casos de difícil tratamiento fue utilizar las terapias de rescate de la Tabla 7. En un trabajo reciente de Portugal, se encontró que el éxito de las terapias guiadas por cultivo, después de dos tratamientos fallidos fue 59% (76), un resultado muy pobre.
Verificación de la erradicación (3-6,44)
La erradicación se verifica después de cuatro semanas de terminado el tratamiento métodos (3-6,44). Los utilizados son no invasivos como el test de aliento (UBT: urea breath test) o antígenos fecales, con anticuerpos monoclonales cuando no está disponible el UBT (3-6). La endoscopia digestiva alta, no se recomienda, excepto cuando es necesaria para evaluar la enfermedad inicial, como úlceras gástricas, linfoma MALT gástrico o cáncer gástrico (44). En esos casos, la histología es el método preferido (44). La hematoxilina y eosina tiene sensibilidad y especificidad de 69-93% y 87-90% (3,44). Por lo anterior, si existen neutrófilos y no se detecta H. pylori, se debe complementar con Giemsa, o con coloraciones de plata como Warthin-Starry o coloración de Genta o también con inmunohistoquímica (44). La sensibilidad y especificidad de esta última es de 90-100% y 97-98% respectivamente (3). En la práctica se recomiendan mínimo dos métodos de coloración, siendo HE y Giemsa, los preferidos por su simplicidad y costos (44,76). La inmunohistoquímica es recomendable cuando hay negatividad con HE y Giemsa, pero con inflamación activa, biopsias pos tratatamiento de linfomas MALT y cuando formas cocoides u otros organismos, no se pueden identificar con certeza (44,77). Para evitar falsos negativos es necesario que los IBP se suspendan dos semanas antes y los antibióticos y el bismuto, cuatro semanas antes de la prueba de verificación (3-6). La serología y la prueba de ureasa rápida no se recomiendan para verificar la erradicación (3,44).
En muchas partes del mundo, incluyendo, países de América Latina (78,79) y el Asia del pacífico (80), hay gran desconocimiento sobre diversos aspectos de la infección por H. pylori, incluyendo las indicaciones del tratamiento, la utilización de esquemas terapéuticos adecuados y la forma de verificar la erradicación.
En la Tabla 8, se muestran los errores más frecuentes relacionados con la infección por H. pylori.
Conflictos de intereses: ninguno. Los costos de la presente investigación, fueron asumidos en su totalidad por los investigadores.
Citar como: Otero W, Gómez M, Otero L, Trespalacios A. Helicobacter pylori: ¿cómo se trata en el 2018?. Rev Gastroenterol Peru. 2018;38(1):54-63
REFERENCIAS BIBLIOGRÁFICAS
1. Hooi JKY, Lai WY, Ng WK, Suen MMY, Underwood FE, Tanyingoh D, et al. Global prevalence of Helicobacter pylori infection: systematic review and meta-analysis. Gastroenterology. 2017;153(2):420-9. [ Links ]
2. O´Coonor A, O´Morain CA, Ford CA. Population screening and treatment of Helicobacter pylori infection. Nat Rev Gastroenterol Hepatol. 2017;14(4):230-240. [ Links ]
3. Malfertheiner P, Megraud F, O´Morain CA, Gisbert JP, Kuipers EJ, Axon AT, et al. Mangement of Helicobacter pylori infection:The Maastricht V/Florence Consensus Report. Gut 2017;66(1):6-30. [ Links ]
4. Chey WD, Leontiadis GI, Howden CW, Moss SF. ACG clinical guideline: treatment of Helicobacter pylori infection. Am J Gastroenterol. 2017;112(2):212-39. [ Links ]
5. Fallone CA, Chiba N, van Zanten SV. The Toronto consensus for the treatment of Helicobacter pylori infection in adults. Gastroenterology. 2016;151(1):51-69. [ Links ]
6. Gisbert JP, Molina-Infante J, Amador J, Bermejo F, Bujanda L, Calvet X, et al. IV conferencia española de consenso sobre el tratamiento de la infección por Helicobacter pylori. Gastroenterol Hepatol. 2016;39(10):697-721. [ Links ]
7. Sugano K, Tack J, Kuipers EJ, Graham DY, El-Omar EM, Miura S, et al. Kyoto global consensus report on Helicobacter pylori gastritis. Gut. 2015;64(9):1353-67. [ Links ]
8. IARC Helicobacter pylori Working Group. Helicobacter pylori Eradication as a Strategy for Preventing Gastric Cancer [Internet]. Lyon, France: International Agency for Research on Cancer; 2014 [citado el 7 de julio de 2017]. Disponible en: http://www.iarc.fr/en/publications/pdfs-online/wrk/wrk8/ index.php. [ Links ]
9. Nam JH, Hong CW, Kim BC, Shin A, Ryu KH, Park BJ, et al. Helicobacter pylori infection is an independent risk factor for colonic adenomatous neoplasms. Cancer Causes Control. 2017;28(2):107-15. [ Links ]
10. Rokkas T, Gisbert JP, Niv Y, O'Morain C. The association between Helicobacter pylori infection and inflammatory bowel disease based on meta-analysis. United European Gastroenterol J. 2015;3(6):539-50. [ Links ]
11. Rokkas T, Pistiolas D, Sechopoulos P, Robotis I, Margantinis G. Relationship between Helicobacter pylori infection and esophageal neoplasia: a meta- analysis. Clin Gastroenterol Hepatol. 2007;5(12):1413-7. [ Links ]
12. Moayyedi P, Bardhan C, Young L, Dixon MF, Brown L, Axon AT. Helicobacter pylori eradication does not exacerbate reflux symptoms in gastroesophageal reflux disease. Gastroenterology. 2001;121(5):1120-6. [ Links ]
13. Saad AM, Choudhary A, Bechtold ML. Effect of Helicobacter pylori treatment on gastroesophageal reflux disease (GERD): meta-analysis of randomized controlled trials. Scand J Gastroenterol. 2012;47(2):129-35. [ Links ]
14. Neumeister P, Troppan K, Raderer M. Management of gastric mucosa-associated lymphoid tissue lymphoma. Dig Dis. 2015;33(1):11-8. [ Links ]
15. Scott D, Weeks D, Melchers K. The life and death of Helicobacter pylori. Gut 1998;43(Suppl 1):S56-S60. [ Links ]
16. Graham DY, Shiotani A. New concepts of resistance in the treatment of Helicobacter pylori infections. Nat Clin Pract Gastroenterol Hepatol. 2008;5(6):321-31. [ Links ]
17. Yonezawa H, Osaki T, Kamiya S. Biofilm Formation by Helicobacter pylori and its involvement for antibiotic resistance. Biomed Res Int. 2015;2015:914791. [ Links ]
18. Wang YH, LV ZF, Zhong Y, Liu DS, Chen SP, Xie Y. The internalization of Helicobacter pylori plays a role in the failure of H. pylori eradication. Helicobacter. 2017;22(1):e12324. [ Links ]
19. Malfertheiner P, Selgrad M. Helicobacter pylori. Curr Opin Gastroenterol. 2014;30(6):589-95. [ Links ]
20. Gisbert JP, McNicholl AG. Optimization strategies aimed to increase the efficacy of H.pylori eradication therapies. Helicobacter. 2017;22(4):e12392. [ Links ]
21. Graham DY, Dore MP. Helicobacter pyloritherapy: a paradigm shift. Expert Rev Anti Infect Ther. 2016;14(6):577-85. [ Links ]
22. Shiotani A, Lu H, Dore MP, Graham DY. Treating Helicobacter pylori effectively while minimizing misuse of antibiotics. Clev Clin J Med. 2017;84(4):310-8. [ Links ]
23. Villoria A, García P, Calvet X, Gisbert J, Vergara M. Metaanalysis: high dose proton pump inhibtor vs standard dose in triple therapy for Helicobacter pylori eradication. Aliment Pharmacol Ther. 2008;28(7):868-77. [ Links ]
24. Ducoumau A, Bénéjat L, Sifré LE, Lehours P, Mégraud F. Helicobacter pylori resistance to antibiotics in 2014 in France detected by phenotypic and genotypic methods. Clin Microbiol Infect. 2016;22(8):715-8. [ Links ]
25. Thung I, Aramin RH, Vavinskaya V, Gupta S, Park JY, Crowe SE, et al. Review article: the global emergence of Helicobacter pylori antibiotic resistance. Aliment Pharmacol Ther. 2016;43(4):514-33. [ Links ]
26. Camargo MC, García A, Riquelme A, Otero W, Camargo CA, Hernández-García T, et al. The problem of Helicobacter pylori resistance to antibiotics: a systematic review in Latin Am J Gastroenterol. 2014;109(4):485-95. [ Links ]
27. Gisbert JP, Calvet X. Review article: rifabutin in the treatment of refractory Helicobacter pylori infection. Aliment Pharmacol Ther. 2012;35(2):209-21. [ Links ]
28. Furuta T, Graham DY. Pharmacologic aspects of eradicaction therapy for Helicobacterpylori infection. Gastroenterol Clin North Am. 2010;39(3):465-80. [ Links ]
29. Furuta T, Sugimoto M, Yamade M, Uotani T, Sahara S, Ichilkawa H, et al. Effect of dosing schemes of amoxicillin on eradication rates of Helicobacter pylori with amoxicillinbased triple therapy. J Clin Pharmacol. 2014;54(3):258-66. [ Links ]
30. Murakami M, Sakurai Y, Shiino M, Funao N, Nisimura A, Asaka M. Vonoprazan, a novel potassium-competitive acid blocker, as a component of first-line and second-line triple therapy for Helicobacter pylori eradication: a phase III, randomised, double-blind study. Gut. 2016;65(9):1439-46. [ Links ]
31. Maruyama M, Tanaka N, Kubota D, Miyajima M, Kimura T, Tokutake K, et al. More useful than ppi-based one as a firstline Helicobacter pylori eradication: a randomized controlled trial. Can J Gastroenterol Hepatol. 2017;2017:4385161. [ Links ]
32. Isaza C, Henao J, Isaza Martínez JH, Sepúlveda JC, Beltrán L. Phenotype-genotype analysis of CYP2C19 in Colombian mestizo individuals. BMC Clin Pharmacol. 2007;7:6. [ Links ]
33. Bayerdorffer E, Miehlike S, Mannes GA, Sommer A, Höchter W, Weingart J, et al. Double bind trial of omeprazole and amoxicillin to cure Helicobacter pylori infection in patients with duodenal ulcers. Gastroenterology. 1995;108(5):1412-7. [ Links ]
34. Zullo A, Ridola L, Francesco VD, Gatta L, Hassan C, Alvaro D, et al. High-dose esomeprazole and amoxicillin dual therapy for first-line Helicobacter pylori eradication: a proof of concept study. Ann Gastroenterol. 2015;28(4):448-51. [ Links ]
35. Sapmaz F, Kalkan IH, Atasoy P, Basyigit S, Guliter S. A noninferiority study: modified dual therapy consisting higher doses of rabeprazole is as successful as standard quadruple therapy in eradication of Helicobacter pylori. Am J Ther. 2017;24(4):e393-e398. [ Links ]
36. Marcus EA, Sachs G, Scott DR. Colloidal bismuth subcitrate impedes proton entry into Helicobacter pylori and increases the efficacy of growth-dependent antibiotics. Aliment Pharmacol Ther. 2015;42(7):922-33. [ Links ]
37. Dore MP, Lu H, Graham DY. Role of bismuth in improving Helicobacter pylori eradication with triple therapy. Gut. 2016;65(5):870-8. [ Links ]
38. Sun Q, Liang X, Zheng Q, Liu W, Xiao S, Gu W, et al. High efficacy of 14-day triple therapy-based, bismuth-containing quadruple therapy for initial Helicobacter pylori eradication. Helicobacter. 2010;15(3):233-8. [ Links ]
39. Gisbert JP, Romano M, Gravina AG, Solis-Muñoz P, Bermejo F, Molina-Infante J, et al. Helicobacter pylori second–line rescue therapy with levofloxacin and bismuth-containing quadruple therapy, after failure of standard triple or nonbismuth quadruple treatments. Aliment Pharmacol Ther. 2015;41(8):768-75. [ Links ]
40. Otero W, Trespalacios AA, Otero L, Vallejo M, Torres M, Pardo R, et al. Guía práctica para el diagnóstico y tratamiento de la infección por Helicobacter pylori en adultos. Rev Col Gastroenterol. 2015;30(Suppl. 1):17-33. [ Links ]
41. Gisbert JP. Enfermedades relacionadas con la infección por Helicobacter pylori. Gastroenterol Hepatol. 2014;37(Supl. 3):42-52. [ Links ]
42. Lu H, Zhang W, Graham DY. Bismuth containing quadruple therapy for Helicobacter pylori: lessons from China. Eur J Gastroenterol Hepatol. 2013;25(10):1134-40. [ Links ]
43. Graham DY, Lee YC, Wu MS. Rational Helicobacter pylori therapy: evidence-based medicine rather that medicine-based evidence. Clin Gastroenterol Hepatol. 2014;12(2):177-86. [ Links ]
44. Graham DY, Fagoonee S, Pellicano R. Increasing role for modified bismuth containing quadruple therapies for Helicobacter pylori eradication. Minerva Gastroenterol Dietol. 2017;63(2):77-9. [ Links ]
45. Hsu PI, Wu DC, Wu JH, Graham DY. Modified sequential Helicobacter pylori therapy: proton pump inhibitor and amoxicillin for 14 days with clarithromycin and metronidazole added as a quadruple (hybrid) therapy for the final 7 days. Helicobacter. 2011;16(2):139-45. [ Links ]
46. Otero W, Gutiérrez O, Saabagh LC. Effectiveness of a hybrid therapy in eradicating Helicobacter pylori in a Colombian population. Gastroenterology. 2016;150(4 Supl 1):S246. [ Links ]
47. 50Graham DY, Laine L. The Toronto Helicobacter pylori consensus. Gastroenterology. 2016;151(1):9-12. [ Links ]
48. 51Park CS, Lee SM, Park CH, Koh HR, Jun CH, Park SY, et al. Pretreatment antimicrobial susceptibility-guided vs. clarithromycin-based triple therapy for Helicobacter pylori eradication in a region with high rates of multiple drug resistance. Am J Gastroenterol. 2014;109(10):1595-602. [ Links ]
49. Trespalacios-Rangél AA, Otero W, Arévalo-Galvis A, Poutou- Piñales RA, Rimbara E, Graham DY. Surveillance of levofloxacin resistance in Helicobacter pylori isolates in Bogotá- Colombia (2009-2014). PLoS One. 2016;11(7):e0160007. [ Links ]
50. Trespalacios AA, Otero W, Mercado M. Impacto de la resistencia de Helicobacter pylori a los antimicrobianos en la eficacia de la terapia triple estándar y en dos triples terapias con levofloxacina en pacientes colombianos. Gastroenterol Latinoam. 2012;23:S35. [ Links ]
51. Cheng H, Hu FL. Furazolidone, amoxicillin, bismuth and rabeprazole quadruple rescue therapy for the eradication of Helicobacter pylori. World J Gastroenterol. 2009;15(7):860-4. [ Links ]
52. Graham DY, Lu H. Furazolidone in Helicobacter pylori therapy: misunderstood and often unfairly maligned drug told in a story of French bread. Saudi J Gastroenterol. 2012;18(1):1-2. [ Links ]
53. Lu H, Zhang W, Graham DY. Bismuth-containing quadruple therapy for Helicobacter pylori: lessons from China. Eur J Gastroenterol Hepatol. 2013;25(10):1134-40. [ Links ]
54. Segura AM, Gutiérrez O, Otero W, Angel LA, Genta R, Graham DY. Furazolidone, amoxycillin, bismuth triple therapy for Helicobacter pylori infection. Aliment Pharmacol Ther. 1997;11(3):529-32. [ Links ]
55. Otero W, Gutierrez O, Sierra F. Erradicación de H pylori con terapia triple: Bismuto, Furazolidona, Tetraciclina. Acta Med Col. 1996;21:218. [ Links ]
56. Hong L, Zhang W, Graham DY. Bismuth–containing quadruple therapy for Helicobacter pylori: lessons from China. Eur J Gastroenterol Hepatol. 2013;25(10):1134-40. [ Links ]
57. Liang X, Xu X, Zheng Q, Zhang W, Sun Q, Liu W, et al. Efficacy of bismuth-containing quadruple therapies for clarithromycin-metronidazole-and fluoroquinolone-resistant Helicobacter pylori infections in a prospective study. Clin Gastroenterol Hepatol. 2013;11(7):802-7. [ Links ]
58. Zullo A, Ierandi E, Hassan C. De Francesco V. Furazolidonabased terapies for Helicobacter pylori infection: a pooled data analysis. Saudi J Gastroenterol. 2012;18(1):11-7. [ Links ]
59. Vicentini O, De Angelis I, Stammati A, Zucco F. Functional alterations induced by the food contaminant furazolidone on the human tumoral intestinal cell line Caco 2. Toxicol In Vitro. 1993;7(4):403-6. [ Links ]
60. Some food additives, feed additives and naturally occurring substances. IARC Monogr Eval Carcinog Risk Chem Hum. 1983;31:1-291. [ Links ]
61. Auro A, Sumano H, Ocampo L, Barragán A. Evaluation the carcinogenic effects of furazolidone and its metabolites in two fish species. Pharmacogenomics J. 2004;4(1):24-8. [ Links ]
62. Graham DY, Lu H. Furazolidone in Helicobacter pylori therapy: misunderstood and often unfairly maligned drug told in a story of French bread. Saudi J Gastroenterol. 2012;18(1):1-2. [ Links ]
63. Ciccaglione AF, Tavani R, Grossi L, Cellini L, Manzoli L, Marzio L. Rifabutin containing triple therapy and rifabutin with bismuth containing quadruple therapy for third-line treatment of Helicobacter pylori infection: Two pilot studies. Helicobacter. 2016;21(5):375-81. [ Links ]
64. Ono S, Kato M, Nakagaewa S. Mabe K, Sakamoto N. Vonoprazan improves the efficacy of Helicobacter pylori eradication therapy with a regimen consisting of clarithromycin and metronidazole in patients allergic to penicillin. Helicobacter. 2017;22(3). [ Links ]
65. Hill C, Guarner F, Reid G. Expert consensus document: the international scientific association for probiotics and prebiotics consensus statement on the scope and appropriate use on the term probiotic. Nat Rev Gastroenterol Hepatol. 2014;11(8):506-14. [ Links ]
66. Manfredi M, Bizzarri B, Sacchero RI, Maccari S, Calabrese L, Fabbian F, et al. Helicobacter pylori infection in clinical practice: probiotics and a combination of probiotics and lactoferrin improve compliance, but not eradication, in sequential therapy. Helicobacter. 2012;17(4):254-63. [ Links ]
67. Shavakhi A, Tabesh E, Yaghoutkar A, Hashemi H, Tabesh F, Khodadoostan M, et al. The effects of multistrain probiotic compound on bismuth-containing quadruple therapy for Helicobacter pylori infection: a randomized placebo-controlled triple-blind study. Helicobacter. 2013;18(4):280-4. [ Links ]
68. Molina-Infante J, Gisbert JP. Probiotics for Helicobacter pylori eradication therapy: not ready for prime time. Rev Esp Enferm Dig. 2013;105(8):441-4. [ Links ]
69. Zhang MM, Qian W, Qin YY, He J, Zhou YH. Probiotics in Helicobacter pylori eradication therapy: A systematic review and meta-analysis. World J Gastroenterol. 2015;21(14):4345-57. [ Links ]
70. Dang Y, Reinhardt JD, Zhou X, Zhang G. The effect of probiotics supplementation on Helicobacter pylori eradication rates and side effects during eradication therapy: A meta-analysis. PLoS One. 2014;9(11):e111030. [ Links ]
71. McFarland LV, Huang Y, Wang L, Malfertheiner P. Systematic review and meta-analysis: Multi-strain probiotics as adjunct therapy for Helicobacter pylori eradication and prevention of adverse events. United European Gastroenterol J. 2016;4(4):546-61. [ Links ]
72. López-Góngora S, Puig I, Calvet I, Villoria A, Baylina M, Muñoz N, et al. Systematic review and meta-analysis: susceptibility-guided versus empirical antibiotic treatment for Helicobacter pylori infection. J Antimicrob Chemother. 2015;70(9):2447-55. [ Links ]
73. Liou JM, Chen CC, Chang CC, Chen MJ, Fang YJ, Lee JY, et al. Efficacy of genotypic resistance-guided sequential therapy in the third-line treatment of refractory Helicobacter pylori infection: a multicenter clinical trial. J Antimicrob Chemother. 2013;68(2):450-6. [ Links ]
74. Puig I, López-Góngora S, Calvet X, Villoria A, Baylina M, Sánchez-Delgado J, et al. Systematic review: third-line susceptibility guided treatment for Helicobacter pylori infection. Therap Adv Gastroenterol. 2016;9(4):437-48. [ Links ]
75. Gisbert JP, Gisbert JL, Marcos S, Jiménez-Alonso I, Moreno- Otero R, Pajares JM. Empirical rescue therapy after Helicobacter pylori treatment failure: a 10-year singlecentre study of 500 patients. Aliment Pharmacol Ther. 2008;27(4):346-54. [ Links ]
76. Costa S, Soares JB, Gonçalves R. Efficacy and tolerability of culture-guided treatment for Helicobacter pylori infection. Eur J Gastroenterol Hepatol. 2017;29(11):1258-63. [ Links ]
77. Lee JY, Kim N. Diagnosis of Helicobacter pylori by invasive test: histology. Ann Transl Med. 2015;3(1):10. [ Links ]
78. Gòmez M, Otero W, Gutiérrez O. Tratamiento de infección por Helicobacter pylori. Encuesta en un grupo de médicos generales y especialistas en Colombia. Rev Col Gastroenterol. 2007;22:7-17. [ Links ]
79. Cano-Contreras AD, Rascón O, Amieva-Balmori M, Ríos- Gálvez S, MazaYJ, Meixueiro-Daza A, et al. El abordaje, las actitudes y el conocimiento acerca de Helicobacter pylori en médicos generales es deficiente ¡hay mucho que mejorar! Rev Gastroenterol Mex. 2017;83(1):16-24. [ Links ]
80. Chuah YY, Wu DC, Chuah SK, Yang JC, Lee TH, Yeh HZ, et al. Real –world practice and expectation of Asia-Pacific physicians and patients in Helicobacter pylori eradication (REAP-HP Survey). Helicobacter. 2017 Jun;22(3). [ Links ]
Correspondencia:
William Otero
E-mail: waoteror@gmail.com
Recibido: 11-9-2017
Aprobado: 24-1-2018