Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.38 no.2 Lima Apr./Jun. 2018
ARTÍCULOS ORIGINALES
Seguridad en la administración de propofol dirigido por gastroenterólogo entrenado en procedimientos endocópicos: experiencia de 10 años en clínica privada en Lima, Perú
Safety of gastroenterologist-directed propofol administration for endoscopic procedures: 10-year experience in a private clinic in Lima, Peru
Jorge Espinoza-Ríos1,2, Juan Antonio Chirinos2,3, Martín Tagle Arróspide2,3
1 Servicio de Gastrenterología, Hospital Cayetano Heredia. Lima, Perú.
2 Facultad de Medicina, Universidad Peruana Cayetano Heredia. Lima, Perú.
3 Servicio de Gastrenterología, Clínica Anglo Americana. Lima, Perú.
RESUMEN
Objetivo: Evaluar la seguridad de propofol combinado con meperidina y midazolam en colonoscopías, endoscopías y ecoendoscopía administrado por una enfermera supervisada por un gastroenterólogo entrenado y comparar su requerimiento en pacientes menores y mayores de 75 años. Material y métodos: Estudio descriptivo retrospectivo, que incluyó a pacientes mayores de 18 años de edad que recibieron propofol durante la endoscopía, colonoscopía (o endoscopía+colonoscopía) y ecoendoscopía. A los pacientes se les administró una dosis inicial de Meperidina (25 mg) y Midazolam (1-3 mg) por vía intravenosa (IV). Después de 2-3 minutos recibieron un bolo IV de propofol entre 10-30 mg. Se administraron bolos repetidos de 10-20 mg a intervalos no menores a 60 segundos durante cada procedimiento, titulado según necesidad y tolerancia del paciente. Resultados: Entre septiembre del 2006 y septiembre del 2016, se realizaron 9 704 procedimientos endoscópicos: 1 598 endoscopías, 3 065 colonoscopías, 2 492 endoscopía + colonoscopía y 57 eco-endoscopías. Hubo 3 912 mujeres (59,1%), la edad promedio fue de 57,1 ± 14,6 años, 880 pacientes (12,5%) mayores de 75 años. La dosis media de propofol para todos los procedimientos fue de 83,2 ± 48,1 mg, para la endoscopía y colonoscopía fue de 59,7 ± 36,2 mg y 77,2 ± 41 mg respectivamente. La dosis media utilizada en pacientes mayores de 75 años en endoscopía fue de 47,5 ± 37,8 mg, colonoscopías de 58,3 ± 33,4 mg y endoscopía + colonoscopía de 78,7 ± 42,7 mg en comparación con pacientes < 75 años en los que la dosis promedio de endoscopía fue de 61,1±35,8 mg (p <0,05), en colonoscopías de 80,5±41,3 mg (p<0,05) y en endoscopías+colonoscopías 105,9 ± 50,2 mg (p<0,05). No hubo complicaciones relacionadas con la sedación. Conclusiones: Propofol combinado con meperidina y midazolam en procedimientos endoscópicos, administrado por enfermera y dirigidos por un gastroenterólogo entrenado, es seguro. Los pacientes mayores de 75 años, necesitaron dosis significativamente menores de propofol para endoscopía, colonoscopia, endoscopía + colonoscopia y ecoendoscopía.
Palabras clave: Propofol; Endoscopía; Colonoscopía; Ecografía endoscópica (fuente: DeCS BIREME).
ABSTRACT
Objective: To evaluate safety of propofol combined with Meperidine and Midazolam in colonoscopies, upper endoscopies (EGD) and Endoscopic Ultrasound (EUS) administered by a nurse supervised by a trained gastroenterologist. To compare the required doses of propofol among older and younger than 75 years old. Materials and methods: Retrospective descriptive study including patients 18 years of age and older who received propofol for EGD, colonoscopy (or EGD + colonoscopy) and EUS. The patients were given a baseline dose of Meperidine (25 mg) and Midazolam (1-3 mg) intravenously (IV). After 2-3 minutes, they received an IV bolus of propofol between 10-30 mg. Repeat boluses of 10-20 mg were administered at intervals no lesser than 60 seconds during the procedure, as needed according to patient`s tolerance to the procedure. Results: Between September 2006 and September 2016, 9,704 procedures were performed, of which 1,598 were EGD, 3,065 colonoscopies, 2,492 EGD + colonoscopies and 57 EUS. There were 3,912 women (59.1%), and the average age was 57.1 ± 14.6 years. Eight hundred eighty (12.5%) were older than 75 years. The average dose of propofol for all the procedures was 83.2 ± 48.1 mg, for EGD and colonoscopy was 59.7 ± 36.2 mg and 77.2 ± 41 mg respectively. The average dose used in patients >75 years for EGD was 47.5 ± 37.8 mg, for colonoscopies 58.3 ± 33.4 mg and for EGD + colonoscopies was 78.7 ± 42.7 mg compared to patients <75 years in whom the average dose for EGD was 61.1 ± 35.8 mg (p<0.05), in colonoscopies was 80.5 ± 41.3 mg (p<0.05) and in EGD + colonoscopies 105.9 ± 50.2 mg (p<0.05). There were no sedation-related complications. Conclusions: Propofol combined with meperidine and midazolam in endoscopic procedures directed by a trained gastroenterologist is safe. Elderly patients (>75 years old) required significantly less doses of propofol for EGD, colonoscopy, EGD/colonoscopy and EUS.
Keywords: Propofol; Endoscopy; Colonoscopy; Endoscopic ultrasonography (source: MeSH NLM).
INTRODUCCIÓN
A pesar que la endoscopía digestiva alta y la colonoscopía pueden ser realizados sin sedación, ambos procedimientos son mejor tolerados cuando se administra ésta al paciente, resultando una mejor satisfacción y complacencia a repetir el examen (1). La mayoría de los procedimientos endoscópicos se realizan utilizando una combinación de benzodiazepinas y opioides para proporcionar sedación: típicamente Midazolam y Meperidina, esta combinación es escogida con frecuencia por el efecto amnésico y ansiolítico de la benzodiazepina y al mismo tiempo la analgesia proporcionada por el opioide, además del efecto sinérgico de ambas drogas en cuanto a sedación (2,3).
Sin embargo, en los últimos años hay un interés creciente en el uso de propofol y se ha demostrado que este tiene una mejor farmacocinética y farmacodinámica que las benzodiazepinas, logrando una mayor satisfacción en el paciente y en el endoscopista (2). El propofol, además de proporcionar mejor sedación, tiene un inicio de acción más rápido, tiempo de recuperación más corto y mejora de la calidad del procedimiento, además de no aumentar la tasa de complicaciones incluso en procedimientos más complejos y prolongados como: colangiopancreatografía retrógrada endoscópica (CPRE), ecoendoscopía, enteroscopía con balón simple y doble balón y disección submucosa endoscópica (2,4,5).
La administración de propofol dirigido por el endoscopista (EDP por sus siglas en inglés) fue un término que se desarrolló para definir y enfatizar que el uso del propofol sin la intervención de especialistas en anestesiología, permanece bajo el control, dirección y responsablidad del médico gastroenterólogo entrenado, así también existe el término (NAPS por sus siglas en inglés - Nurse Administered Propofol Sedation) que abarca e incluye la sedación de propofol administrado por enfermera (6). Para dicha administración, se cuenta con la sedación balanceada con propofol (BSP por sus siglas en inglés), la cual se desarrolló específicamente para permitir que el propofol sea titulado para lograr una sedación adecuada, la clave para lograr eso en el contexto de una BPS es administrar una pequeña dosis de opioide y/o benzodiazepina antes de la primera dosis de propofol (6). Algunos autores indican el potencial sinergismo entre fármacos de diferentes clases lo que llevaría a un riesgo en la terapia de combinación que debe evitarse, es por ello que se requiere un entrenamiento adecuado en su uso, el cual debe incluir: uso de simuladores, prácticas tipo hands- on y finalmente una certificación de competencia para evitar complicaciones (6,7).
Se realizó un estudio descriptivo retrospectivo, evaluando la seguridad del paciente, utilizando combinación de dosis bajas de propofol, midazolam y meperidina, titulados y administrados por una enfermera bajo la supervisión del gastroenterólogo entrenado en pacientes sometidos a endoscopía, colonoscopía (o endoscopía + colonoscopía en la misma sesión) y ecoendoscopía.
MATERIAL Y MÉTODOS
Se realizó un estudio descriptivo retrospectivo, en el Servicio de Gastroenterología de la Clínica Anglo Americana, entre septiembre del 2006 a septiembre del 2016, en pacientes mayores de 18 años, a quienes se les realizó endoscopía alta, colonoscopía, colonoscopía concomitante con endoscopía alta y ecoendoscopía, según indicación médica. Se excluyó a los pacientes con alergia a la soya, huevo, propofol, midazolam o meperidina, gestantes, antecedente de intubación difícil, hemodinámicamente inestables o con saturación O2 < 90% sin sedación, así como pacientes con síndrome de apnea obstructiva del sueño o quienes no firmaron el consentimiento informado o no aceptaron recibir sedación.
Los pacientes, después de aprobar ser sometidos al procedimiento endoscópico, mediante un consentimiento informado, fueron monitorizados durante todo el procedimiento. Se utilizó un monitor multiparámetro Phillips SureSigns® midiendo presión arterial cada tres minutos, frecuencia cardiaca, saturación de oxígeno y EKG en pacientes con historia de enfermedad cardiovascular. Antes del procedimiento se colocó una vía endovenosa y se administró cloruro de sodio al 9% en infusión durante cada procedimiento. Todos los pacientes recibieron oxígeno por cánula binasal a 2 litros/ minuto previo a iniciar la sedación. La administración del medicamento fue realizada por enfermera entrenada en el manejo de la droga según indicación del médico gastroenterólogo también entrenado. Luego se administró una dosis basal de Meperidina (25 mg) y Midazolam (1 mg) por vía intravenosa (IV) en la mayoría de los casos, después de 2-3 minutos se evaluó el grado de sedación (Escala del Nivel de Sedación de Ramsay) y en aquellos pacientes que continuaban alerta se aumentó la dosis de Midazolam, especialmente en procedimientos que se anticipaban prolongados como en las ecoendoscopías. Posteriormente recibieron un bolo IV lento de propofol entre 10-30 mg (decisión tomada de acuerdo al nivel de sedación alcanzado con la meperidina y midazolam y la condición general del paciente). Durante el procedimiento se administraron bolos repetidos de 10- 20 mg a intervalos no menores a 60 segundos durante cada procedimiento. Se dejó de administrar propofol, una vez alcanzado el ciego en el caso de colonoscopías y una vez que se percibió comodidad y estabilidad durante la endoscopía alta. La enfermera monitorizó los movimientos respiratorios, el estado de sedación y dolor del paciente.
La sala de endoscopía se encuentra equipada con máscara para ventilación asistida y equipo para intubación endotraqueal. Todos los médicos gastroenterólogos fueron entrenados previamente en el uso de propofol y contaban con la certificación en BLS (Basic Life Support), y además ACLS (Advanced Cardiac Life Support) o FCCS (Fundamentals of Critical Care Support).
Análisis estadístico
Los datos recolectados, fueron analizados en forma anónima, en el periodo de estudio y fueron codificados y agrupados en una base de datos generada en el Programa Microsoft Office Excel 2010. Posteriormente se realizó el análisis estadístico en el Programa Stata 12.0, utilizando la prueba t de Student para variables numéricas con distribución normal y la prueba de Mann-Whitney para variables numéricas sin distribución normal.
RESULTADOS
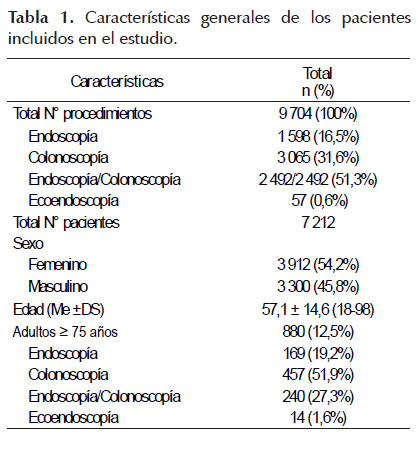
Durante el periodo de estudio se incluyeron en total 9 704 procedimientos que fueron realizados en 7 212 pacientes, de los cuales 3 912 (54,2%) fueron mujeres, la edad promedio fue 57,1 ± 14,6 años siendo el menor de 18 años y el mayor de 98 años, 880 pacientes (12,5%) eran mayores de 75 años. Se realizaron 1598 (16,5%) endoscopías, 3 065 (31,6%) colonoscopías, 2 492 (51,3%) endoscopía + colonoscopía y 57 (0,6%) ecoendoscopías (Tabla 1).
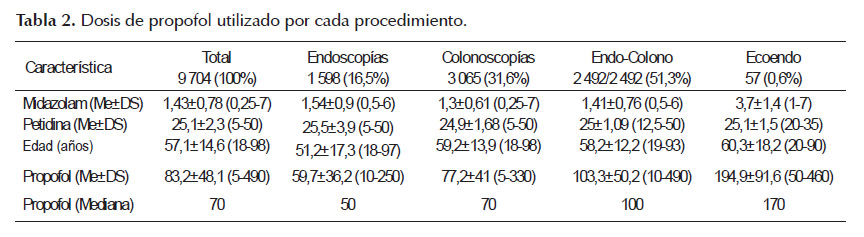
La dosis media de midazolam fue de 1,54 ± 0,9 mg, 1,3 ± 0,61 mg, 1,41 ± 0,76 mg y 3,7 ± 1,4 mg en endoscopías, colonoscopías, endoscopías + colonoscopía y para ecoendoscopías respectivamente. La dosis promedio de propofol utilizado en todos los procedimientos fue de 83,2 ± 48,1 mg (5-490), 59. ± 36,2 mg (10-250) para endoscopías, 77,2±41 mg (5- 330) para colonoscopías, 103,3 ± 50,2 mg (10-490) para colonoscopía seguida de endoscopía y 194,9±91,6 mg (50-460) para ecoendoscopía, además la dosis mediana utilizada en total fue de 70 mg (Tabla 2).
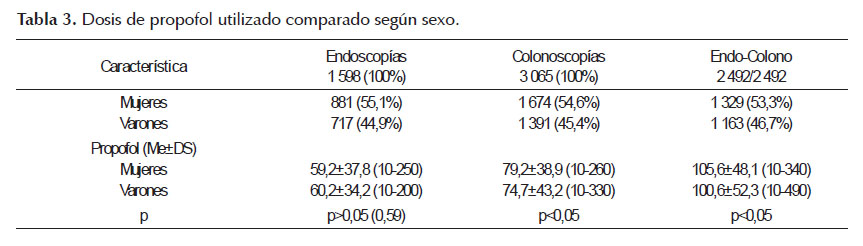
Con respecto a las dosis de propofol utilizado según sexo, para endoscopías, colonoscopías, endoscopía + colonoscopía fueron de: 59,2 ± 37,8 mg, 79,2 ± 38,9 mg, 105,6 ± 48,1 mg respectivamente en las pacientes mujeres y 60,2 ± 34,2 mg, 74,7 ± 43,2 mg, 100,6 ± 52,3 mg en los varones con diferencias estadísticamente significativas (p<0,05) en el caso de colonoscopías y endoscopía + colonoscopía (Tabla 3).
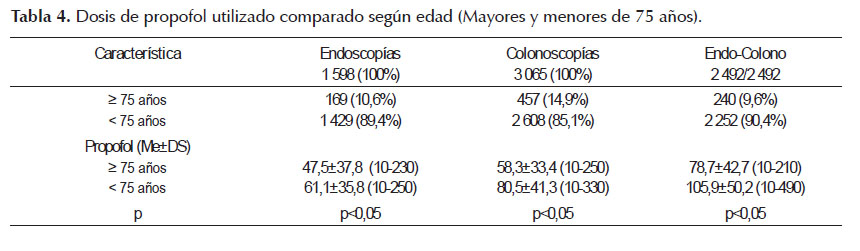
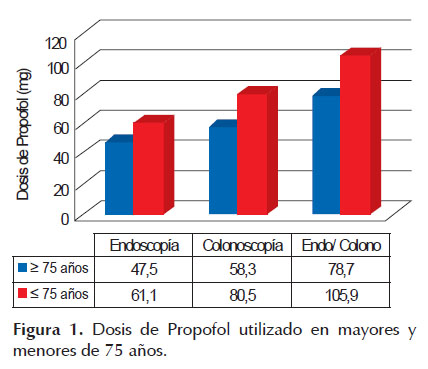
Se realizó el análisis comparando cada procedimiento en base a una edad igual o mayor a 75 años encontrándose que la dosis de propofol usado en endoscopías, colonoscopías, endoscopía + colonoscopía fueron de 47,5 ± 37,8 mg, 58,3 ± 33,4 mg, 78,7 ± 42,7 mg respectivamente en mayores de 75 años y 61,1 ± 35,8 mg, 80,5 ± 41,3 mg y 105,9 ± 50,2 mg en los menores de 75 (Tabla 4), con diferencias estadísticamente significativas (p<0,05) en todos los procedimientos endoscópicos señalados (Figura 1).
Ningún paciente necesitó ventilación asistida o intubación endotraqueal, así como hospitalización después de realizado algún procedimiento, tampoco se registró algún caso de bradicardia o hipotensión.
DISCUSIÓN
La sedación es parte integral en los procedimientos endoscópicos gastrointestinales, los objetivos de la sedación son mejorar la experiencia del paciente reduciendo el dolor y la ansiedad, lo que llevará al cumplimiento de los exámenes y a sus posteriores controles (5,8-10). Actualmente existe un gran interés en el uso de propofol en los procedimientos endoscópicos, el cual se demuestra con los múltiples reportes randomizados y no randomizados en diferentes países, incluyendo guías de manejo, con una tendencia de cambio de sedación de los métodos tradicionales que incluyen benzodiacepinas solas o combinadas con opioides hacia la utilización de propofol (3,11-14).
El propofol (2-6-diisopropilfenol), es un derivado aquil-fenol que facilita la actividad del ácido gamma amino butírico (GABA) en el cerebro, siendo un agente hipnótico con un inicio de acción rápida por ser liposoluble (30-45 segundos) y debido a su vida media corta de sólo 2 a 4 minutos con ausencia de metabolitos activos; tiene un tiempo de recuperación rápida, siendo metabolizado por el hígado y excretado por el riñón, su farmacocinética es influenciada por múltiples factores entre los que se mencionan: fármacos, tabaco, alcohol, edad, obesidad, entre otros (3,10,15-17). Entre las reacciones adversas asociadas al uso de propofol se incluye: dolor transitorio en la zona de punción (casi 50% de los pacientes), depresión respiratoria, efecto inotrópico negativo, causando disminución: del gasto cardiaco, frecuencia cardiaca, resistencia vascular periférica y presión arterial, además se han reportado algunos casos aislados de pancreatitis (3,7,10,16,18). Sin embargo, eventos adversos más serios que lleven a la muerte son raros y el riesgo estimado es mínimo en pacientes de bajo riesgo (ASA I-II) con un rango de 1:10.000 a 1:300.000 (10).
En el año 2009 Rex et al. (19), resumieron la experiencia de la administración de propofol dirigido por el endoscopista, en 64 6080 casos en 28 centros de 10 países. Del total de pacientes recolectados prospectivamente requirieron intubación endotraqueal: 11, no hubo casos de compromiso neurológico permanente y fallecieron: 4, de estos últimos dos tenían cáncer de páncreas, uno cardiomiopatía y el cuarto presentaba retardo mental severo y fue sometido a una gastrostomía percutánea endoscópica. El promedio de pacientes que requirieron soporte ventilatorio durante el procedimiento fue 0,1% en endoscopía y 0,01% en colonoscopía, confirmándose la seguridad del procedimiento en la administración de EDP. Sieg et al. (20), realizaron un estudio prospectivo en Alemania, luego de la implementación de la guía que permitía administración de propofol en procedimientos endoscópicos por no anestesiólogos, en el cual participaron 53 gastroenterólogos entrenados previamente en ACLS (Advanced Cardiac Life Support), manejo de vía aérea (incluyendo intubación) además de entrenamiento didáctico en el uso de propofol con cursos certificados por la German Society for Digestive and Metabolic Diseases (DGVS), en el cual se incluyeron 24 441 pacientes en los que se realizó 13 793 colonoscopías, 6 467 endoscopías y 4 181 (endoscopía y colonoscopía en la misma sesión). La dosis de propofol recibida fue de 85,8 ± 4,4 mg, 81,2 ± 51,5 mg y 130,8 ± 86,6 mg para colonoscopía, endoscopía y (endoscopía y colonoscopía) respectivamente, se presentaron 4 eventos adversos (0,016%); tres que requirieron ventilación con máscara y un laringoespasmo con recuperación. Ningún paciente requirió intubación endotraqueal u hospitalización. En nuestro estudio las dosis de propofol utilizadas fueron menores que en el estudio de Sieg et al., posiblemente porque asociaron al propofol únicamente midazolam sin ningún opioide.
Un meta-análisis realizado por Wang et al. (13) sobre uso de propofol, se incluyeron 22 ensayos clínicos randomizados controlados y se evaluaron a 1 798 pacientes de los cuales 912 recibieron sólo propofol versus 886 que recibieron agentes sedativos tradicionales. El propofol se asoció a periodos de recuperación y alta más rápidos, mejor sedación y cooperación del paciente, sin aumento de complicaciones cardiopulmonares, siendo por lo tanto seguro y efectivo.
Un estudio realizado en Japón por Nonaka et al. (14), en el cual se incluyó a 160 pacientes sometidos a 181 endoscopías en los cuales se administró propofol en infusión (0,5 mg/Kg/10 segundos), luego de la administración de pentazocina, evaluando el nivel de sedación con la escala de Ramsay, se observó que los mayores de 75 años (75 pacientes) tuvieron una menor dosis de propofol total, 256,47 ± 197,83 mg, en comparación a los menores de 75 años (85 pacientes) con una dosis total promedio de 323,08 ± 257,79 mg (p=0,053). Se presentaron episodios de hipotensión, desaturación transitoria y bradicardia en ambos grupos etarios, pero sin diferencias estadísticamente significativas. En nuestro estudio las dosis de propofol requeridas para endoscopía, colonoscopía y endoscopía + colonoscopía, fueron menores cuando se comparó ambos grupos etarios y con diferencias estadísticamente significativas en todas las variables endoscópicas, sin presentar ningún evento adverso.
También se ha evaluado el uso de propofol en determinados grupos de pacientes, así por ejemplo un meta-análisis publicado por Tsai et al. (21), donde se incluyeron cinco ensayos clínicos randomizados con un total de 433 pacientes cirróticos, la mayoría con estadios Child Pugh A y B. En este estudio se comparó el uso de sedación con midazolam versus propofol, encontrando que en el segundo grupo tuvieron más rápida sedación y recuperación con scores psicométricos y cognitivos más favorables, sin aumento del riesgo de hipotensión, bradicardia o hipoxemia por lo que sugieren su uso. En el 2015 Goudra et al. (22), realizaron un meta-análisis comparativo evaluando la seguridad de la administración de propofol en procedimientos endoscópicos avanzados (colangiopancreatografía retrógrada endoscópica y ecoendoscopía) por anestesiólogo versus no anestesiólogo, se encontraron 26 estudios de los cuales el propofol fue administrado por anestesiólogo en 10 estudios (2 374 procedimientos) y 16 estudios (3 018 procedimientos) por no anestesiólogo. En el análisis no se encontró diferencias entre ambos grupos con respecto a los efectos adversos, sin embargo, la satisfacción del paciente y del endoscopista fue menor en el grupo de sedación por no anestesiólogo. Pérez Cuadrado et al. (23), demostraron recientemente resultados similares en pacientes sometidos a colangiopancreatografía retrógrada endoscópica, siendo útil la sedación como medida de seguridad durante la papilotomía por la no movilidad del paciente, no obstante, dicho estudio sugiere que se debe identificar factores de riesgo previos al procedimiento (consumo de alcohol, opioides, drogas psicoactivas) en quienes se puede predecir situaciones de alto riesgo.
Por otro lado, el estudio prospectivo, randomizado, doble ciego, realizado en Turquía, por Uzman et al. (24), comparó la sedación en bolos de propofol versus bolos de midazolam y meperidina en endoscopía digestiva alta, incluyendo en total para el análisis, 50 pacientes en cada grupo. Se observó que la dosis promedio utilizada de propofol fue de 88±26,1 mg, midazolam 3,61±0,91 mg y meperidina 28,92 ± 5,96 mg. En el grupo que usó propofol, los pacientes presentaron menor dolor y disconfort, así como mayor satisfacción tanto por parte del paciente como del endoscopista, sin embargo, este mismo grupo tuvo mayores eventos adversos reportándose hipoxemia, apnea e hipotensión con diferencias estadísticamente significativas (p=0,025). Esto refuerza la recomendación que el propofol y otros agentes utilizados en sedación deben ser administrados por profesionales entrenados y capacitados en manejo de vía aérea, uso de reversores farmacológicos, con certificación Basic Life Support e incluso soporte cardiaco avanzado, quienes sean capaces de reconocer algún efecto adverso en forma temprana y que estos puedan ser manejados adecuadamente, incluyendo la llamada de cooperación inmediata en caso de requerirlo. En ese sentido también ha demostrado ser de utilidad la combinación de propofol con otras drogas adicionales (benzodiazepina/ opioides/ketamina) que permiten reducir la dosis de este, como se demuestra en nuestra serie (7,25-27).
Recientemente se publicó un estudio de cohorte observacional retrospectivo, realizado en 84 centros endoscópicos de los Estados Unidos (8), en total fueron 1 388 235 procedimientos incluyéndose 880 182 colonoscopías (21% realizadas con sedación por anestesiólogo) y 508 053 endoscopías (23% realizadas con sedación por anestesiólogo). Cuando se comparó el grupo que recibió sedación por anestesiólogo versus el dirigido por el endoscopista, se observó un riesgo similar entre ambos grupos de presentar algún evento adverso serio durante la colonoscopía. Sin embargo, estos eventos aumentaron en la endoscopía, en el grupo de pacientes que recibieron sedación por anestesiólogo con ASA I, II y III, esto probablemente en relación a la sedación profunda que realiza el último, por lo que el grupo sugiere futuros estudios para poder determinar dicha relación.
En el Perú, se han publicado dos estudios descriptivos prospectivos y uno retrospectivo sobre el uso de propofol. El primero de Tagle et al. (3), realizado en una clínica privada por gastroenterólogo entrenado en sedación, donde se evaluaron 400 procedimientos (endoscopías y colonoscopías) sin presentar necesidad de ventilación asistida, intubación endotraqueal, hospitalización o muerte, y otro realizado en un hospital público por Refulio et al. (4), evaluando 163 colonoscopías, sin presentar necesidad de ventilación con máscara u otro tipo de maniobra; ambos estudios concluyen que la sedación fue confortable para el paciente y el endoscopista. Parra et al. (28), evaluaron 843 colonoscopías en una clínica privada observando que la sedación profunda obtenida con propofol, se relacionó con mayores tasas de intubación cecal y detección de adenomas, sin embargo, dicha sedación fue realizada en el 99,4% de los casos, por un anestesiólogo.
El entrenamiento adecuado del personal de enfermería también es fundamental; existen múltiples estudios que evalúan la seguridad de la administración de propofol por enfermería observándose bajo riesgo de complicaciones en endoscopía y colonoscopías (29-31), pero para ello deben pasar por un programa de preparación y certificación que incluya manejo de vía aérea (intubación endotraqueal) y certificación de soporte vital avanzado entre otros requisitos como lo señala un estudio publicado recientemente realizado en Australia por Sathananthan et al. (29), donde el personal de enfermería realizó un riguroso programa de entrenamiento que incluyó tres meses de un curso de sedación que incluyó intubación endotraqueal e inserción de la máscara laríngea, nueve meses de un curso de anestesia y recuperación, certificación de soporte vital avanzado, acreditación anual por el Departamento de Anestesiología, seis meses de evaluación por un anestesiólogo y 250 procedimientos por año para mantener la acreditación, lo que significó no presentar eventos adversos mayores en los procedimientos.
Existen 2 factores que limitan el uso sistemático del propofol en nuestro medio. Uno de ellos es la falta de centros de capacitación. Actualmente en la mayoría de centros públicos y de formación no se utiliza de forma rutinaria el propofol y por eso es difícil que los nuevos gastroenterólogos estén formados en sedación con este agente. El otro factor es que el entrenamiento de los endoscopistas no incluye cursos de soporte vital avanzado con recertificaciones programadas, el cual debería ser obligatorio. Los autores creemos necesario que ambos requisitos sean cumplidos para evitar complicaciones en la sedación con propofol por no anestesiólogos, además se deberían realizar estudios prospectivos que incluyan nivel de satisfacción por parte del paciente y del médico endoscopista que no fueron incluidos en el estudio.
En conclusión, presentamos el primer estudio nacional a gran escala, de sedación con propofol demostrando su seguridad y eficacia, en procedimientos endoscópicos gastrointestinales (endoscopía, colonoscopía y ecoendoscopía) dirigidos por médico gastroenterólogo y enfermera, ambos entrenados en sedación, los cuales siguieron un protocolo estricto de manejo con un monitoreo adecuado. Además, se observó que los pacientes mayores de 75 años, requieren menores dosis de propofol, con diferencias estadísticamente significativas siendo de igual forma seguro en este grupo.
Conflictos de intereses: Los autores declaran no tener ningún conflicto de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Dumonceau JM, Riphaus A, Aparicio JR, Beilenhoff U, Knape JT, Ortmann M, et al. European Society of Gastrointestinal Endoscopy, European Society of Gastroenterology and Endoscopy Nurses and Associates, and the European Society of Anaesthesiology Guideline: Non-anesthesiologist administration of Propofol for GI endoscopy. Endoscopy 2010;42(11):960-74. [ Links ]
2. Ferreira AO, Torres J, Barjas E, Nunes J, Glória L, Ferreira R, et al. Non-anesthesiologist administration of Propofol sedation for colonoscopy is safe in low risk patients: results of a noninferiority randomized controlled trial. Endoscopy. 2016;48(8):747-53. [ Links ]
3. Tagle M, Siu H, Ramos M. Propofol en combinación con meperidina y midazolam en colonoscopia y endoscopia: primer estudio prospectivo en práctica privada en el Perú. Rev Gastroenterol Peru. 2007;27(4):367-73. [ Links ]
4. Refulio Zevallos E, Huerta-Mercado J, Espinoza Ríos J, Pinto Valdivia J, De los Rios Senmache R, Piscoya Rivera A, et al. Uso de Propofol administrado por enfermerapara la sedación durante colonoscopias en un Hospital Nacional en Lima- Perú. Rev Gastroenterol Peru. 2008;28(4):366-71. [ Links ]
5. Wadhwa V, Issa D, Garg S, Lopez R, Sanaka MR, Vargo JJ. Similar risk of cardiopulmonary adverse events between Propofol and traditional anesthesia for gastrointestinal endoscopy: A systematic review and meta-analisis. Clin Gastroenterol Hepatol. 2017;15(2):194-206. [ Links ]
6. Rex DK. Endoscopist-directed propofol. Gastrointest Endosc Clin N Am. 2016;26(3):485-92. [ Links ]
7. Da B, Buxbaum J. Training and competencyin sedation practice in gastrointestinal endoscopy. Gastrointest Endosc Clin N Am. 2016;26(3):443-62. [ Links ]
8. Vargo JJ, Niklewski PJ, Williams JL, Martin JF, Faigel DO. Patient safety during sedation by anesthesia professionals during routine upperendoscopy and colonoscopy: an analysis of 1.38 million procedures. Gastrointest Endosc. 2017;85(1):101- 8. [ Links ]
9. Kashiwagi K, Hosoe N, Takahashi K, Nishino H, Miyachi H, Kudo SE, et al. Prospective, randomized, placebo- controlled trial evaluating the efficacy and safety of Propofol sedation by anesthesiologists and gastroenterologist-led teams using computer-assisted personalized sedation during upper and lower gastrointestinal endoscopy. Dig Endosc. 2016;28(6):657-64. [ Links ]
10. Ferreira AO, Cravo M. Sedation in gastrointestinal endoscopy: Where are we at in 2014? World J Gastrointest Endosc. 2015;7(2):102-9. [ Links ]
11. Dumonceau JM, Riphaus A, Schreiber F, Vilmann P, Beilenhoff U, Aparicio JR, et al. Non-anesthesiologist administration of Propofolfor gastrointestinal endoscopy: European Society of Gastrointestinal Endoscopy, European Society of Gastroenterology and Endoscopy Nurses and Associates Guideline – Updated June 2015. Endoscopy. 2015;47(12):1175-89. [ Links ]
12. Singh H, Poluha W, Cheang M, Choptain N, Baron K, Taback SP. Propofol for sedation during colonoscopy. Cochrane Database Syst Rev. 2008;(4):CD006268. [ Links ]
13. Wang D, Chen C, Chen J, Xu Y, Wang L, Zhu Z, et al. The Use of propofol as a sedative agent in gastrointestinal endoscopy: a meta-analysis. PLoS One. 2013;8(1):e53311. [ Links ]
14. Nonaka M, Gotoda T, Kusano C, Fukuzawa M, Itoi T, Moriyasu F. Safety of gastroenterologist-guided sedation with propofol for upper gastrointestinal therapeutic endoscopy in elderly patients compared with younger patients. Gut Liver. 2015;9(1):38-42. [ Links ]
15. Li Q, Zhou Q, Xiao W, Zhou H. Determination of the appropriate Propofol infusion rate for outpatient upper gastrointestinal endoscopy-a randomized prospective study. BMC Gastroenterol. 2016;16:49. [ Links ]
16. Birk J, Bath RK. Is the anesthesiologist necessary in the endoscopy suite? A review of patients, payers and safety. Expert Rev Gastroenterol Hepatol. 2015;9(7):883-5. [ Links ]
17. Igea F, Casellas JA, González-Huix F, Gómez-Oliva C, Baudet JS, Cacho G, et al. Sedation for gastrointestinal endoscopy. Endoscopy. 2014;46(8):720-31. [ Links ]
18. Klare P, Huth R, Haller B, Huth M, Weber A, Schlag C, et al. Patient position and hypoxemia during Propofolsedation for colonoscopy: a randomized trial. Endoscopy. 2015;47(12):1159-66. [ Links ]
19. Rex DK, Deenadayalu VP, Eid E, Imperiale TF, Walker JA, Sandhu K, et al. Endoscopist-directed administration of propofol: a worldwide safety experience. Gastroenterology. 2009;137(4):1229-37. [ Links ]
20. Sieg A; bng-Study-Group, Beck S, Scholl SG, Heil FJ, Gotthardt DN, et al. Safety analysis of endoscopist-directed Propofol sedation: A prospective, national multicenter study of 24 441 patients in German outpatient practices. J Gastroenterol Hepatol. 2014;29(3):517-23. [ Links ]
21. Tsai HC, Lin YC, Ko CL, Lou HY, Chen TL, Tam KW, et al. Propofol versus midazolam for upper gastrointestinal endoscopy in cirrhotic patients: a meta-analysis of randomized controlled trials. PLoS One. 2015;10 e0117585 -13. [ Links ]
22. Goudra BG, Singh PM, Gouda G, Borle A, Gouda D, Dravida A, et al. Safety of Non-anesthesia Provider-Administered Propofol (NAAP) Sedation in Advanced Gastrointestinal Endoscopic Procedures: Comparative Meta-Analysis of Pooled Results. Dig Dis Sci. 2015;60(9):2612-27. [ Links ]
23. Pérez-Cuadrado Robles E, González-Ramírez A, Lancho- Seco A, Martí-Marqués E, Dacal-Rivas A, Castro Ortiz E, et al. Safety and risk factors for difficult endoscopist-directed ERCP sedation in daily practice: a hospital-based case-control study. Rev Esp Enferm Dig. 2016;108(5):240-5. [ Links ]
24. Uzman S, Gurbulak B, Gurbulak EK, Donmez T, Hut A, Yildirim D. A comparison of Propofol and midazolam/ meperidine sedationin upper gastrointestinal endoscopy. Wideochir Inne Tech Maloinwazyjne. 2016;11(3):178-85. [ Links ]
25. Kim EH, Lee SK. Endoscopist- Direct Porpofol: pros and Cons. Clin Endosc. 2014;47(2):129-34. [ Links ]
26. González-HuixLladó F. Sedación en endoscopia en el año 2016: ¿es segura la sedación con Propofol dirigida por el endoscopista en situaciones complejas? Rev Esp Enferm Dig. 2016;108(5):237-9. [ Links ]
27. Mahmud N, Berzin TM. Extended Monitoring during Endoscopy. Gastrointest Endosc Clin N Am. 2016;26(3):493-505. [ Links ]
28. Parra V, Watanabe J, Nago A, Astete M, Rodríguez C, Valladares G, et al. Sedación utilizada en las colonoscopías en el Policlínico Peruano Japonés y su relación con indicadores de calidad. Rev Gastroenterol Peru. 2010;30(1):40-5. [ Links ]
29. Sathananthan D, Young E, Nind G, George B, Ashby A, Drummond S, et al. Assessing the safety of physician-directed nurse- administered propofol sedation in low-risk patients undergoing endoscopy and colonoscopy. Endosc Int Open. 2017;5(2):110-5. [ Links ]
30. Rivera B. The current status of nurse-administered propofol sedation in endoscopy: an evidence-based practice nurse fellowship project. Gastroenterol Nurs. 2015;38(4):297-304. [ Links ]
31. Poon CM, Leung TL, Wong CW, Chan YL, Leung TC, Leong HT. Safety of nurse-administered propofol sedation using PCA pump for outpatient colonoscopy in Chinese patients: a pilot study. Asian J Surg. 2007;30(4):239-43. [ Links ]
Correspondencia:
Jorge Luis Espinoza-Ríos
Av. Del Río N° 390 - Dpto H. Pueblo Libre, Perú.
E-mail: jorge.espinoza@upch.pe
Recibido: 07-06-2017
Aceptado: 15-01-2018