Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista de Gastroenterología del Perú
Print version ISSN 1022-5129
Rev. gastroenterol. Perú vol.39 no.3 Lima July/Sep 2019
REPORTE DE CASO
Balantidiasis colónica: reporte de un caso fatal y revisión de la literatura
Colonic balantidiasis: report of a fatal case and review of the literature
Paúl Gomez Hinojosa1b, Jorge Espinoza-Ríos1a,2, Andrea Carlin Ronquillo1b, José Luis Pinto Valdivia1a,2, Yessenia Salas Dueñas1c, Wilfredo Zare Morales1d,2
1 Hospital Nacional Cayetano Heredia. Lima, Perú.
2 Universidad Peruana Cayetano Heredia. Lima, Perú.
a Médico asistente Gastroenterología
b Médico residente Gastroenterología
c Médico residente Patología
d Médico asistente Cirugía general
RESUMEN
La balantidiasis es una zoonosis producida por el Balantidium coli, que habita el intestino grueso del cerdo y del hombre. La infección es infrecuente en humanos y afecta principalmente al colon. Se produce con mayor frecuencia en países en desarrollo, regiones tropicales y subtropicales. La balantidiasis colónica puede presentarse en la mayoría de los casos de forma asintomática y llegar en los casos más graves como diarrea disentérica que puede complicarse con hemorragia digestiva baja e incluso perforación. Presentamos el caso de un varón de 72 años, proveniente de la sierra peruana de ocupación agricultor y criador de ganado porcino y ovino, quién acude por 3 meses de enfermedad caracterizado inicialmente por deposiciones líquidas con moco sin sangre, dolor abdominal cólico, náuseas, vómitos y en el último mes de enfermedad presenta diarrea disentérica. Se ingresa a colonoscopía por sospecha de colitis infecciosa, encontrándose en la muestra en fresco y biopsia de tejido colónico trofozoitos de Balantidium coli. Paciente recibe tratamiento con amebicida y antibacteriano sin mejoría clínica, presentando como complicación múltiples perforaciones en colon sigmoides, tratado con resección y colostomía terminal. Finalmente, paciente fallece a pesar de recibir manejo médico y quirúrgico.
Palabras clave: Balantidiasis; Disentería; Colitis (fuente: DeCS BIREME).
ABSTRACT
Balantidiasis is a zoonosis produced by Balantidium coli, which inhabits the large intestine of the pig and man. Infection is uncommon in humans and mainly affects the colon. It occurs more frequently in developing countries, tropical and subtropical regions. Colonic balantidiasis can occur in most cases asymptomatically and reach in the most severe cases such as dysenteric diarrhea that can be complicated by low digestive bleeding and even perforation. We present the case of a 72-year-old man, from the Peruvian highlands, who was a farmer and breeder of swine and sheep, who came for 3 months of illness, initially characterized by liquid stools with bloodless mucus, abdominal pain, nausea, vomiting and in the last month of illness he presents dysenteric diarrhea. Colonoscopy was performed due to suspicion of infectious colitis, Balantidium coli trophozoites were found in the fresh sample and colonic tissue biopsy. Patient receives treatment with amebicide and antibacterial without clinical improvement, presenting as a complication multiple perforation in the sigmoid colon, treated with resection and terminal colostomy. Finally, the patient died despite receiving medical and surgical treatment.
Keywords: Balantidiasis; Dysentery; Colitis (source: MeSH NLM).
INTRODUCCIÓN
La balantidiasis es una zoonosis parasitaria cuyo agente etiológico es el Balantidium coli, el cual es un protozoario ciliado de gran tamaño y el único que infecta a seres humanos (1). Su hábitat natural es el intestino grueso del cerdo y del hombre, y la infección en humanos es infrecuente a pesar de su distribución mundial (1,2). La enfermedad se produce sobre todo en países en desarrollo por sus bajos estándares sanitarios, donde las fuentes de agua están contaminadas con heces porcinas o humanas y en regiones tropicales y subtropicales debido a que el clima favorece la supervivencia de los quistes (2). Se reporta una prevalencia en el Perú de 0,47% hasta un 10% en portadores asintomáticos (1).
El agua es el vehículo de contaminación para la mayoría de los casos, debido a que la ruta de infección es fecal – oral, aunque se ha descrito casos de transmisión entre humanos (1-3). Además, se ha reportado como germen oportunista en hospederos inmunosuprimidos que viven en entornos urbanos (3).
La balantidiasis tiene tres presentaciones clínicas clásicas: a) huéspedes asintomáticos que son portadores de la enfermedad y sirven como reservorios de infección en la comunidad; b) infección crónica que presenta diarrea no hemorrágica y dolor abdominal secundario a la invasión de trofozoíto del intestino grueso; y c) balantidiasis aguda/disentérica que pasan a heces mucoides y con sangre y pueden ser fulminantes de presentarse con hemorragia digestiva o perforación (2,4-6), esta última se produce en un porcentaje extremadamente bajo de los casos, el protozoo invade profundamente la mucosa del colon, produciendo úlceras profundas y abscesos que pueden atravesar la pared del colon causando peritonitis, o bien cuadros extraintestinales (5,6). Los reportes de infección extraintestinal son escasos, entre ellos están casos de uretritis, cistitis y vaginitis inflamatoria en mujeres, abscesos hepáticos, apendicitis, lesiones pulmonares, cardiacas, ganglios mesentéricos, corazón e incluso queratitis (1-3,6-10). A continuación, presentamos un caso de balantidiasis colónica fatal.
CASO CLÍNICO
Varón de 72 años, natural y procedente de la región andina de Perú, de ocupación agricultor y criador de ganado porcino y ovino, acude por 3 meses de enfermedad caracterizado por deposiciones líquidas con moco sin sangre, dolor abdominal cólico, náuseas y vómitos intermitentes de contenido alimentario. Un mes antes del ingreso las deposiciones líquidas presentan sangre y moco, agregándose malestar general y pérdida ponderal de aproximadamente 20 kg. Por estos síntomas acudió a centro médico donde le realizan estudio colonoscópico evidenciando pancolitis moderada a severa, e inician tratamiento con ciprofloxacino y metronidazol, hidrocortisona y mesalazina por sospecha de colitis inflamatoria, presentando mejoría parcial de síntomas. Sin embargo, una semana antes del ingreso, paciente reinicia con síntomas y acude a nuestro hospital.
Al examen físico el paciente cursa hipotenso (75/40 mmHg), sin taquicardia, afebril y consuntivo. A nivel de región abdominal ruidos hidroaéreos aumentados, blando, depresible, con dolor a palpación en hemiabdomen inferior. Al tacto rectal se evidencia rectorragia.
Los exámenes auxiliares mostraron: Hemoglobina: 12,1 gr/dL, leucocitos: 7300/mm3, plaquetas: 238 000/ mm3, glucosa: 102 mg/dL, urea: 41,8, creatinina: 0,8, PCR: 1/32 (132), VSG: 30, bilirrubina total: 1,4 mg/dL, proteínas totales: 5,2 g/dL, albúmina: 3 g/dL, reacción inflamatoria en heces: leucocitos: >50xc, hematíes: 15-20xc, moco positivo, pH: 7,0. Parasitológico: trofozoito de Balantidium coli.
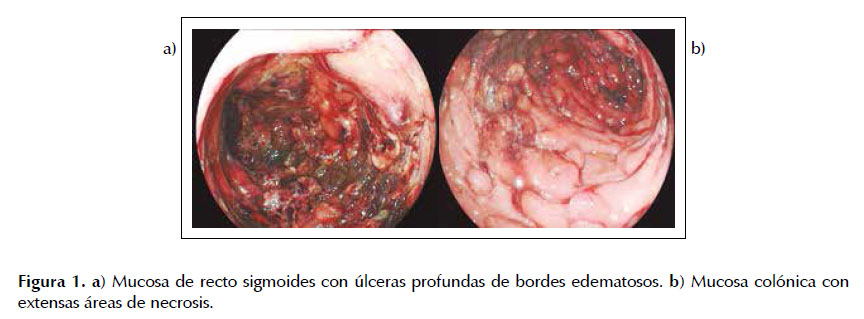
Paciente ingresó a colonoscopia con sospecha de colitis inflamatoria, se progresa hasta 25 cm de margen anal, se observó mucosa de recto edematosa, congestiva, con múltiples úlceras aftoides pequeñas y a nivel de sigmoides úlceras profundas de bordes edematosos y con áreas de necrosis que comprometen toda la circunferencia por lo que, por el riesgo de perforación se decide no completar el estudio endoscópico (Figuras 1a y 1b).
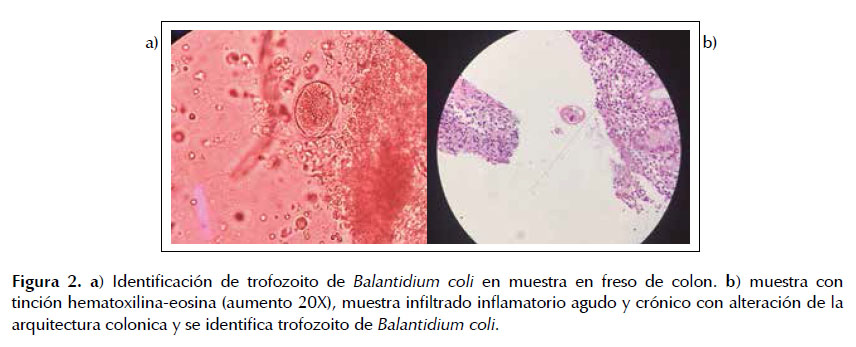
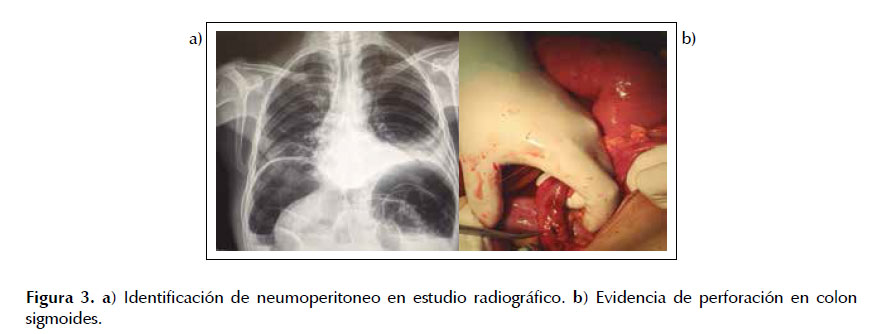
El paciente inició tratamiento con Metronidazol y Ceftriaxona endovenoso, el estudio en fresco de tejido colónico mostró trofozoitos de Balantidium coli (Figura 2a), lo cual se confirmó en estudio de histopatología (Figura 2b). El paciente presenta mejoría parcial de cuadro clínico, agregándose al tratamiento Tetraciclina vía oral; sin embargo, en el décimo día de tratamiento paciente presentó abdomen agudo con evidencia de neumoperitoneo en estudio radiográfico (Figura 3a). Paciente ingresó a sala de operaciones y se encontraron múltiples perforaciones de 0,5 a 1 cm en colon sigmoides y abundante contenido purulento en cavidad (Figura 3b), se realiza resección de 40 cm de colon y colostomía terminal. Paciente cursa con mala evolución a pesar de manejo intensivo y fallece al tercer día post operatorio.
DISCUSIÓN
El Balantidium coli es un protozoo ciliado, cuyo trofozoíto mide de 50 a 200 µm de longitud y de 40 a 70 µm de anchura, que afecta principalmente al colon y tiene un comportamiento clínico semejante al de la amebiasis. En el Perú, Fernández JM describió el primer caso de disentería balantidiasica en 1901 (6,11). La mayoría de trabajos publicados en nuestro medio son esporádicos y aislados, y los casos que suelen verse en los hospitales son de formas disentéricas crónicas (6). Son escasos los reportes con las complicaciones más severas de balantidiasis como hemorragia digestiva baja y perforaciones que causan peritonitis como el caso presentado.
Nuestro paciente proveniente de una zona rural de la sierra peruana, caracterizado por bajas condiciones de salubridad como la falta de agua potable y la convivencia estrecha con animales, son aspectos que facilitan el desarrollo de esta parasitosis (1,11,12). Asimismo, la desnutrición, senectud, ingesta de alcohol y vivir en ambientes húmedos favorecen la supervivencia de los quistes durante varias semanas y son factores de riesgo para el desarrollo de esta enfermedad (2,13). Además, se describe que la desnutrición, senectud, inmunodepresión son factores de riesgo para desarrollar formas fulminantes, como fue el caso de nuestro paciente (2,6,14).
Para el diagnóstico es necesario que el examen directo se realice en las heces frescas y con solución salina. En el Perú, la "técnica de Baermann modificada en copa" ha dado buenos resultados (6). En el presente caso, el diagnóstico se hizo por la presencia de trofozoítos móviles en el examen directo de heces y examen en fresco de tejido colónico, el cual también se encontró en el estudio histopatológico.
Está descrito que el daño tisular producido por este agente se debe al movimiento facilitado por los cilios y a la acción enzimática de la hialuronidasa balantidiásica por lo que se producen desde úlceras superficiales en la mucosa colónica que pueden llegar a producir perforaciones (1,2,6), que fueron múltiples en nuestro caso y fue la complicación que produjo shock séptico por peritonitis generalizada que provocó la muerte a pesar de todo el manejo instaurado. La afectación es predominantemente en colon, especialmente sigmoides, pero también puede comprometerse el íleon terminal, y aún menos frecuente tener afectación extraintestinal (2,6,12).
El diagnóstico diferencial endoscópico de las ulceraciones colónicas incluye: enfermedades infecciosas o protozoarias como salmonellosis, shigellosis, amebiasis y en nuestro medio tuberculosis, asimismo se deben considerar la enfermedad inflamatoria intestinal, principalmente la enfermedad de Crohn (12). Aunque también existen reportes de casos de colitis ulcerativa sobrepuesta con Balantidium y un caso de un paciente varón de 15 años con sospecha de enfermedad de Crohn por diarrea crónica y hallazgo en colonoscopía de úlceras longitudinales con áreas de mucosa normal, sin embargo el hallazgo en la biopsia de Balantidium coli y la respuesta clínica y endoscópica favorable al tratamiento con metronidazol definieron el diagnóstico (15,16), esto teniendo en cuenta que inicialmente la sospecha en el caso de nuestro paciente era colitis ulcerativa, que se descartó por las características histopatológicas y el contexto clínico.
El tratamiento debe ser individualizado y todos los pacientes infectados deben ser tratados con el objeto de erradicar el organismo y prevenir la propagación (1,6). Los tratamientos actualmente recomendados son la Tetraciclina (500 mg c/6h por 10 días), Metronidazol (750 mg c/8h por 5 días) o el Iodoquinol (600 mg c/8h por 20 días (2,6). En casos severos, se debe usar la vía parenteral, cobertura antibiótica amplia y medidas de soporte general (6). Nuestro paciente tuvo una mejoría parcial al inicio de la antibióticoterapia parenteral, probablemente por la coexistencia de una colitis bacteriana asociada; sin embargo, el desenlace fue fatal, al igual que en otros reportes de caso de colitis balantidiásica encontrados en la literatura peruana y en nuestro hospital, donde se tuvo un caso fatal por hemorragia digestiva baja y tres por perforación (1,6,11).
Es importante la educación sanitaria, la provisión de agua potable, desagüe y la correcta disposición de los desechos. Además, siempre hay que tener en cuenta esta patología cuando se presente un paciente con diarrea aguda disentérica o crónica, procedente del medio rural y con antecedente epidemiológico para poder realizar un diagnóstico y evitar posibles complicaciones que pueden ser fatales.
Conflictos de intereses: Los autores declaran no tener ningún conflicto de interés.
Citar como: Gomez Hinojosa P, Espinoza-Ríos J, Carlin Ronquillo A, Pinto Valdivia JL, Salas Dueñas Y, Zare Morales W. Balantidiasis colónica: reporte de un caso fatal y revisión de la literatura. Rev Gastroenterol Peru. 2019;39(3):284-7
REFERENCIAS BIBLIOGRÁFICAS
1. López D, Villanueva J, Romero C. Balantidiasis humana en Huaraz: Reporte de cinco casos. Rev Gastroenterol Peru. 1997;17(1):79-83. [ Links ]
2. Schuster FL, Ramirez-Avila L. Current World Status of Balantidium coli. Clin Microbiol Rev. 2008;21(4):626-38. [ Links ]
3. Guzmán R, Nessi P, Gonzales H, Hernández MO, Galindo M, Dorta A, et al. Balantidium spp en cerdos y sus criadores: Prevalencia en comunidades de dos Estados de Venezuela. Academia Biomédica Digital. 2013;14(54):1-10. [ Links ]
4. Gezuele E, Fernández N, Dimenza M, Ponte P. Un caso de balantidiasis humana paucisintomática. Rev Med Uruguay. 2005;21:164-6. [ Links ]
5. Sánchez C, Marín H. Balantidiasis presentación de un caso clínico. Revista Médica de la Universidad de Costa Rica. 2011;5(1):58-62. [ Links ]
6. Pamo O, Figueroa M, Ruiz J. Balantidiasis: reporte de cuatro casos y revisión de la casuística de los hospitales de Lima. Rev Med Hered. 1991;2:195-7. [ Links ]
7. Lahiri VL, Elhence BR, Agarwal BM. Balantidium peritonitis diagnosed on cytologic material. Acta Cytol. 1977;21(1):123- 4. [ Links ]
8. Majumdar K, Sakhuja P, Jain D, Singh M and Agarwal A. Balantidium ascites: an incidental smile in a cytospin during workup for malignancy. Cytopathology. 2014;25(2):138-40. [ Links ]
9. Kapur P, Das AK, Kapur PR, Dudeja M. Balantidium Coli liver abscess: first case report from India. J Parasit Dis. 2016;40(1):138-40. [ Links ]
10. Hazarika M, Pai H V, Khanna V, Reddy H, Tilak K, Chawla K. Rare Case of Polymicrobial Keratitis with Balantidium coli. Cornea. 2016;35(12):1665-7. [ Links ]
11. Vásquez W, Vidal J. Colitis Balantidiásica: a propósito de un caso fatal en el Departamento de Huancavelica. An Fac Med. 1999;60(2):119-23. [ Links ]
12. González de Canales P, Del Olmo L, Cortejoso A, Arranz T. Balantidiasis cólica. Gastroenterol Hepatol. 2000;23:129-31. [ Links ]
13. Bellanger AP, Scherer E, Cazorla A, Grenouillet F. Dysenteric syndrome due to Balantidium coli: a case report. New Microbiol. 2013;36(2):203-5. [ Links ]
14. 1Yazar S, Altuntas F, Sahin I, Atambay M. Dysentery caused by Balantidium coli in a patient with non-Hodgkin’s lymphoma from Turkey. World J Gastroenterol. 2004;10(3):458- 9.
15. Kamberoglou D, Savva S, Adraskelas N, Yannitsiotis A, Cocca E. Balantidiasis complicating a case of ulcerative colitis. Am J Gastroenterol. 1990;85(6):765-6. [ Links ]
16. Agapov M. Balantidiasis in a patient with suspected Crohn’s disease. Endoscopy. 2006;38(6):655.
Correspondencia:
Paúl Gomez Hinojosa
Jr. Alhelí # 874 - San Martin de Porres. Lima, Perú.
E-mail: pagohi@hotmail.com