INTRODUCCIÓN
La malrotación intestinal es una anomalía congénita de la rotación parcial a completa en sentido antihorario del intestino medio alrededor de los vasos mesentéricos superiores en la vida fetal. Tiene una incidencia aproximada de 1 por cada 500 nacimientos. Sin embargo, su diagnóstico en la edad adulta es poco frecuente. El 40-50% de los casos se diagnostican durante la primera semana de nacimiento; el 64% durante el primer mes de vida y cerca del 75% al 90% durante el primer año de vida. El 10% restante se diagnosticará después del primer año de vida o en la adultez tardía 1. La incidencia en la edad adulta se dificulta porque la mayoría son asintomáticos o no presentan un cuadro clínico específico, pueden manifestarse con cuadros de obstrucción intestinal, isquemia o dolor abdominal crónico 2. Presentamos un caso de malrotación intestinal diagnosticado incidentalmente posterior a manifestación de dolor abdominal en fosa ilíaca izquierda posterior a polipectomía en ciego en un paciente adulto.
CASO CLÍNICO
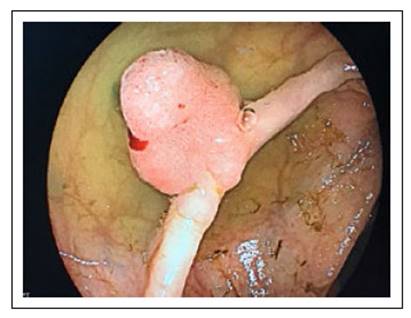
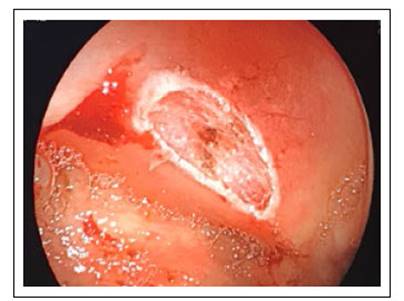
Hombre de 54 años de edad, sin antecedentes de importancia, ingresa programado para realización de estudio de colonoscopia indicada por presentar cambio en el hábito intestinal en los últimos 6 meses dado por deposiciones de consistencia bristol 2 interdiarias, no sangrado gastrointestinal, no dolor abdominal. Se realiza procedimiento con hallazgo incidental de pólipo semipediculado en el ciego (Figura 1), realizándosele polipectomía con asa diatérmica (Figura 2). Posterior al procedimiento paciente presenta dolor abdominal de intensidad 10/10 en fosa ilíaca izquierda. Es remitido al servicio de urgencias, al examen físico el paciente presentaba presión sanguínea de 110/80 mmHg, frecuencia cardiaca 100 latidos/minuto, frecuencia respiratoria 18 respiraciones/minuto y temperatura en 37,5 °C. Examen abdominal ruidos intestinales presentes, levemente distendido, dolor a la palpación profunda en fosa ilíaca izquierda y ruidos hidroaéreos presentes.
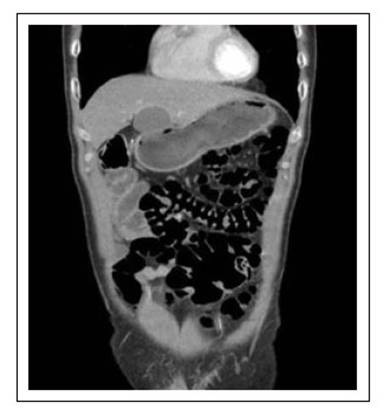
Analítica de laboratorio hemograma con leucocitosis 13 800 células/mL con neutrofilia 80%. Se realiza escanografía abdominal con evidencia de malrotación intestinal y cambios inflamatorios significativos dentro de la grasa mesentérica que rodean el ciego y el engrosamiento de la pared del ciego que se encuentra rotado en la fosa ilíaca izquierda sin signos de perforación (Figura 3 y 4). Se diagnosticó malrotación intestinal congénita y síndrome de electrocoagulación pospolipectomía; fue tratado de forma conservadora con líquidos intravenosos, ampicilina sulbactam 3 g endovenosa cada 6 horas, nada vía oral. Su dolor abdominal se resolvió a las 48 horas, resolución de leucocitosis y de signos de respuesta inflamatoria sistémica. Fue dado de alta con ATB oral, informo resolución completa de sus síntomas en el control de seguimiento.
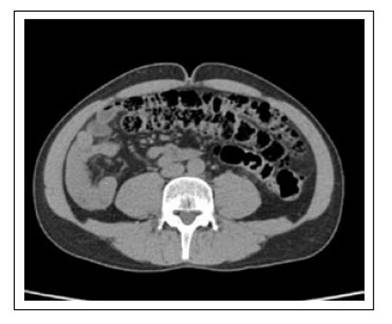
Figura 3 Tomografía de abdomen contrastada (corte axial) con evidencia de cambios inflamatorios significativos dentro de la grasa mesentérica que rodean el ciego y el engrosamiento de la pared del ciego que se encuentra rotado en la fosa ilíaca izquierda.
DISCUSIÓN
En el presente artículo se describe un caso de malrotación intestinal diagnosticado en un paciente que presento un síndrome de electrocoagulación pospolipectomía en el ciego. La malrotación intestinal representa un defecto en la embriogénesis durante la quinta semana de desarrollo fetal. En esta etapa el intestino se divide en intestino anterior, medio y posterior de acuerdo al aporte sanguíneo dado por el tronco celíaco para el intestino anterior, por la arteria mesentérica superior (AMS) para el intestino medio y por la arteria mesentérica inferior para el intestino posterior. El intestino medio se expande rápidamente en la cavidad abdominal se prolapsa dentro del cordón umbilical aproximadamente a la sexta semana y retornando a la cavidad abdominal en la 4 a 6 semanas después para girar 90º en sentido contrario a las manecillas del reloj alrededor de la AMS quedando las asas delgadas al lado derecho y las gruesas al lado izquierdo. En una segunda rotación de 180º las asas delgadas pasan posteriores a la AMS desplazando el ciego del cuadrante superior derecho al cuadrante inferior derecho. El duodeno rota por detrás de la AMS y el colon rota anteriormente, el duodeno entonces es fijado retroperitonealmente por el ligamento de Treitz, mientras que el ciego es fijado a la pared abdominal lateral en el cuadrante inferior derecho configurando una base amplia del mesenterio del intestino delgado que se fusiona con el peritoneo posterior en dirección diagonal desde el ligamento de Treitz hasta el ciego. La fisiopatología de esta condición representa una alteración en la progresión de este proceso. Si la rotación es incompleta el ciego puede permanecer en el abdomen izquierdo o región epigástrica y las asas delgadas en el abdomen derecho con sus puntos de fijación cercanos entre sí. Sin embargo, las bandas que fijan el duodeno y el ciego a la pared abdominal continúan formándose resultando las bandas de Ladd, las cuales se extienden desde la pared abdominal lateral derecha atraviesan el duodeno y se fijan al ciego predisponiendo a obstrucción intestinal. La localización aberrante del ciego produce un pedículo vascular mesentérico superior angosto en oposición a un amplio mesenterio del intestino delgado 3.
Las manifestaciones en el adulto por malrotación intestinal pueden ser vólvulos, obstrucción e isquemia intestinal; sin embargo, la mayoría de los pacientes con malrotación que no han presentado síntomas síntomas antes de llegar a la edad adulta permanecen asintomáticos 4, por lo que su verdadera incidencia es desconocida haciéndose el diagnóstico en forma incidental como en el presente caso. El método diagnóstico es la tomografía de abdomen, ultrasonido o en algunos casos laparotomía exploratoria 5.
La colonoscopia es el estándar de oro para la detección de cáncer de colon, su prevención se debe a la identificación y resección de pólipos, principalmente en pacientes mayores de 50 años 6. Es un procedimiento seguro, siendo la perforación del colon la complicación más temida que ocurre en casi 1 de cada 1000 procedimientos, siendo más común posterior a la polipectomía con electrocauterización, menos frecuente el síndrome de electrocoagulación pospolipectomía, que ocurre cuando se presenta una quemadura transmural del colon que imita signos y síntomas de perforación como en el caso descrito, tiene una incidencia que varía del 0,003 hasta 1 en los diferentes estudios 7. Existen factores de riesgo para su presentación como el tamaño del pólipo >1,5 cm localizados en el colon derecho, debido a la pared más delgada entre 2-3 mm cuando están distendidas con aire, invasión de la válvula ileocecal, pólipos sésiles, antecedente de hipertensión arterial 8,9. Generalmente se presenta dentro de las 12 horas posteriores a la colonoscopia con presencia de fiebre, taquicardia y dolor abdominal, en algunos casos puede llegarse a presentar entre 5 a 7 días después del procedimiento. En la analítica de laboratorio se presenta leucocitosis, siendo el estudio imagenológico con tomografía que permite diferenciar de la perforación colónica con la evidencia de un engrosamiento focal mayor de 3 mm de la pared del colon con compromiso de la grasa circundante sin evidencia de aire extramural 10,11. El tratamiento generalmente es conservador, con líquidos endovenosos, reposo intestinal, control del dolor y cubrimiento antibiótico contra patógenos aerobios y gram negativos; la mejoría sintomática se presenta entre 2 a 5 días 12.
En conclusión, ante la presencia de dolor abdominal agudo posterior a la realización de polipectomía, se debe sospechar complicaciones como el síndrome de electrocoagulación pospolipectomía y diferenciar de la perforación colónica lo cual impacta en el manejo, siendo un manejo conservador diferente al manejo quirúrgico en la perforación de colon. En raras ocasiones puede presentarse como en el presente caso ante la sospecha de dolor abdominal en fosa iliaca izquierda localizado contralateral al sitio de polipectomía realizada en ciego, que permitió el diagnóstico de malrotación intestinal en el paciente adulto previamente asintomático.