INTRODUCCIÓN
La implementación de medidas para el manejo perioperatorio que disminuyan las complicaciones postoperatorias y la estancia hospitalaria se iniciaron con la publicación de Kehlet en 1997 1. En un inicio se le denominó Fast Track cuyo objetivo era disminuir el estrés quirúrgico y llevar rápidamente al paciente a un estado funcional basal. Posteriormente en el 2001 se instauró el grupo de estudio ERAS (Enhanced Recovery After Surgery) que publicó un primer protocolo para aplicarlo en la cirugía colónica y que ha sido actualizado 2,3.
Este protocolo pasó a llamarse también Programa de Recuperación Mejorada y se extendió a otros tipos de cirugía, como la gastrointestinal 4, ginecológicas 5 y ortopédicas 6. Estos programas requieren una evaluación permanente por lo que no se constituyen en una regla estática, se adaptan a cada realidad y a los implementos que se disponen en cada hospital 7.
En el Perú se reporta que el cáncer colorrectal se ha incrementado en los últimos años y pasó a ser la quinta causa de muerte por neoplasias y la sétima en incidencia anual 8,9. Por ello se ha notado un mayor número de pacientes tratados en el Servicio de Colon, Recto y Ano del Hospital Edgardo Rebagliati de EsSalud que ha sobrepasado la capacidad de atención por lo que era indispensable tomar medidas que apunten a mejorar la calidad de atención, la disminución de la estancia hospitalaria, las complicaciones postoperatorias y los costos.
Se evaluaron las guías y protocolos basados en ERAS y sus recomendaciones. Con ello se diseñó un protocolo de trabajo adaptado al contexto hospitalario así como a los implementos y equipos con los que se cuenta. A este nuevo protocolo se le denominó Protocolo de Recuperación Mejorada en Cirugía (PREMEC). El objetivo del presente estudio es mostrar los resultados y mejoras logradas con la implementación de este protocolo mediante la evaluación de la estancia hospitalaria, complicaciones, reoperaciones y readmisiones.
MATERIALES Y MÉTODOS
Este es un estudio observacional de dos cohortes. Una es la cohorte histórica conformada por pacientes operados con cirugía resectiva de colon y recto mediante abordaje abierto entre enero del 2017 y noviembre del 2018. La otra cohorte estuvo conformadas por pacientes que fueron manejados de acuerdo al PREMEC desde diciembre del 2018 hasta marzo del 2020. Esta cohorte se dividió en dos grupos según el abordaje quirúrgico, abierto y laparoscópico.
Los criterios de inclusión para las cohortes fueron: pacientes mayores de 18 años, con diagnóstico de cáncer colorrectal que requirieron cirugía electiva, resectiva y con anastomosis salvo las resecciones abdominoperineales. La cohorte histórica solo estuvo conformada por pacientes con abordaje abierto (grupo AP). La cohorte de pacientes operados con el PREMEC estuvo conformada por pacientes que tuvieron una adherencia al protocolo por encima del 80% y fue dividida en dos grupos: con abordaje abierto (grupo PAA) y con abordaje laparoscópico (grupo PAL).
El PREMEC se diseñó en base a la adaptación de las recomendaciones de guías y protocolos publicados 2,3. (Tabla 1).
Es necesario resaltar que solo se indicó preparación mecánica intestinal en cirugía de recto y/o colon izquierdo con polietilenglicol y enema salino en las horas previas a la cirugía.
Se evitó en la medida de lo posible las transfusiones. El abordaje quirúrgico fue adecuado a la situación del paciente pudiendo ser laparotomía o abordaje laparoscópico, el uso de drenajes quedó a decisión del cirujano tratando de evitar su uso profiláctico. Las anastomosis intestinales fueron manuales o mecánicas en función de la disponibilidad de los dispositivos. El cierre de la pared se realizó por planos incluyendo el subcutáneo. Cuando se utilizó sonda nasogástrica, se retiró al término de la intervención quirúrgica.
Se brindó analgesia multimodal con catéter epidural colocado en sala de operaciones. En el caso que no se haya podido realizar este procedimiento se indicó metamizol y tramadol subcutáneo con dimenhidrinato. Se progresó a paracetamol vía oral en los días posteriores con tramadol de rescate. La indicación de alta hospitalaria se realizó a partir del cuarto día cuando se cumple con los siguientes requisitos: adecuada tolerancia oral, dolor controlado con analgésicos orales, afebril y los valores de proteína C reactiva menores de 13 mg/dl. Se cita a los 3 días del alta para evaluación de la herida y retiro de drenes si es que hubiese.
El programa fue administrado por un cirujano asistente y supervisado por el jefe del servicio. Se realizaron auditorias semanales con la participación de los cirujanos asistentes, residentes y con los especialistas de anestesia, nutrición, enfermería, estomaterapeutas y fisioterapia. Se estableció el nivel de adherencia al protocolo en cada uno de los pacientes.
Se consideró como fuga anastomótica a la manifestación clínica que incluye la salida de contenido intestinal y/o gases a través de un drenaje o de la herida operatoria y como íleo postoperatorio a la ausencia de ruidos hidroaéreos intestinales, a la no eliminación de flatos ni deposición y distensión abdominal después del tercer día postoperatorio. Se consideró infección de sitio operatorio (ISO) a la presencia de secreción purulenta en la herida operatoria y como colección intraabdominal a la presencia de un cúmulo de líquido diagnosticado por imágenes y con trascendencia clínica. De la misma manera se definió como mortalidad postoperatoria a la muerte producida en los primeros treinta días después de la intervención quirúrgica y como readmisión cuando los pacientes se re hospitalizan en el postoperatorio por causa dependiente de la intervención quirúrgica.
Los datos de la cohorte histórica fueron recogidos retrospectivamente y los de la cohorte del PREMEC de manera prospectiva en una ficha diseñada para tal efecto, se utilizó el programa SPSS versión 22 (2013) con lo que se estimaron promedios, desviación estándar, porcentajes e intervalos de confianza según el tipo de variable. El análisis inferencial se manejó con un nivel de confianza del 95% con las pruebas chi cuadrado y t de student según el caso. Se determinaron los riesgos relativos (RR) en cada una de las complicaciones.
RESULTADOS
Se estudiaron 516 pacientes operados, que se dividieron en tres grupos para su comparación. Estos grupos son:
(1) Antes del Protocolo (AP), es la cohorte histórica de los pacientes operados antes de la implementación del protocolo, constituido por 276 pacientes operados por abordaje abierto en el período de enero 2017 a noviembre 2018.
(2) PREMEC abordaje abierto (PAA), conformada por 193 pacientes operados por cirugía abierta aplicándose el protocolo, desde diciembre del 2018 a marzo del 2020.
(3) PREMEC abordaje laparoscópico (PAL), constituido por 47 pacientes operados por laparoscopía aplicándose el protocolo, desde diciembre del 2018 a marzo del 2020.
Los grupos estudiados no mostraron diferencias significativas en relación al sexo, edad, tipo de resección y estadio del cáncer cuando se comparó el grupo AP vs el PAA y PAA vs el PAL. Se observó una diferencia estadística significativa (p<0,05) en relación a la resección de recto entre los grupos PAA y el PAL. (Tabla 2).
Tabla 2 Sexo, edad, cirugía realizada y estadio según grupo de pacientes.
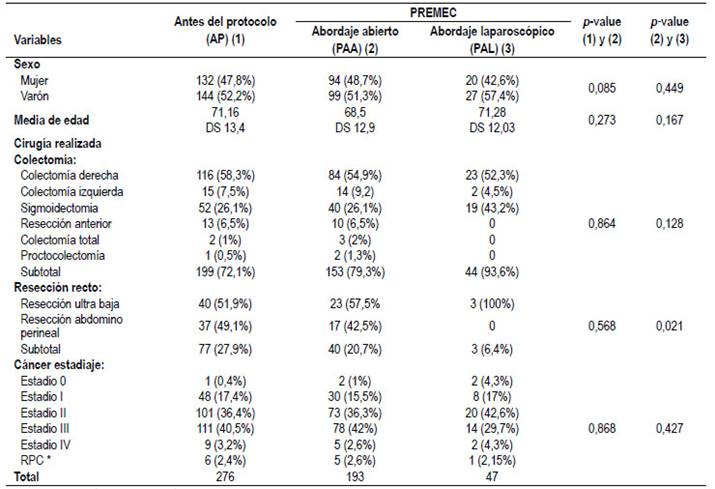
*RPC Respuesta patológica completa en cáncer de recto post neoadyuvancia.
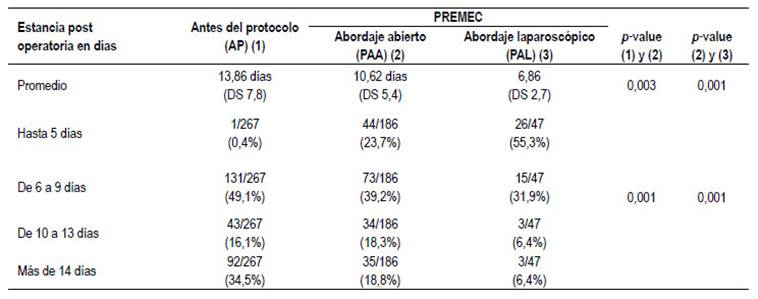
El promedio de estancia postoperatoria, sin considerar a los pacientes fallecidos, fue mayor en el grupo AP (13,86 ± 7,8 días) que en el grupo PAA (10,62 ± 5,4 días) con diferencia estadística muy significativa (p<0,01). El promedio en el grupo PAL (6,86 ± 2,7 días) fue menor que en el grupo PAA, también con diferencia estadística altamente significativa (p<0,001). En el grupo AP el 49,5% y en el grupo PAA 62,9% salieron de alta antes del noveno día mientras que en el grupo PAL el 55,3% lo hicieron antes del quinto día, con diferencia estadística altamente significativa entre los grupos (p<0,001). (Tabla 3).
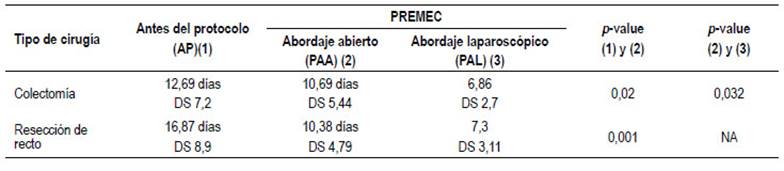
Cuando se compara la estancia postoperatoria según el tipo de intervención quirúrgica, colectomía y resecciones de recto, se encuentra que el promedio de estancia en colectomías en el grupo AP (12,69 ± 7,2 días) es mayor que en el grupo PAA (10,69 ± 5,44 días) y que en el grupo PAL (6,86 ± 2,7 días) con diferencia estadísticamente significativa entre los grupos (p<0,05). En relación a las resecciones de recto, en el grupo AP el promedio de estancia postoperatoria (16,87 ± 8,9 días) fue mayor que en el grupo PAA (10,38 ± 4,79 días) con diferencia estadística altamente significativa (p<0,001). Solamente se realizó la comparación de los pacientes sometidos a resecciones de recto entre los grupos AP y PAA, la que tuvo una diferencia estadística altamente significativa (p<0,001). No se realizó este análisis entre los grupos PAA y PAL debido a que no son grupos comparables. (Tabla 4).
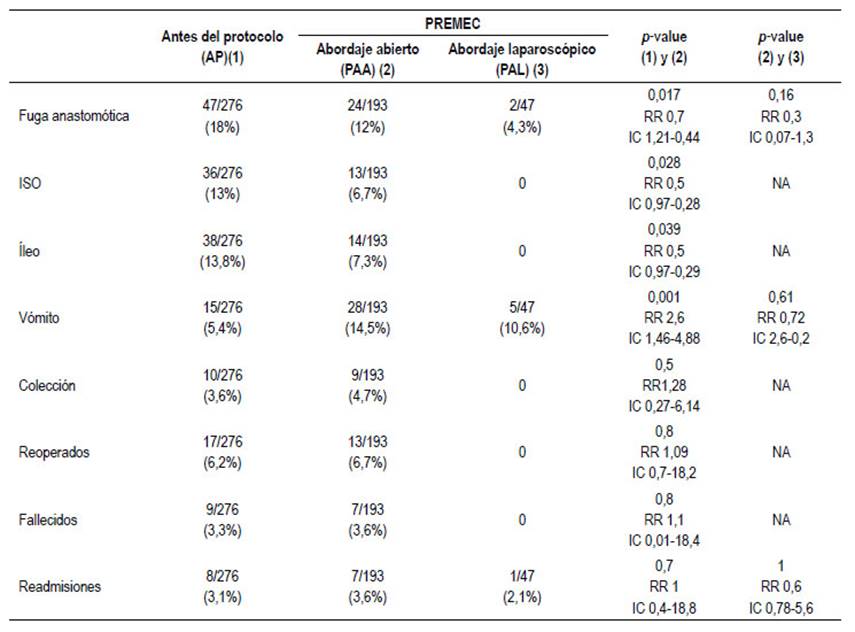
En relación a las complicaciones se encontró disminución en la frecuencia de las fugas anastomóticas, ISO e íleo postoperatorio y un aumento de los vómitos entre los grupos AP y PAA con diferencia estadisticamente significativa, asi mismo no existieron diferencias entre los grupos PAA y PAL. No se encontró diferencias en la mortalidad, reoperaciones y readmisiones entre los grupos estudiados. (Tabla 5).
DISCUSIÓN
Los programas de rehabilitación temprana tienen como objetivo principal: disminuir la estancia hospitalaria, el número y severidad de las complicaciones y las readmisiones a la misma vez que optimiza la eficiencia de los gastos. Múltiples estudios realizados así lo demuestran 6,7,10,11.
El ERAS recomendó realizar 24 acciones a fin de cumplir con los objetivos. Todas ellas con evidencia científica. Cada una de estas no podría cumplir con los objetivos mencionados si actuaran aisladamente, por lo demás, algunas tienen influencia sobre otras. El manejo multimodal y multidisciplinario -cirujanos, anestesiólogos, nutricionistas, enfermeras, terapistas físicos- se sustenta en la reducción de los factores de riesgo de morbilidad postoperatoria. Estos se implementan en las fases prehospitalaria, en el pre, intra y postoperatorio e incluyen el alivio óptimo del dolor (analgesia multimodal), la reducción del estrés del enterocito evitando el ayuno prolongado, inicio de nutrición enteral y movilización temprana, entre otras. El cumplimiento estricto del protocolo es indispensable para conseguir los resultados esperados 3,12. Todo el trabajo realizado estuvo liderado por un cirujano del servicio. Se realizaron auditorias semanales para asegurar el cumplimiento óptimo del protocolo.
La presente investigación demuestra que el protocolo PREMEC es efectivo en disminuir la estancia postoperatoria en forma significativa, así como la prevalencia de las complicaciones como fugas anastomóticas, ISO e íleo postoperatorio. Estos resultados también confirman la ventaja del abordaje laparoscópico sobre el abierto en los pacientes tratados dentro del protocolo. Sin embargo, no se encontraron diferencias en el número de readmisiones, reoperaciones y fallecidos entre los grupos estudiados.
La introducción del abordaje laparoscópico al ERAS mejoró los resultados obtenidos con la cirugía abierta disminuyendo de 2 a 3 días la estancia hospitalaria 12,13. Estudios recientes muestran estos alentadores resultados aún en pacientes con cáncer avanzado 14. En el presente estudio se confirman estas apreciaciones sin embargo se hace notar que los pacientes sometidos a cirugía laparoscópica tuvieron una selección por conveniencia debido a que fueron escrupulosamente elegidos en base al tamaño del tumor, al índice de masa corporal y a las comorbilidades existentes. De tal forma que los que no cumplían con las mejores características para este procedimiento fueron derivados hacia el abordaje abierto.
La cirugía colorrectal está tradicionalmente asociada a largas estancias hospitalarias. Entre 8 a 12 días o más en cirugía abierta y de 5 a 7 días en laparoscopía, lo que se constituye en un factor de riesgo para ISO con el consiguiente aumento de los costos 15-18. Por lo que la estancia postoperatoria es el indicador más importante en la evaluación del PREMEC ya que se relaciona directamente con las complicaciones. En la presente serie la media de estancia previa al protocolo era de 13,86 días, disminuyendo a 10,62 días con PAA y a 6,86 días en PAL. Todas las publicaciones coinciden en una disminución de la estancia cuando se comparan los pacientes operados con el protocolo ERAS versus la cirugía tradicional. Igualmente hay una disminución mayor de esta estancia cuando se utiliza el abordaje laparoscópico. Los pacientes aptos que se someten a cirugía de cáncer colorrectal utilizando los principios ERAS y la cirugía laparoscópica se pueden dar de alta en 24 horas, con una duración media de la estancia de 2,7 días 19.
Está demostrada la importancia de la información, educación y preparación psicológica del paciente antes de la cirugía que contribuye a la disminución de la estancia postoperatoria 20,21. El servicio añadió charlas informativas dirigida a los pacientes a fin de explicar los pasos a seguir con lo que se disminuye la ansiedad y se mejora la recuperación al saber que pueden y deben levantarse desde el primer día post quirúrgico, que deben ingerir líquidos previo a la cirugía y educación en la prevención y manejo de la deshidratación en casos de ostomías de protección.
La fuga anastomótica es una de las complicaciones más alarmantes en la cirugía digestiva y en especial en la colorectal por los efectos en la morbi mortalidad postoperatoria, en la estancia hospitalaria y en los costos 22,23. La incidencia reportada de esta complicación es heterogénea. Varía según el método diagnóstico (radiológico o clínico), el lugar de la resección, la repercusión clínica, la técnica quirúrgica (nivel de ligadura vascular) y tipo de anastomosis (grapado o manual). Se reporta desde 3% en colectomías derechas hasta 19% en anastomosis colorectales 24. Existe una diversidad de factores de riesgo asociados tanto al paciente como a la técnica 25. Algunos de éstos son prevenidos por el PREMEC como el manejo adecuado de los líquidos en el intraoperatorio y la recomendación de evitar la medicación con AINES y el uso del tabaco en el preoperatorio. En los pacientes con protocolos de mejora postoperatoria, la fuga anastomótica disminuye en el 50% 26,27. En el presente trabajo el porcentaje de fuga anastomótica fue de 18% antes del inicio del programa y tras éste el porcentaje bajó a 12% en la cirugía abierta y al 4,3% en cirugía laparoscópica. Lo asociamos, entre otras medidas, al manejo nutricional pre operatorio. Todos los pacientes recibieron complemento por vía oral adicional a dieta hiperprotéica desde la admisión hasta el día de la cirugía sin importar el valor de albúmina sérica. De la misma manera se produjo una disminución del stress oxidativo y la resistencia a la insulina al evitar el ayuno prolongado pre operatorio. Igualmente se evitó la deshidratación previa al no realizar preparación mecánica de rutina.
Respecto a ISO Keenan et al. 28 en su trabajo de prevención de infección de sitio quirúrgico reportó la disminución de 19,3% a 5,7% luego de implementar medidas como lavado con clorhexidina, protectores de piel, cambio de guantes previo al cierre por planos, lavado diario de la herida con clorhexidina y cubrir ésta por al menos 48 horas, además de mantener la glicemia y temperatura en límites normales. Tanner et al. 29 indicaron que se puede reducir el riesgo de infección (15% a 7%) añadiendo antibiótico profilaxis a las recomendaciones anteriormente dichas. Con los pacientes de la cohorte PREMEC se realizaron las medidas anteriormente descritas con lo que disminuyó la tasa de ISO de 13% a 6,7% un RR 0,5 (IC 95%: 0,970,28) indicando que las medidas tomadas son factores protectores de esta complicación.
Diversas revisiones sistemáticas demostraron que la preparación mecánica intestinal no tenía mayor beneficio ya que se asociaba a deshidratación y mayor número de complicaciones postoperatorias 30,31. Un metaanálisis que evaluó más de 60 mil pacientes concluyó que al comparar la administración de antibióticos por vía oral y endovenoso con preparación mecánica versus solo antibióticos endovenoso y vía oral combinados, no encontró diferencias poniendo en duda el beneficio de la preparación mecánica 32. En el PREMEC se indica la preparación mecánica asociada a antibiótico endovenoso solo para colectomias izquierdas y resección de recto.
Las náuseas y los vómitos (NVPO) no suelen prolongar la estancia hospitalaria postoperatoria pero es una molesta complicación que causa más insatisfacción en el paciente que el mismo dolor. Esta es de origen multifactorial siendo el sexo femenino, fumadores, los gases anestésicos, el uso de opioides y el tipo y duración de la cirugía algunos de los factores asociados, igualmente se reporta que NVPO afecta del 20 al 30% (vómitos) al 50% (náuseas) de todos los pacientes quirúrgicos y hasta el 80% en los pacientes con alto riesgo de desarrollar estas complicaciones 33,34. En el presente estudio se encontró que el grupo AP presento 5,4%, el grupo PAA 14,5% y el grupo PAL 10,6%. En el PREMEC se indica profilaxis con dexametasona, ondasetron y dimenhidrinato en el intraoperatorio. Estudios recientes indican el uso de dexametasona 35, pregabalina 36 o antagonistas del receptor de neurokina-1 37 como profilácticos. Para el manejo de esta complicación se indicó reposo gástrico y en algunos casos excepcionales se requirió colocar sonda nasogástrica descompresiva por 24 horas con adecuada tolerancia oral al día siguiente.
El íleo postoperatorio es una complicación frecuente en la cirugía colorrectal cuya etiología y tratamiento no está bien establecida. En esta investigación se presenta 7,3% y 0% en los pacientes operados con el PAA y PAL respectivamente y en el grupo AP de 13,8%, con lo que hubo una mejoría significativa con el PREMEC y sobretodo con la cirugía laparoscópica. Los estudios actuales mencionan que la cirugía mínimamente invasiva, la alimentación temprana, la analgesia epidural y el evitar el uso de opioides se asocian con la disminución de la frecuencia de su presentación que se menciona como no menor del 15% 38.
La alimentación oral temprana después de la cirugía colorrectal electiva no solo fue bien tolerada por los pacientes, sino que también afectó positivamente los resultados postoperatorios. La alimentación postoperatoria temprana es segura y conduce a la recuperación temprana de las funciones gastrointestinales 39. Los estudios concluyen que la alimentación temprana, en el primer día postoperatorio, es segura, sin mayor riesgo de fuga anastomótica, neumonía por aspiración u obstrucción intestinal. El mantener la vía oral y la no preparación mecánica del colon mejora no solo la satisfacción del paciente sino que evita el stress oxidativo de la célula intestinal por ayuno prolongado y previene la deshidratación pre operatoria por preparación intestinal y ayuno prolongado 40,41.
El presente estudio tiene la limitación de realizar la comparación con una cohorte histórica que por las características de ser retrospectiva puede presentar subregistros en la captación de algunos datos no objetivos. De la misma manera el grupo de pacientes de cirugía laparoscópica ha sido seleccionado por conveniencia para este tratamiento.
Se concluye que el PREMEC ha cumplido con el objetivo de disminuir la estancia hospitalaria y de la prevalencia de la fuga anastomótica, ISO e íleo postoperatorio, no encontrándose diferencias en la readmisión, reoperación y mortalidad.
Estos resultados permiten recomendar el uso de protocolos de mejora en la recuperación quirúrgica en otros servicios y a la vez ampliar los estudios del impacto de su implementación sobre la satisfacción de los pacientes y los costos.