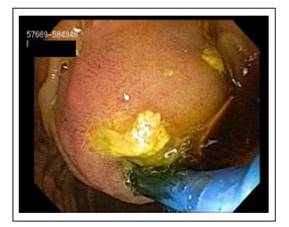
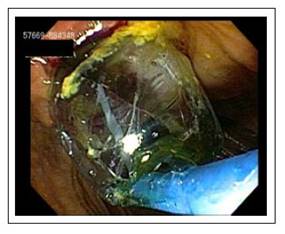
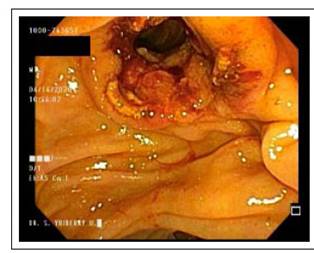
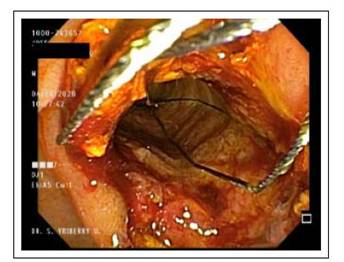
INTRODUCCIÓN
Los cálculos del colédoco seguirán siendo un reto en las condiciones del aparato digestivo. Ocurren en 20% de casos de la enfermedad vesicular calculosa como hemos descrito antes. Siguen siendo encontrados en cirugías de vesícula hasta en 12% de casos. Se calcula su presencia en 18%-22% a nivel global en enfermedad vesicular sintomática 1,2.
La colangiopancreatografía retrógrada endoscópica (CPRE) más la esfinterotomía endoscópica (EE) es un procedimiento ampliamente difundido a nivel mundial y nacional como paso previo a la extracción de cálculos del colédoco y vía biliar. Varios autores han descrito su experiencia a nivel nacional y mundial 1-6.
La extracción de cálculos complejos ó difíciles (CC) constituye todo un reto. Estos se definen como cálculos mayores o iguales a 15 mm, cálculos múltiples de ese diámetro o más o los cálculos entre 10-15 mm con presencia de colédoco distal estrecho o con divertículos asociados u otras variantes anatómicas (colédoco con forma “sigmoidea”, colédoco corto o angulación distal aguda del colédoco o ángulo menor a 135° 3-5. Estos constituyen una especial dificultad y complejidad para el endoscopista que realiza CPRE, pues pueden ameritar medidas o variantes adicionales como EE muy amplias o procedimientos prolongados con mayor riesgo de pancreatitis, sangrado y perforación (entre 5-10% de EE) 3 o litotricia mecánica(LM) que puede complicarse (ruptura coledociana, sangrado, impactación hasta en 10% según series) 3-6. A nivel global se calcula que entre 20-35% de cálculos de colédoco son complejos 4-6.
Por ello se difunde y se realiza la dilatación de ampolla y colédoco distal con balones de gran diámetro (DPBGD), técnica que se describe desde 2003 3-6. A partir de 2009 aprobada y oficializada globalmente 6-8. Esta dilatación permite junto con la EE la extracción segura de cálculos complejos y puede disminuir los requerimientos de litotricia. En un inicio la dilatación con balones de gran diámetro se realizaba posterior al fracaso de extracción con EE, balones extractores, canastilla o LM.
La dilatación con balones de pequeño diámetro ya se realiza hace 30 años o más, con o sin EE y previo al año 2000 con balones biliares de diámetros menores a 10 mm 5. Se describen las primeras experiencias con balones pequeños desde 1982 3-5. A partir de la década de 2000 se publican experiencias de las escuelas japonesa, coreana, americana y europea utilizando balones de gran diámetro (12-20 mm) que antes se reservaban para patología esofágica o gástrica 5-8. Hemos encontrado en la literatura nacional dos estudios del año 2016, uno de Espinoza- Ríos et al. 9 del Hospital Nacional Cayetano Heredia - Universidad Peruana Cayetano Heredia (UPCH) de 73 casos y otro de Marín et al. 10 del Hospital Nacional Edgardo Rebagliati Martins con 18 casos, los cuales comentaremos y que constituyen importantes contribuciones a la experiencia local.
Es conocido que las EE’s de gran volumen se asocian a más riesgo de sangrado y fuga aérea o perforación. La DPBGD al ser progresiva, lenta y controlada reduce el riesgo de sangrado, reduce la necesidad de litotricias mecánicas (que tienen mayor riesgo de complicación) y se asocia a menos pancreatitis o en muchas series iguales cifras. El corte previo dirige la presión radiada trasmitida por el balón hacia el colédoco en vez de hacia el Wirsung. Hay por ello menos edema papilar 4-8. También se puede hacer dilatación sin EE previa en casos de divertículos intrapapilares, papilas anómalas, cirrosis o coagulopatía severa 4-10. Debemos mencionar que en estos casos se hace un corte parcial de la ampolla de 2-3 mm, que puede o no tocar el esfínter, permitiendo este corte el pasaje de los accesorios del balón y el mismo balón. Recomendamos esto. El no hacer este “mini corte” produce edema importante y daño en la zona papilar al introducir los accesorios.
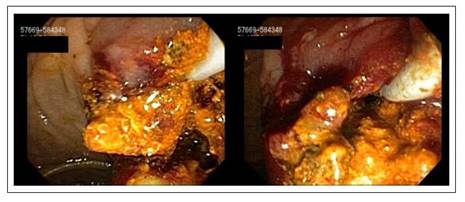
En la revisión de estudios y experiencia propia iniciamos hacia el año 2008 con dilataciones de papila con balones de gran diámetro (12-20 mm), posterior a EE a mitad de camino o un tercio del tamaño papilar y otros casos sin EE (o el mini corte explicado). Además, en varios casos manejo adicional con otras variantes como litotricia mecánica (LM), prótesis plásticas (teflonadas) o prótesis o stents metálicos y/o la combinación de estos o no.
Compartimos nuestra experiencia de una década, de 2009 a 2018. Pretendemos además demostrar que no aumenta la aparición de eventos adversos como pancreatitis aguda, colangitis, hemorragia o perforación. En años anteriores nuestro grupo ha publicado sobre eventos adversos y predictores de coledocolitiasis 1. En esos tiempos nuestro éxito de retiro de cálculos llegaba a 90%. Un 10% llegó a requerir manejo quirúrgico o intervencionismo externo. Las cifras de eventos adversos llegaban a 3,98% de casos 1,2.
Los objetivos fueron mostrar tasas de éxito, complicaciones y eventos adversos. Demostrar que se obtiene mayor tasa de éxito con técnicas combinadas o variantes. Demostrar que no hay incremento de las complicaciones cuando usamos técnicas combinadas con dilatación de gran volumen.
MATERIALES Y MÉTODOS
Los procedimientos se realizan en sala de Rayos X de la Unidad de Endoscopia Terapéutica del Servicio de Gastroenterología (Basamea) de la Clínica Ricardo Palma. Centro de referencia nacional.
La mayoría de procedimientos fueron realizados por endoscopistas expertos autores del artículo. El equipo principal consta de cuatro médicos expertos, un médico ayudante gastroenterólogo en Diplomado- Fellowship-UPCH. Además una enfermera especialista, una técnica en endoscopia y un tecnólogo médico que maneja la fluroscopia.
Pacientes
Se revisaron la historia y data de los pacientes mayores de 15 años que tuvieron indicación y examen CPRE terapéutica. Se incluyen para el estudio los casos con cálculos mayores o iguales a 10 mm, por CRNM o ecografía o USE o TEM.
Se excluyen pacientes con cirugía de tracto digestivo alto, neoplasia, embarazo o estenosis severa no tributaria de dilatación. Se excluyen estudios frustros. En nuestra serie 80% casos de DPBGD fueron programadas previamente como tal y 20% se decidieron en el momento de la CPRE.
Se obtuvieron datos de edad, indicación del examen, procedimiento y la lista de eventos adversos.
Procedimientos
Los procedimientos se realizaron utilizando sedación consciente con midazolam y clorhidrato de petidina, además de butilbromuro de hioscina o en casos selectos glucagón. En algunos casos de gerontes o morbilidades asistencia de anestesiólogo con propofol (menos de 5% de casos).
Los instrumentos utilizados han sido, equipos Olympus, canal ancho 4,2, video endoscopios JF-Exera II 160, 180 y 190. Esfinterotomía a mitad o tercio de la longitud de la papila con esfinterótomo triple lumen Tri-Cut Cook 25-35 mm y unidad de cauterio ERBE con corte blend (mezcla) con 40 watts de potencia.
Para dilatación papilar, balones dilatadores variables Hercules Cook 12-13,5-15 mm y 15-16,5-18 mm en la mayoría de casos (90%). CRE Boston Scientific variable 12-20 mm. Un manómetro y mango Cook de dilatación progresiva. El balón seleccionado es levemente mayor en diámetro (promedio 2 mm) que el diámetro del cálculo mayor. Esto permite un ligero “juego” de espacio para pasaje de catéter balón y/o canastillas. El insuflado es mantenido a presión máxima de 30-45 segundos.
Es una recomendación qué si el colédoco distal es de trayecto muy delgado considerar balón de por lo menos 75% del diámetro del cálculo mayor, pero con la intensión de realizar litotricia. Si la dilatación inicial que con balón menor no produce excesiva resistencia se puede migrar a balón dilatador de diámetro mayor al cálculo mayor 3-7.
Los accesorios para retiro de cálculos han sido canastillas de Trapezoid Boston 25-35 mm, Lito-Crush Olympus, Dormia Cook, triple lumen, 25-35 mm, balones extractores Cook 25-35 mm. Guías 0,035 Cook.
En caso de falla para retiro de cálculos por los anteriores y necesidad de litotricia, Canastillas de litotricia Olympus con mango Olympus, y litotriptor de rescate Soehendra Cook adaptable a canastillas de Dormia. También la canastilla Trapezoid Boston tiene un mango que se adapta para litotricia sin tener que retirar nada, se acopla por fuera.
Recolección de información
Utilizamos programas y tablas Excel Windows, XLSTAT para Excel, Windows Word. Las tablas han sido aplicadas usando el test de Fisher y programa XLSTAT si aplicable.
Descripción de éxito, procedimientos sucesivos, eventos inmediatos adversos, mediatos. Recolección directa del paciente en caso de hospitalizados durante 3 días y por teléfono o consulta a los 3 días en el caso de ambulatorios. Seguimiento telefónico hasta 30 días.
RESULTADOS
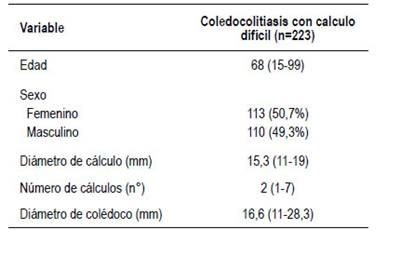
Durante el período de estudio se realizaron un total de 1 511 procedimientos en igual número de pacientes por diagnóstico o sospecha de enfermedad calculosa coledociana. Tomamos 1 419 y se excluyeron 92 por no cumplir criterios. De los 1 419 procedimientos y pacientes con canulación exitosa, 49,3% fueron hombres y 50,7% mujeres. Edad promedio 68 años (rango 15-99). 53% ambulatorios y 47% hospitalizados. Tabla 1
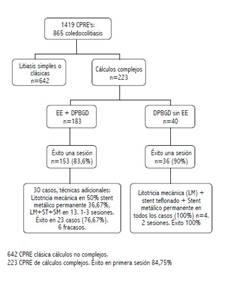
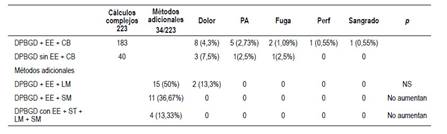
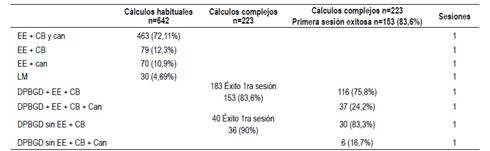
Se confirmó coledocolitiasis en 61% de casos (865 casos). De este total de 865, 25,78% de casos tuvieron cálculos complejos o difíciles según definición previa (total 223 casos). 183 casos tuvieron EE+dilatación con balón y 40 dilatación sin EE (mini corte).
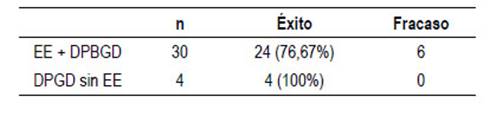
En 189 casos (84,75%) se logró éxito en primera sesión. Treinta y cuatro casos de los 223 cálculos complejos (15,25%) requirieron variables o técnicas adicionales según tablas; Treinta (16,4%) en el grupo de EE+DPBGD y 4 (10%) del grupo de DPBGD sin EE. Figura 1.
En los casos de extracción exitosa en primera sesión con DPBGD+EE, se introduce catéter balón para extracción teniendo éxito en 75,8% con este sólo accesorio y canastilla adicional en 24,2% de casos. En el grupo sin EE, catéter balón solamente en 83,3% y canastilla adicional 16,7%. Hemos adoptado en nuestro servicio ya hace años el pasaje de catéter balón como primera estrategia. Tabla 2.
Tabla 2 Tratamiento de cálculos habituales y complejos con DPBGD. 2009-2018.
Pasan a variantes adicionales 30 pacientes del grupo DPBGD + EE (16.4%) y 4 casos de DBPBGD sin EE (10%).
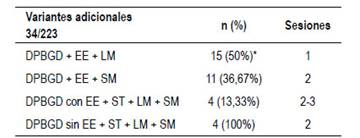
De los pacientes con EE DPBGD (n=183) en los que no se logró éxito inicial (n=30), las variantes adicionales fueron: 15 litotricia mecánica (50%), 11 prótesis metálica (36,67%) por presencia de divertículo o estenosis refractaria de colédoco distal habiendo dejado limpio el ducto. Cuatro casos combinación de stent o prótesis teflonada temporal por cálculos residuales y luego stent o prótesis metálica en otra sesión de limpieza (13,33%). En casos de añadir variantes las sesiones son en promedio 3. Rango 1 a 3. Tabla 3. Figuras 2 al 8.
Tabla 3 Tratamiento y variantes adicionales en CPRE´s.
EE=esfinterotomía endoscópica; CB=catéter balón extractor; Can=canastilla; LM=litotricia mecánica; DPBGD=dilatación con balón de gran volumen; SM=prótesis metálica o stent metálico; SP=stent teflonado o prótesis teflonada. * todas en una sesión
En los 4 casos de DPBGD sin EE donde se hicieron técnicas adicionales en los 4 (100%) fue con LM, stent teflonado temporal y luego metálico definitivo. Dos sesiones cada caso. Tablas 4 al 8.
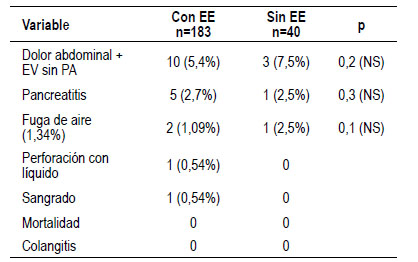
Tabla 5 Eventos adversos de dilatación papilar con balones de gran volumen (DPBGV) global.
NS: no significativo entre grupos.
Tabla 7 Comparación de dos períodos. Éxito.
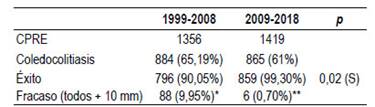
Diferencia estadística significativa entre décadas p=0,02 a favor del éxito.
no utilizábamos DPBGM, ** si utilizábamos DPBGM
DISCUSIÓN
Hoy en día se tiene un arsenal terapéutico muy favorable, sobre todo los últimos 20 años con la disponibilidad de la litotricia mecánica, stents y la dilatación con balones de gran diámetro. Para casos muy complejos, contamos incluso con el spy glass o litotricia electrohidraúlica con las cuales nos encontramos en curva de experiencia. La DPBGD es segura y debe realizarse con lenta progresión.
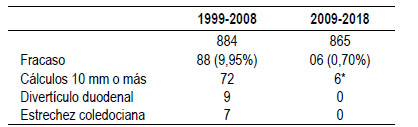
Esta década de estudio (2009-2018) muestras números donde con estos métodos, se acerca al éxito global al 99,30% contra 89,9% de la década anterior en el manejo de cálculos de la vía biliar. La DPBGD dilatación de gran diámetro (con/sin EE) complementada con litotricia y/o colocación de prótesis temporal o definitiva permite evitar cirugías de alta morbi-mortalidad, en vista de nuestra población cada vez mayor. Nuestro éxito en primera sesión con 84,75% es similar a estudios foráneos 6-8.
A nivel local Espinoza-Ríos et al. 9 describen promedio de edad 59,4, con 16,5% de cálculos difíciles contra 25,7% en nuestra serie. Éxito en primera sesión en 72,6%. Alcanzan tasas de éxito de 95% con DPBGD similares a las nuestras. No incluyen EE previa al igual que nuestro trabajo. A comparación de nuestro estudio su éxito baja a 67% con cálculos mayores de 20 mm. En registro global de eventos adversos tenemos cifras de similares valores con 2,7% de pancreatitis aguda contra 4,1% de ellos, tasas dentro de lo reportado a nivel global. Promedio de sesiones 1-2.
Marín-Calderón et al. 10 Reportan promedio 66 años, éxito global de 83,3%, con 77,8% en primera sesión. Ellos incluyen pacientes con EE previa, motivo por el cual puede haber diferencia de éxito. Tasa de pancreatitis aguda en 5,5% que está en el promedio. No reporta fuga de aire, micro ni macro-perforación. Su serie es de 18 casos todos en la definición de cálculos difíciles. Promedio sesiones 1,1, de 1 a 3.
Ambos estudios aumentan su éxito aumentando las sesiones al igual que el nuestro en cifras similares. Entre 1 a 3. No es objetivo de nuestro estudio comparar esto. Tampoco hemos analizado estadísticamente el número de cálculos como el trabajo de Marín-Calderón.
Todos estos estudios tienen grupos de edad similares, diámetros de colédoco similares en promedio y rango.
En nuestro estudio se incluyen pacientes con dolor que requieren admisión y manejo del dolor con analgesia EV sin pancreatitis aguda. Como se ha reportado La mayor ruptura de fibras del esfínter o todas produce menos dolor post procedimiento 4,11-14. A veces limitar la dilatación o el respeto excesivo a la máxima insuflación paradójicamente hace que los pacientes cursen con mayor dolor. Esta es una impresión que trataremos de demostrar en futuros estudios. Todos los casos con dolor tuvieron un promedio de 29 horas de hospitalización (rango 24-48 horas).
La pancreatitis aguda post CPRE se mantiene en rangos bajos, incluso menores a la década anterior con 2,7%. La DPBGD sin EE vs la dilatación con EE no muestra diferencia significativa y estadística (2,7% vs 2,5%). Así lo han demostrado autores como Park y otros 15-18. Las cifras de pancreatitis se mantienen en nuestro centro más bajas. Además, no hemos encontrado como en trabajos al inicio de estas técnicas como el de Disario et al. 17 que la pancreatitis sea estadísticamente mayor en dilatación sin esfinterotomía previa. Se estima que el corte de la esfinterotomía, reduce posteriormente la dirección de la presión del balón hacia el Wirsung y lo hace más uniforme en la circunferencia 15,16,18.
Las tasas de perforaciones macro (con fuga de líquido) no son mayores que nuestra década anterior donde no se utilizaban balones de gran diámetro.
Sin embargo, hay diferencia estadísticamente significativa en cuanto a fuga de aire y enfisema sin líquido comparando las dos décadas. Esto nos da pautas para un futuro estudio para analizar variables individuales. Si podemos comentar que estos casos fueron en los primeros 5 años. El uso de balones de gran diámetro puede producir micro perforaciones que rápidamente sellan. Comparación promedio 1,795% (2009-2018) contra 0,22% (1999-2008) (p=0,001).
En trabajos anteriores 2 explicamos que una micro perforación que no implica reacción peritoneal o líquido en cavidad, amerita manejo conservador. El retroperitoneo se divide por la fascia renal anterior y posterior en tres distintos compartimentos. Estos compartimentos se comunican libremente entre ellos. La micro perforación duodenal resulta en el ingreso de aire al espacio para renal derecho anterior. El aire libre puede movilizarse inferiormente y comunicarse con el compartimento para renal posterior. Este último tiene acceso al hiato diafragmático y por tanto al mediastino. El aire libre, por ende, ingresa vía dicho flujo y provoca subsecuentemente neumotórax, neumomediastino y enfisema subcutáneo que puede ser desde sólo cervical a masivo y difuso 2. Esto obliga a estar alertas a este tipo de presentaciones a las pocas horas de la CPRE, incluso en sala de reposo.
Se tiene una tasa promedio de fuga de aire de 1,09% en el grupo de EE+DPBGD y 2,5% en el grupo sin EE (sin diferencia estadísticamente significativa entre ambos). Promedio 1,795%. Ningún caso requirió cirugía, todos fueron con tratamiento conservador. Todos los casos de enfisema y fuga de aire sin líquido responden a tratamiento conservador y observación. Los pacientes presentan el enfisema objetivo entre 30 a 60 minutos de concluido el procedimiento. Se manejan con NPO, hidratación, cobertura, nuevas imágenes a los 3 días. Una vez restituida la vía oral se observan 48 horas más en promedio. Sólo tuvimos un caso (0,54%) de perforación posterior a EE+DPBGD, con líquido en cantidad limitada, sin requerimiento quirúrgico, que requirió observación por 72 horas y se recuperó totalmente. Esto también está descrito en el trabajo previo de Yriberry et al. 2. Se debe prestar atención a la fuga de aire y enfisema sub cutáneo en los pacientes sometidos a DPBGD durante las primeras horas post- procedimiento para actuar de manera precoz 2,7,10,16.
La edad podría ser un factor directamente proporcional a complicaciones. En nuestra serie el promedio de edad es alto. Mientras más jóvenes los pacientes hay más incidencia de pancreatitis. Así lo han demostrado varios estudios. Bergman et al. 13 que realiza EE+dilatación tiene cifras como las nuestras con promedio edad 72 años en una seria grande. El estudio de Disario 17 tiene a pacientes con edades en la cuarta década y tasas de pancreatitis en más de 10%.
El dolor post dilatación y la pancreatitis post dilatación en series con tasas altas podría explicarse por incluir pacientes con colédocos cuyos diámetros son menores de 10 mm o cálculos menores a 10 mm. Eso ocurre en el estudio de Disario 17. Nosotros no hemos incluido pacientes con cálculos menores a 10 mm. El colédoco que tiene cálculos mayores a 10 mm se va remodelando, se va dilatando. Soporta de manera más segura dilataciones de gran volumen. Como ya mencionamos la mayor ruptura de fibras del esfínter o todas produce menos dolor post procedimiento 4,6,11,13-18.
Todavía hay muchos centros y estudios con resistencia a dilatar con balones de gran volumen por los temores a pancreatitis y perforaciones. Esta serie puede dar nuevas pautas a nivel nacional junto a los estudios mencionados nacionales. Para CPRE y coledocolitiasis simple o compleja se debe contar con todos los insumos a mano para eventual hallazgo de cálculos complejos. La máxima dilatación o diámetro mayor del balón debe ser ligeramente (unos 2 mm) mayor que el diámetro del cálculo mayor 7-12.
El paciente debe ser bien orientado. Se debe explicar de los riesgos de la DPBGD, que existen, pero que no son mayores a la década pasada sin esta técnica. Es importante reforzar al paciente que puede requerir más de una sesión de CPRE. Si se tiene el éxito en la primera sesión como en casi 84,75% de casos enhorabuena. Esto se puede lograr sólo con DBBGD o también se puede requerir más variantes (como LM) o debemos considerar stent teflonado temporal para restos de cálculos o cálculos residuales y segunda sesión en 4-12 semanas según nuestra experiencia y lo recomendado en la literatura. La secuencia adecuada y calmada es necesaria con canulación, EE o no, DPBGD, catéter balón para extracción. Si con catéter balón no es posible la extracción pasar canastilla que pueda acoplar sistema litotriptor. Es recomendable tener el sistema de emergencia de Soehendra Cook, el cual se adapta a cualquier canastilla y sirve en caso de impactación de canastilla al no fragmentarse el cálculo complejo 19-22.
La cifra de éxito global en 99,30%. La extracción de cálculos complejos sube a estos niveles (comparado con éxitos previos de 90%) con la Dilatación y combinación de variantes de CPRE.
Los fracasos (n=6) fueron por cálculos muy duros imposibles de fragmentar y todos fueron en EE+dilatación (éxito en segunda sesión 76,67%). En el grupo sin EE nuestro éxito en segunda sesión 100%. Esta diferencia no es motivo de análisis en este trabajo. Entre primera y segunda sesión dejamos stent teflonado, preferiblemente con forma pigtail proximal.
Se ha demostrado además que en extracciones incompletas el uso de stents teflonados reduce el número y tamaño de cálculos, demostrado esto es varios estudios. Se cree que la fricción entre stent y cálculos logra su fragmentación además de la fluidez del pasaje de bilis 16. El uso de stents metálicos autoexpandibles parcialmente cubiertos o cubiertos de manera temporal o permanente también se ha descrito en varias series.
De acuerdo a diversos estudios similares es preferible realizar varias CPRE’s para solución definitiva de litiasis compleja que una cirugía abierta y compleja de vía biliar, teniendo en cuenta además que nuestros pacientes tienen promedio de edad superior a 60 años. El costo global de varias CPRE’s terapéuticas no supera el de una gran cirugía. Un paciente recuperado de CPRE puede ser productivo en pocos días comparado a una cirugía de gran magnitud 3-8,11,12,14,16.
El fracaso para fragmentar cálculos amerita intervenciones mayores como spy glass o cirugía, siendo esta última el último recurso teniendo en cuenta nuestra población cada vez mayor y con más morbilidades 21,22.
En conclusión, La DPBGD en CPRE permite extraer cálculos hasta en 99,65% de casos (90% en series previas sin dilatación) cifras similares a lo descrito en la literatura. Los eventos adversos de la DPBGD con/sin EE son similares entre sí y con los de CPRE clásica y no hay diferencia estadística, guardando similitud con otras series nacionales y mundiales. Se debe prestar atención a la fuga de aire y enfisema sub cutáneo en los pacientes sometidos a DPBGD durante las primeras horas post-procedimiento para actuar de manera precoz y conservadora.
La selección apropiada de pacientes, consideraciones técnicas y la experiencia grupal permiten aumentar el éxito y reducir las complicaciones. La DPBGD es segura, puede requerir varias sesiones y evitar cirugías de alta morbi-mortalidad.