INTRODUCCIÓN
La tuberculosis (TBC) abdominal representa el 1 a 3% de todos los casos de TBC, es una manifestación extrapulmonar que usualmente se origina de un foco pulmonar primario 1.
La linfadenitis tuberculosa es la manifestación más común de la TBC abdominal, que requiere un alto grado de sospecha para su diagnóstico 2.
Son pocos los reportes que existen, de tuberculosis gástrica primaria o linfadenitis tuberculosa que simula una lesión sub epitelial 3-5.
A continuación, presentamos el caso de un paciente joven que acude a urgencias con cuadro de hemorragia digestiva alta, debido a linfadenitis mesentérica tuberculosa que se presentó como una lesión subepitelial gástrica, diagnosticado y tratado en el Hospital Nacional Arzobispo Loayza.
CASO CLÍNICO
Varón de 22 años, natural de Huánuco, con antecedente de bronquitis hace 12 años. En los últimos 6 meses, presentó hiporexia y pérdida de peso. Él fue referido de un hospital general de otra región, debido a que presentó múltiples episodios de hematemesis y melena, durante el último mes. La endoscopía digestiva alta mostró una lesión subepitelial gástrica ulcerada con un vaso sanguíneo visible (Figura 1A). Se realizó con éxito, inyectoterapia con adrenalina diluida y coagulación con argón plasma (Figura 1B).
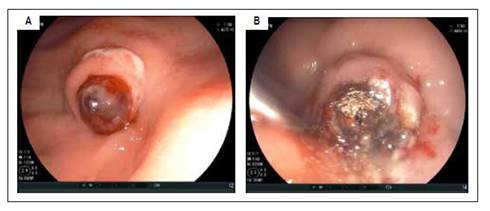
Figura 1 (A) Vista endoscópica que muestra a nivel de curvatura mayor de cuerpo gástrico, una lesión elevada con úlcera central y vaso visible de aprox. 20 mm de diámetro. (B) Vista endoscópica luego de doble terapia: inyectoterapia con adrenalina y coagulación con argón plasma.
En la ecografía y tomografía abdominal se reportaron múltiples adenopatías algunas de ellas con centro necrótico a nivel de hilio hepático, tronco celíaco, epiplón, mesenterio, retroperitoneo y cadenas ilíacas. Luego, en la ultrasonografía endoscópica (USE), realizada con ecoendoscopio lineal con frecuencia de 7,5 Mhz, se observó múltiples adenopatías perigástricas, peripancreaticas y retroperitoneales, que miden de 10 a 35 mm de diámetro. Se realizó punción y aspiración (PAAF), de una de ellas, con aguja de 19 gauge - Expect Boston, realizándose 2 pases (Figura 2A). La lesión elevada gástrica descrita en la endoscopia correspondía a una adenopatía perigástrica que deformaba la pared gástrica, de bordes bien definidos, hipoecogénica y homogénea, de 25 mm de diámetro (Figura 2B).
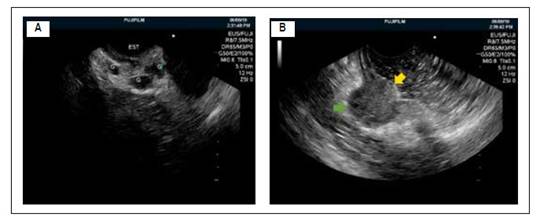
Figura 2 (A) Ultrasonografía endoscópica que muestra ganglios linfáticos (G) adyacentes al estómago (EST). (B) Ganglio peri gástrico (flecha verde) de 25 mm de diámetro que deforma la pared gástrica (flecha amarilla).
Los hallazgos anatomopatológicos mostraron tejido necrohemorrágico y fragmentos pequeños con proceso crónico granulomatoso (Figura 3A). La coloración de Ziehl Neelsen: Positivo (++), lo que confirmó el diagnóstico de linfadenitis tuberculosa (Figura 3B).
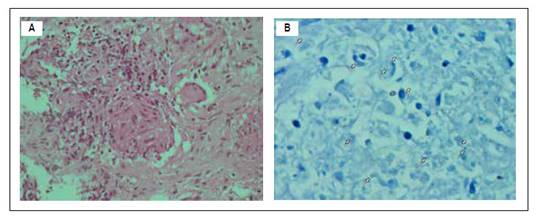
Figura 3 (A) Coloración hematoxilina eosina, donde se observa tejido necrohemorrágico y proceso granulomatoso (Ampliación 40X). (B) Coloración de Ziehl Neelsen, se observan bacilos ácido alcohol resistentes (flechas). (Ampliación 40X).
El paciente inició tratamiento con esquema sensible para tuberculosis, con evolución favorable, fue dado de alta, para completar su tratamiento en Centro de Referencia.
DISCUSIÓN
La tuberculosis (TBC) abdominal comprende aproximadamente el 1 a 3% de todos los casos de TBC, es una manifestación extrapulmonar que usualmente se origina de un foco pulmonar primario 1. En el caso de nuestro paciente a los 10 años estuvo hospitalizado por un cuadro aparente de bronquitis, que podría haber correspondido a TBC pulmonar.
Esta patología denota compromiso del tracto gastrointestinal (TGI), peritoneo, ganglios linfáticos y vísceras sólidas (ejemplo: hígado, bazo, páncreas, etc.) 6. El 15 a 25% de estos casos tienen concomitantemente TBC pulmonar 7.
La TBC abdominal ocurre debido a la reactivación de un foco latente, el cual se establece por varias vías. La primera vía, a través de la ingestión de leche o esputo infectados, comprometiendo la capa mucosa del TGI y formación de tubérculos epitelioides en el tejido linfoide de la submucosa, algunas semanas después se evidencia necrosis caseosa de los tubérculos, lo que genera la ulceración de la mucosa suprayacente que luego puede extenderse a capas más profundas y al interior de linfonodos adyacentes y peritoneo. La segunda, por diseminación hematógena de un foco pulmonar o de otra parte del cuerpo. La tercera vía, por diseminación directa al peritoneo de un foco infectado adyacente. Por último, puede propagarse por los canales linfáticos desde los ganglios infectados 6,8.
La linfadenopatía tuberculosa es la manifestación más común de la TBC abdominal, que involucra predominantemente el mesenterio, ganglios para aórtico superior e inferior, peri portales, omentales y de la región pancreaticoduodenal 2.
El diagnóstico de TBC extrapulmonar requiere un alto grado de sospecha, ya que presenta características clínicas y radiológicas inespecíficas. Además, presenta morbilidad y mortalidad significativa por su diagnóstico tardío 9.
Algunos reportes, muestran que la TBC gástrica primaria, puede presentarse como masa sólida o quística y la linfadenitis tuberculosa puede erosionar la pared gástrica, y simular una lesión subepitelial 3-5.
El diagnóstico es usualmente hecho por estudios endoscópicos, radiológicos e histopatológicos. La tomografía computarizada, resonancia magnética y la tomografía con emisión de positrones; permiten la identificación de ganglios linfáticos de gran tamaño durante el estudio de estadificación para trastornos linfoproliferativos; sin embargo, puede tener una capacidad limitada para diferenciar entre procesos inflamatorios/reactivos y los malignos 10.
Las imágenes radiológicas y endoscópicas combinadas pueden facilitar el diagnóstico temprano sin la necesidad de realizar resecciones quirúrgicas innecesarias 5. En este caso se realizó una ecografía y tomografía abdominal, para posteriormente complementar el estudio de las linfadenopatías descritas mediante USE + PAAF.
Un diagnóstico histopatológico concluyente requiere que en las muestras de tejido o las muestras quirúrgicas se observen granulomas epitelioides caseantes o un resultado positivo con la tinción de Ziehl Neelsen 5. En nuestro caso los resultados fueron compatibles con lo descrito anteriormente.
La USE es importante en la evaluación de las lesiones subepiteliales del TGI, identificando con mayor precisión la capa de origen, el patrón ecogénico, consistencia, tamaño y vascularidad 11. De igual manera ayuda a diferenciar la ubicación de la lesión primaria, ya sea que ésta se encuentre fuera o esté ubicada en la misma pared gástrica 3.
La PAAF guiada por USE tiene una capacidad diagnóstica más precisa en lo que respecta a linfadenopatías dentro del abdomen 12 mediante el acceso y toma de muestras mínimamente invasivas con guía ecográfica en tiempo real 13. Además, permite acceso a sitios anatómicamente difíciles y evitar lesiones de estructuras adyacentes; por ejemplo, de vasos sanguíneos importantes 13. Los ganglios linfáticos profundos pueden ser muestreados, incluso si su tamaño es menor de 25 mm, lo cual es superior a otras técnicas que presentan limitaciones 14.
En un estudio realizado por Dhir et al. para determinar la etiología de linfadenopatías mediastinales e intra abdominales, la PAAF guiada por USE tuvo una sensibilidad de 97,1%, especificidad de 100%, VPP 100% y VPN de 96,9% 15.
En conclusión, la inusual aparición de esta enfermedad puede conllevar al retraso en el diagnóstico, por lo que la combinación de imágenes radiológicas y endoscópicas pueden ayudar a lograr un diagnóstico precoz y evitar así la necesidad de resecciones quirúrgicas innecesarias.















