INTRODUCCIÓN
El incremento mundial de la obesidad y su consecuente impacto deletéreo en la salud está generando una mayor necesidad de técnicas nuevas y prácticas para su adecuado manejo. Sobre todo, cuando los enfoques tradicionales son poco eficientes o muy invasivos. Esto ha dado pie al desarrollo de la endoscopía bariátrica, incluyendo la colocación endoscópica de balón intragástrico como uno de los métodos más asequibles 1. Esta técnica ha demostrado su efectividad como método temporal de baja de peso a través de fenómenos mecánicos y hormonales, siendo de elección como puente a cirugías bariátricas en pacientes superobesos y como terapia única en obesidad leve y sobrepeso 2,3,4,5). Sin embargo, presenta una tasa no despreciable de efectos adversos, que alcanza hasta un 10,5% 6; siendo la pancreatitis aguda un evento adverso pocas veces descrito, aunque cuya incidencia aumentó notoriamente en los últimos años 7,8,2. Reportamos el caso de una mujer joven con un cuadro de pancreatitis aguda que se desarrolló tras 4 meses de la colocación endoscópica de un balón intragástrico.
CASO CLÍNICO
Paciente mujer de 20 años, natural de Lima, de ocupación estudiante, con antecedente de colocación de balón intragástrico (Elipse™ balloon, Allurion Technologies), bajo supervisión radiológica 4 meses atrás debido a sobrepeso (peso inicial 85 Kg, talla 1,73 m, IMC 28 kg/m2); a partir del cual, refiere episodios de dolor abdominal de intensidad leve a moderada, que ocurren durante el reposo en posición decúbito ventral, con resolución espontánea al despertar y cambiar de posición; sin otros antecedentes de importancia. El cuadro clínico actual se inició durante un viaje al extranjero, con un tiempo de enfermedad de 6 días previos a la evaluación en nuestro servicio, caracterizado por dolor abdominal de inicio súbito, de 1 día de evolución, localizado en epigastrio, intensidad 10/10, que apareció durante el sueño, mientras se encontraba recostada sobre la posición decúbito ventral; se asocian náuseas persistentes, ausencia de deposiciones, aunque con presencia de flatos. Al examen físico, regular estado general, con funciones vitales estables, lucía álgida, con piel y mucosas hidratadas, sin ictericia; abdomen plano, blando y depresible, con discreto dolor a la palpación de hipocondrio derecho y epigastrio, resto del examen sin particularidades. La analítica mostró respuesta inflamatoria sistémica con leucocitosis (14 000 / mm3, VN 4000 -10 000 / mm3), proteína C reactiva aumentada (39 mg/dL, VN < 6 mg/dL); así como hiperlipasemia 3 veces superior al valor límite normal (189 U/L, VN 13-60 UL), discreta hiperbilirrubinemia total (1,6 mg/dL, VN 1-1,2 mg/dL), bilirrubina directa discretamente elevada (BD 0,3 mg/dL, VN 0-2 mg/dL), y el resto del perfil hepático sin alteraciones; función renal conservada (creatinina sérica 0,7 mg/dL, úrea 27 mg/dL). La tomografía abdominal computarizada mostró edema pancreático a predominio de la cola, con presencia de líquido peripancreático, en las fascias pararrenales, correderas parietocólicas y fondo de saco de Douglas; hallazgos sugestivos de pancreatitis aguda (Figura 1).
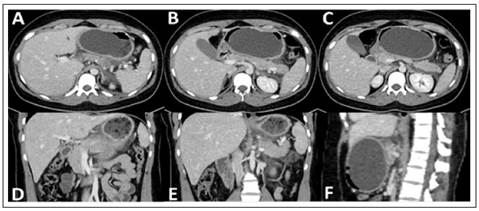
Figura 1 Tomografía computarizada en cortes axial, coronal y sagital. A, B y C: Corte axial, muestra páncreas de aspecto heterogéneo, aumento de volumen a nivel de cola pancreática, líquido peripancreático y ascitis laminar perihepática. D y E: Corte coronal, cuerpopancreático de aspecto heterogéneo con aumento de volumen y edema peripancreático. F: Corte sagital, que muestra balón intragástrico a nivel del antro que comprime cuerpo pancreático ante estructuras subyacentes (tronco celiaco, aorta y cuerpos vertebrales).
Durante la hospitalización la paciente mostró una evolución favorable, durante el segundo de hospitalización disminuyó notablemente el dolor abdominal, hubo presencia de deposiciones, sin presencia de otros signos de peligro; en la analítica destacó la marcada elevación de la proteína C reactiva (240 mg/dL) así como incremento de la bilirrubina total (2,2 mg/dL, bilirrubina directa 0,4 mg/dL), resto del perfil hepático sin alteraciones; se mantuvo la hidratación y analgesia. Al tercer día se inició dieta hipograsa por vía oral con buena tolerancia, a la evaluación clínica no mostró parámetros alterados; así mismo se observó disminución de la proteína C reactiva (218 mg/dL) y normalización de la lipasa (72 mg/dL) y disminución de la bilirrubina total (1,8 mg/dL, bilirrubina directa 0,4 mg/dL), por lo que fue dada de alta con analgésicos por vía oral (tramadol, paracetamol) y simeticona, y que debido a la hiperbilirrubinemia, el médico del hospital de origen, le sugirió la realización de una colangiorresonancia magnética y posterior colecistectomía.
Tras el alta, retornó a Perú, donde se realizó una colangiorresonancia magnética contrastada, que mostró signos de proceso inflamatorio pancreático y peripancreático, derrame pleural laminar bilateral, así como resaltó la ausencia de colelitiasis o barro biliar, el árbol biliar de aspecto conservado, sin dilatación coledociana y ausencia de líquido libre en cavidad abdominal (Figura 2). Inmediatamente se realizó, de forma complementaria, una ecoendoscopía diagnóstica, donde se hallaron signos compatibles de pancreatitis aguda residual en la cola del páncreas, la presencia de un balón intragástrico también destacó que la vesícula y la vía biliares extrahepáticas se mostraron de aspecto conservado, sin presencia de litiasis en todo su trayecto (Figura 3).
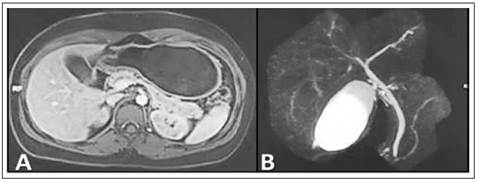
Figura 2 Resonancia magnética de abdomen superior. A) Fase T1 con contraste, muestra aumento del tamaño del páncreas, alteración de la señal en toda su extensión y en la grasa peripancreática. B) Colangiorresonancia, vesícula biliar normal, sin presencia de imágenes litiásicas o barro biliar; colédoco (4,5 mm) y conducto pancreático principal, de aspecto y calibre habitual.
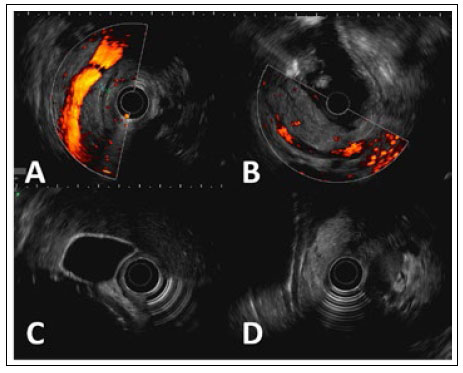
Figura 3 Ecoendoscopía radial. A: Cuerpo del páncreas, con presencia de ducto pancreático de calibre conservado y aspecto filiforme.B: Cola del páncreas, con aumento de volumen del parénquima pancreático y presencia de escaso edema peripancreático. C: Vesícula biliar, de paredes delgadas y ausencia de contenido ecogénico en su interior. D: Colédoco de 4,35 mm, visualizado en toda su extensión, sin imágenes litiásicas en su lumen.
Se tomaron en consideración otros posibles causantes de este episodio de pancreatitis, donde fueron normales los niveles de calcio y triglicéridos (evaluados al inicio del cuadro); así también destaca la ausencia de antecedentes personales de trauma abdominal previo, picadura de escorpiones, uso de medicación previa, fibrosis quística y/o antecedentes familiares de pancreatitis. Por lo que se postuló la presencia del balón intragástrico como factor etiológico predominante. Es importante señalar que, en la ampliación de la anamnesis, la paciente identifica claramente el inicio de dolores abdominales nocturnos coincidente con la colocación del balón y que en el seguimiento de la paciente luego del retiro del balón, los dolores abdominales nocturnos similares a la pancreatitis, desaparecieron totalmente. Cabe mencionar que en el momento del retiro del balón la paciente tuvo una pérdida efectiva de peso de 9 Kg (peso 75 Kg, IMC 25 kg/m2).
DISCUSIÓN
El diagnóstico de pancreatitis se realiza con la presencia de al menos 2 de los siguientes 3 criterios: dolor abdominal en epigastrio, elevación de 2 a 3 veces el valor normal de las enzimas pancreáticas y los hallazgos imagenológicos típicos 9. Mayoritariamente su etiología se relaciona a patología de la vía biliar y al uso de alcohol, siendo el resto de las causas menos frecuentes. Por lo tanto, requiere de un abordaje diagnóstico apropiado 10. En los pacientes portadores de balón intragástrico, la compresión mecánica sobre el cuerpo y cola de páncreas se postuló como la principal condición precipitante de pancreatitis, que puede ser evaluada de mejor manera en estudios de imagen transversal. Clínicamente es indistinguible de cualquier otra etiología de pancreatitis, aunque se ha descrito un llamativo incremento de los reactantes de fase aguda (leucocitosis y PCR) 11.
En un meta-análisis reciente de 7 estudios que incluyeron 2152 pacientes, el balón intragástrico Elipse demostró ser seguro y efectivo (disminución del IMC, circunferencia de cintura y triglicéridos), así como probó ser tolerable y con un mayor perfil de seguridad en comparación a otros dispositivos similares; dentro de los efectos adversos descritos son el dolor abdominal (37,5%), vómitos (26,9%), diarrea (15,4%) y obstrucción del intestino delgado (0,5%), aunque no se describieron casos de pancreatitis 12. Dentro del resto de modalidades de balón intragástrico, las complicaciones más comunes asociadas son: dolor abdominal, obstrucción del tracto de salida gástrico, náuseas, vómitos recurrentes, erosión esofágica y gástrica, perforación gástrica, neumonía y laringoespasmo. La pancreatitis ha sido descrita inicialmente de manera incidental, aunque ha cobrado mayor protagonismo en la última década probablemente asociado a una mayor masificación de dicho procedimiento endoscópico 1,5. En nuestra paciente se realizaron estudios básicos sobre la etiología del cuadro de pancreatitis, para lo cual, la ecoendoscopía es considerada el mejor método de imagen para descartar causas de origen biliar (barro biliar) o alteraciones estructurales en la glándula 13,14. No se consideró la etiología autoinmune debido a que los estudios de imagen transversal (tomografía abdominal y resonancia magnética) mostraron características típicas de la compresión del balón sobre el cuerpo y cola pancreáticos, siendo estos hallazgos compatibles con la llamada "pancreatitis por balón" 15. En la literatura la mayoría de los casos son de evolución leve, aunque se ha descrito necrosis pancreática y presencia de colecciones peripancreáticas, asociados a potenciales secuelas 7.
En las guías revisadas no se realizaron sugerencias sobre la posición segura para el reposo y su rol como un potencial factor precipitante para el desarrollo de pancreatitis aguda 2,3,4,5.
A nuestro entender, este caso desataca por dos aspectos importantes: ser el primer caso diagnosticado en nuestro medio; y postular la posición decúbito prono durante el reposo como potencial factor de riesgo precipitante. También nos llama la atención la aparente mayor predisposición de padecimiento de estos cuadros en pacientes con sobrepeso en comparación a aquellos con obesidad o super obesidad, quizá provocada por el excesivo tejido adiposo que facilitaría una mayor capacidad de redistribución del tejido pancreático, atenuando los fenómenos mecánicos de compresión.
CONCLUSIONES
En conclusión, la sospecha de pancreatitis aguda deberá ser un diagnóstico diferencial en aquellos pacientes portadores de balón intragástrico que presentan dolor abdominal súbito e intenso asociado a náuseas independientemente del tiempo transcurrido tras la colocación del balón. Los estudios de imagen transversal tomarán un rol determinante en el plan de trabajo, mostrando la compresión del balón sobre el cuerpo del páncreas y cambios inflamatorios en la glándula pancreática a este nivel. Se hace énfasis en considerar inquirir y orientar al paciente sobre la posición durante el sueño en la valoración previa a la colocación de balón para asi evitar casos parecidos en el futuro.














