INTRODUCCIÓN
El dolor abdominal agudo representa el 8% de las consultas anuales a urgencias, dentro de las causas más frecuentes se encuentran dolor abdominal inespecífico (35-40%), apendicitis aguda (17%), obstrucción intestinal (15%) y dolor de origen urológico (6%) 1.
Las causas inespecíficas pueden generar re consultas como dolor abdominal crónico siendo los desórdenes gastrointestinales eosinofílicos (DGIEo) uno de los diagnósticos diferenciales infrecuentes 2.
Los DGIEo se definen por síntomas clínicos gastrointestinales con una inflamación selectiva, con abundantes eosinófilos en los distintos segmentos del tubo digestivo, sin que existan otras causas de eosinofilia (medicamentos, infecciones parasitarias y/o neoplasia maligna) que lo explique. Según la localización anatómica de la infiltración eosinófila se denominan: esofagitis eosinófila, gastritis eosinófila, enteritis eosinófila y colitis eosinófila; se reserva el término gastroenteritis eosinofílica (GEEo) para la afectación de más de un segmento del tubo digestivo 3.
La enteritis eosinofílica es una entidad de baja prevalencia afectando entre 5,1 y 8,2 por cada 100.000 personas 4,5 poco estudiada en adultos, pero con incidencias en aumento a nivel global en población pediátrica; rara vez se diagnostica como causa de dolor abdominal agudo en urgencias a pesar de que el 50% de los pacientes cursa con dolor abdominal y síntomas de dispepsia, un 29% con náuseas y vómitos; el 30% cursa con diarrea e incluso un 21% puede presentar dolor torácico 4.
Dentro de sus etiologías, las alergias alimentarias son una causa común que puede presentarse en el 25-45% de los casos, así como los desórdenes autoinmunes del tejido conectivo (6, 7); sin embargo, el vitíligo no se ha asociado como factor de riesgo 8. A continuación, se presenta un caso de duodenitis eosinofílica secundaria a alergia alimentaria en un hombre con vitíligo, que debuta como dolor abdominal agudo con intolerancia a la vía oral.
PRESENTACIÓN DEL CASO
Hombre de 25 años de edad, natural y residente de Barranquilla-Atlántico, estudiante universitario con antecedente personal de vitíligo, apendicectomía en 2018 con reporte de biopsia de apéndice cecal normal y ganglio linfático mesentérico con linfadenitis crónica no especifica (reporte de biopsia con gran número de histiocitos, eosinófilos y neutrófilos sin neoplasias ni granulomas); con antecedentes familiares de alergias (madre con rinitis y padre con alergia a los ácaros); multiconsultante por dolor abdominal en hemiabdomen superior asociado a síntomas de dispepsia, como plenitud posprandial y náuseas dentro de los 15 días previos al ingreso.
El paciente ingresa a urgencias por dolor epigástrico de intensidad 9-10/10 en escala visual análoga del dolor asociado a intolerancia de la vía oral, dado por vómitos de contenido alimentario en número incontable posterior a la ingesta de cualquier alimento, que no cedían a la ingesta de antieméticos (metoclopramida) ni antiespasmódicos (butilbromuro de hioscina). El examen físico fue completamente normal excepto por el marcado dolor a la palpación abdominal en hemiabdomen superior. En los paraclínicos electrolitos, perfil hepatobiliopancreatico y función renal normales, VIH negativo, sin anemia, sin alteraciones plaquetarias, sin leucocitosis o leucopenia, sin embargo, llamaba la atención eosinofilia con un conteo absoluto de 2000 eosinófilos. Se realizó una ecografía abdominal, que reportó quiste simple en riñón izquierdo, resto de estructuras normales. Se realizó endoscopia superior, que reportó pangastritis eritematosa + doudenitis con pliegues poco distensibles, y examen de tránsito intestinal, que reportó ausencia de datos sugestivos de obstrucción o trastorno funcional intestinal. Ante estos hallazgos se descartan causas quirúrgicas de abdomen agudo, así como pancreatitis, se inicia terapia con inhibidores de protones (IBP) y se ordenan estudios complementarios para valorar causa de eosinofilia, como parasitarias y atopia.
Durante los días siguientes al ingreso hay persistencia de sintomatología, con aumento de conteo absoluto de eosinófilos (2590), extendido de sangre periférica y eosinofilia marcada, sin alteraciones morfológicas en resto de líneas hemáticas. Se revisa el historial de hemogramas del paciente encontrándose que la eosinofilia aparecía desde el 2019, con hemogramas previos en 2018 sin eosinofilia, por lo cual se indica inicio de antiparasitarios de forma empírica (albendazol 400mg/día x 3 días + tinidazol 2gr dosis única) por sospecha de parasitosis intestinal. Se obtiene reporte coproscópico-coprocultivo seriado previamente indicado negativo para parasitosis, así como niveles de IgE total menor a 100 UI/ml (90 UI/ml) que se considera negativa para atopia y parasitosis.
Ante estos hallazgos, se complementan los paraclínicos para el abordaje de la hipereosinofilia, descartando causas inmunológicas y tumorales, perfil autoinmune negativo, ecocardiograma transtorácico y tomografía de tórax sin alteraciones; en la tomografía abdominopélvica contrastada, se reportó bulbo duodenitis sin evidencia de lesiones tumorales (Figura 1). En la colonoscopia se reportaron hemorroides internas grado I. Biopsia duodenal muestra duodenitis crónica eosinofílica moderada no atrófica, se descartan otros diagnósticos diferenciales como: 1) un síndrome hipereosinofílico debido a ausencia de daño de órgano extraintestinal; 2) causas infecciosas; 3) enfermedad inflamatoria intestinal y 4) enfermedades auto inflamatorias.
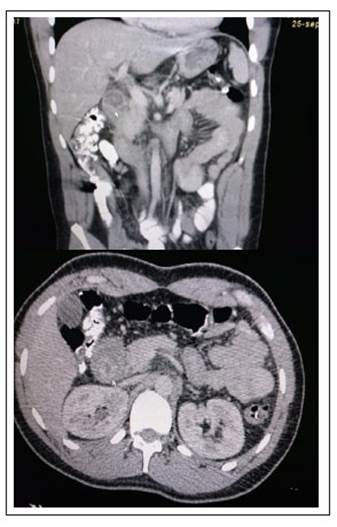
Figura 1 Tomografía abdominopélvica contrastada, mostrando engrosamiento del duodeno (flechas), resto de estructuras sin alteraciones.
Por persistencia de sintomatología, se realiza endoscopia superior de control con aumento de edema con disminución de la luz duodenal y reflujo biliar severo, reporte de biopsia describe duodenitis crónica moderada con atrofia ligera y eosinofilia >20 eosinófilos por campo de alta resolución (Figura 2). No se realizó estudio de cápsula endoscópica por el riesgo de retención, debido al gran edema a nivel de duodeno.
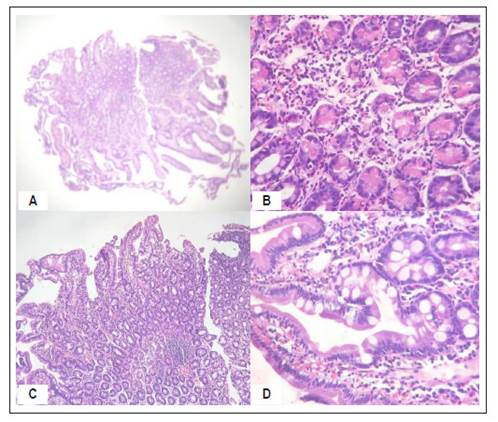
Figura 2 Mucosa duodenal con vellosidades acortadas con relación vellosidad glandular 2/1, inflamación linfoplasmocitaria con numerosos eosinófilos intersticiales (A, B, D). C. Se observa incremento de las células de Paneth tapizando las glándulas.
Paciente continúa con IBP; sin embargo, presenta sintomatología fluctuante con aumento de eosinófilos absolutos (2800) por lo cual se adiciona nitazoxanida (500mg cada 12 horas x 3-días) por sospecha de parasitosis duodenal tipo Giardia lamblia que pudiera no estar cubierta bajo terapia antiparasitaria previamente instaurada. Además, se indica restricción dietaria de pollo y carnes, puesto que el paciente refería aumento de los vómitos con su consumo, especialmente con la carne de cerdo. En los días siguientes se observó mejoría progresiva de síntomas, por lo cual se indicó egreso hospitalario con seguimiento ambulatorio.
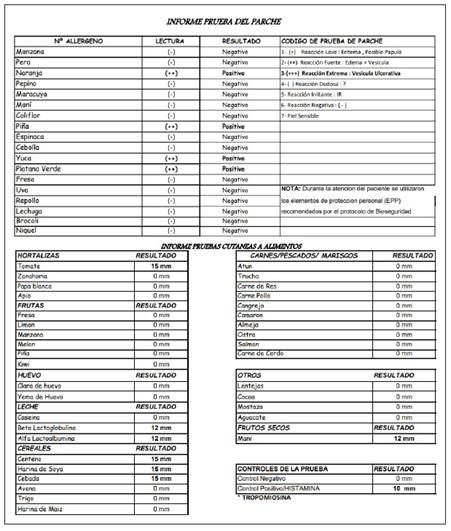
Durante el seguimiento ambulatorio se indica cambio de IBP a pantoprazol 40 mg/día y se le realizaron pruebas de alergia resultando positivas a múltiples alimentos: cereales (centeno, harina de soya y cebada), tubérculos (yuca-plátano verde); tomate, leche, maní, naranja y piña (Figura 3); con controles de IgE (29UI/ml) e IgA (158mg/dL) en rango de normalidad. Además, se encontró IgG positiva contra Toxoplasma gondii (157UI/L) indicando exposición crónica al parásito. Se indicó dieta de exclusión para los alimentos alergénicos; hubo mejoría de la sintomatología, con control de hemograma y descenso de los eosinófilos en rango de normalidad a los 1,5 meses posteriores. En el estudio control de cápsula endoscópica se evidenció duodenitis con yeyunitis proximal. Por lo cual, se concluyó que el caso corresponde a una duodenitis eosinofílica moderada primaria de etiología por hipersensibilidad alimentaria en hombre joven con vitíligo, con buena respuesta clínica a la dieta con restricción de alimentos alergénicos, en ausencia de uso de corticoides.
DISCUSIÓN
El caso presenta una entidad infrecuente; la duodenitis eosinofílica en un hombre joven con vitíligo quien cursa con dolor abdominal agudo recurrente de tipo visceral, acompañado de náuseas y vómitos, se descartan causas quirúrgicas agudas y obstructivas. Por eosinofilia periférica en rango de hipereosinofilia se descarta compromiso en otros órganos, se obtiene diagnóstico histopatológico y etiológico.
Consideramos que el paciente de base tiene una predisposición genética alérgica por los antecedentes familiares de atopia, quien además tuvo exposición crónica a parásitos como Toxoplasma gondii que pudieron haber inmunomodulado vía IL-10 y el TFG-β la respuesta de generación de anticuerpos IgE, lo que explicaría los niveles bajos de ésta. Con mecanismos de hipersensibilidad tanto mediados como no-mediados por IgE teniendo en cuenta los resultados de las pruebas de alergia parche positiva para piña, pero negativa en prueba cutánea por skin-prick test.
La buena respuesta clínica, así como la normalización del conteo de eosinófilos en sangre periférica a la prueba terapéutica con dieta de exclusión de alimentos alergénicos, apoya la etiología del trastorno. Se suma el efecto positivo de los IBP, que inhiben la eotaxina-3 mediadora de la quimiotaxis de los eosinófilos, inhiben la IL13, IL4 y aumentan el pH gástrico, lo que impacta en la viabilidad de los eosinófilos 9-11.
El daño estructural en las vellosidades se atribuye a la exposición crónica eosinófila desde 2019 con una mayor exposición alergénica a salsas de piña y tomate, usualmente empleadas en la preparación de comidas rápidas, a las que estuvo expuesto debido a horarios educativos y laborales.
Los DGIEs se caracterizan patológicamente por un exceso de eosinófilos en biopsias de la mucosa de uno o múltiples sitios en el tracto gastrointestinal, simultánea o secuencialmente. La esofagitis eosinofílica es la entidad mejor caracterizada, en la mayoría de los pacientes, es una respuesta inmunomediada anormal a antígenos alimentarios. La enteritis eosinofílica puede subdividirse en duodenitis eosinofílica, yeyunitis eosinofílica e ileítis eosinofílica. Sin embargo, raramente se presenta de forma aislada.
La duodenitis eosinofílica aislada tiene una prevalencia de 0,03 por cada 1000 registros de endoscopia bidireccional 12. Se conoce poco sobre su fisiopatología, pero se considera que la respuesta CD4/Th2 ya sea mediada o no por IgE, así como las citoquinas y quimioquinas responsables del reclutamiento de eosinófilos entre ellas IL13, IL5 juegan un papel importante, la infiltración de eosinófilos en tejido y su degranulación lleva a fibrosis tisular, trombosis, vasculitis de pequeños vasos e inflamación persistente. Su diagnóstico se establece con cuatro criterios: síntomas, infiltración eosinofílica del tracto gastrointestinal (en el duodeno >20 eosinófilos por campo de alto poder), exclusión de otras causas de eosinofilia y de compromiso de otros órganos 13.
Los DGIEo se manifiestan por una constelación de síntomas relacionados con el grado y el lugar del tubo digestivo afectado. Los pacientes con enteritis pueden sufrir diversas sintomatologías; en su forma mucosa, pueden cursar con dolor abdominal y vómitos que puede simular una apendicitis aguda. Cuando la infiltración se da en la capa muscular, puede determinar engrosamiento de la pared y causar síntomas de obstrucción. La forma serosa ocurre en una minoría de pacientes, y se caracteriza por una ascitis exudativa, con un recuento más alto de eosinófilos en sangre periférica que las otras variantes 14.
El 70% de los casos cursa con eosinofilia periférica >500 células/mm3, según el número de eosinófilos en sangre se categoriza en leve (>500-1500 células/mm3), moderada (1500-5000 células/mm3) y severa (>5000 células/mm3) 13. Algunos pacientes, especialmente los que tienen gastritis eosinófila, pueden mantener eosinofilia sostenida (>6 meses) y cumplir criterios diagnósticos del síndrome hipereosinófilo (SHE) con afectación del tubo digestivo y órganos extradigestivos como corazón, piel, sistema nervioso, pulmones y riñón. El diagnóstico diferencial entre estas entidades se realiza por la ausencia de daño cardiaco y de piel, así como el resto de los órganos extradigestivos en la GEEo primaria.
A su vez, un número mayor de eosinófilos circulantes puede ser indicativo del número de eosinófilos infiltrantes en la mucosa. Se ha observado que los pacientes que informan dispepsia y no tienen úlceras tienen un mayor número de eosinófilos de la mucosa duodenal en comparación con los pacientes que no informan dispepsia 15. Adicionalmente valores de IgE Total ≥100IU/mL se reporta en las dos terceras partes de los pacientes 13.
Con relación al pronóstico de la enfermedad, hasta el 40% de los pacientes tienen remisión espontánea, mientras que un 50% tienen un curso más crónico, con múltiples recaídas 15. Las opciones de manejo incluyen enfoques no farmacológicos (dietas de exclusión del alimento alergénico) y farmacológicos, siendo los corticosteroides los más usados y eficaces en la mayoría de los casos publicados. Adicionalmente dentro del arsenal terapéutico están los estabilizadores de mastocitos, los antagonistas de leucotrienos, los antihistamínicos, los inmunomoduladores y algunos agentes biológicos 13.