INTRODUCCIÓN
La rotura de un pseudoaneurisma arterial es una complicación infrecuente, pero de elevada mortalidad; puede ocurrir tanto en pancreatitis agudas, fundamentalmente necrotizantes, como en pancreatitis crónicas. La aparición de un pseudoaneurisma en el contexto de una pancreatitis aguda necrotizante es de curso tardío, puesto que hasta en el 85% de los casos aparecen a las 4-8 semanas de evolución1. Con una prevalencia que oscila entre el 3-10% y de curso inicialmente silente, su rotura puede ocasionar una hemorragia grave de elevada morbimortalidad que resulta de hasta el 90% en los casos no tratados y varía entre un 15-50% en los pacientes tratados, siendo su diagnóstico precoz un auténtico desafío clínico 2.
CASO CLÍNICO
Se presenta el caso de un varón de 64 años, hipertenso y exfumador desde hace 30 años, quien ingresa en el Servicio Digestivo con diagnóstico de Pancreatitis Aguda Litiásica. En la analítica extraída en Urgencias destacaba elevación de reactantes de fase aguda (proteína C reactiva >250 y leucocitosis) por lo que se realizó Tomografía Axial Computerizada precoz (<72 horas) que no identificó colecciones inflamatorias peripancreáticas. Como incidencias durante el ingreso, el sexto día de estancia hospitalaria presentó febrícula autolimitada sin foco, extrayéndose hemocultivos con resultado negativo. El paciente recibió el alta hospitalaria a la semana, encontrándose clínicamente asintomático, aunque persistían reactantes de fase aguda elevados, destacando una proteína C reactiva de 180 mg/L. Se programó TC de control ambulatorio en 4 semanas y posterior seguimiento.
A los 20 días, acude al servicio de Urgencias por dolor epigástrico intenso de 48 horas de evolución, náuseas sin vómitos. Afebril y sin ictericia de piel y mucosas. A la exploración, estable hemodinámicamente (TA 120/78, 54lpm), taquipnea a 223rpm y destacando un abdomen distendido, blando y depresible, muy doloroso en epigastrio e hipocondrio izquierdo sin signos de irritación peritoneal y con peristaltismo presente.
La analítica de sangre urgente únicamente evidenció discreta alteración del perfil hepático (AST 72U/L, ALT 46 U/L, GGT 43U/L, FA 81 U/L) con amilasa normal y nueva elevación de RFA con PCR de 211.7 mg/L. Una ecografía abdominal urgente tampoco mostró alteraciones. A las 24 horas del ingreso, el paciente presenta hipotensión y hemorragia digestiva alta en forma de hematemesis franca y melenas. Por ello, se realizó gastroscopia urgente, que identificó a nivel de bulbo duodenal una compresión extrínseca, con mucosa eritematosa y friable de aspecto inflamatorio (Figura 1), y un orificio aparentemente fistuloso en su cara superior, con coágulo adherido (Figura 2), pero sin evidenciarse sangrado activo, por lo que no se pudo realizar hemostasia.

Figura 1 Compresión extrínseca de la colección peripancreática a nivel del antro gástrico objetivada en gastroscopia urgente.
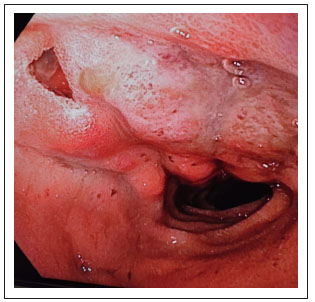
Figura 2 Fístula gastrointestinal con coágulo adherido sin sangrado activo en ese momento localizada en cara superior de bulbo duodenal.
Ante sospecha de pseudoaneurisma arterial fistulizado a tracto gastrointestinal y persistencia de inestabilidad hemodinámica, se realizó Angio-TC abdominal urgente, que objetivó colección peripancreática necrótica con presencia de sangrado activo en su interior, procedente de la arteria pancreatoduodenal, así como probable fistulización de la colección a bulbo duodenal (Figura 3).
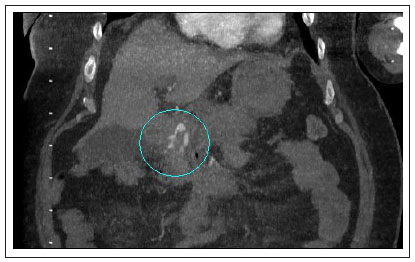
Figura 3 Tomografía axial computerizada urgente donde se objetiva colección peripancreática con sangrado activo en su interior.
Con la sospecha de pseudoaneurisma arterial se realizó arteriografía urgente que identificó imagen compatible dependiente de la rama de arteria pancreatoduodenal, que fue embolizada con éxito (Figura 4).
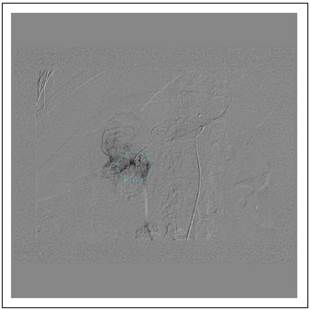
Figura 4 Pseudoaneurisma roto con extravasación de contraste a nivel de arteria pancreatoduodenal localizado en angiografía urgente.
El paciente ingresó en la Unidad de Cuidados Intensivos, presentando evolución tórpida en las horas posteriores con fiebre, acidosis metabólica, inestabilidad hemodinámica y anemización grave (Hemoglobina 6 g/dl), a pesar de perfusión de hemoderivados. Además, en líquido peritoneal se objetivó crecimiento de Enterococcus Faecium por lo que se procedió a laparotomía urgente, identificándose peritonitis grave y signos compatibles con pancreatitis necrotizante y colección necrótica con abundantes restos hemáticos en su interior. El paciente falleció en el postoperatorio inmediato.
DISCUSIÓN
La aparición de pseudoaneurismas arteriales se justifica por la acción de las enzimas pancreáticas proteolíticas de las colecciones inflamatorias peripancreáticas o pseudoquistes sobre la pared de los vasos arteriales circundantes, condicionando arteritis local y destrucción de las paredes de los vasos. Aunque su patogenia es parecida, existen algunas diferencias en su fisiopatología, que hacen que los pseudoquistes que aparecen en el contexto de una pancreatitis aguda tengan un mayor riesgo de hemorragia que los pseudoquistes producidos en las pancreatitis crónicas. En los casos de pancreatitis crónica existen diversos factores que pueden favorecer su aparición como son; el tiempo de evolución, la proximidad de un pseudoquiste a la pared de un vaso arterial o la trombosis de la vena esplénica3. Su localización más frecuente es la Arteria Esplénica (35-50%), seguida por la Gastroduodenal (35-50%) y la Pancreáticoduodenal (20-25%).
La embolización arterial transcatéter es la opción terapéutica de primera línea, aunque presenta riesgo alto de resangrado, lo que aumenta la tasa de mortalidad4. Si esta opción fracasa o no es factible, la alternativa es la cirugía urgente. Recientemente Jeffers K et al. han descrito técnicas de hemostasia mediante embolización arterial por punción transluminal guiadas por ecoendoscopia que serán de gran utilidad en el futuro5.
Los pseudoaneurismas se clasifican según su arteria de origen: tipo I surge de una arteria menor de 5mm, tipo II surge de una arteria principal que puede sacrificarse sin consecuencias (arteria esplénica o gastroduodenal) y tipo III surge de una arteria principal que causa complicaciones importantes cuando se sacrifica (arteria mesentérica superior o arteria hepática). En función de la presencia o ausencia de fístula gastrointestinal se clasifican en tipo A sin fístula o tipo B si fistuliza al tracto gastrointestinal6. Nuestro caso sería un ejemplo de pseudoaneurisma tipo IIB con una mortalidad asociada entorno al 20%.
Por lo que respecta a los factores de riesgo implicados, revisando la evidencia científica hasta la fecha destacan que la pancreatitis necrotizante infectada es un factor independiente para el desarrollo de pseudoaneurismas, que la nutrición enteral temprana se considera un factor protector para el desarrollo de fístula y que, como curiosidad, la sangre del grupo B es un factor de riesgo para su desarrollo7.
Finalmente, un aspecto que merece mención especial y que podría ser motivo de controversia, es la escasa rentabilidad diagnóstica de un TC precoz en las primeras 72 horas, de cara a descartar complicaciones peripancreáticas de una Pancreatitis Aguda.
En conclusión, la rotura de un pseudoaneurisma arterial en el contexto de una pancreatitis resulta de una entidad afortunadamente rara, pero con una elevada mortalidad. Este caso destaca la importancia de sospecharlo en el caso de tener que realizar una gastroscopia urgente en un paciente con pancreatitis aguda y hemorragia digestiva alta, ya que consideramos que un diagnóstico y tratamiento oportuno resulta fundamental para mejorar la supervivencia de estos pacientes.














