INTRODUCCIÓN
El esfínter de Oddi es una estructura de músculo liso embebida en la pared medial del duodeno que regula la secreción de bilis y jugo pancreático 1). Descrito desde hace más de 135 años en Perugia, Italia, cuando el estudiante de medicina Ruggero Oddi observó una dilatación anómala del conducto biliar común, posterior a la colecistectomía, en modelos in vivo en perros. Este fenómeno le hizo sospechar la presencia de una estructura anatómica que impidiera el flujo normal de bilis al tracto gastrointestinal 2).
Anatómicamente, el esfínter de Oddi es un complejo esfinteriano conformado por fibras musculares circulares que rodean el conducto biliar común; otras que rodean el conducto pancreático; un tercer grupo de fibras que se entrelazan entre sí, rodeando los dos conductos; y un cuarto componente ampular 3). En cuanto a su funcionamiento, además del control del flujo ya descrito, impide el reflujo duodenal y permite el llenado progresivo de la vesícula. Posee una presión basal de aproximadamente 10mmHg y aproximadamente 2-6 contracciones fásicas por minuto. Se ve influenciado por estímulos neuroendocrinos; la inervación vagal produce contracción, mientras que incretinas como la colecistoquinina producen relajación del mismo 4).
La patología del esfínter de Oddi varía entre discinesia y estenosis. Teorías sobre la fisiopatología soportan el posible daño del esfínter por el paso de un cálculo o el desarrollo de hipertonía secundaria a la pérdida de la inervación de fibras vagales durante la colecistectomía 5). Las manifestaciones clínicas dependen del esfínter que se vea predominantemente comprometido. Si es el esfínter biliar se presenta como dolor abdominal episódico, de predominio en hipocondrio derecho, que puede cursar con colestasis asociada y la sintomatología es similar a la de una coledocolitiasis. Si es el esfínter pancreático se manifiesta como dolor prolongado irradiado en banda, generalmente está asociado a pancreatitis aguda recurrente 5).
El diagnostico se basa en la clínica y criterios de soporte recientemente actualizados en los criterios de Roma IV. Los métodos de diagnóstico incluidos entre los criterios de soporte son la hepatograma y la gammagrafía para el componente biliar y la manometría y la endosonografía para el componente pancreático 6).
Se presenta el caso de un paciente con cuadro clínico de pancreatitis aguda recurrente, con difícil diagnóstico y manejo, en quien se sospechó disfunción del esfínter de Oddi pancreático como etiología y en quien se consiguió la remisión del cuadro clínico mediante el manejo endoscópico.
CASO CLINICO
Se trata de un paciente masculino de 40 años que ingresa al Hospital de San José, con antecedente de colecistectomía por laparoscopia e hipertensión arterial en manejo médico. Había consultado en múltiples ocasiones al servicio de urgencias por episodios de dolor abdominal tipo cólico en epigastrio asociados a vómito e hiperamilasemia compatible con un cuadro clínico de pancreatitis aguda recurrente. Había presentado en los 5 años previos al manejo aproximadamente 40 episodios de pancreatitis que afectaban notablemente a su calidad de vida.
Se iniciaron estudios de forma ambulatoria extrainstitucional que descartaron etiologías como hipertrigliceridemia, hipercalcemia o pancreatitis autoinmune. Se tomó además una colangiopancreatografía por resonancia nuclear magnética, que descartó alteraciones anatómicas y una endosonografía hepatobiliar, que reportó hallazgos sugestivos de páncreas divisum y cambios de pancreatitis crónica. Esta impresión diagnostica fue valorada en nuestra institución por el servicio de cirugía hepatobiliar, quienes realizaron diagnóstico de pancreatitis aguda recurrente secundaria a páncreas divisum. Se propuso entonces como tratamiento quirúrgico una pancreatoduodenectomía. Se llevó a cirugía, donde se documentó fibrosis retroperitoneal, que impidió cualquier intento de disección a dicho nivel, y se tomó una biopsia de páncreas.
Durante la evolución postoperatoria, el paciente desarrolló una fistula pancreática que requirió lavado quirúrgico y manejo médico. La biopsia pancreática reportó una histología normal, que descartó pancreatitis crónica. Con estos hallazgos, fue derivado al servicio de gastroenterología con intención de manejo endoscópico. En nuestro servicio revisamos el caso y por la complejidad de este, se decidió llevar a una junta médico-quirúrgica interinstitucional. La revisión de las imágenes descartó definitivamente la posibilidad de un páncreas divisum. La junta sospechó la posibilidad de una disfunción del esfínter de Oddi (DEO) pancreática y se propuso tratamiento con colangiopancreatografía retrógrada endoscópica (CPRE) más esfinterotomía endoscópica.
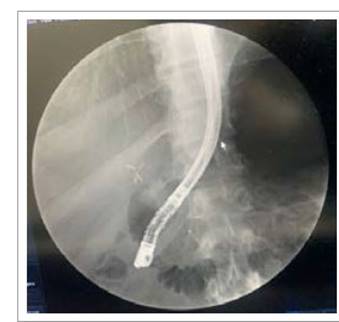
Se realizó la CPRE, logrando canalizar el conducto pancreático, que se observó dilatado (6,3mm) (Figura 1) y se realizó esfinterotomía pancreática; se colocó una prótesis pancreática plástica de 5fr x 5cm (Figura 2). No se presentaron complicaciones inmediatas. La evolución clínica del paciente fue buena, sin presentar nuevos episodios de pancreatitis y sin requerimiento de nuevas consultas al servicio de urgencias, presentó recuperación de peso y regresó a sus actividades cotidianas. A los 3 meses se retiró la prótesis pancreática, y con un seguimiento de 2 años ha permanecido asintomático y sin nuevos episodios de pancreatitis.
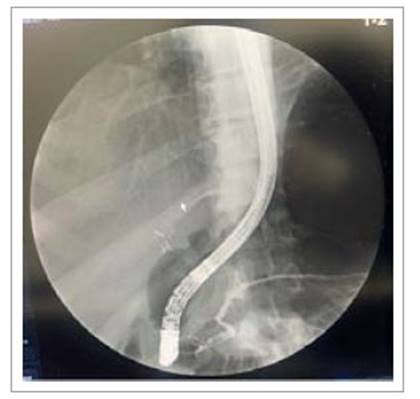
Figura 1 CPRE Se observa dilatación del conducto pancreático a nivel de la cabeza (6,3mm) y cuerpo. Figura 2. CPRE Colocación de prótesis pancreática plástica.
DISCUSIÓN
La pancreatitis aguda recurrente (PAR) se define como más de 2 episodios de pancreatitis aguda bien documentada y con resolución de los síntomas entre los eventos 9). Se estima una incidencia anual de 8 por 100 mil habitantes y una prevalencia de aproximadamente 100 por 100 mil habitantes en Estados Unidos; no existen datos en Latinoamérica. Los estudios deben descartar las etiologías frecuentes de pancreatitis aguda y posteriormente enfocarse en aquellas de menor aparición: pancreatitis autoinmune, trastornos anatómicos (páncreas anular, páncreas divisum, pancreatitis del surco, coledococele), trastornos genéticos (PRSS1, SPINK1, CFTR), neoplasias y la DEO (7, 8).
La DEO pancreática es un diagnóstico etiológico diferencial a tener en cuenta en pacientes que cursan con PAR. Se ha reportado prevalencia hasta del 60% en este tipo de pacientes. La presentación clínica se caracteriza por episodios de pancreatitis aguda en pacientes con antecedente de colecistectomía; generalmente son pacientes con múltiples consultas previas y que han sido sometidos a múltiples tratamientos con escasa mejoría 9). En nuestro caso el paciente presentaba 5 años de episodios de pancreatitis a repetición con investigaciones negativas para su etiología.
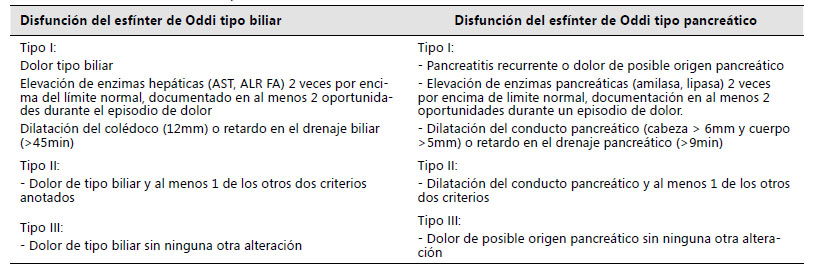
El diagnóstico se realiza mediante los criterios clásicos de la clasificación de Milwaukee, que subdivide la disfunción biliar y pancreática en 3 tipos diferentes basado en síntomas, exámenes de laboratorio e imágenes radiológicas. Tabla 1 10). Este enfoque fue actualizado en el año 2016 por el consenso de Roma IV, en donde se propuso clasificar esta patología como una patología funcional, con criterios que incluyen métodos diagnósticos de apoyo. La endosonografía (USE) debe descartar patología estructural y aunque nuestro paciente contaba con una USE que reportaba páncreas divisum, la revisión posterior de las imágenes descartó dicha condición 6).
La manometría del esfínter de Oddi se considera un estudio de apoyo y es positiva cuando reporta una presión mayor o igual a 40mmHg; sin embargo, está prácticamente en desuso, por su inaceptable riesgo de pancreatitis (hasta el 30%) 10).
Las imágenes se usan para sospechar el diagnóstico; el hallazgo de una dilatación del conducto pancreático mayor a 6mm en la cabeza y mayor a 5mm en el cuerpo son los datos a tener en cuenta 11). Ambas medidas se documentaron en nuestro paciente.
En cuanto al tratamiento se han descrito múltiples opciones de manejo médico, que incluyen antagonistas del calcio, nitratos, inhibidores de fosfodiesterasa y moduladores de la motilidad intestinal. Todos estos esquemas han tenido un impacto clínico insignificante 5).
El tratamiento endoscópico es el único que ha demostrado mejoría clínica; la esfinterotomía endoscópica ha reportado tasas de éxito con disminución de hasta 75% de los eventos de pancreatitis 12). Con estudios limitados, la evidencia actual favorece la esfinterotomía dual (biliar y pancreática) como la conducta que debe ser realizada 10). Las prótesis de páncreas son discutidas; sin embargo, estudios soportan la introducción de éstas con disminución de los eventos de pancreatitis durante el seguimiento 13). También se reporta su uso como profilaxis de pancreatitis post CPRE, en especial en casos de DEO pancreático 14). El tiempo que debe permanecer la prótesis en el páncreas no se ha clarificado, sin embargo se han extrapolado los tiempos usados en otras patologías biliopancreáticas (hasta 6 meses) 15).
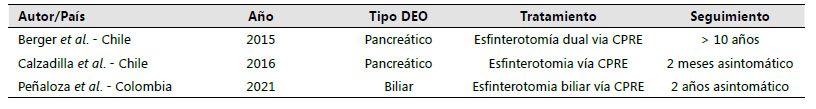
La literatura en Latinoamérica sobre esta patología se limita a reportes de casos con presentaciones y seguimientos similares a nuestro paciente (Tabla 2).
En resumen, la DEO pancreática es una patología de baja sospecha clínica, pero que debe ser tenida en cuenta como posible etiología en pacientes con PAR. No existe consenso clínico para abordar dicha condición y se considera una patología de exclusión; sin embargo, en quienes se sospecha, diagnostica y maneja, se puede conseguir una mejoría clínica satisfactoria.