INTRODUCCIÓN
La colangiopatía hipertensiva portal (CHP) o biliopatía portal hace referencia a la aparición de anomalías en cualquier parte de la pared del árbol biliar como resultado de hipertensión portal extrahepática, e incluyen estenosis, dilatación de los conductos biliares extra e intrahepáticos, cálculos biliares y varices coledocianas 1). Su fisiopatogenia no está completamente elucidada, se ha postulado como principales factores la presión externa generada por colaterales porto-portales dilatadas y/o presencia de estenosis isquémicas de la vía biliar 1,2), y se asocia a trastornos de la coagulación, inflamación local, sepsis intraabdominal, trastornos mieloproliferativos, hepatopatía subyacente o tumores hepato-bilio-pancreáticos 2). Su primera descripción fue por Sarin et al. en 1992 3), y representa una entidad rara con baja sospecha clínica 4). En cuanto a sus manifestaciones clínicas, la mayoría son asintomáticos (hasta el 95% casos) 1 y, la presentación con síntomas como ictericia, dolor abdominal y fiebre se han asociado con edades más avanzadas, mayor duración de la enfermedad, mayor frecuencia de colelitiasis y pruebas de función hepática anormales 5). Y, aun no hay consenso en relación al tratamiento médico más conveniente, por lo que suele ser individualizado caso a caso 4).
En el presente reporte de caso se ilustra un caso quien curso con enfermedad biliar obstructiva sintomática como primera manifestación clínica de CHP, y en estudios se documentó compresión extrínseca de vía biliar por tejido fibrótico, con dilatación vía biliar intra y extra hepática, y se realizó tratamiento endoscópico efectivo mediante colangiopancreatografía retrograda endoscópica (CPRE), esfinterotomía y stent biliar, planteándose recambios de endoprótesis biliares de mod periódico como medida paliativa.
REPORTE DE CASO
Se trata de un paciente masculino de 53 años quien consultó por cuadro clínico de 10 días de evolución de dolor abdominal localizado en epigastrio, prurito generalizado, fiebre, ictericia, acolia y coluria. Tiene como antecedentes desde hace 5 años trombosis portal con transformación portal cavernomatosa (TPC) e hipertensión portal secundaria, sin trombofilia primaria o secundaria (Tabla 1). Como complicación presentó varices esofágicas grandes con signos de riesgo de sangrado, con requerimiento de ligadura endoscópica a repetición. Al ingreso se encontró con signos vitales normales y sin alteración del estado de conciencia. Al examen físico se encontró tinte ictérico generalizado y dolor a la palpación de epigastrio e hipocondrio derecho con signo de Murphy negativo. En sus estudios de ingreso se identificó injuria colestásica aguda (Tabla 2) y la ecografía hepatobiliar mostró en vesícula biliar dos imágenes hiperecogénicas de 6 y 7 mm sin sombra acústica, con vía biliar intra y extrahepática de curso y calibre normal. Estudio Doppler del eje esplenoportal con hallazgos de cambios por TPC con múltiples colaterales a nivel del hilio hepatico, confluente esplenomesentérico y en vena mesentérica superior. Se realizó colangiopancreatografía por resonancia magnética (CRM) que mostró presencia de tejido fibrótico de extensión periportal ascendente (magma peri-portal) con compresión extrínseca del colédoco distal, condicionando dilatación de vía biliar extra e intrahepática, secundario a TPC, además de trombosis antigua de la vena esplénica (Figura 1). Se decidió realizar CPRE, en la que se evidenció vía biliar extrahepática con estenosis, vía biliar intrahepática dilatada (Figura 2). Se realizó esfinterotomía pequeña, con colocación de stent biliar plástico 7 French (Fr) x 10 cm, y se observó drenaje de bilis oscura (Figura 3). No se presentaron complicaciones luego del procedimiento. El paciente no presentaba datos de cirrosis hepática, se realizó estudio de hipercoagulabilidad que resultó negativo (Tabla 2) y finalmente fue diagnosticado de CHP idiopática, y se inició tratamiento con ácido ursodesoxicólico. Presentó adecuada evolución, con mejoría en parámetros bioquímico (Tabla 2), se dio egreso tras 7 días de hospitalización, con indicación de seguimiento prioritario para recambios periódic os de endoprótesis biliares, y valoración por hepatología.
Tabla 1 Estudios realizados para hipercoagulabilidad

IgG: inmunoglobulina G; IgM: inmunoglobulina M.
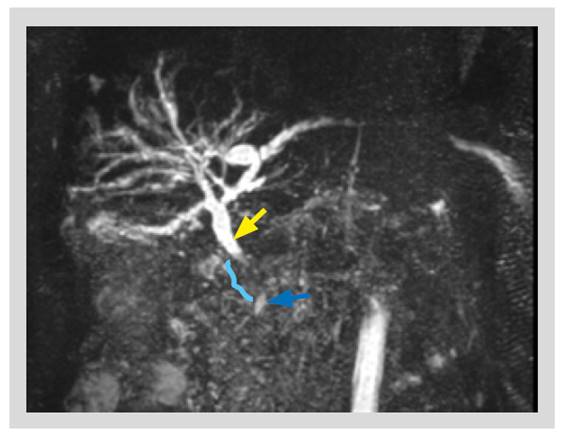
Figura 1 Imagen de colangioresonancia: tejido fibrótico de extensión periportal que comprime de forma extrínseca del colédoco con dilatación de vía biliar intrahepática y extrahepática. Se observa estenosis colédoco medio y distal (corchete azul). Dilatación proximal del colédoco (flecha amarilla). Conducto Wirsung en su llegada a la papila (flecha azul).
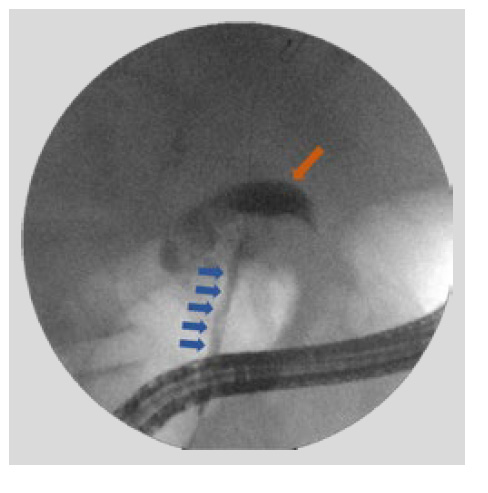
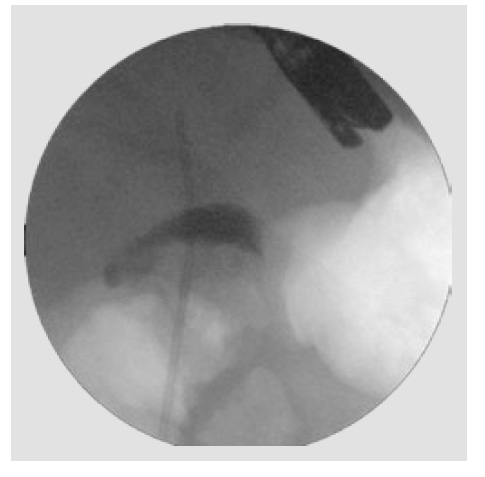
Figura 2 Imagen de fluoroscopia. Se observa estenosis larga que compromete colédoco medio y distal (flechas azules), con gran dilatación vía biliar intrahepática (flecha naranja).
Tabla 2 Estudios de laboratorio realizados en su estancia hospitalaria
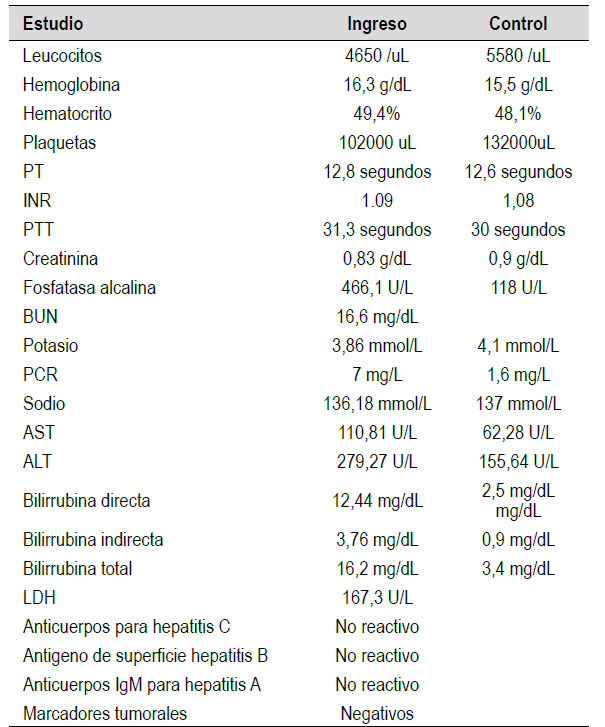
ALT: alanina-aminotransferasa; AST: aspartato-aminotransferasa; BUN: nitrógeno ureico sanguíneo. IgM: inmunoglobulina M; INR: índice internacional normalizado; LDH: lactato deshidrogenasa; PCR: proteína C-reactiva; PT: tiempo de protrombina; PTT: tiempo parcial de tromboplastina.
DISCUSIÓN
El principal reto diagnóstico en un paciente con sospecha de CHP es determinar que la TPC es la única causa de las modificaciones del árbol biliar 1), el intervalo de tiempo promedio transcurrido entre el episodio de trombosis portal y la manifestación de síntomas relacionados con la CHP es muy variable, con periodos que oscilan entre 42 y 118 meses 6 e inclusive, se han descrito casos con períodos de latencia mayores a 10 años 7). La primera forma detectable de enfermedad comienza con elevación aislada de bilirrubina sérica y/o ictericia, la aparición de ictericia suele indicar presencia de obstrucción biliar sutil de aparición lenta o hemólisis relacionada con esplenomegalia. La presentación con enfermedad biliar sintomática se ha asociado con anomalías colangiográficas avanzadas que incluyen ectasia de conductos; angulación, desplazamiento y estenosis de los conductos biliares y hepáticos, y dilatación aneurismática del árbol biliar intrahepático 8). En el caso presentado se trató de un cuadro con espectro avanzado de la enfermedad al tratarse de un sujeto que cursó con enfermedad biliar sintomática, en quien ya se conocía acerca de la TPC como única causa de las modificaciones del árbol biliar, con tiempo promedio transcurrido entre el episodio de trombosis portal y la manifestación de síntomas relacionados con la CHP de 60 meses, y documentación de anomalías colangiográficas avanzadas con requerimiento de intervencionismo biliar.
El diagnóstico de esta entidad se basa en hallazgos imagenológicos, el abordaje inicial comprende la realización de ecografía de abdomen con estudio Doppler del eje esplenoportal para detección de trombosis portal y cavernomatosis, sin ser óptimo para estudio de vía biliar extrahepática 9). Mientras que, la CRM será el estudio con mejor rendimiento diagnóstico, ya que permite confirmar diagnóstico de trombosis portal y presencia de circulación venosa colateral, además de documentar el compromiso de vía biliar sea en forma de estenosis, angulaciones o dilataciones segmentarias 10). Y, la CPRE, que si bien es el gold standard para definir los cambios biliares de la CHP, su principal utilidad será con fines terapéuticos 8). En cuanto a la eco-endoscopía, su rol en el diagnóstico de la biliopatía portal está evolucionando, permitiendo definir adecuadamente el cavernoma portal y su anatomía, así como de varices coledocianas y litiasis biliar. Estas dos últimas son de especial interés en relación a que pueden aumentar el riesgo de hemobilia, representando una complicación rara asociada a CHP, como en el caso descrito por León-Brito et al. (11). De modo más reciente, se ha propuesto el ultrasonido intraductal en el abordaje estándar para pacientes con CHP para describir cambios colangiográficos y guiar en decisiones terapéuticas 12). En el presente caso se concluyó el diagnóstico tras los hallazgos de la CRM y que se confirmaron por CPRE, y no se pudo realizar eco-endoscopia por no disponibilidad.
En la CHP ocurren cambios irregulares murales en colédoco, que ocurren principalmente por transmisión de presión venosa portal elevada al sistema venoso del colédoco. El drenaje venoso del colédoco está formado por venas que ascienden por su trayecto, formando los plexos venosos epicoledoquianos y paracoledoquianos, estos últimos, forman un plexo venoso delgado sobre el colédoco y los conductos hepáticos, y está en íntimo contacto con su superficie externa. Las venas paracoledocales discurren paralelas al colédoco y están conectadas con las venas gástricas, la vena pancreático-duodenal, la vena porta y con el hígado directamente. Por ello, la presión venosa portal elevada puede transmitirse a este sistema venoso y producir diferentes cambios billares asociados con CHP 13). La información acerca cambios biliares documentados en CHP aún es tema en evolución, se cuentan con los datos del estudio de Mi-Shin et al. 14 en el que se evaluaron las características por colangiorresonancia de 12 pacientes con biliopatía portal, en el que la mayoría fueron asintomáticos, y solo el 14% con enfermedad biliar sintomática, se encontraron contornos irregulares del colédoco en todos, estenosis con dilatación ductal en mitad y adelgazamiento de la pared en 5/12. En el caso presentado se documentaron hallazgos de compresión extrínseca de colédoco distal, con dilatación de vía biliar con estenosis, por lo que se aproximan a los descritos en la literatura, pero sin tener un patrón característico.
Actualmente no hay consenso acerca el tratamiento de esta entidad, el abordaje terapéutico estará orientado de acuerdo al mecanismo relacionado con la sintomatología: litiasis, estenosis o ambos 4), y como tal, comprende dos formas de manejo: la derivación portosistémica y el drenaje de vía biliar. En presencia de ictericia obstructiva, especialmente ante sospecha de colangitis y sepsis, debe plantearse CPRE con esfinterotomía, extracción de cálculos ante presencia de esto, y colocación de prótesis con recambios periódicos de acuerdo a evolución clínica y analítica 1,15). En cuanto a consideraciones en el tratamiento endoscópico, se debe mencionar que la esfinterotomía debe ser de pequeño tamaño por alto riesgo hemorrágico en relación a la importante vascularización alrededor de la papila, la inserción de endoprótesis previene el riesgo de complicaciones infecciosas tempranas, y el manejo exclusivamente endoscópico podría evitar procedimientos quirúrgicos con potencial de hemorragia 8). Y de modo más reciente, a partir del estudio de El-Sherif et al. 16), se encontró que las endoprótesis metálicas presentan mejores resultados en comparación a las plásticas, con mayores periodos de tiempo libre de síntomas obstructivos, 7,5 (IQR, 4,75-18,25) vs. 4 (IQR, 3,5-7) meses respectivamente, p=0,03. Ante la presencia de complicaciones hemorrágicas asociadas con la hipertensión portal se puede proponer la derivación portosistémica como terapia elección 17). Y, ante casos de enfermedad avanzada intratable endoscópica y quirúrgicamente debe plantearse trasplante hepático 8,17). En el presente caso la obstrucción biliar fue causada por estenosis, procediéndose a CPRE con papilotomía pequeña, y colocación de endoprótesis plástica (por disponibilidad) para recambios periódicos, sin presentar complicaciones periprocedimentales, y, se remitió a valoración por hepatología ante documentación de enfermedad avanzada, alto riesgo de recurrencia de enfermedad biliar sintomática y de compromiso hepático avanzado.
En conclusión, la CHP es una entidad rara que se debe sospechar en pacientes con historia de hipertensión portal de origen no cirrótico, con características variables desde el punto de vista imagenológico. La presentación con enfermedad biliar sintomática orienta a presencia de enfermedad avanzada y grave con anomalías colangiográficas, cuyo método de diagnóstico de preferencia será la CRM. Su tratamiento debe ser individualizado, la terapia endoscópica con CPRE es de elección en enfermedad biliar sintomática, permitiendo dilatación de conductos biliares, implante de endoprótesis para facilitar drenaje y remoción de cálculos.