INTRODUCCIÓN
Sin importar su especialidad, usted se verá enfrentado en algún momento a pacientes con síntomas sospechosos de la enfermedad por reflujo gastroesofágico (ERGE). Estos síntomas típicos como la pirosis, la regurgitación o dolor torácico no cardiaco representan unos de los motivos de consulta más frecuentes en el ámbito ambulatorio 1. Dicha presentación clínica característica, avala, según los consensos más recientes, la prescripción empírica de inhibidores de bomba de protones (IBP) como ensayo terapéutico 2.
No obstante, a pesar de ser el pilar terapéutico de esta entidad, hasta el 40% de los pacientes con síntomas de ERGE no responderán satisfactoriamente a esta terapia 3 o presentan solo una respuesta parcial, definida por el Consenso de Montreal como la permanencia de pirosis leve y/o regurgitación en 3 o más días de la semana 4,5. Escenario, que de darse en un paciente recibiendo doble dosis al día por lo menos durante 8 semanas, configuran la definición tradicional de rERGE 6.
Sin embargo, y de manera enfática, se debe expresar que dicha definición clásica, es netamente clínica y no toma en consideración el requerimiento de evidencia objetiva de la ERGE 6. Por lo tanto, un subgrupo importante de pacientes catalogados como "ERGE refractaria", no tengan si quiera ERGE. En lugar de ello, tendrían lo que Rettura et al., proponen considerar como "Síntomas similares al reflujo refractarios a IBP" 6; que, entre el 75-90%, corresponderán a desordenes esofágicos funcionales tales como la pirosis funcional (PF) o la hipersensibilidad al reflujo (HR) 7.
Por lo tanto, será apenas coherente, que antes de definir un paciente con ERGE refractario, el primer paso sea realizar un diagnóstico conclusivo de esta entidad a través de hallazgos objetivos de esta patología, tal y como se recomienda en el último consenso ESNM/ANMS 8. Logrando, no solo definir correctamente las entidades de "síntomas de reflujo refractarios" y "reflujo refractario" (Tabla 1), sino además identificar patologías concomitantes y descartar diagnósticos diferenciales simuladores.
De esta manera, en los pacientes verdaderamente afectados por ERGE refractario, se podrán adoptar estrategias para optimizar su tratamiento desde su estilo de vida, terapia médica o intervenciones invasivas, bien sea endoscópicas y/o quirúrgicas, que impacten tanto en la calidad de vida como en el pronóstico de los pacientes.
Siendo el objetivo de esta revisión narrativa de la literatura, entregar una herramienta útil, actualizada y sintetizada de las diferentes estrategias para abordar al paciente con ERGE refractario.
Evaluación diagnóstica
Pacientes sin diagnóstico previo
El ensayo con IBP tiene una sensibilidad (71%) y una especificidad (44%), por lo tanto subóptimas para el diagnóstico de la ERGE 9. Siendo necesario la realización de pruebas adicionales para confirmarlo. Para ello, se cuenta con criterios concluyentes basados en hallazgos endoscópicos y/o en pHmetría con o sin impedanciometría, según los nuevos lineamientos del consenso de Lyon 2.0 (Tabla 2) 2.
Tabla 2 Hallazgos conclusivos, no conclusivos, adyuvantes y en contra de ERGE en la endoscopia digestiva superior (EDS) y pH-impedanciometría sin IBP en paciente sin diagnóstico previo 2.

La endoscopia digestiva superior (EDS), como acercamiento inicial es indispensable, ya que, no solo logra evidenciar hallazgos definitivos de ERGE, sino descartar algunos diagnósticos diferenciales que la pudiesen imitar sintomáticamente como son: las esofagitis infecciosas, esofagitis inducidas por medicamentos, patologías estenosantes y procesos malignos. Además, permite la toma de biopsias para descartar esofagitis eosinofílica; paso especialmente necesario si el paciente presenta disfagia, dolor torácico o evidencia de hallazgos endoscópicos sugestivos de esta entidad 5,6. Dicha EDS, debe realizarse 2-4 semanas luego de la descontinuación de IBP para maximizar su rendimiento diagnóstico 2, pues el 80% logra curación de la mucosa esofágica luego de 8 semanas con IBP, enmascarando una posible esofagitis péptica 10.
Sin embargo cabe señalar que hasta el 70% de los pacientes con ERGE tienen una mucosa esofágica indemne endoscópicamente 2. Por lo tanto, de ser normal, será necesaria la realización de un monitoreo ambulatorio del reflujo.
Recientemente, se ha postulado la monitorización inalámbrica prolongada del pH sin IBP como el método diagnóstico de elección en pacientes sin diagnóstico de ERGE previo, al ofrecer un monitoreo de hasta 96 horas, logrando un mayor rendimiento diagnóstico al compararse con el monitoreo de 24 horas 11-16. Este método, proporciona mejor tolerancia al paciente, acorta el retraso en el diagnóstico y contribuye a determinar si predomina un patrón de exposición al ácido fisiológico o patológico, prediciendo la necesidad de continuar con la terapia con IBP o no 11-16. Sin embargo, es un método costoso y poco disponible, siendo la elección en nuestro medio la monitorización ambulatoria del pH mediante catéter por 24 horas, de ser posible asociado a impedanciometría, de este modo, aumenta la sensibilidad de episodios de reflujo y aporta métricas coadyuvantes como la impedancia basal nocturna (IBN) para el diagnóstico de la ERGE 1,2. Adicionalmente, se logra caracterizar el contenido de reflujo (líquido, gaseoso) y demostrar si hay asociación sintomática, de este modo, permite dilucidar la presencia de diagnósticos diferenciales a considerar como rumiación, eructos supragástricos y patologías funcionales como la HR y PF 1,2.
Pacientes con diagnóstico previo
En este escenario la evaluación diagnóstica es diferente, ya que, iniciamos bajo la premisa de un diagnóstico de ERGE confirmado. Acá, los esfuerzos se centrarán en esclarecer el porqué de la persistencia de los síntomas, procurando identificar el mecanismo fisiopatológico involucrado y así, predicar el requerimiento de optimizar la terapia antisecretora en reflujo ácido o estrategias alternativas de predominar el reflujo no acido, y conjuntamente, exponer la posible sobreposición de diagnósticos concomitantes que requieran terapias adicionales para el alivio sintomático. Para ello, contamos esencialmente con 2 pruebas adicionales que nos aportarán valor a nuestra evaluación diagnóstica: la manometría esofágica de alta resolución (MAR) y la pH-impedanciometría con IBP.
Manometría esofágica de alta resolución:
Si bien no aporta hallazgos conclusivos para el diagnóstico de ERGE, ofrece otros elementos de utilidad, ya que al evaluar la motilidad esofágica, se puede descartar con certeza trastornos motores esofágicos, siendo estos, posibles simuladores sintomáticos. De hecho, hasta el 35% de los pacientes con acalasia presentan pirosis 7 y el 30% de los dolores torácicos no cardiacos presentan alguna anormalidad en la manometría esofágica 17 y, como dato a recordar, no se podrá dar un diagnóstico certero de patologías funcionales (PF o HR) sin antes haber descartado estos trastornos motores según criterios de Roma IV 18.
Asimismo, especialmente en aquellos pacientes donde la regurgitación y los eructos son los síntomas cardinales, la monitorización manométrica con impedanciometría post-prandial puede revelar la presencia de trastornos de comportamiento como la rumiación y/o eructos supragástricos, que también pueden camuflarse bajo la sospecha diagnóstica de ERGE 19. Incluso, pacientes con sospecha de ERGE refractario remitidos para evaluación manométrica reflejan patrones de eructos supragástricos en hasta un 42% y de rumiación en el 20% 20. Dichos diagnósticos, tanto los trastornos motores como de comportamiento, requerirán terapéuticas independientes al manejo de la ERGE.
Por otro lado, la hipomotilidad del cuerpo esofágico, expresada por peristalsis débiles, fallidas y ausentes, se ha asociado proporcionalmente a mayor severidad de síntomas y mayor tiempo de exposición al ácido 21,22. Inclusive, a través de pruebas de provocación, como la secuencia de tragos rápidos múltiples, al evaluar la reserva peristáltica esofágica, esta se ha visto inversamente asociada a la carga de reflujo ácido, expresado en más esofagitis erosiva y mayor tiempo de exposición al ácido23,24; demostrando la importancia del adecuado aclaramiento del bolo en relación con la carga sintomática y daño a la mucosa. Otro parámetro manométrico asociado con la carga sintomática será la evidencia de una separación objetiva entre el esfínter esofágico inferior y la crura diafragmática mayor de 3 cm 25; así como la medición del integral contráctil de la unión esofagogástrica, una medida que define la eficacia de la unión gastroesofágica como barrera antirreflujo, correlacionándose con mayor grado de esofagitis y monitoreos de pHmetría anormales 26.
Adicionalmente, este método diagnóstico, siempre debe ser parte de la evaluación prequirúrgica de la cirugía antirreflujo ya que permite identificar posibles contraindicaciones motoras como la acalasia para la funduplicatura estándar 27 y, mediante las pruebas de provocación, evidenciar la ausencia de la reserva peristáltica, un marcador que predice el desarrollo de disfagia posterior a la funduplicatura y vaticina la evolución a una motilidad esofágica inefectiva 28,29. Siendo entonces determinante para seleccionar el tipo de funduplicatura (completa versus parcial), inclinándonos a la funduplicatura parcial en dichos casos pues logra un control de los síntomas y una durabilidad similares a la funduplicatura completa, pero, asociada a menores efectos adversos (disfagia post operatoria, distensión y hernia hiatal) 30.
Finalmente, destaca como el método de elección para colocación del catéter para pH-impedanciometria dado la precisión para detectar el esfínter esofágico inferior y detección de hernias hiatal asociadas 31.
pH-impedanciometría con IBP a doble dosis
Dicha estrategia, apunta a fenotipificar el reflujo del paciente y desenmascarar trastornos funcionales.
En primer lugar, cuando logramos discernir entre el tipo de reflujo (ácido o no ácido) que perpetúa la sintomatología, podremos individualizar la terapia. Así, cuando persiste la evidencia conclusiva de reflujo ácido con IBP (Tabla 3), se optará por la optimización de la terapia antisecretora. Mientras que, de evidenciarse una adecuada supresión ácida y/o una carga sintomática asociada a reflujo no ácido, especialmente cuando predomina la regurgitación y alta carga de reflujo (mayor a 80 episodios), se deberá considerar otras medidas que vigoricen la barrera antirreflujo, pues solo el control del ácido no impactará en la frecuencia del reflujo, siendo insuficiente para el control de síntomas en este fenotipo 32-34.
Tabla 3 Hallazgos conclusivos, no conclusivos, adyuvantes y en contra de ERGE en EDS y pH-impedanciometría con IBP en paciente con diagnóstico previo (2) .

También, será útil para descartar la superposición de síndromes esofágicos funcionales, donde se evidencia una exposición al ácido y una frecuencia de episodios de reflujo en rango fisiológico, pero con persistencia de síntomas. Si hay una asociación temporal de dichos síntomas con los episodios de reflujo, hablaremos de hipersensibilidad al reflujo, mientras que, en la pirosis funcional no habrá dicha asociación. Se estima la presencia de estos síndromes entre 12,5-36% y el 62,5% respectivamente en estudios de pacientes que no respondieron a los IBP y con ERGE documentada en estudios durante la terapia 35,36. Ahora bien, para declarar con certeza estos diagnósticos, se deben cumplir los criterios establecidos por ROMA IV (Tabla 4) 18. Se debe señalar que estos trastornos requerirán la utilización de neuromoduladores centrales e intervenciones en el comportamiento que no abordaremos en esta revisión.
Asimismo, al igual que en la manometría, la phmetría con impedanciometría también puede diagnosticar trastornos comportamentales como el eructo supragástrico, identificado en su trazado por un rápido aumento anterógrado en la impedancia intraesofágica, seguido de una rápida disminución retrógrada a los valores iniciales, diferenciándose de otros patrones como el eructo gástrico y la aerofagia (Figura 1) 37. Por el contrario, los episodios de rumiación, no se distinguen de los episodios de reflujo en la monitorización de la impedancia del pH, pero típicamente se extienden al esófago proximal, con notificación rápida de síntomas y mayor prevalencia en el período posprandial inmediato 38.
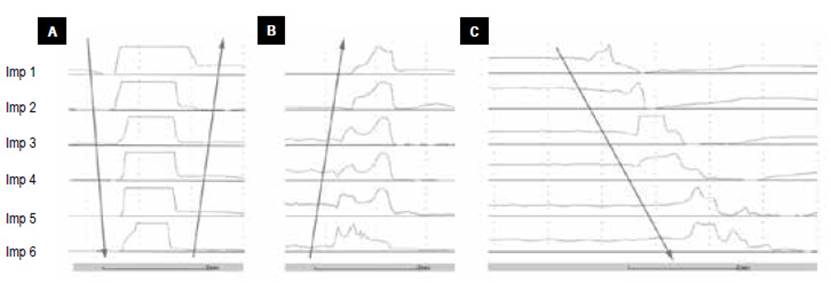
(A) Eructo supragástrico: el aire ingresa al esófago proximal y viaja rápidamente hacia abajo, lo que se corresponde con un rápido aumento anterógrado de la impedancia desde los canales proximales a los distales. A esto le sigue rápidamente un rápido retorno a la impedancia inicial en dirección inversa, correspondiente a la expulsión retrógrada de gas. Todo este proceso dura menos de 2 s. (B) Eructo gástrico: hay un movimiento unidireccional de aire (ventilado por el estómago) desde el esófago distal al proximal. (C) Aerofagia: el aire se traga hacia el esófago, pero no se expulsa al mismo tiempo.
Figura 1 Patrones de movimiento de gas registrados en el monitoreo de impedancia (37).
Tratamiento
Cambios en estilo de vida
Si bien son medidas que se deben adoptar desde el diagnóstico de la enfermedad, vale la pena hacer hincapié en estas conductas dado al gran beneficio que aportan, incluso en aquellos refractarios.
La pérdida de peso (incluyendo pacientes sin sobrepeso), dejar de fumar, la elevación de la cabecera de la cama (al menos 20 cm) y/o dormir en decúbito lateral izquierdo han evidenciado tener un impacto estadísticamente significativo sobre síntomas del paciente y cambios en la pHmetría 8,39-42.
Adicionalmente, algunos expertos recomiendan las siguientes conductas que, si bien aún no se ha demostrado su eficacia en reducción de síntomas, poseen plausibilidad biológica:
-Evitar las comidas dos o tres horas antes de acostarse 43.
-Evitar prendas ajustadas para evitar el aumento de la presión intragástrica y el gradiente de presión gastroesofágica. -Ejercicios de respiración diafragmática para fortalecer la barrera antirreflujo del esfínter esofágico inferior 44.
-Eliminación selectiva de los desencadenantes dietéticos (cafeína, chocolate, comidas picantes, alimentos con alto contenido de grasa, bebidas carbonatadas y menta) en pacientes que notan correlación con los síntomas de ERGE y una mejoría de los síntomas con la eliminación. No hay evidencia para una exclusión total de algún alimento en particular 8.
La adherencia a los cambios en el estilo de vida, se ha asociado con una prevención en hasta el 40% de los síntomas por ERGE 45.
Terapia médica
Reflujo ácido residual
Si la pH-impedanciometría refleja una inadecuada supresión del ácido, el siguiente paso será optimizar la terapia antisecretora.
En primer lugar, hay que sensibilizar tanto a médicos como pacientes sobre la importancia de la adherencia al tratamiento, ya que solo el 53,8% de los pacientes, solicita su prescripción mensualmente y en más del 80% de las ocasiones 46,47 suelen suspenderlo precozmente; en un estudio de vigilancia solo el 55% cumplió la indicación de tomar el IBP durante 4 semanas 1 vez al día, mientras que el 37% lo tomó por 12 días o menos del mes 48,49. Y, de igual manera, resaltar la correcta posología del medicamento, pues se ha visto que solo el 8% de los pacientes reporta haber tomado correctamente el medicamento 30-60 minutos antes de la comida 50. Sobre la otra cara de la moneda, el 36% de los médicos no dan instrucciones sobre la toma del IBP en relación con las comidas, el 26% dice que el tiempo no es importante y un 10%, incorrectamente recomienda la toma sobre o después de la comida 51.
Acerca de la dosis y tipo de IBP a utilizar hay diversas consideraciones. Con el ánimo de lograr la mayor supresión de ácido posible (pH mayor a 4 durante mayor tiempo), se recomienda administrar doble dosis del IBP, estrategia que ha demostrado control de los síntomas en un 20-30% más en comparación con dosis estándar 52. Se recomienda distribuirlas en 2 tomas, logrando un mayor tiempo de concentraciones plasmáticas; estrategia especialmente útil si hay síntomas nocturnos asociados 8.
Es cierto que la potencia entre los IBP puede diferir, pero, cuando se administran dosis equivalentes, en términos de equivalencias a omeprazol, todos logran iguales efectos sobre el pH 53. De lo que se extrapola, que su efectividad clínica debe ser la misma y pudiesen usarse intercambiablemente 53,54. Sin desconocer que algunos estudios que han mostrado una superioridad del esomeprazol en la curación de esofagitis por reflujo 55.
Dicha posible diferencia del esomeprazol podría atribuírsele en cierta medida a la variabilidad genotípica de los citocromos hepáticos, ya que los IBP son metabolizados por el citocromo CYP2C19 predominantemente y su actividad está determinada por polimorfismos genéticos, encontrándose metabolizadores rápidos, intermedios y lentos. La variante de rápidos metabolizadores se encuentra entre 60-70% en caucásicos, 30-40% asiáticos 56 y en población colombiana por ejemplo es cerca del 80% 57. En dicho grupo, por lo tanto habrá menor tiempo de acción del IBP, lo que se traducirá en menor respuesta 58. En contraste, aquellos lentos metabolizadores o medicamentos no metabolizados o metabolizados en menor medida por este citocromo como el esomeprazol y el rabeprazol, pueden tener mejores resultados. La evaluación genotípica de todos los pacientes no es costo-efectiva, por lo que el cambio empírico a esomeprazol o rabeprazol puede ser una estrategia en pacientes refractarios. Incluso, un estudio mostró que dicho cambio puede llevar a una mejoría clínica de un 25% más 52.
Otra alternativa, de estar disponibles, son los bloqueadores de ácido competitivos de potasio (P-CABs, por sus siglas en inglés). Estos, al bloquear el canal de intercambio de K+ de la bomba de protones, resulta en una inhibición rápida, competitiva y reversible de la secreción de ácido. Logrando una supresión de ácido más rápida, potente y duradera al compararse con una única dosis estándar de IBP 59. Coherente con esto, ha mostrado ser no inferior a los IBP en el manejo del reflujo y superior en curación y mantenimiento de esofagitis erosiva 60,61. No obstante, no se han realizado estudios comparándolos con IBP a doble dosis.
Si la adherencia es un inconveniente, formulaciones como el dexlansoprazol de liberación modificada, permite la dosificación una vez al día y un uso independientemente en relación con las comidas 62. Otra posible ventaja es proponerlo en pacientes con limitaciones en la ingesta oral, ya que se puede abrir la cápsula y administrar los gránulos disueltos en cualquier líquido o por sonda nasogástrica, sin pérdida de la biodisponibilidad 63.
Terapias coadyuvantes
Si bien los IBP son la piedra angular del tratamiento, hay terapias farmacológicas que pueden ser suplementarias para lograr mejores desenlaces.
Antagonistas de receptores histamínicos tipo 2 (Anti-H2):
Al ser inferiores a los IBP en términos de supresión ácida, su utilidad se ha relegado al control de síntomas nocturnos, logrando una mejoría de estos hasta en un 74% 64, y al manejo del conocido rebote ácido nocturno, donde al adicionar anti-H2 a la terapia con IBP a doble dosis, logra reducirse su presencia de un 64 a un 17% 65,66. Probablemente dichos efectos se logran al prolongar la duración de la supresión ácida 1,8, al inhibir el papel dominante de la histamina en la secreción ácida nocturna 67.
Sin embargo, hay que recordar que su uso prolongado por más de 1 semana se ha asociado a taquifilaxia, limitando su utilidad a largo plazo; siendo útil por periodos intermitentes y/o a demanda 68. Por lo demás, han mostrado ser medicamentos seguros 6. Aunque, con evidencia discordante, ya que la FDA (Food and Drugs Administration), ordenó el retiro particular de la ranitidina del mercado por posibles efectos cancerígenos 69.
Alginatos
Su uso va dirigido a controlar los síntomas postprandiales del reflujo atribuidos al conocido bolsillo ácido; aquellas soluciones que contienen alginato de sodio se precipitan en un gel viscoso que crea una barrera física a ese sobrenadante de ácido gástrico que queda en contacto con la unión gastroesofágica 70. Han demostrado disminuir la severidad y la frecuencia de pirosis al usarse postprandialmente en adición a la terapia con IBP 71. Si bien, no se ha evidenciado el impacto objetivo en el monitoreo por pHmetría, dada su inocuidad puede ser una estrategia adyuvante válida para el control de síntomas postprandiales.
Agentes protectores de la mucosa
El sucralfato ha sido utilizado con el fin de unirse a la mucosa esofágica inflamada y protegerla de los efectos erosivos del ácido gástrico, la pepsina y potencialmente de la bilis, además estimula factores de crecimiento que promueven la formación de moco y bicarbonato, promoviendo la curación de la mucosa 72. Es igualmente efectivo para el control de los síntomas al compararse con anti-H2 y alginatos, pero inferior a los IBP 73,74. Dada la necesitad de 4 tomas en el día se ha limitado su uso, pero en mujeres embarazadas es una buena opción por la no asociación a eventos deletéreos maternos o fetales 75. No hay estudios que demuestren que mejora la respuesta al tratamiento en pacientes refractarios a IBP 76, pero al adicionar un mecanismo fisiopatológico diferente pudiese ser de ayuda.
Con un mecanismo de acción similar, una barrera bioadhesiva, cuya formulación a base de ácido hialurónico, sulfato de condroitina y poloxámero 407, agregado a dosis estándar de IBP durante 2 semanas, reduce los síntomas de ERGE en paciente con respuesta parcial a los IBP, en una proporción significativamente mayor al placebo 77.
Adecuada supresión ácida y/o reflujo no ácido
Cuando se logra una adecuada supresión ácida y hay persistencia de síntomas o ha predominado la regurgitación o el número de episodios de reflujo no ácido como desencadenante sintomático, están indicadas otras alternativas como:
Baclofeno:
Dentro de los agonistas GABA-B, el baclofeno es el único aprobado para el reflujo refractario. Este logra inhibir las relajaciones transitorias del esfínter esofágico inferior y de ese modo reducir los síntomas del reflujo, especialmente en aquellos con regurgitación como síntoma predominante 78, demostrándose su valor como terapia adicional en pacientes sin respuesta a IBP 78. No obstante, su uso se puede limitar dado a la necesidad de 3 tomas al día, y, al cruzar la barrera hematoencefálica, provoca efectos adversos como mareo y somnolencia, efectos no tolerables para algunos pacientes que pueden impactar en la adherencia 8.
Secuestradores de ácidos biliares y ácido ursodesoxicólico (UDCA):
No todo el contenido que refluye hacia el esófago es proveniente de la cavidad gástrica. Algunos pacientes, especialmente aquellos con antecedentes quirúrgicos como cirugías bariátricas, gastrectomías con reconstrucciones en Y de Roux y piloroplastias, predisponen al reflujo duodeno-gastroesofágico. De esta manera, la bilis (pH entre 6,1-8,6), principal componente del líquido duodenal, puede camuflarse dentro de la detección del reflujo no ácido. De ahí, la importancia de considerar medicamentos como los secuestradores de ácidos biliares, los cuales han evidenciado que en pacientes con reflujo refractario a pesar del tratamiento con IBP una vez al día, la administración de clorhidrato de colesevelam redujo la regurgitación y pirosis 79. También, otros autores, aunque con pobre evidencia, han sugerido el uso de UDCA pudiendo mejorar los síntomas de ERGE bajo la sospecha de reflujo duodenogastroesofágico 80.
Procinéticos:
A pesar de su plausibilidad biológica y la existencia de algunos estudios que evidencian el beneficio de procinéticos, como la domperidona, metoclopramida, mosaprida o prucaloprida, como terapia adicional a los IBP en ERGE 1; un gran metaanálisis, que si bien demostró reducciones modestas en las puntuaciones de los síntomas y calidad de vida, no logró reducir el tiempo de exposición al ácido ni aumentó el porcentaje de curación de esofagitis erosivas. Por el contrario, sí aumentó la tasa de efectos adversos 81. Por lo tanto, tal y como se recomienda en las guías de práctica clínica recientes, solo se debe considerar su uso en presencia de gastroparesia concomitante 82.
Intervenciones invasivas
Si a pesar del descarte de los diferenciales y la optimización de la terapia médica según el fenotipo del reflujo, persisten los síntomas y/o hallazgos definitorios de ERGE o simplemente el paciente no desea continuar o no tolera el tratamiento, se debe considerar intervenciones invasivas. Se han descrito múltiples alternativas novedosas en la literatura, dentro de las cuales destacan:
-Aumento del esfínter magnético (LINX) -Terapia de radiofrecuencia (Stretta) -Fundoplicatura transoral sin incisión (TIF, siglas en inglés)
-Endograpadora quirúrgica ultrasónica (MUSE, siglas en ingles)
-Plicatura endoscópica de espesor total (GERDx)
-Neuroestimulación esofágica (EndoStim)
Todas han mostrado grados variables de utilidad en el control sintomático del reflujo refractario 1,3,6. No obstante, la escasa evidencia, la poca disponibilidad y la incertidumbre del beneficio costo/efectividad han sido limitantes para ofrecer sistemáticamente dichas técnicas en nuestro medio. Por lo tanto, se considera en estos casos valorar la funduplicatura laparoscópica.
Funduplicatura laparoscópica (FL)
Esta intervención quirúrgica ha evidenciado tasas de éxito que oscilan del 67-95% según la técnica utilizada, la selección del paciente y la experiencia del cirujano 83. Al compararse con la terapia médica óptima en pacientes refractarios, logra una mayor reducción de síntomas y mejoría en la calidad de vida a 1 año de seguimiento 84.
En contraste, tiene una tasa de fracaso (definido por síntomas persistentes, recurrentes o nueva aparición) del 10 al 15 % 85, 30% desarrollarán complicaciones estructurales 86, y el 5 a 10% de los pacientes requerirán una segunda intervención para el control de síntomas 87. Además, no debe ofrecerse como un procedimiento para evitar la toma de medicamentos antisecretores, ya que hasta el 60% usará nuevamente la terapia médica en la década subsecuente a la cirugía 88.
En cuanto a la técnica de elección, si funduplicatura total (Nissen de 360°) o parcial (Toupet - posterior 270° o Dor- anterior 180°), esta decisión está supeditada a la evaluación de la motilidad esofágica evidenciada manométricamente como se describió anteriormente. Empero, recientes ensayos clínicos demostraron que la fundoplicatura parcial y total fueron igualmente efectivas para reducir la exposición al ácido esofágico después de 3 años, mientras que los efectos adversos mecánicos fueron más comunes después de la fundoplicatura total 89. Evidencia que se ha ido consolidando y ha permitido que tanto la UEG (Sociedad Europea de Gastroenterología), la EAES (Asociación Europea de Cirugía Endoscópica) y el consenso de multisociedades del 2023, impartieran una recomendación de preferir la funduplicatura parcial cuando ambas son factibles, inclinándose las sociedades europeas hacia la funduplicatura parcial posterior 30,90.
Como excepción, en pacientes obesos con índice de masa corporal (IMC) ≥35 kg/m2, la intervención de elección es el bypass gástrico en Y de Roux (BGYR). Al comparase con FL, presentó menos complicaciones intrahospitalarias con estancias hospitalarias y riesgo de mortalidad ajustada comparables 91. Más allá de la reducción del IMC y las complicaciones asociadas a la obesidad, el BGYR reduce los síntomas de ERGE, mejora la esofagitis por reflujo y disminuye la exposición esofágica al ácido durante más de 3 años 92. Recomendación a favor en las guías de práctica clínica recientes 30,82.
Finalmente, vale la pena señalar la adecuada selección de los candidatos para la cirugía antirreflujo, pues es fundamental para alcanzar el éxito terapéutico. Basados en las recomendaciones de la guía de práctica clínica ICARUS, se presentan cuáles son buenos y malos candidatos para la cirugía antirreflujo (Tabla 5) 93.
CONCLUSIÓN
La correcta clasificación del reflujo gastroesofágico refractario posibilita la optimización de las terapias, teniendo en cuenta el fenotipo del reflujo, el predominio sintomático y las comorbilidades del paciente. De este modo, se logra una aplicación oportuna de la terapia médica o quirúrgica basada en la individualización de cada paciente.


















