Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. v.66 n.2 Lima abr./jun. 2005
¿Se puede medir el aprendizaje de la ética médica?
Cecilia Sogi 1, Salomón Zavala 1, Pedro Ortiz 1
1 Instituto de Ética en Salud. Facultad de Medicina, UNMSM. Lima, Perú.
Resumen
Objetivos: 1) Evaluar la eficacia de un curso en ética médica; 2) explorar factores que influyen en decisiones morales; 3) percepción de problemas éticos más frecuentes en clínica. Materiales y Métodos: Participaron en el estudio 31 médicos residentes del primer año de un hospital general. El diseño del estudio fue antes y después de una intervención educativa, cruzado con dos grupos, A y B. Se utilizó un cuestionario auto-administrado con dos secciones: 1) preguntas cerradas sobre datos personales, factores que influyen en decisiones éticas, problemas éticos más frecuentes en clínica; 2) preguntas abiertas sobre cuatro viñetas de casos. Resultados: Participaron el 62% del total de médicos residentes del primer año. La edad media fue 29,6 años (DE 3,90). Los grupos A y B fueron similares en proporción de sexo y edad. Después del curso fue menos frecuente el uso del tono directivo, más frecuente la justificación moral y aparece uso de jerarquía de valores/principios. Influye mucho en decisiones éticas valores/creencias personales, familia y experiencia clínica. El error médico fue percibido como el problema moral más frecuente en clínica. Conclusión:. El efecto del curso fue positivo, expresado en mayor habilidad para el uso del conocimiento en análisis de casos.
Palabras clave: Ética médica; evaluación educacional; aprendizaje; internado y residencia.
Is it possible to measure medical ethics learning?
Abstract
Objectives: 1) To assess the effectiveness of a medical ethics course; 2) to explore the factors that influence in moral reasoning; 3) to explore the perception of the most frequent ethical problems in clinics. Materials and Methods: Thirty-one general hospital first year medical residents participated in the study. A randomized pre test/post test crossover design was used with two groups, A and B. A questionnaire with two sections was administered: 1) close ended questions about personal data, factors that influence ethical decision and the most frequent ethical problems perceived in clinics; 2) open ended questions to vignettes. Results: Sixty-two per cent of all first year medical residents participated in the study. Mean age of the group was 29,6 (DE 3,90). Both A and B groups were similar in proportion of gender and age. Following the course respondents used less directive tone and more moral justification, and the use of values/principles ranking emerged. Personal values and beliefs, as well as family and general clinical experience were perceived as the most influential factors in ethical decisions. Medical error was perceived as the most frequent moral problem in clinics. Conclusion: The course had a positive effect, evidenced by the participants ability to use knowledge in case analysis.
Keywords: Ethics, medical; educational measurement; learning; internship and residency.
INTRODUCCIÓN
El presente estudio revisa la literatura sobre enseñanza de la ética y obtiene datos para evaluar la eficacia de un curso en la materia.
Hoy en día, el consenso internacional es que la ética debe ser parte del plan de estudios médicos (1-4). Pese a ello, los desacuerdos surgen respecto a si vale la pena educar moralmente, qué y cómo enseñar y quién debe enseñarla.
¿Vale la pena educar moralmente? En el modelo tradicional de educación médica no se enseñaba la ética. Gregorio Marañón (citado por Gracia) expone las razones: El médico bien preparado en el sentido humano e integral que hemos expuesto, el médico de vocación y no el de pura técnica, no necesita de reglamentos para su rectitud. Al médico mal preparado, las reglas y los consejos morales le serán inútiles. Sobran aquí, como en todos los problemas de conducta moral, las leyes (4).
El mismo sentir lo expresan Culver y colaboradores: el carácter moral básico del estudiante de medicina está ya formado al entrar a la escuela de medicina. El currículo de ética médica no está diseñado para mejorar el carácter moral de los futuros médicos sino para dotar, a quienes ya tienen un buen carácter, de los conocimientos intelectuales y las habilidades interaccionales, que permitan que ese carácter moral se exprese en el mejor comportamiento posible (1).
No obstante lo mencionado, la medicina necesita que sus clínicos se formen no sólo en conocimientos y habilidades sino también en las cualidades profesionales de compasión, empatía, honestidad y sentimiento de responsabilidad para con el paciente, la familia y la sociedad (5).
Respecto a las actitudes, las ideas de Kohlberg, expuestas por Diego Gracia señalan que se las puede cambiar, haciendo la diferencia entre aquellas primarias de temprana adquisición y difícil cambio, y las secundarias, de más tardía adquisición y más fácil cambio. Dice el autor: Estas últimas serían las únicas realmente educables, y a lo que parece no directamente sino a través de los conocimientos y habilidades (6).
¿Qué enseñar? Las recomendaciones acerca de contenidos mínimos para la enseñanza de la Bioética en los países de habla inglesa se dieron en Norteamérica. Esos contenidos se refieren a desarrollar la capacidad para identificar problemas éticos en la práctica, obtener consentimiento válido; qué hacer cuando un paciente es incompetente, rechaza el tratamiento; decidir cuándo se justifica moralmente retener información, romper el secreto; y cuidado de pacientes con mal pronóstico, incluyendo los enfermos terminales (1).
En España, el equipo de trabajo sobre enseñanza de la bioética de la Asociación de Bioética Fundamental y Clínica (ABFC) propone siete módulos básicos: historia, fundamentación, metodología, relaciones asistenciales, principio de la vida, final de la vida e investigación. Agrega que los contenidos temáticos de cada módulo pueden impartirse con tres grados posibles de perfeccionamiento: introductorio, medio y profundización (7).
En la Universidad de Toronto se utiliza los módulos curriculares preparados por el Royal College of Physicians and Surgeons of Canada Bioethics Education Project, para enseñanza introductoria en bioética en el 1er y 2do años de residencia. Los módulos comprenden un conjunto de problemas éticos comunes en la práctica clínica (8).
La Asssociation of Teachers of Ethics and Law in Australia and New Zealand Medical School (ATEAM) plantea como contenido de un currículo básico: 1) conocimiento ético; 2) habilidades necesarias para llevar el conocimiento a la práctica: conciencia ética y razonamiento moral; y, 3) práctica ética. Las actitudes importantes a desarrollar en estudiantes son aquellas que promuevan interés por el paciente a través de la relación médico-paciente y colegas a través de la relación profesional, y el propio bienestar del estudiante (3).
¿Cómo enseñar ética? Sánchez señala dos modelos de enseñanza: 1) Estándar, que comprende ética fundamental y clínica; 2) Centrado en casos, relacionado con el casuismo que tiende a opinar que los principios se originan en la realidad concreta. Que el verdadero significado de los principios sólo se capta en los casos. La recomendación es alcanzar un equilibrio ponderado en el sentido de complementación necesaria de los dos modelos, la ética fundamental y el casuismo (9).
La ABFC señala siete metodologías didácticas básicas a usar en todo programa de formación en bioética en cualquier nivel: 1) clase magistral; 2) análisis de caso; 3) lectura crítica de texto; 4) confección de trabajo escrito; 5) técnicas didácticas de expresión (role playing); 6) vídeo foro; 7) sesiones ético clínicas (7).
Culver y colaboradores destacan la importancia de la enseñanza en pequeños grupos, además de conferencias y lecturas. Los conceptos y métodos de análisis de la ética médica son completamente nuevos para la mayoría de los estudiantes, como lo es la idea de que los conceptos éticos y filosóficos pueden y deben ser usados con precisión. Los estudiantes deben, por tanto, tener múltiples oportunidades para practicar y recibir supervisión en la aplicación del aprendizaje a problemas clínicos reales. Las habilidades en esta área como en todas las áreas clínicas deben ser desarrolladas y reforzadas (1).
La ATEAM admite que "no existe un único método eficaz con el que se deba enseñar ética y, efectivamente, la evolución de la educación ética se ha beneficiado enormemente de la experimentación e innovación curricular." Enfatiza la importancia de la experiencia personal o narrativa y hacerse a la idea de diálogo entre sujetos y profesores, perspectivas e ideologías (3).
En la perspectiva de la ética del cuidado, Branch incide en tres aspectos de la ética del cuidado relacionado con la educación médica: 1) preservar la receptividad (empatía y compasión) en estudiantes de medicina; 2) enseñar a los estudiantes a asumir la responsabilidad por sus pacientes (llevar a cabo la ética del cuidado a la acción); 3) asegurar un ambiente de enseñanza en la que se valoren tales atributos, a través de modelos de rol (10).
Hensel y Rasco proponen contar historias (storytelling), que: ayuda a crear la atmósfera necesaria para la superación continua. Una atmósfera que aliente al aprendiz a revelar sus errores y hacer uso de su energía aprendiendo de ellos en vez de tratar de ocultarlos (11).
¿Quién debe enseñar ética? El consenso actual es que la enseñanza ética usualmente debe ser interdisciplinaria, porque los clínicos no están lo suficientemente formados en ética y los eticistas no tienen conocimiento ni experiencia clínica para enseñar por sí solos.
Autores, como Siegler, sostienen que en los años preclínicos la instrucción en ética y filosofía deben darlo primariamente eticistas o filósofos, con algunas contribuciones de los clínicos; y en los años clínicos, la habilidad práctica de la ética clínica será dada por médicos (12). La posición de la ABFC es que: la enseñanza debe estar en manos de uno o varios profesores con formación específica en bioética (7).
Diego Gracia plantea que Desde la perspectiva socrática, el profesor ha de tener conocimiento y habilidades, pero debe tener ante todo carisma, el don de la mayéutica (7). Por su lado, Sánchez señala cuatro niveles del discurso moral: 1) descriptivo; 2) prescriptivo; 3) analítico y crítico; 4) metaética. Se exige que el docente sea competente en al menos dos de esos niveles y que no tenga serias limitaciones en ninguno de los cuatro (9).
Necesidades de cambio en la educación ética tradicional. Hay autores que proponen cambios en la educación ética en pregrado, basados en estudios empíricos. Por ejemplo, Christakis y Feudtner hallaron que muchos dilemas morales de estudiantes se vinculan estrechamente a su rol único en el equipo médico asistencial: búsqueda de experiencia del estudiante, diferentes niveles de conocimiento e ignorancia dentro del equipo y manejo de desacuerdos dentro de la estructura jerárquica de autoridad del equipo médico (13).
Por su lado, Hicks y colaboradores encuestaron 108 estudiantes de clínica de la Universidad de Toronto; casi la mitad respondió haberse visto en situación clínica en la que se sintieron presionados a actuar inmoralmente; y 61%, haber sido testigos de conducta inmoral de parte del profesor. El estudio de grupos focales reveló conflicto entre las prioridades de la educación médica y aquellos derivados de la atención del paciente; responsabilidad que va más allá de la capacidad del estudiante; y percibir como de baja calidad la atención del paciente. Adicionalmente, fue evidente que los problemas éticos que confrontan los estudiantes rara vez se discute o resuelve con el profesor (14).
En el espacio de la educación médica, consideramos importante mencionar los conceptos de currículo informal y oculto, desarrollados por Hafferty. Éstos señalan que existen diferencias entre lo que se enseña a los estudiantes y lo que éstos aprenden. El currículo oculto hace a las instituciones formadoras entidades culturales y comunidades morales involucrados íntimamente en construir definiciones de aquello que es bueno y malo en medicina (15).
Inherente al proceso enseñanza aprendizaje es la medida de su eficacia. Los métodos de avaluación más frecuentes presentados por Blue y colaboradores (16) son: examen escrito, presentación oral, cuestionarios/encuestas, productos desarrollados por los propios estudiantes, observación directa de las habilidades.
En la evaluación del aprendizaje de la ética médica se ha desarrollado instrumentos que evalúan conciencia ética, tales como el Toronto Ethical Sensitivity Instrument, que mide el número de problemas éticos identificados en viñetas. Otros han evaluado cambios en la habilidad del razonamiento moral utilizando diversos instrumentos, incluyendo el Kohlberg´s Moral Judgement Interview y el Sociomoral Reasoning Measure. Finalmente, se ha utilizado revisión de historias clínicas, cuestionarios y el Objective Structured Clinical Examination (OSCE), que evalúa la habilidad del respondiente para actuar éticamente en situación clínica (17).
La ABFC considera más importante la evaluación de naturaleza formativa, porque tiene como objetivo fundamental el aprendizaje y no el control. Lo esencial es conseguir que la persona identifique sus propias carencias y las remedie en lo posible (7).
Estudios empíricos. Consideramos importante dos estudios norteamericanos. Pellegrino y colaboradores llevaron a cabo una encuesta nacional sobre relevancia y utilidad de cursos en ética médica, en una muestra aleatoria estratificada de 3000 médicos graduados entre 1974 y 1978. Los respondientes percibieron que son frecuentes los dilemas y las decisiones éticas en su práctica diaria así como la necesidad de conocimientos y habilidades específicas para tratar con ellos. Aquellos que tuvieron adiestramiento en ética aparentemente pensaron estar mejor preparados para confrontar cuestiones éticas que sus pares, que no llevaron tales cursos, en 22 de 36 importantes problemas de la práctica clínica. Concluyen que las respuestas sugieren que la enseñanza más efectiva se concentró en casos específicos y fue enseñado en los años de clínica por profesores que pueden ser modelos de rol, principalmente médicos (18).
Otra encuesta nacional norteamericana sobre educación ética, a directores de programas de residencia en cirugía general, reveló que 28% no ofrece educación ética formal, 48% mantiene una actividad en ética y 24% lleva a cabo dos o más actividades. La organización de la enseñanza incluyó grandes rondas (50%), conferencia de residentes (41%) y rondas en ética (9%). Residencias con docentes de experiencia o con interés especial en ética tuvieron mayor número de actividades de enseñanza en la materia (p < 0,05), mientras que aquellas con eticista de planta fueron más probables que ofrecieran rondas en ética (p < 0,01). La mayoría de directores estuvieron a favor de un currículo de ética estándar que comprenda decisiones al final de la vida, manejo de conflictos éticos y consentimiento informado (19).
La enseñanza de la ética médica en nuestro medio surgió a partir de iniciativas individuales y no hace mucho que se ha incorporado en el currículo de estudios de los profesionales de la salud. Las publicaciones sobre experiencia de enseñanza y evaluación, tanto a nivel de pregrado como de posgrado, son escasas. Entre ellas cabe mencionar la de Sogi sobre el Diploma de Ética y Deontología en Salud de la Universidad Nacional Mayor de San Marcos (20) y la de Ortiz sobre la valoración moral del tiempo de parte de los estudiantes (21). El presente estudio pretende aportar con conocimiento sobre la eficacia de un curso en ética en médicos residentes.
MATERIALES Y MÉTODOS
El objetivo general fue evaluar la eficacia de un curso de ética en médicos residentes. Los objetivos específicos fueron: 1) comparar habilidades en análisis de caso antes y después del curso; 2) explorar factores que influyen en decisiones morales; 3) explorar percepción de los problemas morales más frecuentes en la práctica clínica
La población la constituyó médicos residentes del primer año (MR-I) del Programa de Segunda Especialización de la Universidad Nacional Mayor de San Marcos (UNMSM), de la sede del Hospital Nacional Daniel A. Carrión.
Se utilizó el diseño de estudio antes y después de una intervención educativa, cruzado con dos grupos, A y B. La asignación a uno u otro grupo fue al azar. En el pre-test, el grupo A recibió las viñetas 1 y 2 y el B 3 y 4; en el post-test, el primero recibió las viñetas 3 y 4 y el segundo 1 y 2. Esto se hizo con la finalidad de controlar el sesgo de exposición previa, aunque se mantiene la capacidad de comparar los resultados globales antes y después de la intervención.
El programa de intervención educativa comprendió clases teóricas sobre conceptos y metodologías de la bioética, teoría del consentimiento informado y relación médico paciente. Cada clase teórica fue seguida de ejercicio en análisis de caso, utilizando para ello el método de la ética clínica. El material de lectura consistió en: 1) extracto del libro de Jonsen A, Siegler M, Winsdale W. Clinical ethics: a practical approach to ethical decisions in clinical medicine, 4th edition. New York: McGraw-Hill, Inc. 1998; 2) Tunzi M. Ethical theories and clinical practice. One family physicians´s approach. Arch Fam Med. 1999;8(4):342-4. Las sesiones fueron en total cuatro, de tres horas cada una. El desarrollo de los tópicos estuvo a cargo de tres profesores con experiencia en la enseñanza de la materia.
El método de estudio consistió en un cuestionario auto-administrado. Una parte de este cuestionario indaga sobre: a) datos personales: b) si enfrenta problemas éticos en su práctica cuáles son éstos; c) factores que influyen en decisiones éticas; y la otra contiene preguntas abiertas sobre cuatro viñetas de casos. Estos casos fueron tomados de la serie bioética para clínicos publicado por el Canadian Medical Association Journal.
Con relación al procedimiento, el primer día de clases se explicó a los estudiantes el propósito del estudio y se solicitó su colaboración en el llenado del cuestionario. La administración del cuestionario descrito y la intervención educativa tuvo lugar en junio del 2003, en el auditorio del Hospital Nacional Daniel Alcides Carrión.
En el análisis de las respuestas abiertas se utilizó el sistema de codificación creado por Malek y colaboradores (17), modificado para incluir categorías que se adapten a las necesidades del presente estudio. Dos investigadores revisaron independientemente una muestra de los cuestionarios y luego se reunieron para resolver discrepancias. Esto se hizo hasta que el sistema de codificación no necesitó ya de modificación y fue consistente entre los codificadores. Se elaboró un manual con definiciones y ejemplos de cada uno de los códigos. Hecho esto, la clasificación de las respuestas estuvo a cargo de uno de los investigadores (CS).
Se utilizó el paquete estadístico SPSS para el análisis de datos personales y profesionales de los participantes; el EpiInfo 6 para el chi cuadrado; y el Atlas/ti para el análisis cualitativo de las respuestas abiertas.
RESULTADOS
Del total de médicos residentes del 1er año (n=50), 31 (62%) completaron el pre-test. La edad media del grupo fue de 29,6 años (DE 3,90), varones el 58%.
Tal como se mencionó en la sección de material y métodos, los participantes en el estudio fueron divididos en dos grupos, A y B; los primeros fueron 16 y los segundos 15. Ambos grupos fueron similares en cuanto a sexo y edad y por consiguiente comparables, aunque hubo una tendencia del grupo B de contar con más mujeres (p < 0,052)
Tal como se observa en la Tabla 1, influyen mucho en decisiones éticas los valores/creencias personales (p < 0,001), la familia (p < 0,05) y la experiencia clínica (p < 0,01). Contrariamente, influyen poco en las decisiones éticas las conferencias y los talleres (p < 0,05). Adicionalmente, cabe destacar que otros métodos de enseñanza tradicionales, tales como cursos, lecturas, rondas de servicio, discusión con supervisores y modelos de rol, influyen poco o medianamente en las decisiones éticas, aunque las diferencias no fueron estadísticamente significativas.
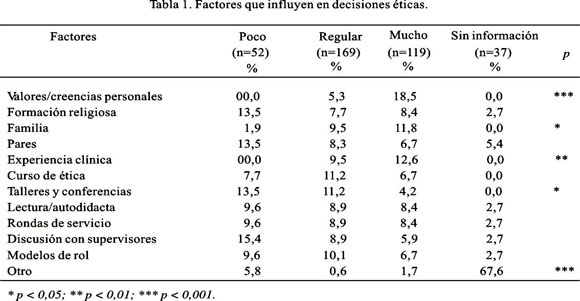
Todos los encuestados respondieron afirmativamente que enfrentan problemas morales en su práctica clínica. Y señalaron como los más frecuentes problemas médico legales: negligencia médica, uso de medicamento poco indicado para la patología, terapias potencialmente causantes de efectos adversos, ejercicio profesional deficiente, remuneración por procedimientos, certificado médico falso.
En segundo lugar, señalaron problemas en la relación médico paciente: respeto mutuo, igualdad, privacidad en el examen médico, autonomía, respeto a la información que da el paciente, respeto al pudor, respeto por creencias religiosas, maltrato.
En tercer lugar, problemas éticos en relación con veracidad, cantidad, calidad, a quiénes y cómo dar información. En menor frecuencia, señalaron secreto profesional, consentimiento informado, virtudes profesionales, aborto, relación entre colegas. Mucho menos frecuente fue la mención de transfusión sanguínea, alivio del dolor, honorarios profesionales, eutanasia.
A continuación se presenta la definición de códigos y parte de la respuesta que se consideró se ajusta a cada una de esas definiciones. Tal como se mencionó, se tomó el sistema de codificación de Malek, aunque se creó otros por necesidad del presente estudio, los mismos que se señala con asterisco (*). Asimismo, en cada caso se compara las respuestas del pre-test y post-test para destacar las diferencias.
Comunicación. Mención de comunicación entre las partes; por ejemplo, proveedor, paciente, familia u otros individuos. Sugerencia a compartir información, clarificar la situación o intentar conciliar puntos de vista opuestos.
Caso 3 (Derecho a la verdad). Pre-test: Quisiera conocer la enfermedad que tengo, me den el tratamiento que me corresponde y tener todo el apoyo necesario para la enfermedad. Post-test: Que me digan las cosas claras, precisas, de frente y que se hable con sinceridad. Que yo pueda participar en la toma de decisiones.
Después del curso, comprende conceptos éticos básicos, como veracidad y autonomía, y los aplica en razonamiento moral en el contexto de la atención de salud.
Oposición. Indica una contradicción entre dos o más aspectos morales en el análisis del escenario. Reconocimiento de conflictos interpersonales o intrapersonales.
Caso 1 (Consentimiento). Pre-test: El problema ético es el deseo del paciente de estar cerca de su esposa, que implica no operarse por el alto riesgo de muerte que conlleva eso. Post-test: Presenta los problemas éticos de respetar la autonomía del paciente o de asumir una actitud paternalista y decidir por la cirugía de emergencia.
Caso 2 (Dilemas éticos que surgen en la atención de la mujer gestante). Pre-test: La madre no consciente de que conforma un binomio madre-hijo decide no tratarse. Post-test: Autonomía de la madre para decidir si acepta o no el tratamiento. Beneficencia del tratamiento para el feto y la madre.
Después del curso, identifica aspectos morales contradictorios en una situación particular, usa conceptos y lenguaje bioéticos
Cursos de acción*. Propone dos o más opciones de actuación
Caso 4 (Toma de decisión sustituta). Pre-test: Si el paciente elige sobreponer calidad de vida a su tratamiento, que podría causar reacciones adversas prolongando su agonía, se le debe respetar, si él decidió eso en pleno uso de sus facultades. Si el paciente no hubiera indicado nada respecto al tratamiento, se debe seguir luchando con todo tratamiento posible, sobretodo teniendo en cuenta su edad. Post-test: El paciente puede recibir tratamiento de soporte por la neumonía. El paciente puede ser sedado y esperar que siga el curso natural de la enfermedad, ya que él ha pedido eso cuando todavía era mentalmente capaz.
Sistemáticamente analiza y defiende decisiones morales en el tratamiento de un paciente concreto.
Directivo. Uso de tono directivo en la expresión de una decisión. Una afirmación autoritaria que no considera puntos de vista opuestos u otras posibles soluciones.
Caso 1 (Consentimiento). Pre-test: Realizar la cirugía para salvar la vida, a pesar de no encontrar familiares. Post-test: Falta de consentimiento del paciente o de segundas personas. Falta de información necesaria en relación al riesgo de aneurisma. Falta una adecuada relación médico paciente.
Luego del curso identifica vacíos moralmente relevantes para el tratamiento del paciente.
Información*. Esta categoría, a diferencia de la comunicación, considera información inadecuada, falta de ella y su influencia en las decisiones.
Caso 3 (Derecho a la verdad). Pre-test: El médico oculta la información al paciente. Post-test: Lo mejor sería que se informe en forma completa de su enfermedad. La relación médico paciente debe ser informativa para que él tome la alternativa que le convenga o desee.
Después del curso el participante menciona el modelo de relación médico paciente informativo descrito por Emanuel y Emanuel (22).
Justificación. Justificación de una decisión propuesta o defensa de cómo se tomó la decisión. Explica la consideración de varios problemas en la viñeta.
Caso 1 (Consentimiento). Pre-test: Lo mejor para el paciente: estabilizarlo y entrar a sala de operaciones, porque de esa forma se hace lo posible para salvarlo y se evita problemas legales. Post-test: En el caso de emergencia se optó por tratar el evento que ponía en peligro su vida; no se realizó consentimiento informado ya que el paciente ni su cónyuge eran competentes para tomar una decisión en ese momento.
Caso 3 (Derecho a la verdad). Pre-test: Presenta el problema de falta de información al paciente de la enfermedad que le aqueja, tanto por parte de su médico de familia como por el neurólogo. Ya que el paciente tiene derecho a estar informado desde que se tiene un diagnóstico definido o probable. Post-test: Hay un comportamiento paternalista del neurólogo donde no se informa al paciente y se le dice lo que cree es mejor para él.
En ambos casos, luego del curso, la fundamentación de la decisión es más precisa e incorpora conceptos éticos; y determina valores morales, deberes y derechos implicados en el tratamiento del paciente.
Poder. Identificación de un locus de poder. Indica quién tiene la autoridad para tomar la decisión: por ejemplo, paciente, familia, médico, comité de ética, juez, otros.
Caso 2 (Dilemas éticos que surgen en la atención de la mujer gestante). Pre-test: El problema ético del caso es que no se puede obligar a la paciente a realizarse el examen. Post-test: La paciente tiene total autonomía sobre si se le realiza o no la prueba.
Antes del curso la respuesta se refiere implícitamente al concepto de autonomía, pero después del mismo hay uso explícito del término.
Repercusión*. Afecta en cuestiones fundamentales del proyecto vital de otros (la acción afecta la vida de otra persona)
Caso 2 (Dilemas éticos que surgen en la atención de la mujer gestante). Pre-test: "Yo me tomaría el examen, tal vez no para beneficio mío sino de mi hijo". Post-test: Problema ético legal porque está afectando la vida de otra persona, que aún está en formación y que habría la posibilidad de evitar su contagio con tratamiento de retrovirales.
Jerarquía. Un intento para elegir entre los principios, valores e intereses encontrados: ordenar o asignar valor a los aspectos conflictivos de la viñeta.
En el pre-test ninguna respuesta correspondió a esta categoría, a diferencia del post-test, donde se identificó dos respuestas. En ambos casos, 1 y 2, determinan valores éticos y deberes implicados en el tratamiento del paciente.
Caso 1 (Consentimiento): Primero considerar salvar la vida del paciente y segundo, considerar las preferencias del paciente.
Caso 2 (Dilemas éticos que surgen en la atención de la mujer gestante): Lo mejor es administrar el tratamiento, ya que por encima del principio de autonomía está el de beneficencia del feto
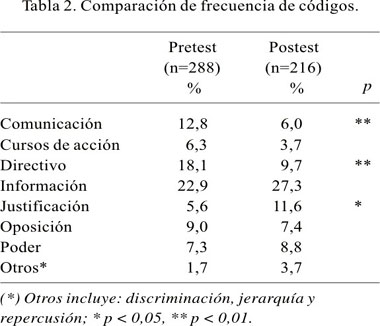
Frecuencia de códigos. Tal como se observa en la Tabla 2, la menor frecuencia del uso de tono directivo (p < 0,01) y la mayor frecuencia de justificación (p < 0,05) en el post-test sugieren que los resultados de la intervención educativa fueron positivos. La comunicación, aunque significativamente menos frecuente en el post-test (p < 0,01), en el análisis cualitativo se apreció una mejor comprensión de conceptos éticos básicos. El código información fue el más frecuente, tanto antes como después del curso.
DISCUSIÓN
El presente estudio proporciona elementos de juicio para planificar y evaluar la enseñanza ética. Sin embargo, cabe señalar sus limitaciones: 1) en primer lugar, no se puede generalizar la percepción sobre factores que influyen en decisiones éticas y los problemas éticos más frecuentes en la práctica clínica, porque los participantes no son representativos de una población; además, ellos se auto-seleccionaron probablemente por interés personal en el tema; 2) el diseño de estudio cruzado, aunque permitió comparar los resultados antes y después de la intervención educativa en conjunto, impidió comparar las diferencias a nivel individual.
Con relación a los factores que influyen en las decisiones morales, los médicos residentes del 1er año (MR-I) del Hospital Nacional Daniel A. Carrión respondieron que significativamente influye mucho en sus decisiones éticas los valores/creencias personales, familia y experiencia clínica; y, por el contrario, influyen poco los talleres/conferencias. Respecto a valores/creencias personales, nuestro hallazgo corrobora la observación que el estudiante de medicina trae consigo una formación moral antes de iniciar su carrera (1,4).
Nuestro resultado, aunque no estrictamente comparable, es similar al de Pellegrino y colaboradores. En el estudio de los autores casi la totalidad de sus encuestados (99,4% de 1023), con y sin adiestramiento formal, opinaron que en sus aproximaciones a problemas éticos influyen fuertemente sus propios valores y creencias personales. En un 90%, influyen mucho la experiencia clínica general, modelo de rol, familia y pares; tienen moderada influencia la religión, rondas de servicio, supervisión, lecturas, conferencias clínico patológicas y grandes rondas; y, poca influencia, los talleres, seminarios, instrucción programada y cursos formales en ética. Comentan que no es sorprendente que otros factores menos los cursos sean de la mayor influencia. Es de esperar que personas en sus 20s llegan a la escuela de medicina con creencias morales bien definidas. Lo que un curso en ética puede añadir es la habilidad para el análisis sistemático de esas creencias y una capacidad para manejar conflicto de valores que puede presentarse entre médicos, familiares y sociedad ante decisiones clínicas reales (18).
Cabe comentar que, respecto al hallazgo de la poca influencia de cursos de ética en la formación moral de estudiantes, los estudios tipo encuesta tienen limitaciones metodológicas. En nuestro medio, Ortíz señala que, más que ineficacia de los cursos, la actitud del estudiante frente a ellos constituye una verdadera barrera que obstaculiza su enseñanza (21).
Los MR-I no percibieron que el modelo de rol influyera significativamente en sus decisiones éticas. Este hallazgo debe confirmarse en otro estudio con mayor número de respondientes, porque hoy en día se le considera un componente integral de la educación médica y un factor importante para formar valores, actitudes, conductas y ética en estudiantes de medicina (23).
Entre los problemas éticos más frecuentes en la práctica clínica, los MR-I señalaron problemas más de naturaleza legal que ética. Este hallazgo es preocupante y se debe establecer la real frecuencia de tales problemas con un diseño de estudio que responda a la interrogante. Asimismo, habría que incluir el tema de error médico en un próximo esfuerzo educativo.
Huijer y colaboradores hallaron 16% de error médico en el análisis de 522 informes de casos sobre dilemas éticos vividos por los propios internos en la escuela de medicina de la Universidad de Vrije, en Ámsterdam. Tales errores comprendieron todos los eventos que los internos sintieron que no debieron ocurrir, tales como, diagnóstico erróneo o tardío, falla en la cirugía, tratamiento sin razón justificada o exámenes diagnósticos excesivos o pobres (24).
Cuando se aplica el análisis cualitativo en la comparación antes y después de la intervención educativa, el uso de tono directivo fue significativamente menos frecuente y la justificación significativamente más frecuente después del curso; y la jerarquía de valores y principios sólo fue mencionada después del curso.
Nuestro hallazgo coincide con los de Malek y colaboradores. Los autores hallaron que después del curso: 1) los participantes justificaron más frecuentemente sus decisiones y lo hicieron en mayor profundidad y detalle; 2) las respuestas a las viñetas fueron más explicativas e incorporaron más frecuentemente lenguaje teórico; 3) las justificaciones tendieron a invocar más conceptos generalizables; 4) más frecuentemente y claramente tendieron a elaborar jerarquías o balancear problemas e intereses. Señalan que los participantes se llevaron del curso una mayor capacidad para sostener mejor las soluciones propuestas; y les ha proporcionado una estructura contextual con la cual ellos aprendieron a expresarse, a la vez que los familiarizó con un lenguaje desconocido (17).
El efecto positivo del curso, expresado en mayor habilidad para el uso del conocimiento en el análisis de caso, coincide con hallazgos del estudio de Sogi, ya citado. En éste, los alumnos de las dos promociones fueron profesionales de amplia experiencia clínica, la edad promedio fue 50 años en la primera y 45 años en la segunda. Se evaluó el rendimiento académico a través del examen de conocimiento e informe de análisis de caso; y auto-evaluación del curso y el aprendizaje. El rendimiento académico mejoró a lo largo del curso, lo cual es interpretado como que el primer módulo de fundamentos ofrece mayor dificultad que los siguientes de ética clínica o que el contenido de aquél facilita el aprendizaje posterior. La evaluación del curso reveló que el objetivo que mejor cumplió el Diploma fue el desarrollo de la sensibilidad ante problemas éticos.
Al evaluar las barreras para la enseñanza ética, las iniciativas de introducir cursos de ética para residentes enfrenta barreras que ya han sido descritas por otros autores. Así, Strong y colaboradores observaron que: 1) el tiempo disponible para el curso es muy limitado; 2) se estima grandemente el conocimiento científico-técnico mientras que la ética es considerada blanda o periférica a la medicina; 3) los problemas logísticos asociados con la enseñanza en ambientes clínicos; 4) los docentes a veces disponen de poco tiempo para preparar clases de ética por otras responsabilidades; 5) la enseñanza ética no es reforzada por los demás docentes, incluyendo la falta de colaboración y los modelos de rol contraproducentes; 6) falta de adiestramiento del docente para la enseñanza de la materia (25).
La necesidad de tiempo para el aprendizaje es señalada por Beltrán: "Para ser eficaz el aprendizaje debe ajustarse a la disponibilidad de tiempo" por parte del sujeto pues, como recuerda Carrol (1963), el estudiante tendrá éxito al aprender una tarea determinada en la medida en que tenga y emplee la cantidad de tiempo que necesita para aprender esta tarea (26).
Adicionalmente al problema del tiempo, la importancia del ambiente donde se hace el aprendizaje lo ilustra el estudio de Wu y colaboradores. Éstos hallaron que pese a las serias consecuencias del error médico de los residentes en el 90% de los casos, incluyendo la muerte en 31%, solamente el 54% lo discutió con los médicos asistentes y el 24% con pacientes o familiares. Aquellos que asumieron la responsabilidad y lo discutieron, con mayor probabilidad comunicaron cambios positivos en su práctica, mientras que aquellos que atribuyeron el error a la sobrecarga de trabajo o consideraron que la institución era sancionadora informaron cambios defensivos (27).
Finalmente, cabe comentar que el propósito de cursos en ética es que el aprendizaje se traduzca en aplicación del conocimiento en la práctica clínica. Estudio como el presente no evalúa el aprendizaje en tal sentido, como dicen Scott y colaboradores, que demuestren: respeto por los derechos y la intimidad del paciente; trate a los pacientes como personas con sus propios valores personales y culturales; e identifique aspectos morales en el quehacer médico (28).
Se concluye que: 1) los resultados del análisis cualitativo muestran que la intervención educativa fue positiva en disminuir el uso de tono directivo y la mayor frecuencia de justificación en las respuestas a las viñetas; 2) según la percepción de los participantes, influyen mucho en sus decisiones éticas los valores/creencias personales, familia y experiencia clínica; y, por el contrario, influyen poco los talleres y las conferencias; 3) según la percepción de los participantes el problema ético más frecuente en la práctica clínica es el error médico.
AGRADECIMIENTO
El presente corresponde al Estudio de Investigación 2003 Con Asignación a la Investigación y Con Incentivo al Investigador, Código Nº 30112181.
REFERENCIAS BIBLIOGRÁFICAS
1. Culver ChM, Clouser KD, Gert B, Brody H, Fletcher J, Jonsen A, et al. Special Report. Basic Curricular Goals in Medical Ethics. N Engl J Med. 1985;312(4):253-6. [ Links ]
2. Consensus statement by teachers of medical ethics and law in UK medical schools. Teaching and assessing ethics and law within medical education: a model for the UK core curriculum. J Med Ethics. 1998;24:188-192. [ Links ]
3. A Working Group on Behalf of the Association of Teachers of Ethics and Law in Australia and New Zealand Medical School (ATEAM). An ethics core curriculum for Australian Medical Schools. MJA. 2001;175:205-10. [ Links ]
4. Gracia D. Enseñanza posgraduada y formación continua en ética médica. Organización Médica Colegial. 1992;83:315-20. [ Links ]
5. Musick DW. Teaching Medical Ethics: A Review of the Literature from North American Medical Schools with Emphasis on Education. Med Health Care Philos. 1999;2(3):239-54. [ Links ]
6. Gracia D. La enseñanza de la ética médica. En Fundamentación y enseñanza de la bioética. Bogotá: Editorial el Búho Ltda.; 2000. [ Links ]
7. Asociación de Bioética Fundamental y Clínica. Grupo de trabajo sobre la enseñanza de la bioética. La educación en bioética de los profesionales sanitarios en España: una propuesta de organización. Madrid: Ed. Lormo; 1999. [ Links ]
8. Mckneally MF, Singer PA. Bioethics for Clinicians: 25. Teaching bioethics in the clinical setting. CMAJ. 2001;164(8):1163-7. [ Links ]
9. Sánchez MA. Las interrogantes fundamentales en la enseñanza de la Bioética. La experiencia en la Universidad Complutense. Bioética y Ciencias de la Salud. 1997;II(4):15-21. [ Links ]
10. Branch WT. Jr. The Ethics of Care and Medical Education. Acad Med. 2000;75(2):127-32. [ Links ]
11. Hensel WA, Rasco TL. Storytelling as a method for teaching values and attitudes. Acad Med. 1992;67:500-4. [ Links ]
12. Siegler M. A legacy of Osler. Teaching Clinical Ethics at the Bedside. JAMA. 1978;239(6):951-6. [ Links ]
13. Christakis DA, Feudtner C. Ethics in a short white coat: the ethical dilemmas that medical students confronts. Acad Med. 1993;68:249-54. [ Links ]
14. Hicks LK, Lin Y, Robertson DW, Robinson DL, Woodrow SI. Understanding the clinical dilemmas that shape medical students´ ethical development: questionnaire survey and focus group study. BMJ. 2001;322:709-10. [ Links ]
15. Hafferty FW. Beyond curriculum reform: confronting medicine´s hidden curriculum. Acad Med. 1998;73:403-7. [ Links ]
16. Blue AV, Barnette J, Ferguson KJ, Garr DR. Evaluation methods for preventive education. Acad Med. 2000;75(7):528; S28-S34. [ Links ]
17. Malek JI, Geller G, Sugarman J. Talking about cases in bioethics: the effects of an intensive course on health care professionals. J Med Ethics. 2000(26):131-6. [ Links ]
18. Pellegrino ED, Hart RJ Jr., Henderson SR, Loeb SE, Edwards G. Relevance and utility of courses in medical ethics. JAMA. 1985;253(1):49-53. [ Links ]
19. Downing MT, Way DP, Coniano DA. Results of a National Survey on Ethics Education in General Surgery Residency Programs. Am J Surg. 1997;174:364-8. [ Links ]
20. Sogi C. Enseñanza posgraduada en ética médica en la Universidad Nacional Mayor de San Marcos: El Diploma de Ética y Deontología en Salud. Monografía para optar el título en el Diploma. Lima, 2003. [ Links ]
21. Ortíz P. La valoración moral del tiempo. An Fac Med Lima. 2004;65(4):260-6[ [ Links ]STANDARDIZEDENDPARAG]
22. Emanuel EJ, Emanuel LL. Four models of the physician patient relationship. JAMA. 1992;267(16):2221-6. [ Links ]
23. Wright SM, Kern DE, Kolodner K, Howard DM, Brancati FL. Attributes of excellent attending physician role models. N Engl J Med. 1998;339:1986-93. [ Links ]
24. Huijer M, Van Leeuwn E, Boenink A, Kimsma G. Medical Students´ Cases as an Empirical Basis for Teaching Clinical Ethics. Acad Med. 2000;75:834-9. [ Links ]
25. Strong C, Connelly JA, Farrow L. Teachers´ Perceptions of Difficulties in Teaching Ethics in Residencies. Acad Med. 1992;67:398-402. [ Links ]
26. Beltran JA. Aspectos generales del aprendizaje. En: Procesos, estrategias y técnicas de aprendizaje. Madrid: Editorial Síntesis SA.; 1998. [ Links ]
27. Wu AW, Folkman S, Mcpee SJ. Do House Officers Learn from their Mistakes. JAMA. 1991;265:2089-94. [ Links ]
28. Scott CS, Barrow HS, Brock DM, Hunt DD. Clinical behaviors and skills that faculty from 12 institutions judged were essential for medical students to acquire. Acad Med. 1991;66:106-11. [ Links ]
Manuscrito recibido el 15 de marzo de 2005 y aceptado para publicación el 02 mayo de 2005.
Correspondencia:
Dra. Cecilia Sogi Uetmasu
Facultad de Medicina, UNMSM.
Av. Grau 750. Lima 1, Perú.
Correo-e: ceciliasogi@yahoo.com














