Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. v.68 n.1 Lima ene./mar. 2007
ARTÍCULOS ORIGINALES
Evaluación de la formación ética en internos de medicina 2003, Universidad Nacional Mayor de San Marcos
Assessment in medical ethics training of medical interns 2003, Universidad Nacional Mayor de San Marcos
Salomón Zavala1; Cecilia Sogi1
1 Instituto de Ética en Salud. Facultad de Medicina, UNMSM. Lima, Perú.
Resumen
Objetivo: Evaluar, mediante cifrado cualitativo, el aprendizaje de la ética médica en internos de medicina. Diseño: Estudio mediante cifrado cualitativo, de exámenes de aptitud profesional. Lugar: Escuela Académico Profesional de Medicina Humana de la Universidad Nacional Mayor de San Marcos. Participantes: Internos de medicina, año 2003. Intervenciones: Se utilizó una fuente de información secundaria, consistente en resultados del examen de aptitud profesional de internos de medicina 2003. Se analizó las respuestas respecto al manejo de la información al paciente y familia; y aspectos éticos a considerar. Se elaboró criterios para clasificar las respuestas y cada criterio fue cuantificado en una escala de 0 = no menciona, hasta 3 = menciona mucho. Dos investigadores participaron en el proceso de clasificación, una vez superadas las discrepancias. Principales medidas de resultados: Respuestas respecto al manejo de la información al paciente y familia, y aspectos éticos. Resultados: En el total de 159 internos, la relación hombre mujer fue 2/1. La edad media del grupo fue de 27,2 años (DE 3,37); la edad mínima 23 y la máxima 43. El porcentaje mayoritario se ubicó en el grupo de 25 a 29 años de edad. La mayoría de las respuestas no hizo mención explícita a veracidad en la información al paciente y a la familia (97%); consentimiento informado (96%); relación médico paciente (92%); y otras relaciones (95%). En el cifrado cualitativo salieron a luz temas tales como limitación del esfuerzo terapéutico y ética del examen de partes íntimas. Conclusiones: Se identificó necesidad de formación en tres tópicos: veracidad en la información, consentimiento informado, relación médico paciente y otras relaciones.
Palabras clave: Ética médica; evaluación educacional; internado y residencia; tests de aptitud.
Abstract
Objective: To determine the medical interns training in medical ethics. Design: Qualitative in cipher study of professional skill tests. Setting: Universidad Nacional Mayor de San Marcos Human Medicine Professional Academic School. Participants: Interns of medicine, year 2003. Interventions: Secondary source of information related to the results of professional skills examination taken to medical interns graduated in 2003, at Universidad Nacional Mayor de San Marcos was used. Responses to the question in regards to information to patients and their families, and ethical issues of the clinical cases were analyzed. Classification criteria was designed and each was quantified from 0 = no mention to 3 = much mention. Two researchers participated in the classification process. Main outcome measures: Information to patients and their families, and ethical issues. Results: The proportion male/female was 2/1 in the whole population. The mean age was 27,2 (SD 3,37); the youngest age was 23 and the oldest 43; the greatest percentage of interns was between 25 to 29 year-old. Most answers did not mention explicit veracity in information to the patients and their families (92%), informed consent (96%), patient-physician relationship (92%), other relationships (95%). Qualitative analysis showed therapeutic effort limitation and ethics of intimate physical examination. Conclusions: Veracity in information to patients and their families, informed consent, patient-physician relationship and other relationships were themes that will require special training.
Key words: Medical ethics; educational, measurement; internship and residency; aptitude tests.
INTRODUCCIÓN
En la Escuela de Medicina de la Universidad Nacional Mayor de San Marcos (UNMSM), la enseñanza formal de la ética se inició hace más de una década atrás, como resultado de una evaluación curricular, en 1987.
El plan de estudios médicos incorporó un curso de Deontología Médica, de dos créditos académicos, con 54 horas de duración. Su dictado fue solicitado al Departamento de Medicina Preventiva y Salud Pública y tuvo lugar en los años 1988 y 1989. La sumilla del sílabo decía: Esta asignatura permite al estudiante desarrollar su competencia humano-profesional en el cumplimiento apropiado de sus deberes éticos, como alumno y como médico en el futuro. El contenido de la asignatura estaba organizado en tres unidades académicas: 1) definiciones de los términos del lenguaje básico de la ética y de la deontología; 2) sistematiza, para su interpretación, las prescripciones deontológicas médicas aceptadas a nivel internacional y/o nacional; 3) describe e interpreta las tendencias actuales de la deontología médica que, superando un enfoque centrado en el individuo, adquiere un carácter social. El conocimiento de las dos primeras era requisito para el aprendizaje de la tercera unidad. Los contenidos descritos se complementaban con una monografía y el análisis evaluativo de un caso de infracción deontológico. La evaluación se basaba en la monografía, el informe del análisis de caso, la participación en las prácticas y el examen escrito.
Los profesores de práctica eran sanitaristas de experiencia, aunque sin capacitación formal en ética y deontología. El profesor responsable del curso comentó: La nueva asignatura se inició sin disponer de los recursos humanos ni materiales mínimos necesarios. Eran años de crisis económica, la Facultad estaba en falencia económica y muy pocos alumnos estaban en condiciones de adquirir algún material bibliográfico. La actitud de los alumnos, cursando el sexto año de estudios, no era favorable a la asignatura, la misma que se reforzaba por ser años de devaluación de los principios morales que sustentaba el Código del Colegio Médico y de difusión del mensaje economicista neoliberal. Adicionalmente, en los años 1988-1989, las promociones de alumnos eran tan numerosas que tuvieron que ser divididas en dos bloques, para el dictado del curso. A inicios del año 1990, el responsable del curso renunció al cargo.
Un seminario de reforma de la educación profesional en salud, que tuvo lugar entre diciembre de 1989 y enero de 1990, concluyó que los alumnos recibieran las bases de una ética médica, previamente a los cursos de clínica, para un mejor comportamiento frente al paciente. El curso de Ética y Deontología Médica se dictaba en el segundo semestre del segundo año y mantenía un valor de dos créditos académicos. Los contenidos temáticos eran: muerte con dignidad, ética en cirugía y aspectos deontológicos.
A partir de 1995, la coordinación del curso recae en el Departamento de Psiquiatría. Se introdujo temas tales como biocentrismo, el imperativo tecnológico y una crítica a la deontología institucional. En 1996, cambia la denominación del curso a Bioética y su valor académico a tres créditos. Se dictaba en el tercer año de medicina y su contenido y evaluación se estructuró en 50% teoría, 25% seminarios y 25% estudio de casos.
En 1999, el sílabo señalaba que: «el curso proveerá al estudiante de medicina de información sobre el cuidado de la dignidad humana en las atenciones de salud, capacitándolo en la aplicación de ese conocimiento a la realidad peruana cotidiana. Los objetivos fueron: a) entender los principios éticos y los valores que sustentan una buena práctica médica; b) reflexionar sobre sus propias creencias y maneras de entendimiento (de los casos); c) apreciar aportes alternativos a la medicina académica; d) estar aptos para dar respaldo al argumentar la discusión informada; y, e) estar aptos para participar en el razonamiento ético y legal que la práctica médica usual exige.
En aquel entonces, los temas tratados fueron: definición, historia e importancia de la bioética; ética normativa y no normativa; la comunicación en el hospital, confidencialidad, veracidad; modelos de relación médico paciente; eutanasia; ingeniería genética, bioética y reproducción; sexualidad; placebo; investigación; conducta profesional; ecología; derecho y medicina; consentimiento informado. Las prácticas se desarrollaban utilizando breves viñetas de casos.
En 1999, los profesores del Departamento de Psiquiatría no tenían formación académica en ética; sin embargo, los resultados de evaluación del curso por alumnos mostraban que la mayoría estaba satisfecho con su desarrollo.
Hasta el año 2003, los alumnos de medicina tenían dos opciones para obtener el título de médico cirujano: la primera era realizar una tesis y la segunda, rendir un examen de suficiencia profesional. Esta última se convirtió en los llamados módulos, que consistían en una revisión de 18 temas, que tenían lugar los días sábados y domingos. Al término de cada una de las cuatro rotaciones del internado (medicina, pediatría, ginecoobstetricia y cirugía), se les tomaba un examen objetivo, los mismos que eran promediados para la nota final.
En el año 2003, el Comité Asesor de la Escuela analizó el tema y determinó que la mencionada modalidad de evaluación no podía ser considerada un examen de suficiencia profesional, acordándose una nueva. En ésta, al término de cada una de las cuatro rotaciones del internado, se examinaba al alumno a través de preguntas sobre cuatro casos clínicos por cada una de las especialidades. La nota final era el promedio de las 16 calificaciones.
El objetivo general del presente estudio fue evaluar, mediante el cifrado cualitativo, el aprendizaje de la ética médica en internos de medicina 2003, de la UNMSM. Los objetivos específicos fueron: a) analizar, mediante cifrado cualitativo, las respuestas que se refieran a aspectos éticos en el manejo de la información; y, b) analizar, mediante cifrado cualitativo, las respuestas que hicieran mención a aspectos éticos.
MATERIALES Y MÉTODOS
Se utilizó una fuente de información secundaria, consistente en los resultados del examen de aptitud profesional, de internos de medicina de la promoción 2003, Escuela Académico Profesional de Medicina Humana, de la Universidad Nacional Mayor de San Marcos.
Los exámenes en mención consistieron en preguntas abiertas a casos clínicos, de las cuatro especialidades básicas (medicina, cirugía, pediatría y ginecoobstetricia). En cada caso, se preguntó: 1) Señale si encuentra deficiencias en la historia clínica; 2) Indique cuál es su Plan de trabajo para atender el caso; 3) Cuál es su diagnóstico; 4) Con qué otras entidades clínicas plantea diagnóstico diferencial (razones); 5) Indique el tratamiento presuntivo; 6) Cuál es su pronóstico; 7) Manejo de la información al paciente y a la familia; y, 8) Señale qué aspectos éticos deben ser tomados en consideración. El presente estudio hizo uso de las respuestas a las últimas dos preguntas (7 y 8).
El total de internos fue 159 y de cada uno de ellos se tomó dos exámenes; sin embargo, no se ubicó el examen de 9, lo cual hace un total de 309 exámenes. En la Tabla 1, se detalla el número de exámenes por cada caso clínico.
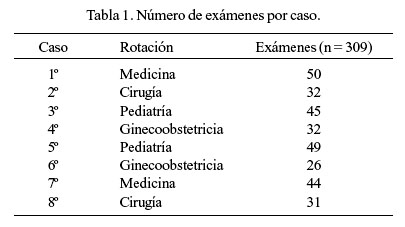
Como método, se utilizó el cifrado cualitativo, es decir, se procedió a clasificar datos que no fueron obtenidos originalmente para los fines del presente estudio ( 1 ). La clasificación se hizo de acuerdo a los siguientes criterios, elaborados para los propósitos del estudio:
Manejo de la información (pregunta 7):
¿Es veraz? (verdad en las cosas que se dice, no oculta información, sinceridad)
¿Es oportuna? (conveniencia de tiempo y lugar)
¿Qué informar? (diagnóstico, pronóstico, tratamiento, otros)
¿A quién informar? (paciente, familia)
¿Cómo informar? (información relevante, lenguaje sencillo, no dar falsas expectativas, con mucho cuidado, cautela, prudencia)
Consentimiento informado.
Aspectos éticos a tomar en consideración (pregunta 8):
¿Información, veraz y oportuna; qué, cómo y a quién informa?
Consentimiento informado (información, voluntariedad, competencia)
Fundamento ético
Uso de vocabulario bioético
Relación médico paciente
Relación con colegas/otros profesionales.
Cada uno de los criterios de las preguntas 7 y 8 se cuantificó en una escala de 0 a 3: 0 = no menciona; 1 = menciona poco; 2 = menciona regular; y 3 = menciona mucho.
Los investigadores, utilizando los criterios mencionados, clasificaron independientemente un número de exámenes. Luego, se reunieron para discutir sobre las discrepancias. Una vez resueltas las diferencias, se procedió a la clasificación de las respuestas 7 y 8 de los ocho casos.
Se elaboró una base de datos en Foxpro 02. Se utilizó los paquetes estadísticos SPSS07 y EpiInfo06, para los análisis correspondientes. El cifrado cualitativo se procesó manualmente.
RESULTADOS
En el total de 159 internos, la relación hombre/mujer fue 2/1. La edad media general fue 27,2 años (DE 3,37), siendo la edad mínima 23 y la máxima 43; el porcentaje mayoritario (72%) se ubicó en el grupo de 25 a 29 años de edad. La edad media en varones fue 27,3 años (DE 3,5) y en mujeres 27,1 años (DE 3,1), sin diferencias estadísticamente significativas.
La Tabla 2 presenta la frecuencia general de los criterios en las preguntas 7 y 8. Cabe mencionar que el criterio información oportuna de la pregunta 7 fue eliminado, porque ningún interno hizo mención a ello. Respecto al manejo de la información (pregunta 7), la mayoría de las respuestas no hicieron mención a veracidad ni consentimiento informado. En aspectos éticos (pregunta 8), la mayoría de las respuestas no hizo mención a la relación médico-paciente ni a otras relaciones.
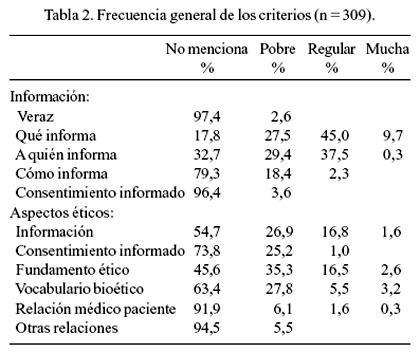
A continuación, se presenta las respuestas verbatim que ilustran los criterios utilizados para su clasificación.
Caso 1. Mujer de 77 años en insuficiencia cardiaca descompensada, de pronóstico reservado.
La mayoría de internos no hizo mención explícita a la veracidad en la información al paciente y a la familia (96%); sin embargo, hay respuesta a la pregunta 8, que alude a ella.
Es un problema moral el no decirle a la familia verdaderamente lo que está pasando, el pronóstico que tiene, los agravantes que trae y de las consecuencias que pueden llevar incluso al deceso.
Adicionalmente, se plantea claramente que al paciente no hay que informar la verdad sobre su condición clínica; y otro titubea si debe o no hacerlo.
Se debe informar que el manejo que se da es el adecuado, pero su condición de por sí es crítica. Sin embargo, es preferible no dar este tipo de información al paciente, pues se requiere su tranquilidad.
La posibilidad de ocultarle la situación de gravedad de su estado de salud al paciente, mientras que a los familiares se les brinda toda la información. Por otro lado, el paciente tiene derecho a conocer su estado de salud.
Otro aspecto relativo a información es cómo hacerlo. Algunas respuestas señalaron: prudencia, delicadeza, cautela, cuidado y tacto, léxico sencillo y objetivo, en la información que se da al paciente y a la familia.
Uno de cada 3 internos planteó fundamento ético (32%). A continuación, se presenta respuestas que ilustran tales fundamentos:
Principio de beneficencia: el IMA requiere de una rápida intervención. Principio de no maleficencia: el paciente en su primer episodio acude a un hospital que al parecer no es nivel IV; allí recibe un tratamiento inadecuado.
El que la paciente está grave no quita su derecho a tomar decisiones, siempre y cuando esté conciente. No caer en ensañamiento terapéutico, sino evaluar con la paciente el tipo de vida que quiere llevar y sus expectativas a futuro, para no priorizar el tiempo de vida sobre calidad de vida.
Caso 2. Varón de 37 años operado de apendicitis aguda, que hace cuadro infeccioso en el postoperatorio.
En el análisis cualitativo, respecto a cómo dar la información, señalaron de manera sencilla; sin crear falsas expectativas ni empeorando las cosas; clara y directa; oportuna y veraz.
En este caso, ningún interno mencionó veracidad en la información (100%). Al igual que en el caso 1, se plantea que al paciente no hay que informarle sobre su real condición clínica.
No discutir abiertamente sobre las posibilidades diagnósticas y de tratamiento con el paciente ni la familia.
Un tema recurrente en este caso fue el de las relaciones profesionales (34%).
Mantener la ética profesional y no alegar que el paciente fue mal operado y lavarme las manos de posibles complicaciones.
Uno de cada 2 internos proporcionó fundamento ético a su actuación (50%). A continuación se presenta respuestas que ilustran tales fundamentos:
En caso de ser necesaria la intervención quirúrgica, ante todo, darle a conocer cuáles son los beneficios y riesgos de la operación, sea a la familia o al paciente.
Es importante el manejo del consentimiento informado al paciente y, si éste no está en condiciones, se debe obtener permiso de los familiares para intervención quirúrgica, transfusión sanguínea.
Tener en cuenta que el dolor intenso de una persona puede alterar su verdadera voluntad.
Caso 3. Lactante de 8 meses de edad, desnutrida, con cuadro diarreico que la lleva a deshidratación severa.
La mayoría de internos no hizo mención a veracidad (98%). Sin embargo, hay respuestas que se refieren a ella de modo implícito: sin ocultar ninguna información; informar del verdadero estado de gravedad y posibles complicaciones; ser sincero al informar la gravedad del caso.
Uno de cada 3 internos fundamentó éticamente su actuación (31%). A continuación, se presenta respuestas que ilustran esos fundamentos:
Beneficencia: dar mejor reposición de volumen con solución polielectrolítica más adecuada. No maleficencia: determinar terapia antibiótica más adecuada, sin cometer impericia.
Antes de realizar procedimientos invasivos, informar a la familia de la paciente sobre dicho procedimiento y pedirle su consentimiento. Evitar procedimientos invasivos innecesarios, tomando en cuenta costos y daño a la paciente.
Un tema recurrente fue la idea que hay que agotar los esfuerzos por restablecer la salud.
A pesar de tratarse de una situación crítica, debe hacerse todos los esfuerzos médicos y tecnológicos disponibles para restablecer la salud de la paciente. Se debe utilizar los antibióticos más potentes disponibles.
Caso 4. Mujer de 35 años con cuadro de enfermedad inflamatoria pélvica.
A diferencia de los casos anteriores, 2 de cada 3 internos proporcionaron fundamento ético a sus decisiones (66%). En el análisis de las respuestas, la mayoría de ellos se refiere al secreto profesional. Adicionalmente, uno de los internos señala aspectos éticos a considerar en el examen ginecológico; y otro, al concepto de capacidad.
Manejar los datos que la paciente nos da con confidencialidad, porque son datos íntimos que en muchas ocasiones la pareja desconoce. El problema de promiscuidad que puede existir en la paciente o en la pareja no debe ser juzgado; por el contrario, darle recomendaciones. El examen ginecológico, por tratarse de una parte del cuerpo y ser muy íntima de la mujer, debe ser lo más profesional posible. No deshumanizar a la paciente y tratarla como un objeto, sino explicarle qué se va a hacer y darle las indicaciones del caso.
Al realizar el examen ginecológico, contar con la presencia de personal de salud femenino (enfermera, técnica) e informar para qué se realiza el examen.
Verificar estado de salud mental de la paciente con una evaluación psiquiátrica, para determinar si ésta puede tomar decisiones que permitan su estudio y cuidado.
Caso 5. Ictericia neonatal.
Ningún interno hizo mención a ser veraces en la información (100%); sin embargo, hay respuestas que aluden a ella en la pregunta 8.
Los aspectos éticos se relacionan a que informemos con veracidad sobre los resultados del laboratorio que obtengamos y de las complicaciones que podrían suscitarse.
Fundamentos éticos:
El consentimiento informado debe estar aceptado para cualquier procedimiento y análisis a realizar, previo claro está dando la información a los familiares sobre cómo se realiza y las posibles complicaciones que pudieran presentarse.
Principio de autonomía: la madre debe, por propia decisión, otorgar el consentimiento informado sobre los procedimientos que pudiera necesitar su hijo, tal como la exanguíneo transfusión.
Principio de beneficencia: brindar al paciente todo lo que está a nuestra disposición. Principio de no maleficencia: el diagnóstico debe ser oportuno, así como el tratamiento, y derivar al neonatólogo para mejor manejo (primero no hacer daño). Principio de equidad y justicia: atenderlo sin prejuicio social, económico y cultural.
Caso 6. Hemorragia del tercer trimestre del embarazo.
La mayoría de internos supo qué hay que informar (96%) y a quién (73%); sin embargo, no hacen mención a veracidad en la información ni cómo hay que hacerlo.
En la pregunta 8, la mitad de los internos consideró el consentimiento informado; y la mayoría de ellos proporcionó fundamento ético (92%). A continuación, se presenta respuestas que ilustran esos fundamentos:
Mantener informada a la paciente de su estado y la del feto. Brindarle la mejor atención, tanto médica como institucional. Transferir a la paciente si no se cuenta con los equipos adecuados para la atención del neonato. No métodos invasivos, si no se requiere.
Tratar de preservar la vida de la madre y el feto, pero si estuviera en peligro la madre, proceder a cesárea. Si la paciente o la familia se negaran, comunicarse con el fiscal o la autoridad correspondiente y proceder con la cesárea.
Todo procedimiento a realizar debe contar con el consentimiento informado, para lo cual se le debe explicar los beneficios y riesgos que ello implica.
Se debe ser claro en la información que se da a la paciente, no dándole falsas esperanzas acerca de algún tratamiento en especial. Se debe respetar la autonomía de la paciente para decidir sobre aspectos diagnósticos o terapéuticos que se realicen. No realizar procedimientos diagnósticos o terapéuticos que no demuestren algún beneficio para la paciente.
Caso 7. Varón de 66 años con hipertensión arterial estadio 2.
La mayoría de internos no hizo mención al consentimiento informado en la pregunta 7 (98%), pero sí lo hace el 16% en la pregunta 8. En el análisis de las respuestas, hay referencia al consentimiento, aunque de modo implícito.
La familia debe estar enterada de los procedimientos a efectuarse y debe autorizar dichos procedimientos.
Menos de la mitad de los internos fundamentó éticamente sus decisiones (43%). A continuación, se presenta ejemplos de esos fundamentos:
En todo momento, el trato con el paciente debe ser dentro del parámetro de respeto y siempre salvaguardando la intimidad del mismo. La buena empatía y relación médico paciente debe hacerse evidente, y la premisa tratar al paciente como te gustaría que te traten a ti.
Un acertado tratamiento y la prevención de posibles complicaciones, tendrá como objetivo evitar mayor daño en el paciente, que al fin y al cabo es la finalidad de la medicina.
Evaluar protocolos de manejo del problema planteado por el paciente.
Descartar algún tipo de patología (en este caso SICA), para así asegurar un diagnóstico acertado (no maleficencia, no negligencia).
Caso 8. Varón de 41 años con cuadro compatible con ictericia obstructiva, probablemente por hidatidosis, que requiere de intervención quirúrgica.
Un poco más de la mitad de los internos mencionó el consentimiento informado (52%), probablemente por tratarse de un caso quirúrgico. Sin embargo, es importante destacar que el análisis de las respuestas muestra que el concepto que tienen del consentimiento informado es el de un documento a firmar. Adicionalmente, solo consideran la información y no hacen mención a los aspectos de capacidad para consentir y voluntariedad.
Al paciente quirúrgico se le debe explicar por qué va a ser operado, los beneficios y las posibles complicaciones.
Hacer que el paciente y el familiar responsable firmen un consentimiento informado para la cirugía, previa amplia explicación sobre el motivo del mismo.
El consentimiento informado juega aquí importante papel para el bienestar del paciente, la familia y nuestra.
Similarmente a los casos anteriores, se repite la idea que al paciente no hay que informarle directamente sobre su condición.
El pronóstico debe ser expuesto claramente al familiar (si es malo), para que éste le informe al paciente, quien tiene derecho a saber de su condición.
Tal como se observa en las siguientes expresiones, los internos no tienen dificultad respecto al significado del principio de no maleficencia.
Siempre se debe tener en cuenta la vida del paciente e iniciar tratamiento más oportuno y precoz, con la finalidad de evitar una peritonitis o llegar a sepsis, y evitar la muerte del paciente.
Primero, no hacer daño: se usará antibióticos racionalmente; la cirugía la debe hacer un cirujano que domine la técnica quirúrgica específica.
DISCUSIÓN
Es necesario señalar, que los datos del presente estudio corresponden a resultados de exámenes de aptitud profesional de la promoción de internos 2003, escuela de medicina de la Universidad Nacional Mayor de San Marcos. Asimismo, los casos clínicos de las cuatro especialidades (medicina, cirugía, ginecoobstetricia y pediatría) no fueron seleccionados primariamente tomando en cuenta si plantean o no problema moral. Adicionalmente, las preguntas 7 y 8, consideradas para los fines del presente estudio, fueron muy generales, sin precisar, en el primero, las características de la información y, en el segundo, detalles de los aspectos éticos.
Tomando en cuenta las limitaciones señaladas, el análisis de las respuestas mostraron necesidades de formación de los internos, principalmente, en tres tópicos: 1) veracidad en la información al paciente y a la familia; 2) consentimiento informado; y, 3) relación médico paciente, relación con colegas y otros profesionales; asimismo, en temas específicos, tales como limitación del esfuerzo terapéutico y ética del examen de partes íntimas.
Nuestro hallazgo, aunque estrictamente no comparable, se puede contrastar con aquellos de Huijer y colaboradores. Los autores analizaron 522 informes de casos sobre dilemas éticos vividos por los propios internos en la escuela de medicina de la Universidad de Vrije, en Ámsterdam. En ésta, los tópicos recurrentes en orden de frecuencia fueron: 1) revelar o no información al paciente y consentimiento informado, en 45%, siendo los temas más frecuentes: crítica a médicos que proporcionan información parcial o incompleta a los pacientes y la actitud de los internos hacia pacientes que no han sido informados del todo. Le siguieron crítica a médicos que comunican malas nuevas a pacientes, no los respetan o no les dedican atención como personas, y un ítem relacionado con pacientes incompetentes; 2) decisiones médicas al final de la vida, en 37%, siendo los temas frecuentes limitación del esfuerzo terapéutico, autoridad de los familiares en decisiones al final de la vida y suspensión del tratamiento; y, 3) error médico, en 16%; éste comprendió todos los eventos que los internos sintieron que no debieron ocurrir, tales como diagnóstico erróneo o tardío; falla en la cirugía; tratamiento sin razón justificada o exámenes diagnósticos excesivos o pobres ( 2 ).
A continuación, se discute independientemente los tópicos: veracidad en la información, consentimiento informado y relación médico paciente, pese a que en la práctica están relacionados.
La veracidad es un tema que aparece en el contenido del curso de Bioética, que llevó la promoción de internos de medicina 2003, de la UNMSM. En el presente estudio, sin embargo, la mayoría de los internos (97%) no mencionó explícitamente veracidad en la información al paciente y a la familia (Ver Tabla 2).
No contamos con datos de estudios nacionales sobre el tema, que corrobore nuestro hallazgo. Sin embargo, una posible interpretación sería lo que ocurre, según Taboada, cuando se trata de comunicar malas noticias: En esas circunstancias, no es inusual –especialmente en los países latinoamericanos– caer en una actitud falsamente paternalista, que lleva a ocultar la verdad al paciente. Se entra así, con alguna frecuencia, en el círculo vicioso de la llamada conspiración del silencio que, además de representar nuevas fuentes de sufrimiento para el paciente, puede suponer una grave injusticia (principio de justicia) ( 3 ).
De Simone considera que el problema real es técnico, de comunicación. Dice el autor: La comunicación debe girar alrededor de la voluntad del paciente y toda información ser orientada a satisfacer una demanda, de acuerdo con los intereses propios del afectado. Exceder ese límite es tan nocivo como no considerarlo en absoluto y contentarse con dar explicaciones detalladas solo cuando una intervención mutilante debe ser justificada, o cuando se teme una acción legal. Si se quiere conocer qué es lo que el paciente en verdad desea saber, no hay más remedio que escucharlo con atención, renunciando a toda otra actividad que no sea observar, recibir sus preocupaciones, intercalar algunas preguntas con el objeto de manifestarle interés ( 4 ).
Randall y Downie señalan que, en el Reino Unido, Norte América y Europa Occidental, la enseñanza en cuidados paliativos y atención de la salud se resume en la afirmación A los pacientes se les debe informar la verdad en la medida que ellos desean conocerla. Adicionalmente, los autores señalan que: 1) los pacientes no tienen un derecho absoluto a continuar ignorando aspectos de su enfermedad, que tengan un impacto mayor en su familia, carrera profesional y comunidad; 2) algunas veces, la tarea del profesional implica dar a pacientes información no solicitada, sobre la base de un análisis de riesgos/beneficios; 3) hay responsabilidad moral de dar información con tacto, aplicando aquello que se ha aprendido acerca de una comunicación efectiva; 4) los pacientes eligen en qué medida quieren ser involucrados en la decisión ( 5 ).
Lo que se sabe sobre información a pacientes con cáncer terminal es que la comunicación del pronóstico es un tema sensible; y sus necesidades de información deben ser evaluadas individualmente.
En Canadá y Australia, Kirk y colaboradores hallaron que las necesidades más importantes en pacientes con cáncer terminal y sus familiares se relacionaron con pronóstico y esperanza. Casi todos los participantes, independientemente de su extracción cultural, expresaron deseo de comunicación abierta sobre todos los aspectos de la enfermedad y su progreso. Todos los pacientes manifestaron su deseo de saber el diagnóstico de su enfermedad y que la información se compartiera totalmente con sus familiares durante toda la enfermedad. Todos los familiares opinaron que para el paciente era importante saber su diagnóstico. Casi todos los pacientes quisieron conocer su pronóstico y los familiares respetaron su deseo en uno u otro sentido, aunque algunos hubieran deseado proteger al paciente de los detalles del pronóstico. No hubo familiares que pidieran que el paciente no fuera informado del todo. La mayoría de los pacientes quiso que sus familiares estuvieran presentes cuando se reunía con su cuidador, aunque un pequeño número expresó su deseo de ser el primero en saber o controlar cuánto y cuándo se debía informar a los familiares. Los participantes describieron la información como un mecanismo que mejora la toma de decisión y permite algún control. La información insuficiente fue percibida que produce estrés, frustración e incertidumbre. La mayoría informó que finalmente estuvieron satisfechos con la cantidad de información que recibieron, aunque muchos lo complementaron con fuentes secundarias ( 6 ).
Adicionalmente, los autores citados hallaron seis características necesarias para compartir información de modo sensible: 1) ser honestos y directos en la transmisión de información; 2) transmitir información de manera que pueda ser comprendida por paciente/familia; 3) dar los mensajes de modo compasivo y con empatía; 4) ofrecer suficiente tiempo durante la discusión de la información; 5) dar información en cantidad y frecuencia que puedan ser asimilados por paciente/familia; 6) dar mensajes que aseguren que no se abandonará al paciente/familia, cuando la enfermedad progrese ( 6 ).
Taboada y Bruera señalan que las diversas tendencias contemporáneas en bioética difieren en el razonamiento teórico que sustentan las soluciones a problemas morales. Respecto a veracidad en la información: a) la tradición hipocrática, sobre la base de una concepción paternalista de la práctica médica, favorece el retener información acerca de la condición clínica del paciente; b) el principalismo enfrenta el conflicto entre no maleficencia y autonomía, teniendo prioridad la primera sobre la segunda, si contamos con suficiente evidencia para afirmar que la información dañará al paciente individual; sin embargo, en la mayoría de casos, la verdad es tanto una forma de beneficencia como de respeto a la autonomía del paciente, de manera que no hay conflicto entre ellos; c) en el utilitarismo hay que responder a las interrogantes: ¿Cuáles son las consecuencias de la verdad? ¿Cuántas personas serán afectadas por las consecuencias? ¿Qué curso de acción producirá el mayor bien (placer)?; d) en la ética kantiana la única regla generalizable es siempre decirle la verdad al paciente; esta regla es base de la confianza y el tratar al paciente como fin en sí mismo; e) en casuismo, en cada caso clínico el conjunto único de circunstancias requerirá que el juicio práctico halle la solución óptima para todas las partes en conflicto; así, si cambian las circunstancias del caso, o el tiempo o la cultura alteran nuestras percepciones, también pueden cambiar la máxima moral que se aplica al caso; f) en la ética de la relación y feminista, la ética surge de la comunidad del diálogo y el debate; g) en la ética de la virtud, debemos imitar el razonamiento y la empatía de los buenos médicos, sabios y compasivos; h) en el personalismo, la solución a dilemas éticos en medicina está en el respeto a cada persona individual como tal ( 7 ).
Randall y Downie plantean las siguientes justificaciones morales: a) Valor de la verdad; b) La relación paciente profesional se basa en la confianza; c) Necesidad de información que permita al paciente tomar una decisión genuina respecto al tratamiento; d) La meta de la atención de salud no es maximizar la autonomía del paciente para la toma de decisión, porque ello implicaría informarle todo lo que ellos sean capaces de comprender, información no necesariamente deseada. No consideramos que maximizar la autonomía del paciente sea la meta del cuidado paliativo; por ello, no se justifica tratar de decirle al paciente toda la verdad; e) La complejidad moral y práctica que rodea el revelar información significa la necesidad de una gran dosis de sabiduría práctica o prudencia, para alcanzar la meta del cuidado paliativo ( 5 ).
Wu y colaboradores señalan que los errores son inevitables en la práctica médica, por la complejidad del conocimiento médico, la incertidumbre de las predicciones clínicas, las presiones de tiempo y la necesidad de tomar decisiones, pese a lo limitado o incierto del conocimiento. Los errores pueden ser particularmente estresantes para los médicos en formación, porque ellos están adquiriendo nuevas habilidades y asumiendo nuevas responsabilidades. En el estudio de los autores, pese a las serias consecuencias de los errores en 90% de los casos, incluyendo la muerte en 31%, solamente 54% de los residentes lo discutió con los médicos asistentes y 24%, con pacientes o sus familiares. Aquellos que asumieron la responsabilidad y lo discutieron, con mayor probabilidad comunicaron cambios positivos en su práctica, mientras que aquellos que atribuyeron el error a sobrecarga de trabajo o consideraron sancionadora a la institución informaron de cambios defensivos ( 8 ).
La cuarta edición del Manual de ética del American College of Physicians dice: Los médicos deben revelar a los pacientes la información sobre errores de procedimientos o criterio que hayan efectuado durante la atención, en caso de que dicha información sea esencial para el bienestar del paciente. Los errores no necesariamente constituyen conducta impropia, negligente o no ética, pero el no revelarlo puede serlo ( 9 ).
Hébert y colaboradores, respecto a la justificación moral de informar al paciente sobre errores médicos, dice: a) la no revelación del error socava la confianza del público en la medicina, porque implica engaño y viola el compromiso de actuar únicamente en el mejor interés de los pacientes. Asimismo, se puede ocasionar daño evitable a pacientes, si posteriormente son lesionados por fallas en la información; b) Revelar errores es consistente con los avances éticos en medicina, de mayor apertura con los pacientes y compromiso de éstos en su atención; c) Los pacientes merecen también ser informados de errores por respeto a ellos como personas. Tienen derecho a ser informados sobre eventos críticos, aunque no resulten lesionados. Más aún, por el principio de justicia, los pacientes deben ser capaces de buscar la adecuada restitución o compensación cuando son lesionados; d) La no revelación del error puede también socavar los esfuerzos para mejorar la seguridad en la práctica médica, si ello no se comunica a las autoridades correspondientes ( 10 ).
¿Qué debemos hacer en la práctica ante el error médico? Los errores son difíciles de reconocer abiertamente frente a pacientes y colegas. Hébert y colaboradores proponen guías prácticas para revelar errores.
Respecto al consentimiento informado, Diego Gracia dice: El descubrimiento de estos últimos años es que los seres humanos tenemos otro derecho civil y político relacionado con la salud, además del ya citado derecho a la integridad física. Se trata del derecho al consentimiento informado ( 11 ). Sánchez conceptúa el consentimiento informado como un nuevo ideal de relación médico paciente, y dice: todo esto, lejos de constituir una molestia o una amenaza para el profesional de la salud, puede ser visto como la oportunidad para una relación más plena con nuestros enfermos. Y como la posibilidad de satisfacer uno de los derechos más específicos de la persona humana: el derecho a saber y a decidir ( 12 ).
Simón ubica los inicios del consentimiento de los pacientes en la práctica asistencial, en el ámbito judicial norteamericano y, en investigación, en el Código de Nuremberg. El consentimiento informado toma cuerpo definitivo, según el autor, en la segunda mitad del siglo XX: En 1957 el caso norteamericano Salgo vs. Leland Stanford Jr. University Board of Trustees utiliza por primera vez esta expresión, que aúna como inseparables dos ideas que hasta entonces no habían evolucionado interconectadamente, al menos de forma explícita ( ). Un segundo factor decisivo fue la promulgación, en 1973, por la Asociación Americana de Hospitales, de la primera Carta de Derechos de los Pacientes ( ). Un tercer factor importante es el desarrollo, a partir de 1970, de una disciplina que llamamos bioética ( 13 ).
Respecto a la realidad de la medicina norteamericana, el mismo autor dice: Para una parte del colectivo médico americano, el consentimiento informado forma parte de una nueva cultura ética más participativa, donde las personas establecen con mayor libertad sus planes de vida y de futuro, aunque ello vuelva las relaciones sanitarias más complicadas y conflictivas. El consentimiento informado es para ellos un proceso dialógico con contenidos éticos que superan con creces los meros requisitos legales. Señala los siguientes elementos básicos del consentimiento informado: 1) es un proceso y no un acontecimiento aislado en el seno de la relación sanitario-usuario; 2) voluntariedad; 3) información en cantidad suficiente; 4) comprensibilidad de la información; 5) capacidad o competencia del sujeto; 6) decisión ( 13 ).
Las características del proceso es explicado por Lidz y colaboradores: la puesta en práctica típica del consentimiento informado, reforzada por una visión estrecha de la doctrina legal, se centra exclusivamente en la exposición de la información en un momento concreto; es lo que hemos denominado el modelo puntual. Esta forma de presentar la información es con frecuencia demasiado compleja para ser comprendida por el paciente, si no va acompañada de reflexión y diálogo, y frecuentemente constituye un intento de ajustarse formalmente a la ley en vez de buscar la colaboración real del paciente. Hemos insistido en que una puesta en práctica más efectiva de la doctrina del consentimiento informado requiere de su integración dentro del proceso de toma de decisiones, lo que requiere tiempo. El proceso resultante no es una imposición legal arbitraria sobre la actividad clínica, ni tampoco una transmisión repetitiva de información que el paciente no puede entender ( 14 ).
En nuestro medio, la Ley general de salud (Nº 26842), vigente desde julio de 1997, establece en su artículo 4º la obligatoriedad del consentimiento informado en la práctica médica. El reglamento establece los casos y los requisitos de formalidad que deben observarse para que el consentimiento se considere válidamente emitido.
De otro lado, hoy en día, la toma de decisión implica no solo información, sino también compartir la responsabilidad. Respecto a la disposición favorable de los pacientes para asumir responsabilidad en la toma de decisión, Coulter señala que muchos de ellos tienen fuertes preferencias de tratamiento no siempre predecibles, y a menudo los médicos fallan en comprenderlos; y algunos pacientes pueden no querer asumir un rol activo forzado o aceptarlo. Las personas jóvenes tienden a ser más críticos del paternalismo médico y es más probable que esperen una participación activa en la decisión sobre su tratamiento, pero algunos pacientes mayores y aquellos con enfermedades serias prefieren declinar la decisión a favor del médico, quizás porque ello les permite evitar la responsabilidad de consecuencias de malas decisiones. Considera que sería importante hallar formas de ofrecer la participación a enfermos sin imponer una carga no deseada en ellos ( 15 ).
Elwyn y col. comentan que, compartir decisiones implica compartir la incertidumbre acerca del resultado del proceso médico y exponerlos al hecho de que a menudo no se cuenta con datos o éstos son desconocidos; ello puede causar ansiedad, tanto al paciente como al clínico. El movimiento hacia un mayor compromiso del paciente dependerá tanto de habilidades como de actitudes, de parte de los profesionales ( 16 ).
Towle y Godolphin plantean una estructura para enseñanza aprendizaje de la toma de decisión informada y compartida ( 17 ).
La atención de la salud es proporcionada a través de la relación médico paciente. La Association of American Medical College enfatiza la importancia de esa relación en un informe sobre comunicación médica: pese a los notables cambios acontecidos en medicina, no ha cambiado el hecho de que la habilidad clínica básica sigue siendo la relación personal ( 18 ). Es más, el American Healthways Inc., en un documento sobre la relación médico paciente ideal para el siglo 21, dice que ese hecho es probable que continúe siendo cierto en un futuro previsible. Este documento identifica siete elementos esenciales para la relación: 1) comunicación; 2) experiencia en atención ambulatoria; 3) experiencia en hospitalización; 4) educación; 5) integración; 6) toma de decisión; 7) resultado de salud ( 19 ).
La relación médico paciente es el centro de la medicina, una empresa moral cimentada en un pacto de confianza ( 20 ).
Emanuel y Emanuel, ante la polémica sobre el papel del paciente en la toma de decisión médica, marcado por conflicto entre la autonomía y la salud, entre los valores del paciente y los valores del médico, esbozan cuatro modelos de relación médico-paciente: 1) paternalista; 2) informativo; 3) interpretativo; 4) deliberativo. Los autores concluyen que el modelo informativo encarna una concepción defectuosa de la autonomía del paciente y reduce el papel del médico al de un técnico. La esencia de la actividad médica es generar conocimiento, comprensión, enseñanza y actuaciones, en la cual un médico humanista integra la condición médica del paciente y los valores relacionados con la salud, hace una recomendación sobre el curso de acción apropiado y trata de persuadir al paciente de esta forma de actuar y de los valores que lleva a cabo. El médico con una actitud humanista es el ideal plasmado en el modelo deliberativo, el ideal que debería servir de ejemplo a las leyes y políticas que regulan la interacción médico-paciente ( 21 ).
Barry y colaboradores llevaron a cabo un estudio de casos sobre agenda del paciente antes de la consulta, para evaluar qué aspectos de la misma no fueron verbalizados y su efecto en el resultado de salud. Los autores hallaron que el pobre resultado de salud se relacionó con puntos de la agenda no verbalizados. Esto sugiere que se puede efectuar una mejor atención de salud cuando se articula mejor las necesidades de los pacientes en la consulta ( 22 ).
Kravitz y colaboradores llevaron a cabo un estudio sobre frecuencia y fuentes de expectativas no satisfechas de pacientes en su atención de salud. Dicen los autores: Cada paciente llega a la consulta del médico con un conjunto único de vulnerabilidades percibidas, experiencias pasadas e información. Estos antecedentes influyen en la interpretación de síntomas y lleva a la formulación de una respuesta esperada de parte del médico. Esta respuesta luego es evaluada a la luz de las expectativas del paciente. Para muchos pacientes fueron especialmente prominentes tres dimensiones del síntoma (duración y falta de alivio de síntomas, deterioro funcional y la severidad percibida de los síntomas). La inatención a estas dimensiones puede o no haber afectado la habilidad de los médicos para llegar al diagnóstico biomédico correcto, pero con seguridad limitó su habilidad para comunicar sentimientos de interés y compresión ( 23 ).
Los datos de los citados autores: ilustran la ya conocida brecha entre el foco del clínico sobre la enfermedad objetiva y la experiencia subjetiva de enfermedad del paciente. Los pacientes que se consideraron a sí mismos como en riesgo de enfermedades específicas tienden a tener expectativas más amplias respecto a la historia clínica, examen físico, pruebas diagnósticas y tratamiento. Debido a que los pacientes a menudo no verbalizan tales expectativas, a menos que se les pregunte, los médicos pueden hallarse discutiendo ellos mismos con sus pacientes respecto a una estrategia clínica particular, cuando la diferencia fundamental reside en la evaluación del riesgo. Nuestros datos sugieren que una de las influencias más potentes sobre las expectativas del paciente son los propios médicos. Éstos pueden promover expectativas inapropiadas, indicando exámenes y tratamientos de eficacia no comprobada, proporcionando información como sentencias médicas autoritarias, indicándolos sin discusión ante solicitudes impropias de pacientes ( 23 ).
En el presente estudio, otras relaciones se refiere a aquella entre médicos. La interpretación del por qué de la alta frecuencia de la no mención a ella es que, a excepción del caso 2, varón de 27 años operado de apendicitis aguda, que hace cuadro infeccioso en el postoperatorio, los restantes casos no plantearon problemas en ese aspecto. Sin embargo, hoy en día es cada vez más frecuente la participación de varios clínicos en la atención del paciente. Los códigos de deontología del colegio médico, a nivel internacional, contemplan los deberes de los colegiados de trabajar juntos para atender los intereses de los pacientes.
Otro tema que surgió en nuestro estudio es el referido al esfuerzo terapéutico (caso 3, lactante de 8 meses de edad desnutrida, con cuadro diarreico que la lleva a deshidratación). Al respecto, consideramos importante citar a Twycross: un médico no está obligado, ni legal ni éticamente, a preservar la vida a toda costa. La vida debe ser sostenida cuando desde el punto de vista biológico es sostenible. Las prioridades cambian cuando un paciente está claramente muriendo; no hay obligación de emplear tratamientos cuando su utilización puede ser descrita –en el mejor de los casos- como una prolongación del proceso de morir. Un médico no tiene ni el deber ni el derecho de prescribir la prolongación de la muerte ( 24 ).
Con relación a la ética del examen de partes íntimas, en Londres, Coldicott y colaboradores llevaron a cabo una encuesta en estudiantes de una escuela de medicina. Los autores hallaron que el examen de partes íntimas se había llevado a cabo en el 2º y 3er año, en situaciones que ellos consideraron perturbadores; y una cuarta parte de los exámenes en pacientes anestesiados o sedados; al parecer, no tuvo adecuado consentimiento de los pacientes. El estudio sugiere que faltó la confianza y el respeto al paciente en la experiencia de aprendizaje de los estudiantes para examinar partes íntimas del cuerpo. Señalan que las escuelas de medicina tienen el deber de brindar programas de formación ética que permitan desarrollar habilidades clínicas aceptables por parte de los pacientes voluntarios, quienes constituyen parte esencial de la educación médica ( 25 ).
REFERENCIAS BIBLIOGRÁFICAS
1. Goode WJ, Hatt PK. Algunos problemas de los análisis cuantitativos y de casos. En: Métodos de investigación social. Decimoquinta reimpresión. México: Editorial Trillas; 1988. [ Links ]
2. Huijer M, Van Leeuwn E, Boenink A, Kimsma G. Medical students cases as an empirical basis for teaching clinical ethics. Acad Med. 2000;75:834-9. [ Links ]
3. Taboada P. El derecho de morir con dignidad. Acta Bioética. 2000;6(1):91-101. [ Links ]
4. De Simona GG. El final de la vida: situaciones clínicas y cuestionamiento ético. Acta Bioética. 2000;6(1):49-62. [ Links ]
5. Randall F, Downie RS. Giving information, cap 5 En: Palliative Care Ethics. A Good Companion. Oxford: Oxford Medical Publications; 1998. [ Links ]
6. Kirk P, Kirk I, Kristjanson LJ. What do patients receiving palliative care for cancer and their family want to be told. A Canadian and Australian qualitative study. BMJ. 2004;328(7452):1343. [ Links ]
7. Taboada P, Bruera E. Ethical decision making on communication in palliative cancer care: a personalist approach. Support Care Cancer. 2001;9:335-43. [ Links ]
8. Wu AW, Folkman S, McPee SJ. Do house officers learn from their mistakes. JAMA. 1991;265:2089-94. [ Links ]
9. American College of Physicians. Ethics Manual. Ann Intern Med. 1998;128:576-94. [ Links ]
10. Hébert PC, Levin AV, Robertson G. Bioethics for clinicians: 23. Disclosure of medical errors. CMAJ. 2001;164(4):509-13. [ Links ]
11. Gracia D. La práctica de la medicina. En: Couceiro A (ed). Bioética para clínicos. Madrid: Editorial Tricastela; 1999. [ Links ]
12. Sánchez MA. El consentimiento informado: un derecho del enfermo y una forma distinta de tomar las decisiones. Cuadernos del Programa Regional de Bioética. 1996;2:79-92. [ Links ]
13. Simón P. El consentimiento informado y la participación del enfermo en las relaciones sanitarias. En: Couceiro A (ed). Bioética para clínicos. Madrid: Editorial Tricastela. 1999. [ Links ]
14. Lidz ChW, Appelbaum PS, Meisel A. Dos modelos para la aplicación del consentimiento informado. En: Couceiro A (ed). Bioética para clínicos. Madrid: Editorial Tricastela. 1999. [ Links ]
15. Coulter A. Paternalism or partnership? Patients have grown-up and there´s not going back. BMJ. 1999;319:719-20. [ Links ]
16. Elwyn G, Edwards A, Gwyn R, Grol R. Towards a feasible model for shared decision making: focus group study with general practice registrars. BMJ. 1999;319:753-6. [ Links ]
17. Towle A, Godolphin W. Framework for teaching and learning informed shared decision making. BMJ. 1999;319:766-71. [ Links ]
18. Association of American Medical College. Report III. Contemporary Issues in Medicine: Communication in Medicine. Medical School Objective Project. October 1999. [ Links ]
19. American Healthways Inc., Hopkins J. Defining the Patient-Physician Relationship for the 21st Century. 3rd Annual Disease Management Outcomes Summit. October 30- November 2, 2003, Phoenix, Arizona [ Links ]
20. Glass R. The patient physician relationship JAMA focuses on the center of medicine (Editorial). JAMA. 1996;275(2):147-8. [ Links ]
21. Emanuel EJ, Emanuel LL. Cuatro modelos de relación medico paciente. En: Azucena Couceiro (ed). Bioética para clínicos. México: Editorial Tricastela; 1999. [ Links ]
22. Barry CA, Bradley CP, Britten N, Stevenson FA, Barber N. Patients unvoiced agendas in general practice consultations: qualitative study. BMJ. 2000;320:1246-50. [ Links ]
23. Kravitz RL, Callahan EJ, Paterniti D, Antonius D, Dunham M, Lewis Ch. Prevalence and sources of patients´ unmet expectations for care. Ann Intern Med. 1996;125(9):730-7. [ Links ]
24. Twycross R. Medicina paliativa: filosofía y consideraciones éticas. Acta Bioética. 2000;6(1):29-46. [ Links ]
25. Coldicott Y, Pope C, Roberts C. The ethics of intimate examinations –teaching tomorrow doctors. Education and Debate. BMJ. 2003;326:97-9. [ Links ]
Manuscrito recibido el 02 de marzo de 2007 y aceptado para publicación el 28 de marzo de 2007.
Correspondencia:
Dra. Cecilia Sogi Uematsu
Instituto de Ética en Salud
Facultad de Medicina, UNMSM.
Av Grau 755. Lima 1, Perú
Correo-e: ceciliasogi@yahoo.com














