Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Medicina
Print version ISSN 1025-5583
An. Fac. med. vol.73 no.2 Lima Apr./jun. 2012
CASO CLÍNICO
Suboclusión intermitente por duplicación intestinal tipo quística
Intermittent subocclusion due to cystic intestinal duplication
Franklin Aranda-Paniora1,a,b, Sonia Pereyra2,b,c
1 Médico Pediatra Asistente, Servicio de Medicina D, Instituto Nacional de Salud del Niño, Lima, Perú.
2 Servicio de Patología Instituto de Salud del Niño, Lima, Perú.
a Diplomado Internacional de Pediatría Tropical, Instituto Carlos III de Madrid.
b Docente de Pediatría, Universidad Nacional Mayor de San Marcos, Lima, Perú.
c Anátomo-Patóloga.
Resumen
La duplicación intestinal es una entidad rara en pediatría y la presentación clínica se relaciona con el tipo de mucosa involucrada, el tamaño y el compromiso de las estructuras adyacentes. Presentamos el caso clínico de un niño de 2 años 2 meses, procedente de Iquitos, Perú, con duplicación intestinal tipo quística localizada entre la segunda y tercera porción del duodeno, que produjo suboclusión intestinal intermitente.
Palabras clave: Intestino delgado, obstrucción intestinal, enfermedades intestinales.
Abstract
Duplication of the intestinal tract is a rare anomaly and symptoms depend on size, location, and mucosal lining. We report a 2 year-old boy from Iquitos with cystic intestinal duplication found between the second and third portion of duodenum that produced intermittent partial intestinal obstruction.
Key words: Intestine small, intestinal obstruction, intestinal diseases.
INTRODUCCIÓN
La duplicación intestinal es una patología rara, con incidencia de 1/4 500 nacimientos. Según su morfología puede ser clasificada como tubular o esférica (o tipo quístico), la última sin conexión con el intestino normal. Dependiendo del sitio de duplicación, presencia de mucosa gástrica ectópica o compromiso de estructuras adyacentes podría manifestarse con hemorragia, ulceración, perforación, obstrucción intestinal, vólvulo, intususcepción, pancreatitis, hematobilia e incluso fistula entero-cutánea. Otros síntomas pueden incluir distensión abdominal, vómito, constipación y polipnea (1).
La duplicación intestinal, en su mayoría, se localiza en el intestino delgado y más frecuentemente en el íleon y presenta una mucosa que es similar al del intestino adyacente. Se asume que la duplicación intestinal pueda deberse a diversas causas: a) falla en la regresión normal del divertículo embriogénico con persistencia del divertículo transitorio; b) tracción del endodermo y las estructuras suprayacentes durante la embriogénesis temprana; c) errores de recanalización de las conexiones epiteliales dentro del intestino delgado; y, d) adherencia de la pared de revestimiento endodérmico del intestino en desarrollo para crear un doble lumen (2).
Presentamos un caso de duplicación intestinal localizada esférica o también llamada duplicación intestinal tipo quística que, por el desarrollo del cuadro clínico, lo excepcional de su presentación y lo infrecuente en cuanto a los hallazgos del líquido intraquístico reviste importancia como diagnóstico diferencial de los cuadros suboclusivos de presentación intermitente.
CASO CLÍNICO
Paciente de dos años y dos meses de edad, eutrófico a su ingreso, procedente de Iquitos, producto de segunda gestación y sin antecedentes patológicos contributorios. El tiempo de enfermedad referido por la madre era de aproximadamente ocho meses, caracterizada por distensión abdominal asociada a vómitos alimentarios precedidos de náuseas, que se limitaban a un día sin tratamiento médico alguno, y de presentación esporádica. Refería además halitosis y sialorrea. Acudió por tal motivo al Hospital de Iquitos en dos oportunidades, donde le realizaron exámenes de sangre, orina y búsqueda de parásitos en heces. Recibió tratamiento con nitazoxanida en una primera oportunidad y metronidazol en una segunda, debido a la persistencia de los síntomas. Acudió posteriormente a médicos particulares, quienes reiteraron los diagnósticos, recibiendo tratamiento con pamoato de pirantel y probióticos.
Dos meses antes de su ingreso, refiere que los vómitos aumentaron de frecuencia (dos a tres por semana), motivo por el cual viajaron a Lima. Acudieron al Instituto de Salud del Niño (ISN) por consultorio externo de pediatría, donde en una primera evaluación le solicitaron exámenes de parásitos y dada la persistencia de los síntomas lo derivaron al consultorio de gastroenterología. Le realizaron una endoscopia, con el informe de que el esófago, estómago y duodeno hasta la segunda porción eran normales. Dos días después del procedimiento se incrementaron los vómitos (10 al día), asociados a dolor abdominal difuso. Acudió a emergencia del ISN, donde indicaron rehidratación oral y manejo ambulatorio. Un día después acudió nuevamente a emergencia por persistencia del dolor abdominal y vómitos, pero esta vez de color bilioso claro, por lo que se decidió su hospitalización, indicándose hidratación parenteral. No tuvo fiebre, diarrea, tos, rinorrea. Fue trasladado al Servicio de Medicina D del ISN después de 10 horas de su ingreso a emergencia.
En el examen de ingreso se evaluó a un paciente orientado, sin signos de depleción de volumen, con frecuencia cardiaca de 92 por minuto y frecuencia respiratoria de 24 por minuto; el murmullo vesicular pasaba adecuadamente en ambos hemitórax; los ruidos cardiacos eran de buena intensidad y no se auscultó soplos. En el examen de abdomen, se auscultó los ruidos hidroaéreos en número y frecuencia normales; no se palpó tumoraciones o visceromegalia, ni se evidenció signos peritoneales. No se encontró signos meníngeos. En el examen de fondo de ojo, solicitado por la persistencia del vómito, se descartó edema de papila y el monitoreo de presión arterial determinó valores dentro de los percentiles normales para la edad y talla.
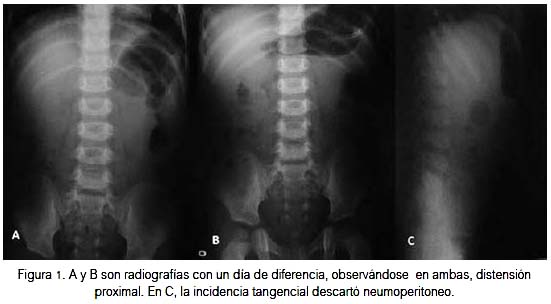
Durante la evolución, en el primer día se observó cinco vómitos biliosos oscuros, explosivos, asociados a dolor abdominal y fue en uno de esos episodios en que se verificó distensión abdominal en epigastrio con reptación de asas intestinales que progresivamente cedieron. Se indicó entonces tratamiento médico correspondiente a cuadro de suboclusión intestinal, mientras se definía el diagnóstico. El reposo gástrico, la sonda nasogástrica a gravedad y la hidratación parenteral compensaron clínicamente al paciente. La figura 1 muestra radiografías abdominales con 24 horas de diferencia, donde se aprecia la progresión de la distensión proximal. Se solicitó además una radiografía de abdomen tangencial para descartar neumoperitoneo (figura 1c).
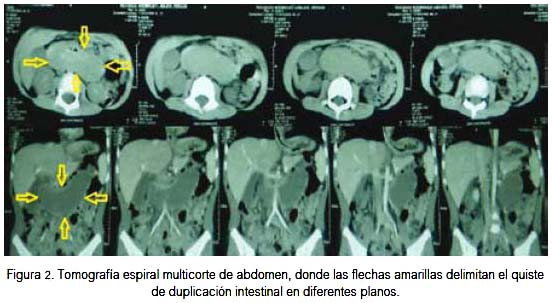
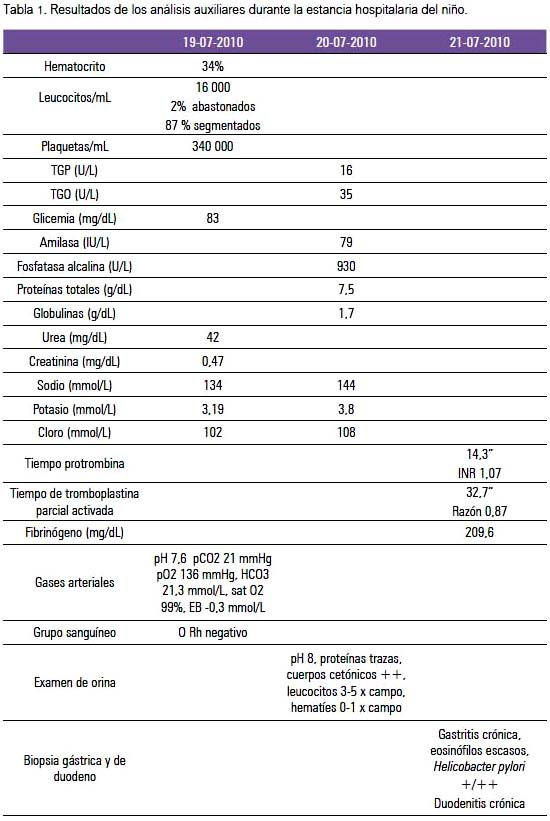
La ecografía abdominal demostró la presencia de una tumoración retroperitoneal heterogénea, con áreas quísticas de 79,5 x 29,9 x 52,7 mm, ubicada en epigastrio. Hígado, bazo y riñón fueron informados sin alteraciones. Dos días después de su ingreso, se le realizó tomografía espiral multicorte de abdomen y pelvis, con administración oral de sustancia de contraste hidrosoluble y aplicación endovenosa de medio de contraste yodado no iónico. Como se observa en la figura 2, adyacente a la segunda y tercera porción del duodeno se apreció una formación quística de 10 cm de diámetro mayor, de paredes delgadas y bien definidas, cuyo efecto de masa deformaba y desplazaba levemente la segunda y predominantemente la tercera porción del duodeno, así como la arteria mesentérica superior. Se observó además un adecuado pasaje del contraste oral hacia las regiones distales del intestino delgado, no demostrándose comunicación del sistema digestivo con la formación quística. La tabla 1 resume los análisis auxiliares solicitados durante la estancia en el Servicio de Medicina D. El paciente fue transferido al Servicio de Cirugía Pediátrica.
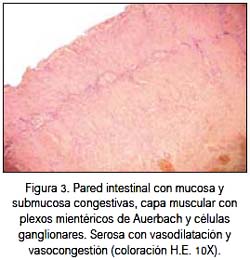
El paciente fue programado para cirugía e ingresó a sala de operaciones con los diagnósticos presuntivos de duplicación intestinal tipo quística o quiste mesentérico. El hallazgo intraoperatorio fue de un quiste retroperitoneal adyacente a ángulo de Treitz de aproximadamente 8 x 4 cm, con líquido achocolatado (100 mL), pared posterior unida con pared duodenal (segunda y tercera porción), muy vascularizada y con coágulos en su interior. El páncreas y las asas intestinales estuvieron libres. El cultivo del líquido intraquístico fue negativo y el dosaje de amilasa intraquística fue informado como no detectable. Se procedió a la resección del quiste. El estudio anatomopatológico de la pared quística y del fragmento de tejido de aspecto membranoso que se recibió demostró un quiste compatible con duplicación intestinal (figura 3). A los cuatro días del postoperatorio se reinició la dieta líquida, retirándose la sonda nasogástrica e indicándose alta médica al séptimo día postoperatorio.
DISCUSIÓN
La duplicación intestinal es una entidad rara y su presencia era determinada muchas veces por hallazgos durante una laparotomía exploradora (3). Conforme aparecieron nuevos métodos de ayuda diagnóstica, se la pudo determinar por medio de ecografía y tomografía axial computarizada abdominal, junto con la sospecha clínica (4,5), aunque de manera inespecífica (4-6). La clasificación de la duplicación intestinal relaciona su localización y la asociación con malformaciones vertebrales o espinales (6). Son las duplicaciones intestinales localizadas las que pueden ser esféricas (quísticas) o tubulares. El tránsito intestinal con sustancia de contraste oral es de poca utilidad en aquellos que carecen de comunicación con el lumen intestinal, como en el quiste de duplicación intestinal (7). En nuestro paciente, no se determinó por palpación alguna tumoración intraabdominal, pero debido a exacerbación de los vómitos, el cambio en las características de los mismos (vómito bilioso oscuro), se sospechó un cuadro suboclusivo ubicado entre la segunda y tercera porción del duodeno. La presentación subaguda (ocho meses) con dolor, distensión abdominal y vómitos esporádicos corresponde a un cuadro de suboclusión intestinal intermitente ya descrita en otras edades y en otras patologías, y que al igual que ellas no requirieron inicialmente intervención médica alguna (8,9). Conforme se afectan las estructuras adyacentes, la clínica incrementa en frecuencia e intensidad. Fue de especial interés para nosotros que tanto el dolor abdominal como los vómitos se exacerbaran después de la endoscopia realizada. Los hallazgos operatorios del quiste resecado incluyeron un contenido achocolatado diferente a lo publicado en la bibliografía, que detallan un contenido mucoso (9). Por tal motivo, fue considerado inicialmente como un quiste con apariencia de hematoma encapsulado, que fue descartado posteriormente con la histopatología. La posibilidad de que la endoscopia pueda haber producido un traumatismo con posterior sangrado intraquístico no se encuentra en la literatura médica como probable complicación. El hallazgo de líquido achocolatado intraquístico evidencia la interacción de macrófagos y hemosiderina, y orienta más hacia un curso crónico, como está descrito en colecciones hemorrágicas de larga permanencia en otras ubicaciones, aunque también está descrito el sangrado intraquístico (10,11).
El presente caso es, por lo excepcional de sus características clínicas e histopatológicas, de utilidad en el planteamiento de un nuevo diagnóstico diferencial para cuadros de suboclusión intestinal de presentación intermitente.
REFERENCIAS BIBLIOGRÁFICAS
1. Kahn E, Daum F. Anatomy, histology, embryology, and developmental anomalies of the small and large intestine. En: Brandt L, Friedman L, Feldman M, editores. Sleisenger & Fordtran's Gastrointestinal and Liver Disease. 9 ed. Philadelphia: Saunders; 2006;1631 pag.
2. Ross A. Organogenesis, innervations and histologic development of the gastrointestinal tract. En: Polin R, Fox W, editores. Fetal and neonatal physiology. 1a edición. Philadelphia; W.B. Saunders Company; 1992:1023 pag.
3. Hoi CW. Intestinal duplication. Singapore Med J. 1976;17(1):61-2.
4. Parrilla M, Montilla Y. Duplicación cística duodenal. G-E-N. 1992;46(2):170-3.
5. Soares-Oliveira M, Castañón M. Duplicaciones intestinales: análisis de 18 casos. An Esp Pediatr. 2002;56:430-3.
6. Wyllie R. Intestinal duplications. En: Behrman R, Kliegman R, Jenson H, Stanton B, Kliegman R, editores. Nelson Textbook of Pediatrics. 18 ed. Philadelphia: Saunders; 2007:1562 pag.
7. García M, Paz J, Ruiz E, Perz J. Quiste de duplicación intestinal. Vox Paediatrica. 1999;7(1):166-9. Disponible en: https://docs.google.com/open?id=0BxyiearqCgvMlgxUFdFNmproVdKWHliZErvSVVuqq, acceso 26 de marzo de 2012.
8. Alponat A, Kok KY. Intermittent subacute intestinal obstruction due to a giant lipoma of the colon. A case report. Am Surg. 1996;62(11):918-21.
9. Bruni R, Chirco L, Lemeni AR, Petrocca S. Intermittent small bowel obstruction by jejunal enteroliths in a patient with a Crohn's disease stricture. Chir Ital. 2002;54(6):903-5.
10. Gálvez M, Bravo E. Características de las hemorragias intracraneanas espontáneas en TC y RM. Rev chil radiol. 2007;13(1):12-25. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-93082007000100005&lng=es.doi:10.4067/S0717-93082007000100005. Acceso26 de marzo de 2012.
11. Roberts DJ, Goldein A. Gastrointestinal tract and páncreas. En: Gilbert-Barness E, Kapur R, Oligni L, Siebert J, editores. Potter's Pathology of the fetus, infant and child. 2 ed. St. Louis: Mosby; 2007:1169-70.
Artículo recibido el 6 de diciembre de 2011 y aceptado para publicación el 16 de febrero de2012.
Proyecto aprobado por la Oficina Ejecutiva de Apoyo a la Investigación y Docencia Especializada (OEAIDE) del Instituto Nacional de Salud del Niño con número CL-30/10, 2010.
Financiamiento: Recursos propios.
Correspondencia:
Franklin Aranda Paniora
Dirección: Calle Alcalá, Mz A, lote 42, Urbanización Mayorazgo, Lima 03, Ate
Teléfono: 348 8453
Celular: 994 611 102
Correo electrónico: franklinaranda@gmail.com













