Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Medicina
Print version ISSN 1025-5583
An. Fac. med. vol.78 no.1 Lima Jan./Mar. 2017
http://dx.doi.org/10.15381/anales.v78i1.13026
http://dx.doi.org/10.15381/anales.v78i1.13026
SIMPOSIO VIRUS ZIKA
Aspectos clínicos de la infección por el virus zika
Clinical manifestations of the Zika virus infection
M. Manuel Espinoza1,2
1 Instituto Nacional de Salud, Lima, Perú.
2 Instituto de Medicina Tropical Daniel A. Carrión, Universidad Nacional Mayor de San Marcos, Lima, Perú.
Resumen
Se presenta en forma resumida las manifestaciones clínicas más importantes de la infección por el virus zika, infección arboviral, transmitida principalmente por mosquitos del género Aedes. Se resalta la semejanza con los signos y síntomas que produce la infección con el virus dengue, además de la baja proporción de infectados sintomáticos. Se enumera diversas manifestaciones de la enfermedad, especialmente el compromiso neurológico y las raras formas graves que podrían conducir a la muerte.
Palabras clave. Arbovirus; Virus Zika; Manifestaciones Clínicas.
Abstract
A summary of the most important clinical manifestations of zika virus infection, Arboviral infection, transmitted mainly by mosquitoes of the genus Aedes, is presented, The similarity with the signs and symptoms produced by the infection with the dengue virus is highlighted, as well as the low proportion of symptomatic infected. Various manifestations of the disease are listed, especially neurological involvement and rare serious forms that could lead to death.
Keywords. Arbovirus; Virus Zika; Clinical manifestations.
INTRODUCCIÓN
A partir del 22 de octubre de 2015, después que la Secretaría Estatal de Salud de Pernambuco notificó 26 casos de microcefalia 'posiblemente por la infección previa por el virus de Zika u otros agentes relacionados', diversos países del mundo, afectados por esta infección, comenzaron a publicar sus hallazgos, entendiendo que se trata de una infección viral, cuya expresión clínica tiene mucha semejanza a la expresión clínica de la infección por el virus dengue, pero cuyo comportamiento sigue un curso ‘benigno’ (1-3).
Los países de América Latina comunicaron casos desde el año 2014, tal como ocurrió en la Isla de Pascua, en el hermano país de Chile, aunque investigaciones posteriores parecen demostrar que la transmisión de la infección se inició en esta isla durante el año 2013. Con relación a Brasil, que identificó el virus zika en el año 2015, las evidencias epidemiológicas establecen que la transmisión de la infección se inició posiblemente en el segundo semestre del año 2014.
FORMAS DE TRANSMISIÓN
Se reconocen actualmente cinco modos de transmisión, aunque existen reportes de transmisión por otras secreciones corporales:
- Vectorial (Aedes spp – Aedes aegypti): principal vía de transmisión.
- Sexual.
- Perinatal.
- Congénita.
- Por transfusión sanguínea y por trasplante de órganos.
- Otros: transmisión por contacto con secreciones corporales: saliva, orina y sudor.
PATOGENIA
La patogenia de la enfermedad por virus zika es poco conocida, pero se ha descrito que tiene un fuerte tropismo cutáneo (ectodermo). Los componentes celulares del sistema inmune cutáneo son permisivos frente a la infección por zika, por lo que tendrían un rol en su entrada al organismo (4). La entrada del virus zika a la célula hospedera está principalmente mediada por la proteína E, presente en la envoltura viral, que se une a receptores específicos y permite la fijación y fusión de la partícula viral a la célula del huésped. Mediante el proceso de endocitosis, el virión entra en el citoplasma de las células (5). Las proteínas no estructurales se unen al retículo endoplásmico, donde forman un complejo que permite la replicación del ARN viral. La replicación se produce principalmente en el citoplasma; sin embargo, se ha detectado ARN viral en el núcleo de la célula. Posteriormente, las células se someten a un proceso de apoptosis y autofagia, produciendo la liberación de partículas de virus, el cual llega al sistema linfático y a la sangre, desde donde el virus se disemina, produciendo las manifestaciones clínicas. Se cree que el virus podría tener tropismo neuronal (pantrópico) y de otros órganos, pues se ha encontrado ARN viral en el cerebro, así como en hígado, riñón, corazón y bazo (6).
La replicación viral desencadena una respuesta inmune antiviral innata con producción de interferón de tipo 1. El resultado de la infección está dado por la competencia entre la replicación viral y la respuesta inmune del hospedero.
MANIFESTACIONES CLÍNICAS
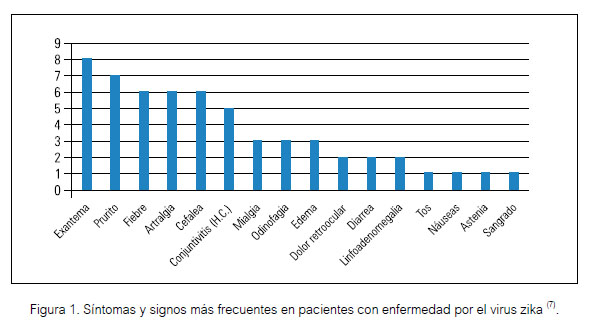
Según los primeros reportes de la Organización Mundial de la Salud (OMS) y de los posteriores de la comunidad médica brasileña, se trata de una enfermedad viral autolimitada, de leve intensidad y evolución benigna, caracterizada por fiebre, cefalea, erupción cutánea maculopapular pruriginosa, hiperemia conjuntival (conjuntivitis) no pruriginosa y no purulenta, artralgia/artritis (con edema, especialmente de las pequeñas articulaciones de las manos y de los pies), mialgias, cefalea, dolor de espalda y manifestaciones digestivas (dolor abdominal, diarrea, estreñimiento); con antecedente de permanencia o viaje a regiones endémicas dentro de los últimos 15 días antes del inicio de síntomas (Figura 1).
Estudios posteriores por medio de la vigilancia epidemiológica y estudios de exposición temprana en humanos, se sabe que la enfermedad por el virus zika se caracteriza generalmente por ser leve o inaparente (aproximadamente 75%), similar al dengue, fiebre chikungunya o la influenza. Los pacientes presentan fiebre de grado bajo (con temperaturas que van de 37,7°C a 38,5°C), dolor muscular, dolor retroocular, postración y erupción maculopapular. Raramente, algunos pacientes han comunicado ulceraciones de membranas mucosas (aftas) y manifestaciones neurológicas. La astenia después de la infección parece ser frecuente (7).
En poco más de 60 años de vigilancia de casos de enfermedad por virus zika, no se ha encontrado casos que cursen con fiebre hemorrágica grave y su consecuente desenlace fatal. Hay evidencia, in vitro, que la infección del virus zika (ZIKV) es mayor cuando se producen anticuerpos dependientes específicos, un fenómeno observado en el dengue y dengue grave; sin embargo, la importancia clínica de este hallazgo aun no es bien conocida.
Con relación a la actual pandemia, se confirma que la infección por el ZIKV se puede expresar clínicamente como una enfermedad semejante al dengue, generalmente leve (la mayoría de infectados cursa la infección de forma asintomática). Sin embargo, la información obtenida de la Polinesia Francesa documentó una epidemia en donde se hubo 73 casos de síndrome de Guillain-Barré y otras afecciones neurológicas, en una población de aproximadamente 270 000 habitantes, lo que representa una grave complicación de la infección por este virus (8).
Según la información de la literatura internacional (OMS), solo cerca de 25% de los infectados por el ZIKV presenta signos o síntomas de enfermedad (ver Tabla 1).
La principal vía de transmisión es la vectorial, debido a la picadura por mosquitos hembras del género Aedes, incluyendo al Aedes aegypti y al Aedes albopictus. Después de un periodo de incubación intrínseco (período entre la picadura del mosquito y el inicio de síntomas) de 3 a 12 días, el paciente podría iniciar los primeros signos y síntomas (9). En el hemograma puede encontrarse leucopenia, neutropenia y eventualmente trombocitopenia.
Es muy importante realizar una historia clínica correcta, indagarse sobre las condiciones coexistentes y comorbilidades, examinar todos los sistemas como la piel (buscando exantema), evaluar el estado hemodinámico y comprobar si hay señales de gravedad; una buena historia nos orientará hacia un diagnóstico diferencial correcto y un adecuado manejo e investigación.
Eventualmente, podrían encontrarse casos de coinfección con otros arbovirus. En Colombia se reportó un caso de infección simultánea por virus dengue, chikungunya y ZIKV. También se han señalado múltiples coinfecciones, especialmente con malaria (10).
COMPLICACIONES EN El SISTEMA NERVIOSO
En diciembre de 2013, durante la epidemia de enfermedad por el virus zika en la Polinesia Francesa, se informó del incremento de casos de síndrome de Guillain Barré, una parálisis neurológica que se vincula a disrupción inmunológica generada por virus, vacunas o/y tóxicos ambientales (11).
El síndrome de Guillain Barré (SGB) es una enfermedad inflamatoria y auto-inmune del sistema nervioso periférico con parálisis ascendente. La sospecha de su relación con la infección previa por el ZIKV se debió al incremento de 20 veces el número de casos durante un brote de esta enfermedad. Muchos casos cursaron con daño axonal; también se evidenció compromiso de pares craneales.
Incidencia de sgB, 1 a 2 casos por100 000 habitantes/año (12,13)
- Afecta a todos los grupos de edad.
- Después de los 10 años, la incidencia aumenta 20% por década de vida.
- Predominio masculino.
- Principal causa de parálisis neuromuscular aguda desde la erradicación de la poliomielitis.
Un 93% de los sujetos con SGB presentó aumento de proteínas en el líquido cefalorraquídeo, con una concentración media de 1,47 g/L, mientras que el número de células observada era de 4/mL. El cuadro clínico evolucionó rápidamente, y la duración media de las fases de instauración de los síntomas y de meseta fueron seis y cuatro días, respectivamente. Se observó parálisis facial bilateral en 60% y disfagia en 45% de los individuos. Un 38% de los pacientes requirió ingreso en la unidad de cuidados intensivos y casi un tercio precisó asistencia respiratoria con ventilación mecánica; ningún paciente falleció (situación que difiere de los casos reportados en Colombia y Brasil). A los tres meses del alta, 60% fue capaz de caminar sin asistencia. En este estudio se detectaron anticuerpos antigangliósido. No está clara la relevancia o el papel patogénico de estos anticuerpos en el SGB post-zika. Otros síndromes inmunomediados descritos son la encefalomielitis aguda diseminada, la mielitis aguda, parálisis facial y el síndrome de Miller Fisher. Se detectó una gran concentración de ARN de virus zika en el suero, la orina y el líquido cefalorraquídeo. El hallazgo del virus zika en el líquido cefalorraquídeo parece confirmar su carácter neurotrópico. Otros flavivirus, como el dengue, el virus de la encefalitis japonesa o el del Nilo Occidental, pueden causar encefalitis y mielitis transversa (14).
MANIFESTACIONES NEUROOFTALMOLÓGICAS
Se ha descrito alteraciones de la mácula, manchas de pigmento macular, pérdida del reflejo foveal y atrofia neurorretiniana en neonatos con microcefalia cuyas madres padecieron la infección durante el embarazo. Las anomalías oftalmológicas más comunes son manchas pigmentarias focales en la retina y atrofia coriorretiniana, con una predilección por el polo posterior, especialmente la mácula, seguidas de anomalías del nervio óptico (hipoplasia). La hipoplasia del nervio óptico se ha descrito también en la infección intrauterina por citomegalovirus. Asimismo, el virus del Nilo Occidental puede causar alteraciones coriorretinianas cuando existe una transmisión materno-fetal (14).
En Tolima, Colombia, describieron 4 fallecidos relacionados a la infección por ZIKV, dos en adultos mayores, con algún grado de comorbilidad con enfermedades crónicas degenerativas y dos en pacientes con leucemia aguda, una de ellas en una infante menor; todos tuvieron fiebre, entre 2 a 6 días antes de las complicaciones; en todos se detectó la presencia del virus por técnicas moleculares (15).
MISCELÁNEA
Otros síntomas hallazgos relacionados a la infección aguda son lumbalgia, epigastralgia, anorexia, tos seca, parestesias en extremidades, debilidad muscular ascendente, arreflexia de miembros pélvicos, hipotensión ortostática, fotofobia, hematospermia, disuria, dolor perineal, prostatitis, edema de manos y tobillos, hemorragia subcutánea, entre otras (16).
Estamos aprendiendo mucho de esta enfermedad transmisible emergente. Por ahora quedan demasiadas preguntas. En los próximos años podremos responder algunas de ellas, pero posiblemente demoremos mucho más en desentrañar todo el misterio que encierra el ingreso de un nuevo microorganismo en nuestro cuerpo.
- ¿Qué tan importante es la cocirculación de dengue + zika + chikv?
- ¿Por cuánto tiempo se eliminará el virus de las secreciones corporales?
- ¿Estas vías alternativas, tendrán en el futuro algún grado de preponderancia epidemiológica?
- ¿Cómo se comportará la infección en los inmunodeprimidos?
REFERENCIAS BIBLIOGRÁFICAS
1. de Oliveira WK, Coelho GE, de França GVA. Boletim Epidemiológico - Situação epidemiológica de ocorrência de microcefalias no Brasil, 2015. Bol Epidemiológico da SVS/MS [Internet]. 2015;46(34):1–3. Disponible en: http://portalsaude. saude.gov.br/images/pdf/2015/novembro/19/ Microcefalia-bol-final.pdf
2. ECDC. RAPID RISK ASSESSMENT Microcephaly in Brazil potentially linked to the Zika virus epidemic - 24 November 2015 [Internet]. Stockholm: Rapid Risk Assessment; 2015. Disponible en: http:// ecdc.europa.eu/en/publications/Publications/ zika-microcephaly-Brazil-rapid-risk-assessment- Nov-2015.pdf [ Links ]
3. OMS. Assessment of infants with microcephaly in the context of Zika virus - Interim Guidance - 4 March 2016 [Internet]. Geneva; 2016. Disponible en: http://apps.who.int/iris/bitstream/10665/204475/1/ WHO_ZIKV_MOC_16.3_eng.pdf?ua=1
4. Lopes M, Miyaji K, Infante V. Virus Zika. Rev Assoc Med Bras. 2016;62:4-9. [ Links ]
5. Hajra A, Bandyopadhyay D, Hajra SK. Zika virus: a global threat to humanity: a comprehensive review and current developments. North Am J Med Sci. 2016;8:123-8. doi: 10.4103/1947-2714.179112. [ Links ]
6. Salinas S, Foulongne V, Loustalot F, FournierWirth C, Molès JP, Briant L, et al. Le virus Zika. L’émergenced’une menace. Med Sci (Paris). 2016;32:378-86. [ Links ]
7. Campos GS, Bandeira AC, Sardi SI. Zika virus outbreak, Bahia, Brazil. Emerg Infect Dis. 2015;21(10):1885-6. doi: 10.3201/eid2110.150847. [ Links ]
8. Fauci AS, Morens DM. Zika virus in the Americas. N Engl J Med. 2016 Feb 18;374(7):601-4. doi: 10.1056/NEJMp1600297. [ Links ]
9. Hennessey M, Fischer M, Staples JE. Zika Virus spreads to new areas — regions of the Americas, May 2015–January 2016. MMWR Morb Mortal Wkly Rep 2016;65(Early Release):1–4. DOI: http://dx.doi. org/10.15585/mmwr.mm6503e1er .
10. Villamil-Gómez WE, González-Camargo, Rodríguez- Ayubi J, Zapata-Serpa D, Rodríguez-Morales AJ. Dengue, chikungunya and Zika co-infection in a patient from Colombia. J Infect Public Health. 2016 Sept-Oct;9(5):684–686. DOI: http://dx.doi. org/10.1016/j.jiph.2015.12.002
11. Oehler E, Watrin L, Larre P, Leparc-Goffart I, Lastère S, Valour F, Baudouin L, Mallet HP, Musso D, Ghawche F. Zika virus infection complicated by Guillain-Barré syndrome – case report, French Polynesia, December 2013. Euro Surveill. 2014;19(9):pii=20720. Disponible en: http://www. eurosurveillance.org/ViewArticle.aspx?ArticleId= 07202.
12. Pritchard J. What’s new in Guilain-Barré síndrome? Practical Neurol. 2006;6: 208-17. doi:10.1136/ jnnp.2006.097709 [ Links ]
13. Yuki N. Guillain-Barré Syndrome. N Engl J Med. 2012;366:2294-304. DOI: 10.1056/NEJMra1114525. [ Links ]
14. Acosta-Ampudia Y, Monsalve DM, Rodríguez Y, Gunturiz ML, Ramírez-Santana C, González-Bravo DC, Rodríguez-Jiménez M, Rojas-Villarraga A, Chaparro P, Anaya J-M. Autoinmunidad neurológica en los tiempos del Zika. Medicina (Bogotá). 2016;38(2):187-200. [ Links ]
15. Sarmiento-Ospina A, Vásquez-Serna H, Jimenez- Canizales CE, Villamil-Gómez WE, Rodríguez- Morales AJ. Zika virus associated deaths in Colombia. Lancet Infect Dis. 2016 May;16(5):523-4. doi: 10.1016/S1473-3099(16)30006-8. [ Links ]
16. Cabrera-Gaytán DA, Galván-Hernández SA. Manifestaciones clínicas del Virus Zika. Rev Med Inst Mex Seguro Soc. 2016;54(2):225-9. [ Links ]
Correspondencia
M. Manuel Espinoza
Ningún conflicto de interes
Fuente de financiamiento: Propio
Recibido, 21 diciembre 2016
Evaluado, 16 enero 2017
Aceptado, 18 enero 2017