Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. vol.78 no.2 Lima abr./jun. 2017
http://dx.doi.org/10.15381/anales.v78i2.13219
SIMPOSIO OBESIDAD
Gestación en la mujer obesa: consideraciones especiales
Pregnancy in the obese woman: special considerations
José Pacheco-Romero 1,2,3,4
1 Profesor de Obstetricia y Ginecología, Facultad de Medicina, Universidad Nacional Mayor de San Marcos, Lima, Perú.
2 Académico Honorario, Academia Peruana de Cirugía
3 Maestro Latinoamericano de la Obstetricia y Ginecología
4 Fellow, American College of Obstetricians and Gynecologists
Código ORCID: 0000-0002-3168-6717
Resumen
La obesidad sería el problema de salud más común en las mujeres en edad reproductiva. Los embarazos complicados con obesidad se relacionan con diabetes gestacional, preeclampsia, parto pretérmino, partos instrumentados y cesáreas, así como infecciones y hemorragia en el posparto. Y el bebe tiene mayor riesgo de malformaciones congénitas, ser grande/macrosómico, complicarse con distocia de hombros y muerte fetal. Las implicancias relacionadas al manejo de la obesidad en el embarazo no son muy conocidas por la falta de opciones de manejo basadas en la evidencia. El manejo de la obesidad debería empezar desde antes del embarazo, siguiendo el precepto de que una mujer debe estar en las mejores condiciones físicas y mentales si desea gestar. El profesional de la salud encargado del control prenatal necesita del apoyo de un nutricionista y/o endocrinólogo. Se debe tener en cuenta que las mujeres obesas pueden tener más dificultades en el parto, por lo que requieren de infraestructura y manejo especiales, por médicos especializados. En esta revisión se considera los problemas de salud relacionados en la madre y el hijo.
Palabras clave. Obesidad; Gestación; Morbilidad Materna; Morbilidad Perinatal.
Abstract
Obesity would be the most common health problem for women of reproductive age. Pregnancies complicated with obesity are associated with gestational diabetes, preeclampsia, preterm birth, instrumental delivery and cesarean section, infections and postpartum hemorrhage. And the baby is at higher risk of congenital malformations, macrosomia, shoulder dystocia, and fetal death. The implications related to the management of obesity in pregnancy are not well understood due to lack of evidence-based management options. The management of obesity should start before the woman gets pregnant, following the rule that a woman should be in the best physical and mental conditions if she wants to have a baby. The health provider in charge of the prenatal care needs the support of a dietitian or an endocrinologist. Obese women are more likely tohave difficulties during labor and delivery and require both special infrastructure and care by specialized physicians. Future health problems of mother and baby are considered in this review.
Keywords: Obesity; Pregnancy; Morbidity, Maternal; Morbidity, Perinatal.
INTRODUCCIÓN
La obesidad sería el problema de salud más común en las mujeres en edad re-productiva (1). La obesidad es una enfermedad crónica heterogénea en la que múltiples factores interactúan para producir un estado de balance energético positivo, que lleva al aumento en el peso corporal. Para comprender la complejidad de esta enfermedad, se debe conocer que existen diversos determinantes biológicos, ambientales y de comportamiento. Entre los principales factores biológicos están los genéticos, el eje cerebro-intestinal, determinantes prenatales, embarazo, menopausia, condiciones neuroendocrinas, medicamentos, discapacidad física, microbioma intestinal y virus. La propensión a desarrollar obesidad por uno o más de estos elementos se ve agravada por las influencias ambientales y de comportamiento. Los factores ambientales incluyen la abundancia de alimentos, entorno, estatus socioeconómico, cultura, prejuicios sociales y contaminantes químicos ambientales. Los factores conductuales consisten en la ingesta excesiva de calorías, patrones de comidas, sedentarismo, sueño insuficiente y fumar (2).
EPIDEMIOLOGÍA DE LA OBESIDAD EN LA GESTANTE
En un artículo reciente (3) se recordaba que la prevalencia de la obesidad es alta en los Estados Unidos de Norte América – EE UU (4) y Europa (5) y está aumentando prácticamente en todos los países. En los EE UU, más de 36,5% de los adultos tiene obesidad (6); la obesidad en la edad re-productiva afecta a 31,8% de las mujeres entre 20 y 39 años de edad, y aumenta a 58,5% cuando se combina sobrepeso y obesidad (1). De interés, la obesidad en dicho país afecta más al hombre de color o de origen hispánico con mejor condición económica, mientras es menor en mujeres con mejor condición económica y mejor educación. Mientras tanto, en el Reino Unido, el análisis de la Encuesta en Salud de Inglaterra halla que entre 2011 y 2013 la proporción de individuos con sobrepeso u obesos fue 76,8% para los hombres y 63,4% para las mujeres (7).
En el Perú, más de 63% de la población de 30 a 59 años sufre de sobrepeso y obesidad (8). En la altura, la prevalencia de obesidad varía entre 9% (9) y 18% (10). Se ha observado la prevalencia de sobrepeso de 36,3% a <1 000 metros sobre el nivel del mar y 25,3% a >3 000 msnm, y la de obesidad, 17,5% y 8,5% para los mismos niveles; es decir, el sobrepeso y la obesidad tienden a disminuir conforme aumenta la altitud (11).
Se considera que la tasa de sobrepeso y obesidad en la gestante en los EE UU es aproximadamente 40% (12). En un estudio de 46 688 gestantes, 1 221 (2,6%) tuvieron un IMC >30, y estas últimas en los siguientes 10 años -y en menor tiempo- mostraron mayores tasas de eventos cardiovasculares y hospitalizaciones por dicho problema (13).
En el Reino Unido se dice que, de las muertes maternas por causas directas o indirectas entre 2003 y 2005 (Confidential Enquiries into Maternal Deaths in the United Kingdom), más de la mitad tenía sobrepeso u obesidad. Recuerdan que la obesidad aumenta el riesgo de complicaciones obstétricas en la etapa prenatal, durante el parto y en el puerperio; además, contribuye a que existan dificultades técnicas durante la evaluación del feto (14 ). En otro estudio proveniente de Suecia sobre los efectos del IMC en 26 561 madres y el riesgo de sobrepeso y obesidad en sus 26 561 hijas, la tasa de obesidad aumentó 4 veces, de 3,1% en las gestantes entre 1982 y 1988 a 12,3% en sus hijas cuando estas gestaron entre 2000 y 2008 (p < 0,0001). A mayor IMC materno, mayor el riesgo de sobrepeso y/u obesidad en las hijas (15).
En el Perú, la prevalencia de sobrepeso en adolescentes de 15 a 19 años de edad en 2015 fue 20,5% y la de obesidad 5,1% (aumentó de 19,1% y 3,4%, respectivamente, en el año 2011); 13,6% ya tenían al menos un hijo (16). Las mujeres que viven en áreas con altas tasas de anemia y desnutrición y que se embarazan durante la adolescencia son más propensas a morir o sufrir complicaciones durante el embarazo y el parto; asimismo, las adolescentes con sobrepeso aumentan el riesgo de problemas neonatales y perinatales (17). En la ENDES 2015, el sobrepeso y la obesidad en las mujeres en edad fértil representaron 37,5% y 20,9%, respectivamente, porcentajes superiores al año 2011, cuando fueron 35,3% y 17,0%, en cada caso. Los mayores porcentajes de sobrepeso se presentaron en las mujeres de 30 a 39 años de edad (44,6%), y en el caso de la obesidad fueron las mujeres de 40 a 49 años de edad (33,3%) (16). El grupo de mujeres sin educación tuvo el mayor porcentaje de sobrepeso (42,7%) y, en el caso de la obesidad, las mujeres con solo educación primaria (26,9%). La anemia afectó en mayor proporción a las mujeres embarazadas (28,0%).
Se ha evaluado el estado nutricional materno pregestacional y la ganancia de peso durante el embarazo en los hogares peruanos entre 2009 y 2010. La muestra de 22 640 viviendas incluyó 552 gestantes; 1,4% de las gestantes iniciaron el embarazo con peso bajo, 34,9% con peso normal, 47% con sobrepeso y 16,8% con obesidad. Durante el embarazo, 59,1% de las gestantes tuvieron ganancia de peso insuficiente, 20% adecuada y 20,9% excesiva (18). En otro estudio realizado el año 2011, en 283 041 gestaciones únicas y 2 793 gestaciones múltiples los hallazgos fueron similares. Se halló que el peso promedio de las gestantes fue 55,6 kg, talla promedio 151,6 cm, índice de masa corporal (IMC) pregestacional 24,2. San Martín, Tumbes y Ucayali presentaron la mayor prevalencia de peso bajo, y Puno, Huancavelica y Moquegua el mayor sobrepeso (19).
RELACIÓN DE LA OBESIDAD CON OTRAS ENFERMEDADES
La obesidad se asocia con menor fertilidad y mayor tiempo para concebir, y los embarazos complicados con obesidad se relacionan con la diabetes gestacional, preeclampsia, parto pretérmino, partos instrumentados o cesáreas, infecciones y hemorragia posparto; además, existe mayor riesgo de malformaciones congénitas en sus hijos, fetos grandes, distocia de hombros y muerte fetal (20). También las placentas son más gruesas y hay menos eficiencia en el flujo vascular, en comparación con la placenta de la gestante sin obesidad (21). Además, las mujeres obesas tienen mayor riesgo de retención del peso en el posparto y complicaciones en el siguiente embarazo (20).
La obesidad se relaciona con la enfermedad cardiovascular, infarto cerebral, diabetes tipo 2 y ciertos tipos de cáncer; muchas de estas entidades clínicas son prevenibles (6). También, la obesidad materna se asocia con mayor riesgo de muerte prematura y enfermedad cardiovascular (22). Por ello, la gestación es un buen momento en que la acuciosidad del ginecoobstetra determinará si la gestante es propensa a alguna de estas enfermedades por línea hereditaria o si ya presenta marcadores pronósticos de estos problemas clínicos. Las parturientas obesas se pueden beneficiar de un tamizaje de riesgo cardiovascular para detectarlo tempranamente y hacer prevención secundaria de morbilidad cardiovascular (23). La resistencia a la insulina está implicada en la patogénesis de la enfermedad cardiaca isquémica, diabetes mellitus tipo 2 e hipertensión esencial, las que si concurren con obesidad, se les denomina síndrome metabólico. El embarazo normalmente se relaciona con resistencia a la insulina progresiva desde el segundo trimestre, pareciéndose en el tercer trimestre a la resistencia a la insulina de la diabetes mellitus tipo 2 (DM2) (24). En el Perú, la diabetes mellitus afecta a 7% de la población y el tipo 2 es responsable de 96,8% de las visitas de pacientes ambulatorios con DM. Por otro lado, la diabetes gestacional afecta a 16% de los embarazos. Es oportuno conocer que las prevalencias de sobrepeso, obesidad y síndrome metabólico en adultos son 34,7%, 17,5% y 25%, respectivamente, siendo el síndrome metabólico mayor en las mujeres y los ancianos y en las localidades urbanas y de poca altura (25).
La diabetes mellitus gestacional (D >MG) se define como cualquier grado de intolerancia a la glucosa que es reconocida o identificada por primera vez en el embarazo. Esta DMG se asocia a consecuencias adversas en las mujeres y sus bebes, en el corto y largo alcance. La DMG está aumentando su prevalencia en el mundo, y se debe considerar estrategias como la dieta y el ejercicio para prevenirla. Sin embargo, en un estudio que incluyó 123 ensayos controlados aleatorios y 4 983 mujeres y sus bebés, no se halló una evidencia clara de que estas intervenciones pudieran disminuir la DMG (26). Tampoco se encontró beneficio en una revisión Cochrane en dos estudios elegibles que utilizaron diferentes tipos de consejo dietético en 429 mujeres con DMG y sus 436 bebes (27).
PESO DURANTE EL EMBARAZO
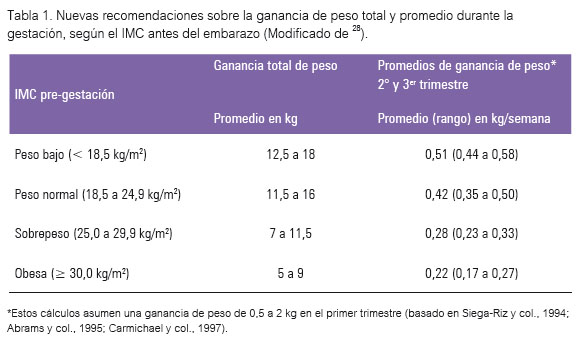
El embarazo es un estado de modificaciones fisiológicas causadas por la gestación y la lactancia y por el intenso crecimiento y desarrollo del feto. La ganancia de peso total actualmente recomendada durante el embarazo y de acuerdo al IMC antes del embarazo, se muestra en la tabla 1; se sugiere que sea 11 a 19 kg en el embarazo gemelar (28).
Las mujeres embarazadas suelen ganar ~ 1 a 2 kg en el primer trimestre. Según los nuevos valores recomendados, las mujeres de peso normal deben aumentar ~0,4 kg por semana en el segundo y tercer trimestres del embarazo. Las mujeres con peso bajo deben ganar un poco más (~0,5 kg por semana) y las mujeres con sobrepeso un poco menos (~0,3 kg por semana). Las mujeres obesas deben ganar ~0,2 kg por semana (tabla 1).
PROBLEMAS CON EL CÁLCULO DEL IMC DURANTE LA GESTACIÓN
La obesidad se define como la acumulación excesiva de tejido adiposo. La clasificación de la obesidad se deriva del cálculo del índice de masa corporal (IMC), que se define como el peso en kilogramos dividido por la talla en metros al cuadrado (kg/m2). Partiendo de esta definición, la Organización Mundial de la Salud (OMS) clasifica la obesidad en seis categorías, por todos conocidas: peso bajo (IMC menos de 18,5), peso normal (18,5 a 24,9), sobrepeso (25,0 a 29,9), obesidad clase I (30,0 a 34,9), obesidad clase II (30 a 34,9) y obesidad clase III (IMC 40 o más). Sin embargo, se ha publicado recientemente un artículo que advierte tener cuidado con la clasificación de obesidad de acuerdo al IMC. Los autores concluyeron que utilizando las categorías de IMC como el indicador principal de salud, un estimado de 74.936.678 adultos de EE UU estarían siendo clasificados erróneamente como ‘cardiometabólicamente no saludables’ o ‘cardiometabólicamente saludables’ (29).
Por lo anterior, se ha propuesto buscar métodos alternativos para determinar los rangos saludables de peso. El cálculo del IMC no toma en cuenta la proporción de hueso, músculos y grasa de la persona. Así, una persona con tono muscular excepcional y poca grasa tendrá un IMC más alto al compararlo con alguien que tiene mayor cantidad de grasa y menor tono muscular. Esto puede ocurrir con los deportistas. Existen otros métodos, aparte del IMC, que pueden medir el peso y salud, como los calibradores de pliegue de piel y la cinta métrica para medir la circunferencia de la cintura, que debe ser menor a la mitad de su talla (30).
Sin embargo, las modificaciones físicas en la gestante alterarían todas estas mediciones, por lo que se sigue utilizando el IMC pregestacional como base para el cálculo de la ganancia de peso que va teniendo la gestante y las indicaciones sobre nutrición y ejercicio.
CONTROL PRENATAL
Un control óptimo de la obesidad debería empezar antes de la concepción. Las mujeres obesas que logran disminuir aunque sea un poco de su peso antes del embarazo pueden tener mejores resultados obstétricos, y se debe promover perder peso, modificar la dieta, ejercicio y cambio de conducta durante la gestación. No se recomienda indicar medicamentos para el control del peso en el momento de la concepción o en el embarazo, por seguridad y posibles adversos efectos (1).
No se ha encontrado que exista un cuidado prenatal menos adecuado en la gestante obesa que en la no obesa (31). Sin embargo, el cuidado prenatal debe acompañarse de medidas de nutrición y ejercicio que detallaremos más adelante.
De importancia para los ginecoobstetras y ecografistas, las mujeres con IMC pregrávido mayor de 25 muestran tendencia de un índice anormal de pulsatilidad de la arteria uterina entre las 28 y 34 semanas, lo que aumenta el riesgo de resultados adversos del embarazo, como parto pretérmino, diabetes gestacional e hipertensión inducida por la gestación (32).
LA ALIMENTACIÓN DURANTE LA GESTACIÓN
El Perú sufre una doble carga de malnutrición, con altas tasas de retraso del crecimiento entre los niños menores de 5 años de edad, y de sobrepeso y obesidad en mujeres de edad reproductiva (33).
Existen varios problemas de la alimentación en la mujer embarazada, lo que dependerá de su condición socioeconómica, lugar de residencia, educación, región urbana o rural, edad. Un estudio mediante encuestas en adolescentes de 14 a 17 años en un área periurbana de Lima buscó los factores que influenciaban sus hábitos de comer. Halló que dichos factores fueron los recursos económicos para comprar alimentos, la imagen corporal, conocimientos sobre alimentos individuales, consejería familiar, menús familiares, disponibilidad de alimentos en los colegios –generalmente altos en calorías y pobres en nutrientes- y las redes sociales (34).
Otro estudio buscó la asociación entre las recomendaciones del Instituto de Medicina (IOM, por sus siglas en inglés) y resultados adversos de acuerdo del IMC pregestacional, en 570 672 mujeres de 18 a 40 años, con embarazos únicos: 41,6% de las mujeres comenzó el embarazo con sobrepeso y obesidad y 51,2% ganó peso excesivamente durante el embarazo. La proporción de bebes grande para la edad gestacional (GEG) fue mayor entre las mujeres obesas y aumentó conforme fue la ganancia del peso. El peso bajo del recién nacido para la edad gestacional (PEG) fue menos frecuente en las mujeres obesas (35). Al revisar los efectos de la educación durante la gestación para aumentar la ingesta de energía y proteínas, pareció ser efectiva en reducir el riesgo de parto pretérmino, peso bajo al nacer, aumento del perímetro cefálico, aumento del peso al nacer en las mujeres desnutridas y aumento en la ingesta de proteínas. La suplementación proteico-energética equilibrada parece mejorar el crecimiento fetal y puede reducir el riesgo de muerte fetal y de recién nacidos pequeños para la edad gestacional. Mientras tanto, la suplementación muy alta de proteínas podría ser dañina para el feto (36).
EL EJERCICIO DURANTE LA GESTACIÓN
El ejercicio cardiovascular entre las 9 y 38 semanas de gestación puede ser una manera eficaz para que las gestantes obesas reduzcan su riesgo de preeclampsia y diabetes mellitus gestacional. Se calcula que por cada millón de tales mujeres, habría 74 824 menos casos de preeclampsia, 109 980 menos casos de diabetes gestacional, 14 136 menos partos pretérmino. También disminuiría la tasa de mortalidad materna de 90 a 70 y la de mortalidad neonatal de 1 932 a 1 795 (37). La intervención señalada fue además costo-efectiva, pues disminuyó los costos totales y llevó a mejores resultados. Las mujeres que no son obesas pueden beneficiarse también. Los investigadores aplicaron su modelo a mujeres con IMC normal de 18,5 a 24,9 y encontraron resultados similares a los de aquellas que realizaron ejercicios.
Como la obesidad en el embarazo se asocia con macrosomía fetal, masa grasa neonatal aumentada y mayor riesgo de obesidad y en su salud metabólica en la niñez y que perdura hasta la adultez, una prueba piloto del Ensayo sobre Mejor Alimentación y Actividad en el Embarazo (UPBEAT) del Reino Unido evaluó la asociación entre la actividad física en las gestantes obesas y los resultados de la gestación. El estudio no detectó diferencias en la actividad física entre las mujeres asignadas al azar a los brazos de intervención y control de la prueba piloto. La actividad física de intensidad leve fue menor desde temprano en el embarazo en las mujeres que dieron a luz a recién nacidos macrosómicos. Y el tiempo de sedentarismo materno a las 35-36 semanas se asoció positivamente, y la actividad física moderada inversamente, con la circunferencia abdominal neonatal(38). Y aunque se ha observado en 70 515 gestantes noruegas disminución del peso placentario cuando se realiza ejercicio durante el embarazo, la diferencia entre aquellas que no hicieron ejercicio y las que lo practicaron alrededor de 6 veces por semana fue pequeña y podría no tener implicancias clínicas(39).
Al revisar 65 ensayos controlados aleatorios, de los cuales 49 incluían 11 444 mujeres con información para un mataanálisis cuantitativo, el ejercicio y la dieta, o ambos, realizados durante el embarazo pudieron disminuir el riesgo de ganancia de peso gestacional excesivo (PGE), así como redujo el riesgo de cesárea, macrosomía y morbilidad respiratoria neonatal, especialmente en aquellas gestantes con riesgo. También disminuyó la hipertensión materna (40). Hay que tener presente que estos estudios fueron realizados en países desarrollados.
MANEJO DE LA GESTANTE OBESA. RECOMENDACIONES DE ACOG
Existe poca información sobre el manejo de la obesidad en la gestante (41). Las guías del Instituto para la Salud y Excelencia de la Atención del Reino Unido y el Colegio Americano de Obstetras y Ginecólogos (ACOG, por sus siglas en inglés) recomiendan que las gestantes sigan una dieta saludable, y que realicen por lo menos media hora de actividad física moderada diaria durante el embarazo. Sin embargo, las guías no consideran la consulta con un nutricionista, limitar el peso gestacional y la atención del parto (42).
Conociéndose los problemas durante el embarazo para la madre obesa y su descendencia, así como las repercusiones a largo plazo, se debería tratar que las futuras madres obesas bajen de peso antes de concebir, así como minimizar la ganancia de peso durante la gestación(43,44).
Las mujeres obesas requieren una atención prenatal y manejo del parto y el puerperio que difieren de la gestante con peso apropiado. Así, entre otros, las mujeres obesas tienen más riesgo de ser sometidas a inducción del parto y de intervenciones obstétricas en el parto, especialmente la realización de cesáreas(45). También la gestante obesa requiere de comodidades especiales durante el trabajo de parto y parto que no siempre se encuentran en los centros de atención de parto públicos y privados.
Por ello aparecieron recientemente las recomendaciones del Colegio Americano de Obstetras y Ginecólogos sobre la gestante obesa (1), que resumiremos a continuación.
Las siguientes recomendaciones se basan en evidencia científica buena y consistente (nivel A):
-
El cálculo del índice de masa corporal en la primera visita prenatal permitirá sugerir la dieta y el ejercicio de acuerdo a las recomendaciones del Instituto de Medicina (IOM) sobre la ganancia de peso durante el embarazo.
-
Los drenes subcutáneos aumentan el riesgo de complicaciones de la herida después de una cesárea y no deben ser utilizados de manera rutinaria.
-
Las intervenciones conductuales con dieta y ejercicio pueden lograr reducir el peso después del parto, mejor que el ejercicio solo.
Las siguientes recomendaciones se basan en evidencias científicas limitadas o inconsistentes (nivel B):
-
Las mujeres obesas que disminuyen aunque sea algo de su peso antes del embarazo pueden tener mejores resultados obstétricos.
-
Se debe permitir una primera etapa más larga del trabajo de parto en las mujeres obesas antes de realizar una cesárea por detención del trabajo de parto.
-
Se recomienda la tromboprofilaxis mecánica antes del parto por cesárea, si fuera posible, así como después de la cesárea.
-
Después de una cesárea, la dosis para profilaxis del tromboembolismo venoso basada en el peso puede ser más eficaz que la estrategia de dosificación estratificada por IMC en las mujeres obesas de clase III.
-
La pérdida de peso entre embarazos en las mujeres obesas puede disminuir el riesgo de un recién nacido grande para la edad gestacional en un embarazo posterior.
Las siguientes recomendaciones se basan fundamentalmente en consensos y la opinión de expertos (nivel C):
-
Se debe informar a las mujeres obesas sobre las limitaciones de la ecografía en la identificación de anomalías estructurales en el feto.
-
Se debe considerar la consulta con el servicio de anestesia en las gestantes obesas con apnea obstructiva del sueño porque tienen mayor riesgo de hipoxemia, hipercapnia y muerte súbita.
-
El estudio de la intolerancia a la glucosa temprano en el embarazo (diabetes gestacional o diabetes manifiesta) debe basarse en los factores de riesgo, incluyendo el IMC materno de 30 o más, alteración conocida del metabolismo de la glucosa, o diabetes gestacional previa.
-
Aunque las tasas de mortalidad neonatal son mayores en las grávidas obesas, no existe evidencia que demuestre una clara mejora en los resultados del embarazo con la vigilancia anteparto, y no puede recomendarse o estar en contra de la vigilancia fetal prenatal de rutina en las gestantes obesas.
ANTICONCEPCIÓN
En general, no se ha encontrado asociación entre mayor IMC y peso y la efectividad en el uso de anticonceptivos hormonales, lo que tampoco ha ocurrido con el acetato de medroxiprogesterona de depósito (sc), DIU con levonorgestrel e implantes con levonorgestrel y etonorgestrel (46).
PREVENCIÓN
Se reconoce que la prevención de la obesidad en mujeres en edad reproductiva es muy importante para su salud y la salud de su descendencia. Las intervenciones de control de peso, incluyendo el tratamiento farmacológico en las mujeres embarazadas que son obesas o con sobrepeso no han tenido suficiente impacto sobre los resultados del embarazo y el parto, lo que sugiere que el foco de intervención debe ser en los períodos preconcepcional o posparto.
Se necesita más investigación sobre los efectos a largo plazo de las intervenciones en la nutrición y el estilo de vida antes de la concepción. Para mejorar la salud preconcepcional, es necesario un enfoque integral, incluyendo la prevención del embarazo, su planificación y preparación a cargo del sector de atención primaria de la salud, y la adopción de un enfoque ecológico para la reducción del riesgo por influencias personales, sociales y culturales. El crear conciencia de la importancia de una buena salud en el período previo al embarazo requerirá de un nuevo movimiento social, tanto desde la comunidad como de iniciativas políticas. Las intervenciones para reducir o prevenir la obesidad antes de la concepción y durante el embarazo podrían contribuir sustancialmente al logro de los Objetivos de Desarrollo Sostenible global, en términos de salud, bienestar, productividad y equidad en las generaciones actuales y futuras (47).
FUTURO DE LA MADRE Y EL NIÑO
La obesidad materna en el embarazo se asocia con mayor riesgo de muerte prematura y enfermedad cardiovascular, por lo que la gestación y el inicio del posparto representan una oportunidad para intervenciones de manera de identificar la obesidad y reducir sus consecuencias adversas (48). La resistencia a la insulina periférica materna y una mayor inflamación son dos características de los embarazos complicados por obesidad materna y diabetes gestacional (GDM) preexistentes. Existe evidencia de que la activación de las vías de señalización del receptor tipo peaje (toll-like receptor, TLR) por productos virales tienen rol en la fisiopatología de la diabetes. Un estudio in vitro sugiere que la infección viral puede contribuir a la fisiopatología de los embarazos complicados por obesidad materna y GDM preexistentes (49).
Por otro lado, existe conocimiento de que una microbiota intestinal alterada durante la vida temprana del niño, que puede devenir del modo de parto, la dieta materna, uso de antibióticos, hormonas y/o lactancia, pueden sembrar un microbioma âobesogénicoâ que contribuiría a obesidad temprana en la vida. El microbioma (o microbiota o flora) intestinal es el conjunto de bacterias que vive de manera habitual en el intestino de los seres humanos y de muchos animales. El intestino alberga hasta 1 000 especies bacterianas, que codifican unos 5 millones de genes y realizan muchas de las funciones necesarias para la fisiología y la supervivencia del huésped (50). Se considera que los ~10 trillones de células humanas que tenemos representan < 10% de las células existentes en nuestro cuerpo, siendo el restante ~100 trillones constituido por células de origen microbiano (51). Como consecuencia, nuestros ~20 000 genes humanos se ven opacados por los 2 a 20 millones de genes microbianos existentes, que representan al menos 100 veces más (52). Además, el microbioma intestinal tiene un papel crucial en el eje bidireccional intestinocerebro que integra las actividades del sistema nervioso central (SNC) y el intestino, surgiendo el concepto de eje microbioma-intestino-cerebro (53). Se ha encontrado que el microbioma del tracto gastrointestinal humano actuaría como un âórgano endocrinoâ, cuya composición y funcionalidad puede contribuir al desarrollo de la obesidad, diabetes y la enfermedad cardiovascular (54).
La obesidad materna es determinante en la salud de la descendencia durante la infancia y posterior vida adulta, con mayor incidencia de obesidad, enfermedad coronaria, accidente cerebrovascular, diabetes tipo 2 y asma. La obesidad materna también podría ocasionar un peor rendimiento cognitivo y mayor riesgo de trastornos del desarrollo neurológico en el niño, incluyendo la parálisis cerebral. La evidencia preliminar sugiere posibles implicaciones para las enfermedades inmunes e infecciosas. Todo esto ocurriría por procesos epigenéticos, tales como alteraciones en la metilación del ADN y tal vez por alteraciones en el microbioma intestinal (55).
De acuerdo a la Organización Mundial de la Salud, en el 2011 más de 40 millones de niños menores de 5 años tenían sobrepeso. Los factores ecológicos, la genética y buen estado de los padres y el ambiente intrauterino influyen significativamente en la probabilidad de que la descendencia desarrolle la diátesis dismetabólica consistente en la obesidad. Por ello se debe tener muy en cuenta los efectos del balance energético en las etapas de preconcepción, vida intrauterina y posnatal, en la programación de la transmisión transgeneracional y el desarrollo de enfermedades crónicas más adelante en la vida, en particular la diabesidad y sus comorbilidades (56).
CONCLUYENDO
En resumen, la obesidad de la mujer tiene consecuencias en su salud física y psíquica, incluyendo la diabetes mellitus, la enfermedad cardiovascular y la muerte prematura. La mujer obesa también corre riesgos durante su gestación, el parto y el puerperio, los que deben ser considerados por el profesional de la salud que la atiende durante esta etapa reproductiva, así como es su deber orientarla a un control médico en su vida futura para hallar tempranamente un probable síndrome metabólico y evidencias de compromiso de hipertensión y enfermedad cardiovascular, que permitan al médico prevenir complicaciones más graves. Es recomendable disminuir el sobrepeso y la obesidad en la mujer antes de gestar. Y, debido a la programación fetal, en donde pudiera haber participación del microbioma, los niños nacidos de gestantes obesas pueden tener más complicaciones durante el parto y en el futuro presentar obesidad, síndrome metabólico, hipertensión y riesgo cardiovascular y diabetes mellitus, por razones epigenéticas.
REFERENCIAS BIBLIOGRÁFICAS
1. The American College of Obstetricians and Gynecologists. Practice Bulletin N° 156, December 2015;126(6). http://journals.lww.com/greenjournal/ Citation/2015/12000/Practice_Bulletin_No_156___ Obesity_in_Pregnancy.55.aspx. [ Links ]
2. Kadouh HC, Acosta A. Current paradigms in the etiology of obesity. Techniques Grastrointest endosc. 7 Dec 2016. http://dx.doi.org/10.1016/j. tgie.2016.12.001. [ Links ]
3. Pacheco-Romero J. From the Editor on obesity in pregnancy. Rev Peru Ginecol Obstet. 2016;62(4):347-53. [ Links ]
4. Tsujimoto T, Kajio H, Sugiyama T. Obesity, diabetes, and length of time in the United States: Analysis of National Health and Nutrition Examination Survey 1999 to 2012. Medicine (Baltimore). 2016 Aug;95(35):e4578. doi: 10.1097/ MD.0000000000004578. [ Links ]
5. Bourgeais V, Agafitei L. Almost 1 adult in 6 in the EU is considered obese. European Health Interview Survey. Eurostat news release. 20 October 2016. http://ec.europa.eu/eurostat/documents/2995521/7700898/3- 20102016-BP-EN.pdf/ c26b037b-d5f3-4c05- 89c1-00bf0b98d646. [ Links ]
6. Centers for Disease Control and Prevention. Overweight & obesity. Sept 1, 2016. https://www.cdc.gov/obesity/data/adult.html. [ Links ]
7. Obesity and diabetes in 2017: a new year. Editorial.The Lancet. 7 Jan 2017;389(10064):1. DOI: http://dx.doi.org/10.1016/S0140-6736(17)30004-1. [ Links ]
8. Instituto Nacional de Salud. Así está el Perú 2016: Desnutrición y obesidad en nuestro país. Observatorio de Nutrición y Estudio del Sobrepeso y Obesidad –OBSERVA-T PERÚ. http://www.observateperu.ins.gob.pe/noticias/185asi-esta-el-peru-2016-desnutricion-y-obesidaden-nuestro-pais. [ Links ]
9. Seclén S, Leey J, Villena A, Herrera B, Menacho J,Carrasco A, Vargas R. Prevalencia de obesidad, diabetes mellitus, hipertensión arterial e hipercolesterolemia como factores de riesgo coronario y cerebro vascular en población adulta de la costa,sierra y selva del Perú. Acta Médica Peruana. 1999;17(1):8-12. [ Links ]
10. Segura L, Agusti R, Parodi J. Factores de riesgo de las enfermedades cardiovasculares en el Perú (estudio TORNASOL). Rev Peru Cardiol.2006;XXXII(2):82-128. [ Links ]
11. Pajuelo-Ramírez J, Sánchez-Abanto J, Arbañil-Huamán H. Las enfermedades crónicas no transmisibles en el Perú y su relación con la altitud. Rev Soc Peru Med Interna. 2010;23(2):45-52. [ Links ]
12. Mission JF, Marshall NE, Caughey AB. Pregnancy risks associated with obesity. Obstet Gynecol Clin North Am. 2015 Jun;42(2):335-53. doi: 10.1016/j.ogc.2015.01.008. [ Links ]
13. Yaniv-Salem S, Shoham-Vardi I, Kessous R, Pariente G, Sergienko R, Sheiner E. Obesity in pregnancy: what’s next? Long-term cardiovascular morbidity in a follow-up period of more than a decade. J Matern Fetal Neonatal Med. 2016;29(4):619-23. doi: 10.3109/14767058.2015.1013932.
14. Lim CC, Mahmood T. Obesity in pregnancy. Best Pract Res Clin Obstet Gynaecol. 2015 Apr;29(3):309-19. doi: 10.1016/j.bpobgyn.2014.10.008. [ Links ]
15. Derraik JG, Ahlsson F, Diderholm B, Lundgren M. Obesity rates in two generations of Swedishwomen entering pregnancy, and associated obesity risk among adult daughters. Sci Rep. 2015 Nov 13;5:16692. doi: 10.1038/srep16692. [ Links ]
16. Instituto Nacional de Estadistica e Informatica. Perú Encuesta Demográfica y de Salud Familiar 2015. Lima,Peru. https://www.inei.gob.pe/media/MenuRecursivo/publicaciones_digitales/Est/Lib1356/ [ Links ]
17. Banna JC, Buchthal OV, Delormier T, Creed-Kanashiro HM, Penny ME. Influences on eating: a qualitative study of adolescents in a periurban area in Lima, Peru. BMC Public Health. 2016 Jan 15;16:40. doi: 10.1186/s12889-016-2724-7. [ Links ]
18. Tarqui-Mamani C, Álvarez-Dongo D, Gómez-Guizado G. Estado nutricional y ganancia depeso en gestantes peruanas, 2009-2010. AnFac med.2014;75(2):99-105. doi: http://dx.doi. org/10.15381/anales.v75i2.8381. [ Links ]
19. Munares-García O, Gómez-Guizado G, Sánchez-Abanto J. Deterioro de la calidad ambiental yla salud en el Perú actual. Rev Peru Epidemiol. 2013;17(1):1-9. [ Links ]
20. Poston L, Caleyachetty R, Cnattingius S, Corvalán C, Uauy R, Herring S, Gillman MW. Preconceptional and maternal obesity: epidemiology andhealth consequences. Lancet Diabetes Endocrinol. 2016 Dec;4(12):1025-1036. doi: 10.1016/ S2213-8587(16)30217-0. [ Links ]
21. Kovo M, Zion-Saukhanov E, Schreiber L, Mevorach N, Divon M, Ben-Haroush A, Bar J.The effect of maternal obesity on pregnancyoutcome in correlation with placental pathology. Reprod Sci. 2015 Dec;22(12):1643-8. doi: 10.1177/1933719115592712. [ Links ]
22. Lee KK, Raja EA, Lee AJ, Bhattacharya S, Bhattacharya S, Norman JE, Reynolds RM. Maternalobesity during pregnancy associates with premature mortality and major cardiovascular events in later life. Hypertension. 2015 Nov;66(5):938-44.doi:10.1161/HYPERTENSIONAHA.115.05920. [ Links ]
23. Yaniv-Salem S, Shoham-Vardi I, Kessous R, Pariente G, Sergienko R, Sheiner E. Obesity in pregnancy:what’s next? Long-term cardiovascular morbidity in a follow-up period of more than a decade. JMatern Fetal Neonatal Med. 2016;29(4):619-23.doi: 10.3109/14767058.2015.1013932.
24. Salzer L, Tenenbaum-Gavish K, Hod M. Metabolic disorder of pregnancy (understandingpathophysiology of diabetes and preeclampsia). Best Pract Res Clin Obstet Gynaecol 2015 Apr 16;29(3):328-38. http://dx.doi.org/10.1016/j.bpobgyn.2014.09.008. [ Links ]
2 5. Villena JE. Diabetes mellitus in Peru. Ann Glob Health. 2015 Nov-Dec;81(6):765-75. doi: 10.1016/j.aogh.2015.12.018. [ Links ]
26. Bain E, Crane M, Tieu J, Han S, Crowther CA,Middleton P. Diet and exercise interventions for preventing gestational diabetes mellitus. Cochrane Database Syst Rev. 2015 Apr 12;(4):CD010443. doi: 10.1002/14651858.CD010443.pub2. [ Links ]
27. Han S1, Crowther CA, Middleton P, Heatley E.Different types of dietary advice for women withgestational diabetes mellitus. Cochrane Data-base Syst Rev. 2013 Mar 28;(3):CD009275. doi: 10.1002/14651858.CD009275.pub2. [ Links ]
28. Rasmussen KM, Yaktine AL, editors. Committee to Reexamine IOM Pregnancy Weight Guidelines;Institute of Medicine; National Research Group. Weight gain during pregnancy: reexamining the guidelines. The National Academies Press. DOI 10.17226/12584. file:///C:/Users/Jos%C3%A9%20%20Pacheco/Downloads/241-262.pdf. [ Links ]
29. Tomiyama AJ, Hunger JM, Nguyen-Cuu J, Wells C. Misclassification of cardiometabolic health when using body mass index categories in NHANES 2005-2012.Int J Obes (London). 2016; May;40(5):883-6. doi: 10.1038/ijo.2016.17. [ Links ]
30. Olson S. BMI iS no longer a good indication of healthy weight; here are 6 better ways to measureyour health. Medical daily Feb 9, 2016. http://www.medicaldaily.com/body-mass-index-bmicalculator-healthy-weight-obesity-372852. [ Links ]
31. Zozzaro-Smith PE, Bacak S, Conway C, Park J,Glantz JC, Thornburg LL. Association betweenobesity during pregnancy and the adequacyof prenatal care. Matern Child Health J. 2016Jan;20(1):158-63. doi: 10.1007/s10995-0151815-x. [ Links ]
32. Kim YH, Lee HJ, Shin JE, Lee Y, Shin JC, Park TC, Park IY. The predictive value of the uterine artery pulsatility index during the early third trimester for the occurrence of adverse pregnancy outcomes depending on the maternal obesity. Obes Res ClinPract. 2015 Jul-Aug;9(4):374-81. doi: 10.1016/j. orcp.2014.12.001. [ Links ]
33. Chaparro MP1, Estrada L. Mapping the nutritiontransition in Peru: evidence for decentralized nutrition policies. Rev Panam Salud Publica. 2012 Sep;32(3):241-4. [ Links ]
34. Banna JC, Buchthal OV, Delormier T, Creed-Kanashiro HM, Penny ME. Influences on eating: a qualitative study of adolescents in a periurban area in Lima, Peru. BMC Public Health. 2016 Jan 15;16:40. doi: 10.1186/s12889-016-2724-7. [ Links ]
35. Park S, Sappenfield WM, Bish C, Salihu H, Goodman D, Bensyl DM. Assessment of the Institute of Medicine recommendations for weight gain during pregnancy: Florida, 2004-2007. Matern Child Health J. 2011 Apr;15(3):289-301. doi: 10.1007/s10995-010-0596-5. [ Links ]
36. Ota E, Hori H, Mori R, Tobe-Gai R, Farrar D. Antenatal dietary education and supplementation to increase energy and protein intake. Cochrane Database Syst Rev. 2015 Jun 2;(6):CD000032. doi: 10.1002/14651858.CD000032.pub3. [ Links ]
37. Savitsky LM, Valent A, Burwick R, Marshall N,Caughey AB. 440: Cost-effectiveness of exercise for the prevention of preeclampsia and gestational diabetes in obese women. Am J Obstet Gynecol. Jan 2017;216(1 Suppl):S260-S261. DOI: http:// dx.doi.org/10.1016/j.ajog.2016.11.698. [ Links ]
38. Hayes L, Bell R, Robson S, Poston L; UPBEATConsortium. Association between physical activity in obese pregnant women and pregnancy outcomes: the UPBEAT pilot study. Ann Nutr Metab.2014;64(3-4):239-46. doi: 10.1159/000365027. [ Links ]
39. Hilde G, Eskild A, Owe KM, Bø K, Gjelland EK. Exercise in pregnancy: an association with placental weight? Am J Obstet Gynecol. 2017Feb;216(2):168.e1-168.e9. DOI: http://dx.doi. org/10.1016/j.ajog.2016.10.018. [ Links ]
40. Muktabhant B, Lawrie TA, Lumbiganon P, Laopaiboon M. Diet or exercise, or both, for preventing excessive weight gain in pregnancy. CochraneDatabase Syst Rev. 2015 Jun 15;(6):CD007145. doi: 10.1002/14651858.CD007145.pub3. [ Links ]
41. Kominiarek MA, Chauhan SP. Obesity Before,During, and After Pregnancy: A Review andComparison of Five National Guidelines. Am JPerinatol. 2016 Apr;33(5):433-41. doi: 10.1055/s0035-1567856. [ Links ]
42. Ma RC, Schmidt MI, Tam WH, McIntyre HD, Catalano PM. Clinical management of pregnancy in the obese mother: before conception, duringpregnancy, and post partum. Lancet Diabetes Endocrinol. 2016 Dec;4(12):1037-1049. doi: 10.1016/ S2213-8587(16)30278-9. [ Links ]
43. Marchi J, Berg M, Dencker A, Olander EK, Begley C. Risks associated with obesity in pregnancy,for the mother and baby: a systematic review of reviews. Obes Rev. 2015 Aug;16(8):621-38. doi: 10.1111/obr.12288. [ Links ]
44. Mourtakos SP, Tambalis KD, Panagiotakos DB,Antonogeorgos G, Arnaoutis G, Karteroliotis K, Sidossis LS. Maternal lifestyle characteristics during pregnancy, and the risk of obesity in the offspring: a study of 5,125 children. BMC Pregnancy Childbirth. 2015 Mar 21;15:66. doi: 10.1186/s12884-015-0498-z. [ Links ]
45. Vinturache A, Moledina N, McDonald S, Slater D, Tough S. Pre-pregnancy Body Mass Index (BMI) and delivery outcomes in a Canadian population.BMC Pregnancy Childbirth. 2014 Dec 20;14:422. doi: 10.1186/s12884-014-0422-y. [ Links ]
46. Lopez LM, Bernholc A, Chen M, Grey TW, Otterness C, Westhoff C, Edelman A, Helmerhorst FM. Hormonal contraceptives for contraceptionin overweight or obese women. Cochrane Data-base Syst Rev. 2016 Aug 18;(8):CD008452. doi: 10.1002/14651858.CD008452.pub4. [ Links ]
47. Hanson M, Barker M, Dodd JM, Kumanyika S,Norris S, Steegers E, Stephenson J, Thangaratinam S, Yang H. Interventions to prevent maternal obesity before conception, during pregnancy,and post partum. Lancet Diab Endocrinol. Jan2017;5(1):65-76. DOI: http://dx.doi.org/10.1016/ S2213-8587(16)30108-5. [ Links ]
48. Lee KK, Raja EA, Lee AJ, Bhattacharya S, Bhattacharya S, Norman JE, Reynolds RM. Maternal obesity during pregnancy associates with premature mortality and major cardiovascular events in later life. Hypertension. 2015 Nov;66(5):938-44. doi:10.1161/HYPERTENSIONAHA.115.05920. [ Links ]
49. Lappas M. Double stranded viral RNA inducesinflmmation and insulin resistance in skeletal muscle from pregnant women in vitro. Metabolis. May 2015;64(5):642-53. http://ezproxy.concytec.gob.pe:2075/10.1016/j.metabol.2015.02.002. [ Links ]
50. D’Argenio V1, Salvatore F2. The role of the gut microbiome in the healthy adult status. Clin Chim Acta. 2015 Dec 7;451(Pt A):97-102. doi: 10.1016/j. cca.2015.01.003.
51. Ley RE, Peterson DA, Gordon JI. Ecological and evolutionary forces shaping microbial diversityin the human intestine. Cell. 2006a;124:837–48. 10.1016/j.cell.2006.02.017. [ Links ]
52. Knight R. (1993). Bacterial communities as a theme linking. human, animal and environmental health. Disponible en: http://iom.nationalacademies.org/~/media/87E9D588D5C44B9999E6839D46D298B6.ashx. [ Links ]
53. Wang Y1, Kasper LH2. The role of microbiome in central nervous system disorders. Brain Behav Immun. 2014 May;38:1-12. doi: 10.1016/j. bbi.2013.12.015. [ Links ]
54. Jayasinghe TN, Chiavaroli V, Holland DJ, Cutfield WS, O’Sullivan JM. The new era of treatment for obesity and metabolic disorders: evidence and expectations for gut microbiome transplantation. Front Cell Infect Microbiol. 2016 Feb 19;6:15. doi: 10.3389/fcimb.2016.00015. eCollection 2016.
55. Godfrey KM, Reynolds RM, Prescott SL, NyirendaM, Jaddoe VWV, Eriksson JG, Broekman BFP.Influence of maternal obesity on the long-term health of offspring. Lancet Diab Endocrinol. Jan 2017;5(1):53-64. DOI: http://dx.doi.org/10.1016/ S2213-8587(16)30107-3. [ Links ]
56. Wahlqvist ML, Krawetz SA, Rizzo NS, Dominguez-Bello MG, Szymanski LM, et al. Early-life influenceson obesity: from preconception to adolescence. Ann N Y Acad Sci. 2015 Jul;1347:1-28. doi: 10.1111/nyas.12778. [ Links ]
Conflictos de interés: Ninguno.
Fuente de financiamiento: Propio.
Correspondencia:
José Pacheco-Romero
Recibido: 26 febrero 2017
Aceptado: 15 abril 2017