Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Medicina
Print version ISSN 1025-5583
An. Fac. med. vol.79 no.1 Lima Jan./Mar. 2018
http://dx.doi.org/10.15381/anales.v79i1.14594
ARTÍCULOS ESPECIALES
Reforma en salud: complejidad y límites de la formación de recursos humanos especializados
Health sector reform: complexity and limits of specialized human resources development
Pedro Jesús Mendoza-Arana 1,2
1 Universidad Nacional Mayor de San Marcos, Grupo de Investigación en Sistemas de Salud - SYSTEMIC. Lima-Perú.
2 Académico Asociado, Academia Nacional de Medicina del Perú.
RESUMEN
El presente artículo examina el proceso de Reforma en Salud con un enfoque sistémico, desde la perspectiva de la formación de recursos humanos en salud. Consideramos que se tiene que visibilizar como un espacio necesario de formación de recursos humanos en salud, a los recursos para la generación e implementación de la reforma en salud. Se propone una relación entre los procesos de concepción, implementación y ejecución de las propuestas de reforma, los procesos de desarrollo de los recursos humanos necesarios para las propuestas, y la conformación de núcleos de desarrollo de las mismas. Esta relación se visualiza como una relación circular tripartita, en la cual los avances y frenos de cada uno de estos espacios, determina a su vez dinámicas codireccionales en los otros dos espacios, y por ende, la viabilidad y sentido de la Reforma que se propone, sólo será factible en las áreas en las cuales tiene recursos humanos disponibles.
Palabras clave: Educación Médica; Recursos Humanos; Recursos Humanos en Salud; Reforma de la Atención de Salud (fuente: DeCS BIREME).
ABSTRACT
We explore the Health Sector Reform process form a systemic viewpoint, in particular with a human resources perspective. We consider we have to make visible the human resources space as a key component of health sector reform, not only from a quantitative understanding, such as the need of medical specialists to provide health care, but also as the thinking block in the health system, so the quality, training, knowledge and expertise of these core resources, will be reflected in the quality of health sector reform proposals. Thus, we propose a dynamic flow among inception, implementation and deployment of health reform proposals, human resources development, and proposals development nuclei. This relationship is seen as a circular link, whereby balances and reinforcements in any of the three spaces determines changes in the other two;therefore, the proposed reform, there will be only feasible in áreas where there are available human resources.
Keywords: Medical Education; Human Resources; Healthcare human resources; Health Care Reform (source: MeSH NLM).
INTRODUCCIÓN
El concepto de reforma, en el campo de la salud, conserva aún un significado poderoso. Nos remite a una visión, a una imagen de cambio, de transformación significativa de una realidad que consideramos negativa, hacia una nueva situación que encarne nuestros anhelos.
Sin embargo, poderoso como es el término, es también polisémico, y diferentes actores y sectores entienden la reforma de diversas maneras. Nuestra historia reciente da pie para formas variadas de entender la reforma: desde reformas que han sido así denominadas, y que pocas muestras han dado de cambios, hasta cambios que no se han denominado reformas y que han transformado nuestro sistema de salud, lo que ha llevado a que algunos estudiosos conciban términos como "reforma silenciosa" (1,2) o "reforma permanente" (3).
Toda sociedad tiene un conjunto de recursos cuya finalidad primaria es la conservación o recuperación de la salud de la población. Llamaremos a este conjunto de recursos, el "sistema de salud". Este sistema de salud es un sistema fluido, que va cambiando permanentemente; sin embargo, podemos distinguir algunos momentos de cambio significativo, en sus elementos primordiales: quienes tienen derecho a la atención, cómo se financia esta atención, qué atenciones se brindan, cómo se brinda la atención, y cómo se gestiona la atención brindada. Los "recursos humanos en salud", son el elemento fundamental en la producción de servicios de salud y contribuyen en la ejecución de políticas de salud efectivas (4,5). No se puede emprender ni comprender un proceso de reforma que no tenga como elemento estandarte el componente de recursos humanos.
En el presente artículo planteamos una reflexión sobre la Reforma en Salud, partiendo con una caracterización de qué es la Reforma en Salud y cómo se viene dando en el país, como un proceso político y social, y examinando la complejidad y límites que impone a la reforma el tipo y cantidad de profesionales que tenemos, para tareas evidentes como la atención y la gestión, y una muy sutil pero no por ello menos transcendente: la de los equipos que conciben y desarrollan las propuestas de la reforma, desde lo más general, hasta lo más operativo.
EL PROCESO DE REFORMA
En 1997, se dio, casi inadvertidamente, uno de los hitos de mayor significación en el camino de la Reforma en Salud en el Perú: El Seguro Escolar Gratuito - SEG. Hasta entonces, quienes pensábamos en el sistema de salud lo modelábamos sobre la base del llamado entonces "modelo tetraefector": Ministerio de Salud - MINSA, Instituto Peruano de Seguridad Social - IPSS, Sanidades de las Fuerzas Armadas y Policiales, Sector Privado. Cuatro formas de atención paralelas, prácticamente inconexas entre sí, y en las cuales, el único seguro significativo era el seguro social; en el sector privado había también seguros, pero de baja significación en la atención de salud, si bien en ese momento, ya aprobada la Ley de Modernización de la Seguridad Social, Ley 27490, las Entidades Prestadoras en Salud estaban en proceso de conformación. El MINSA mantenía su modelo de financiar sus propios establecimientos vía presupuesto por partidas.
Con el SEG, apareció en el país la noción de un seguro público, es decir, un seguro en salud en el cual la pertenencia no es por haber aportado, sino por tener derecho al mismo, siendo el tesoro público el que aportaba los recursos. Porque es este el elemento distintivo de un seguro, y no el que se hagan reembolsos, como algunas personas plantearon. Lamentablemente, fue este segundo elemento el más visible, y a nuestro juicio llevó a los principales problemas, actualmente amplificados, del seguro público de salud en el Perú.
Esto nos lleva a una reflexión sobre los recursos humanos vinculados a la reforma. Para llevar a cabo este elemento de reforma, se habría necesitado profesionales formados en economía de la salud y en financiamiento de sistemas de salud, y de preferencia en diversos países, pues las escuelas de economía de la salud norteamericana y europea tienen profundas diferencias. En ese momento, como país no los teníamos, y los escasos profesionales formados en esta área, se encontraban dispersos. Estamos hablando del momento reseñado de manera brillante por Murillo (6), de la expansión inorgánica de postgrados en salud pública, es decir, no había "masa crítica" de profesionales que pudieran proponer y desarrollar un seguro público eficaz y eficiente. Se reclutó a los recursos disponibles y con experiencia en seguros en salud en el Perú, en un momento de reforma económica neoliberal en curso. ¿De dónde iban a venir, si no de los seguros privados?. El resultado fue un seguro con fondos públicos, pero trabajado con normas operativas de un seguro privado: planes diferenciados, prolijos en limitaciones, y relación entre financiador y prestador basada en reembolsos.
Conclusión: La Reforma que se propone, sólo podrá desarrollar las áreas en las cuales tiene masa crítica de recursos humanos, y el sentido de los cambios que proponga dependerá, para sus sesgos o para sus equilibrios, en lo balanceada que pueda estar dicha masa crítica, en cuanto a su formación y experiencia.
Pese a sus limitaciones, el SEG se mantuvo, y se agregó un pequeño experimento: El Seguro Materno Infantil – SMI. Como era lógico, ambos se fusionaron posteriormente, y apareció el Seguro Integral de Salud – SIS. Como era lógico también, el SIS heredó los mecanismos operativos ya desarrollados por el SEG, y los expandió a toda la pirámide poblacional, si bien en poblaciones de extrema pobreza.
Con las limitaciones ya señaladas, el SIS mantenía sin embargo lo más valioso de la propuesta de seguro público: El concepto de que el Estado peruano podía implementar un modelo de aseguramiento público.
El 2009, se dio otro paso significativo en este camino: La Ley Marco del Aseguramiento Universal en Salud – AUS. El concepto esencial aquí: todos los peruanos, todos, podemos ser asegurados. No solo los trabajadores formales, los adinerados, y los pobres extremos: todos. Para lograrlo, se requiere dejar de pensar el seguro público como un seguro para pobres, como una forma de focalización de subsidios. Ahora se requiere pensar en el seguro público como el seguro para todos. Este cambio ha demostrado ser de difícil logro. Las normas y procedimientos se han estructurado no sólo en el papel, sino en el imaginario colectivo del trabajador de salud: la detección de filtraciones es una meta socialmente valorada y recogida periódicamente en los medios de prensa, y la afiliación al SIS, en lugar de tener una lógica de inclusión universal, sigue teniendo como elemento fundamental el SISFOH, Sistema de Focalización de Hogares, instrumento desarrollado para asegurar la adecuada focalización del subsidio público en los programas sociales. Otro aspecto fundamental de la propuesta del AUS fue la especificación del Plan Esencial del Aseguramiento en Salud - PEAS, que indica con precisión en qué categoría de establecimiento se debe atender la patología cubierta por el plan, y de aquí se deriva, con qué recurso humano se debe atender, lo cual a su vez, al engranar con las normas de categorización de establecimientos de salud, da las bases para la estimación normativa del requerimiento de recursos humanos especializados para dar cumplimiento a tales compromisos de política de salud.
En este mismo sentido, existen otros elementos dinamizadores. Uno de los más importantes es el referido a la prioridad creciente en los derechos de la persona como usuaria de servicios, que se refleja en el sistema de reclamaciones que viene operativizando la Superintencia Nacional de Salud - SUSALUD. Este elemento, que se despliega en un creciente número de reclamos y demandas legales, es potenciado por el modelo de reforma basado en aseguramiento, pues incluye ahora como actores a las aseguradoras, que son sujetas también a tales demandas, y concentran esta tensión en los establecimientos de salud. Otro elemento a resaltar es la normatividad del Sistema de Salud y Seguridad del Trabajador, proveniente del Ministerio de Trabajo, que ha generado una demanda de médicos ocupacionales muy por encima de las posibilidades de generación de especialistas, al menos dentro del modelo actual de SINAREME.
LA FORMACIÓN DE MÉDICOS ESPECIALIZADOS
La formación de médicos para campos de ejercicio especializado distintos a la atención del paciente, viene desarrollándose en un espacio escasamente regulado y estudiado. Los estudios referidos a oferta y demanda de médicos en el Perú, sea este generalista o especializado, suelen definir al profesional de su interés en base a sus labores asistenciales, las mismas que a su vez están establecidas en documentos normativos. En contraste, los roles de los profesionales que dedican su vida profesional primordialmente a labores no clínicas, no cuentan con un nivel comparable de detalle. Esto tiene serias implicancias para la formación, regulación y adecuada compensación laboral de este grupo de profesionales (7,8), al punto de ni siquiera tener una estimación de brechas, pues no están explicitadas en ninguna norma empleada como referente (9-12).
En el modelo del Sistema Nacional de Residentado Médico - SINAREME, la formación de especialistas en medicina humana implica el Residentado Médico, proceso formativo a dedicación exclusiva durante tres a cinco años, con una carga de 120 a 200 créditos, es decir, de tres a cinco veces el mínimo requerido por la Ley para un título de Segunda Especialidad, que se suman a los 300 a 340 créditos de una carrera de pregrado de medicina humana en el Perú, es decir, el doble de los 165 créditos que se establecen para una licenciatura profesional. Este modelo busca desarrollar las competencias de los médicos que van a desarrollar labores especializadas de atención al paciente.
Cabría entonces preguntarse si la formación especializada en áreas de la salud colectiva requieren este mismo proceso, o podría darse sin necesidad de un residentado, cumpliendo la exigencia de la Ley Universitaria, de un año o 40 créditos, o un punto mayor, como el requerido por el Programa de Especialización en Epidemiología - PREC, que es de dos años.
En otras palabras, las especialidades en medicina humana podrían diferenciarse mejor en especialidades clínicas, con tres a cinco años de formación, y las especialidades no clínicas, con una exigencia de uno a dos años, dependiendo de los temas, pero otorgando en todos los casos un Título de Segunda Especialidad y un Registro Nacional de Especialidad.
Esta constatación, a nuestro juicio, indica que el mercado de la formación de recursos humanos en salud y el mercado de la fuerza de trabajo en salud, son dos mercados diferentes, cada uno con sus propios determinantes de oferta y demanda, entre los cuales en el país no se han establecido vasos comunicantes eficaces (13).
EL CASO DE LOS MÉDICOS NO ASISTENCIALES
Un elemento que se desprende del presente análisis, es que tenemos que visibilizar como un espacio necesario de formación de recursos humanos en salud, a los recursos para la generación e implementación de la reforma en salud. En los 20 años transcurridos desde la creación del Seguro Escolar Gratuito – SEG, se han desarrollado los postgrados en salud pública en el país, a un nivel que se ha criticado por sus debilidades, pero que, más allá de ello, se ha ido expandiendo a nivel cuantitativo y ha ido permitiendo contar con un número creciente de profesionales con formación en el tema. Por ejemplo, en la página web del Colegio Médico del Perú, al 02 de julio de 2017, se reportan más de 400 médicos con especialidades, maestrías y doctorados en áreas no asistenciales, según se detalla en la Tabla 1, sin contar a los 5912 médicos con Diplomado en Auditoría Médica, espacio cuyo determinante principal es justamente, el modelo de aseguramiento en salud.
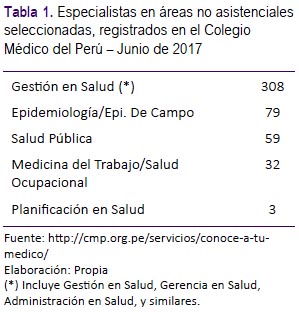
De hecho, la existencia de esta información es un signo de la visibilidad que se va alcanzando por parte de los profesionales que optan por un desarrollo profesional en áreas no vinculadas a la atención directa al paciente, que eran los únicos que registraba el Colegio Médico hasta la apertura de los Registros Nacionales de Diplomatura (RNA), Maestrías (RNM) y Doctorados (RND).
La formación de epidemiólogos nos merece atención especial, pues es por ahora el único caso de formación de especialistas fuera del sistema de Residentado Médico. La formación de segunda especialidad ("especialistas") en epidemiología es desarrollada exclusivamente por el Programa de Especialización en Epidemiología de Campo – PREC, iniciado en el Perú en 1989, como el Programa de Entrenamiento en Epidemiología de Campo – PREEC (14).
Si bien los diplomados en epidemiología, que también existen, son sumamente heterogéneos, hay otros casos, como el Diplomado en Auditoría Médica, que se brinda también en numerosas entidades, pero merced a las normas del Colegio Médico del Perú, se ofrece con una notable similitud en todas ellas.
Una conclusión podría ser entonces, que la formación de perfiles especializados en temas de salud colectiva sí es posible y podría diversificarse, siendo sus requerimientos básicos, por un lado la definición de un perfil de requerimientos como condición para su registro, rol cumplido por el Colegio Médico del Perú para el caso de la auditoría médica, y por otro la existencia de un dinamizador de la demanda, como ha sucedido con la exigencia de auditores por el sistema de aseguramiento, o el de médicos ocupacionales, por la norma correspondiente del Ministerio de Trabajo.
LOS NÚCLEOS DE DESARROLLO DE LOS PROCESOS DE REFORMA
No siempre es factible identificar quién o quiénes, en qué momentos, y con qué base de evidencia desarrollan las propuestas de reforma.
En cuanto a la base de evidencia, es notable el llamado Reporte Beveridge, estudio comisionado por el Parlamento Británico al prestigioso economista William Beveridge, que delineó los elementos fundamentales para la instauración, en 1948, del Sistema Nacional de Salud británico(15).
En el caso peruano, se pueden encontrar estudios importantes de análisis y propuestas, como los trabajados en consultorías generadas por los Proyectos Programa de Fortalecimiento de Servicios de Salud - PFSS, Salud y Nutrición Básica - PSNB, Proyecto 2000, Programa de Apoyo a la Reforma en Salud - PARSALUD y PARSALUD II, del Ministerio de Salud, y por diversos proyectos apoyados por USAID (16). Por supuesto, estas menciones son sólo ejemplos y no constituyen en modo alguno una lista exhaustiva, pues hay muy numerosas referencias que identifican aportes de otras fuentes, ya sea otros proyectos de cooperación internacional, organismos no gubernamentales, universidades, colegios profesionales, y organismos de la sociedad civil, entre otros.
Sin embargo, los documentos de políticas publicados no reconocen la filiación de las ideas, posiblemente en parte por una convicción de la multipaternidad de las ideas, en esta era de la co-creación intelectual permanente a través del internet, y en parte porque el proceso político de generación de consensos para dar viabilidad a las propuestas, se beneficia más con comentarios o menciones generales que con referencias o citas bibliográficas, como los académicos nos empeñamos en mantener. Por ejemplo, en el documento de política de salud del año 2013, si bien se reseña el proceso seguido, y va acompañado de una extensa lista de personas y entidades participantes en los procesos de deliberación de las propuestas, no existe una sección de referencias bibliográficas que permitan identificar las evidencias que sustentaron las mismas previamente a la etapa de generación de consensos (17).
IMPLICANCIAS PARA LA REFORMA EN SALUD
¿Cómo se generan los equipos de recursos humanos que desarrollan las propuestas de mayor envergadura relativas a la reforma en salud en el Perú? Este es un punto ciego en la reforma. De hecho, ninguno de los documentos de reforma hechos públicos, ha examinado o desarrollado este punto. La mirada de los proponentes de las reformas, en sus diversas ediciones, ha estado puesta en la brecha de recursos humanos para las labores asistenciales, y en este aspecto, consideramos que el actual modelo difícilmente va a resolver la brecha cuantitativa de médicos especialistas en medicina clínica que requiere un modelo de reforma basado en seguros.
Sin embargo, el foco de nuestra reflexión está en las especialidades no clínicas, pues resulta siendo un determinante esencial de la capacidad de la autoridad en salud para formular y desplegar los procesos de la reforma. Se requiere profesionales de la salud especializados en Sistemas de Salud, Políticas de Salud, Planificación Sanitaria, Economía de la Salud, Finanzas en Salud, Epidemiología, Salud Ocupacional y Ambiental, Ciencias Sociales Aplicadas a la Salud, Informática Médica, entre otros campos de directa relevancia a la formación de políticas en salud.
La experiencia del proceso seguido por la epidemiología muestra que si bien los procesos de tratar de emitir documentos de tipo perfil sugerido no han sido fructíferos, si lo ha sido establecer requisitos de formación en normas tales como los estándares de acreditación. Precisar, por ejemplo, que se requerirá de una formación específica de nivel de Diplomatura, Maestría o Especialidad, según sea el caso, sería un dinamizador poderoso para que las universidades formularan programas para satisfacer tal requerimiento, y esto podría ser gradualmente expandido a aspectos operativos por ahora ni siquiera mencionados.
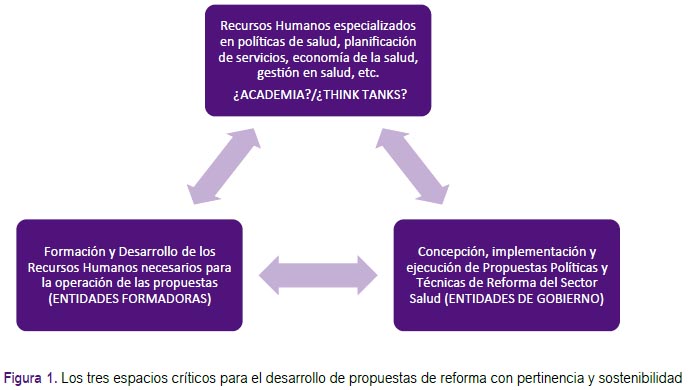
Sin embargo, llegado a este punto, se hace necesaria una mención a la importancia de trabajar los niveles de calidad de estos postgrados, no solamente a través de los mecanismos ya existentes de acreditación universitaria, sino lo más importante, a través de una medición y promoción de la producción científica e investigación en estas áreas, lo cual debe ir conduciendo al desarrollo de los núcleos de pensamiento que maduren las propuestas de reforma en salud en el Perú. Consideramos que, bien orientadas, las actuales normas de registro de investigadores del CONCYTEC, por ejemplo, pueden ser dinamizadores de este tercer espacio. Son estos espacios o núcleos de generación de propuestas basadas en evidencias, los que podrán alimentar y ser alimentados por los espacios de formación de recursos humanos de alto nivel muy especializados, y serán estos dos espacios, a la vez alimentados y alimentadores de los procesos de concepción, implementación y ejecución de las propuestas de reforma, como mostramos en la figura 1.
REFERENCIAS BIBLIOGRÁFICAS
1. Arroyo J. Salud: La Reforma Silenciosa. Políticas Sociales y de Salud en los 90. Lima: Universidad Peruana Cayetano Heredia. 2000. [ Links ]
2. De Paepe P, Echeverría E, Aguilar E, Unger JP. Ecuador's Silent Health Reform. International Journal of Health Services. 2012; 42(2):219-233. [ Links ]
3. Nordgren L. The Healthcare Voucher: Emergence, formation and dissemination. Financial Accountability and Management. 2010; 26(4):443–464. [ Links ]
4. USAID/Perú. The Health Systems Assessment Approach: A How to Manual v2. USAID – Health Systems 20/20. Washington DC: USAID. 2012. [ Links ]
5. Boerma T, Abou-Zahr C, Bos E, Hansen P, Addai E, Low-Beeret D. Monitoring and Evaluation of Health Systems Strenghtening. Geneva: WHO. 2010. Fecha de acceso: 01 de abril de 2018. Disponible en: http://www.who.int/healthinfo/HSS_MandE_framework_Nov_2009.pdf. [ Links ]
6. Murillo JP, Mendoza W, Franco G. ¿Quo Vadis Salud Pública? Discurso y Práctica de la Salud Pública en el Perú y su auge universitario en la década de los 90. An Fac med. 2000; 61(2):146-160. DOI: http://dx.doi.org/10.15381/anales.v61i2.4341. [ Links ]
7. García H et al. La Reforma del Sector Salud y los recursos humanos en salud. An Fac med. 2015; (76):7-26. DOI: http://dx.doi.org/10.15381/anales.v76i1.10966. [ Links ]
8. Castro R. Midiendo la eficiencia de los hospitales públicos en Chile. Expansiva 2007. Consultado el 04/01/16. Disponible en: http://www.expansiva.cl/media/en_foco/documentos/04072007104039.pdf. [ Links ]
9. Balabarca P. Necesidades de Médicos especialistas en EsSalud, Sanidades de las Fuerzas Armadas y Policía Nacional del Peru, Año 2010. En: Necesidad de Médicos Especialistas en establecimientos del Sector Salud. Serie Bibliográfica Recursos Humanos en Salud N° 12. Lima: Ministerio de Salud. 2011.
10. Carrasco V y Vargas A. Análisis actual y prospectivo de la oferta, demanda y necesidad de médicos en el Perú 2005-2011. Lima: Colegio Médico del Perú. 2007.
11. Zevallos L. Necesidades de Médicos especialistas en establecimientos de salud del Ministerio de Salud y Gobiernos Regionales, Año 2010. En: Necesidad de Médicos Especialistas en establecimientos del Sector Salud. Serie Bibliográfica Recursos Humanos en Salud N° 12. Lima: Ministerio de Salud. 2011.
12. Zevallos L, Pastor R, Moscoso B. Oferta y demanda de médicos especialistas en los establecimientos de salud del Ministerio de Salud: Brechas a nivel nacional, por regiones y tipo de especialidad. Rev Per Med Exp Salud Pública. 2011; 28(2):177-85. [ Links ]
13. Mendoza-Arana PJ, Arcaya-Moncada MJ, Delgado-Cruz A. Vías para la articulación de la investigación en educación médica en la Facultad de Medicina de San Fernando con la investigación en recursos humanos en el Perú. An Fac med. 2014; 75(1):49-55.DOI: http://dx.doi.org/10.15381/anales.v75i1.6948. [ Links ]
14. Miranda E, Velasquez A, Espinoza R y Murillo J. Evaluación de los programas de capacitación en epidemiologia de campo 1989-1995 y propuesta de un plan curricular del programa de especialización en epidemiologia – PREE. Informe Final de Consultoría. Lima: Dirección General de Epidemiología. 1999.
15. Beveridge W. Social Insurance and Allied Services. London: His Majesty´s Stationery Office. 1942. [ Links ]
16. USAID/Peru. USAID/Peru Country Development Cooperation Strategy. Lima: USAID/Peru. 2012. [ Links ]
17. MINSA. Lineamientos y Medidas de Reforma del Sector Salud. Lima: Ministerio de Salud. 2013. [ Links ]
Conflictos de interés: El autor declara haber participado en diversas consultorías vinculadas a los procesos de reforma en salud en el país.
Fuentes de financiamiento: El presente artículo incluye resultados del Proyecto 140111211, financiado por la Universidad Nacional Mayor de San Marcos en el año 2014.
Correspondencia:
Pedro Jesús Mendoza Arana
pedro.mendoza.arana@gmail.com
Dirección: Av Grau 755 – Lima 1
Teléfonos: 980-442-538.
Recibido: 3 enero 2018
Aceptado: 1 abril 2018














