Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Anales de la Facultad de Medicina
Print version ISSN 1025-5583
An. Fac. med. vol.79 no.4 Lima Oct./Dec 2018
http://dx.doi.org/10.15381/anales.v79i4.15630
ARTÍCULOS ORIGINALES
Alotrasplante parcial de tráquea con preservación del suministro vascular: estudio experimental con y sin inmunosupresión en modelos animales
Partial transplantation of trachea with preservation of vascular supply: experimental study with and without immunosuppression in animal models
José G. Somocurcio V.1,a, María Valcárcel S.1,b, Alfredo Sotomayor E.1,c, José R. Somocurcio P.1,d, Juana Zavaleta1,e
1 Grupo de Investigación en Cirugía Experimental del Instituto de Cirugía Experimental de la Facultad de Medicina de la Universidad Nacional Mayor de San Marcos (UNMSM). Lima, Perú.
a Cirujano de tórax y cardiovascular, Doctor en medicina. Facultad de Medicina UNMSM. ORCID: 0000-0002-4643-8441.
b Cirujana general, Doctor en medicina. Facultad de Medicina UNMSM. ORCID: 000-0002-9575-0570.
c Cirujano de tórax y cardiovascular, Maestro en medicina. Facultad de Medicina UNMSM.
d Médico patólogo, Maestro en Medicina. Facultad de Medicina UNMSM. ORCID: 000-0002-5198-4113.
e Médico veterinario
RESUMEN
Introducción. La intubación traqueal prolongada puede causar estenosis. En lesiones extensas, se han realizado trasplantes o colocación de prótesis sin buenos resultados. El trasplante evoluciona frecuentemente con necrosis, retraso de la cicatrización, estenosis e isquemia. En este trabajo se realizó el trasplante de un segmento anterior de la pared traqueal, para preservar el suministro vascular del tejido que permita ampliar la luz traqueal y supere los problemas derivados del trasplante completo o de la inserción de prótesis. Objetivo. Evaluar la viabilidad, los cambios histológicos macroscópicos y microscópicos en trasplante alógénico de un parche anterior de tráquea, en dos grupos de conejos, con y sin inmunosupresión. Métodos. Estudio experimental, prospectivo, randomizado y controlado. Se utilizaron 15 conejos de cepas exocriadas. En 5 se realizó autotrasplante para estandarizar la técnica quirúrgica. En 10 se realizó alotrasplante de la pared anterior de la tráquea, a 5 de los cuales se les administró ciclosporina. Se hizo la eutanasia al día 15 del postoperatorio, para estudio macro y microscópico. Resultados. Todos los conejos evolucionaron satisfactoriamente. No hubo diferencia significativa entre los que recibieron inmunosupresión y los que no la recibieron, cuando se evaluó la pérdida del epitelio, tejido de granulación, infiltración linfocitaria y fibroproliferación. Sí hubo oclusión luminal debido a causas inflamatorias. Al evaluar hialinosis vascular, estrechez vascular, endotelitis y linfangiectasias no hubo diferencia significativa, ninguno presentó necrosis tisular. Se encontraron numerosos capilares permeables en el segmento trasplantado y conservación del epitelio. Conclusiones. El trasplante segmentario de pared anterior de tráquea permitió ampliar la luz traqueal con preservación vascular del injerto y buena viabilidad, macro y microscópica. La evolución postquirúrgica fue buena en ambos grupos.
Palabras clave: Trasplante; Tráquea; Conejos; Inmunosupresión.
ABSTRACT
Introduction. Prolonged tracheal intubation can cause stenosis. In extensive lesions, they have performed transplants or prosthesis placement without good results. Transplantation frequently evolves with necrosis, delayed healing, and ischemia. The anterior segment of the tracheal wall was transplanted to preserve the vascular supply of the trachea. Objectives. Verify that the transplant of a previous patch of the trachea, allows to expand the tracheal lumen in its anterior part and overcome the problems derived from the complete transplant or the insertion of prosthesis and evaluate the viability, macroscopic and microscopic changes of the transplant in two groups of rabbits, one of which will receive treatment with immunosuppressants. Methods. Experimental, prospective, randomized and controlled study. We used 15 rabbits of exocriated strains. In 5, autotransplantation was performed to standardize the surgical technique. In 10, an alotransplant of the anterior wall of the trachea was performed, 5 of which were administered ciclosporin. Euthanasia was performed 15 days postoperatively, for macro and microscopic study. Results. All rabbits evolved satisfactorily. There was no significant difference between those who received immunosuppression and those who did not receive it, when loss of epithelium, granulation tissue, lymphocyte infiltration and fibroproliferation was evaluated. If there was luminal occlusion due to inflammatory causes. When evaluating vascular hyalinosis, vascular stricture, endothelitis and lymphangiectasis there was no significant difference. In none was tissue necrosis found. There were numerous permeable capillaries in the transplanted segment and conservation of the epithelium. Conclusions. The segmental transplantation of the anterior wall of the trachea allowed to enlarge the tracheal lumen with vascular preservation of the graft and good viability, macro and microscopic. Postoperative evolution was good in both groups.
Keywords: Transplantation; Trachea; Rabbits; Immunosuppression.
INTRODUCCIÓN
Una complicación frecuente postintubación prolongada es la estenosis traqueal. La resección del segmento estenosado es una alternativa, pero puede ser un problema si este es largo, en cuyo caso al no haber tejido suficiente se tiene que utilizar prótesis o realizar trasplante1,2,3 . Así, se han utilizado prótesis de titanio, polietileno, silicón, marlex y teflón, sin éxito, porque permiten fugas de aire, se colapsan o no permiten movilizar las secreciones bronquiales4.
El trasplante de tráquea se viene realizando en varios centros, pero la necrosis, retraso de la cicatrización, estenosis o malasias por isquemia son causas de fracaso5. El trasplante traqueal se ha dificultado por tres factores: preservación, inmunosupresión y revascularización del injerto, este último porque se suprime el aporte sanguíneo originado por plexos y se altera el proceso de cicatrización. Experimentalmente se ha observado que la máxima longitud traqueal resecable sin complicaciones son 4 cm (4 ó 5 anillos), pero si el trasplante es mayor ocurre necrosis, especialmente de la porción media1,6. Para evitar este problema, experimentalmente, se cubrieron con colgajos de omento; pero no ha funcionado en injertos mayores de 6 cm porque sólo se revascularizaron las líneas de sutura y no la porción media del injerto6. La revascularización directa no ha dado buenos resultados; así, los vasos se obstruyen y el injerto se necrosa3,7. Por otro lado, Yokomise y col. realizaron trasplantes traqueales de segmentos de 10 anillos, pero dividió el injerto en dos segmentos, de tal forma que realizó tres suturas anastomóticas combinadas con omentopexia en las zonas distales y media, con buenos resultados8.
Considerando estos problemas, el presente artículo muestra el trasplante de un segmento de la pared anterior de la tráquea para que el suministro vascular del tejido restante mantenga la vitalidad del segmento trasplantado a través de los vasa vasorum. Así, el objetivo de nuestra investigación fue demostrar que el trasplante de la pared anterior de la tráquea a modo de "parche", permite ampliar la luz traqueal con éxito, evaluando la viabilidad, cambios macroscópicos y microscópicos en dos grupos de conejos, con y sin tratamiento inmunosupresor.
MÉTODOS
Se realizó un estudio experimental, prospectivo, randomizado y controlado. Se utilizó 15 conejos de cepas exocriadas, con peso promedio de 3 kg. A los primeros 5 conejos se les practicó auto-trasplante con la finalidad de estandarizar la técnica. A los 10 conejos restantes se les realizó alotrasplante parcial de tráquea; cinco de ellos recibieron tratamiento con ciclosporina a la dosis de 25 mg/kg/día, escogidos al azar. Todos los animales recibieron profilaxis antibiótica con enrofloxacina 5 mg/kg, en dosis única y tramadol 3 mg/kg. La inducción anestésica se realizó con ketamina 10 mg/kg y xilacina 4 mg/kg endovenosa; y como mantenimiento: ketamina 10 mg/ kg diluido en suero fisiológico al 0,9%. En el postoperatorio se administró como analgésico tramadol 5 mg/kg subcutáneo cada 24 horas.
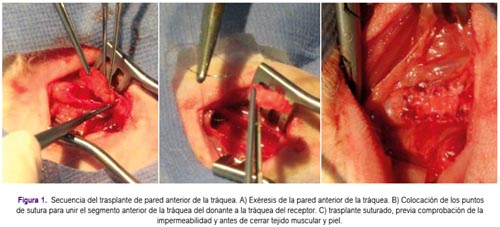
Los animales fueron afeitados a nivel de la región anterior del cuello y colocados en decúbito dorsal y fijados por las extremidades a una mesa quirúrgica de Claude Bernard. Bajo condiciones quirúrgicas de asepsia y antisepsia, se hizo la resección de un segmento de la pared anterior de la tráquea, constituido por 5 anillos traqueales (figura 1A), que fueron trasplantados al conejo receptor mediante puntos separados de polidoxanona 6/0, monofilamento, tal como se aprecia en la figura 1B. La incisión se suturó con puntos separados en un solo plano con nylon 4/0 (figura 1C). Todos los animales toleraron el procedimiento y sobrevivieron. La evolución postoperatoria fue satisfactoria, excepto un conejo que presentó paro respiratorio durante la inducción de la anestesia, por lo que fue descartado del estudio.
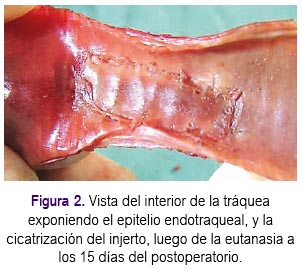
En el día 15 del postoperatorio se realizó la eutanasia para el estudio macroscópico y microscópico del injerto (figura 2). Para este procedimiento se utilizó la solución inyectable T61 para eutanasia en animales, cumpliendo las correspondientes normas vigentes.
En el estudio microscópico se evaluaron las siguientes variables: oclusión luminal, pérdida del epitelio, presencia de tejido de granulación, infiltración linfocítica y fibro-proliferación como indicadores cuantitativos. Asimismo se evaluó: hialinosis vascular, estrechez vascular, endotelitis y linfangiectasia como indicadores cualitativos. Tanto las variables cuantitativas como cualitaticas se evaluaron en relación a la viabilidad del injerto.
Para el análisis estadístico se utilizó la prueba U de Mann-Whitney considerando significativo un valor de p <0,05. Los animales de experimentación fueron tratados de acuerdo a la Ley N°30407 de Protección y Bienestar Animal en el Perú; asimismo, el estudio fue aprobado por el Comité de Ética e Investigación de la Facultad de Medicina de la Universidad Nacional Mayor de San Marcos.
RESULTADOS
Clínicamente todos los animales evolucionaron con normalidad, no observándose dificultad respiratoria, signos obstructivos traqueales, ni evidencia de infección traqueal o de herida operatoria.
Análisis de indicadores cuantitativos
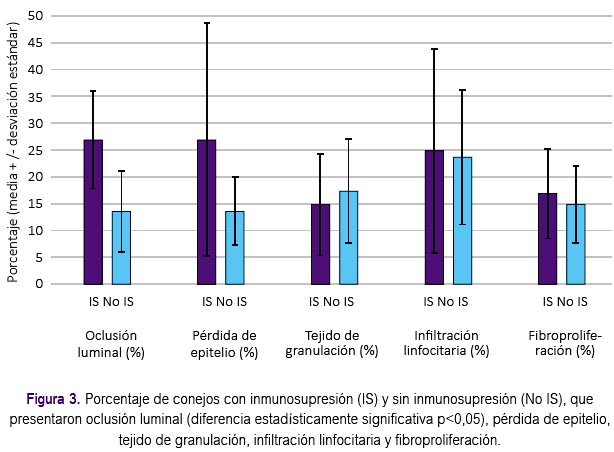
Las variables oclusión luminal, pérdida de epitelio, tejido de granulación, infiltración linfocitaria y fibroproliferación se miden como porcentaje de extensión, por lo tanto, desde el punto estadístico se manejan como variables cuantitativas continuas. Al observar los valores de las medias y desviaciones estándar, se evidenció una distribución asimétrica, y por lo tanto se realizó una prueba no paramétrica para su análisis En este caso se aplicó la prueba U de Mann-Whitney y se consideró significativo un valor p<0,05.
Así, vemos en las figuras 3 y 4 las medias de estas variables según grupo (con inmunosupresión o sin inmunosupresión). Para las variables oclusión luminal y pérdida de epitelio, la media fue mayor en el grupo con inmunosupresión, siendo la diferencia estadísticamente significativa sólo en el caso de la oclusión luminal (p<0,05). Para las otras variables las medias fueron similares entre ambos grupos (figura 3).
Análisis de indicadores cualitativos
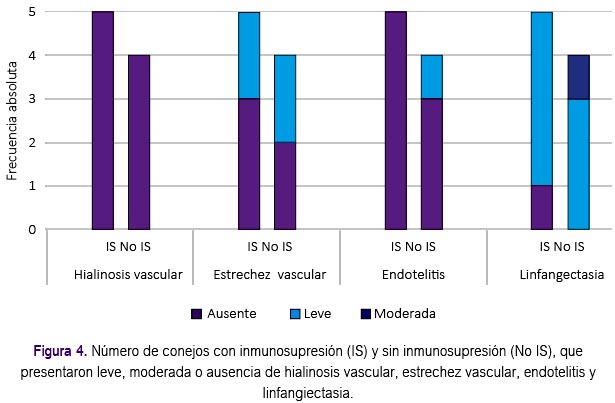
Las variables hialinosis vascular, estrechez vascular, endotelitis y linfangiectasia son variables cualitativas, que se midieron mediante una escala ordinal (ausente, leve, moderada y severa). Puesto que son ordinales, también se aplicó una prueba no paramétrica, siendo también la prueba U de Mann-Whitney la que se empleó y se consideraró significativo un valor p<0,05. Así, en ningún caso se encontró una asociación significativa. En la figura 4 se muestra el compromiso de los indicadores cualitativos de los animales de experimentación.
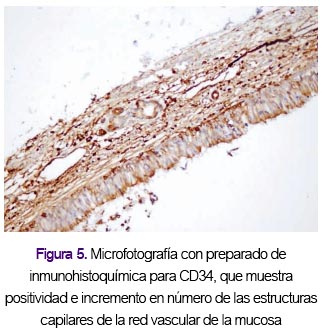
Todos los especímenes del trasplante de tráquea mostraron condiciones histológicas viables en el momento de la toma de muestra. No hubo necrosis en ninguno de los tejidos. Este hallazgo histológico fue corroborado con la presencia de numerosos capilares permeables en el segmento trasplantado según inmunohistoquímica CD34, tal como se muestra en la figura 5.
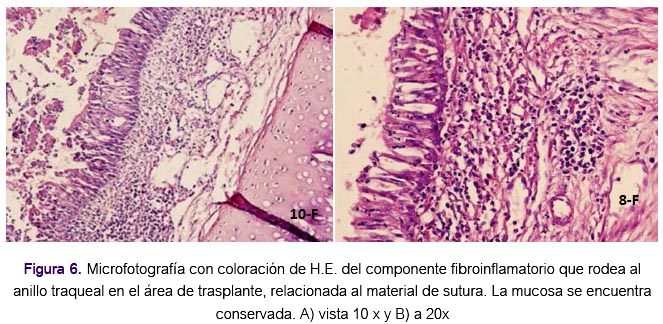
Las características de actividad inmunológica inmediata se expresan en las variables de actividad: oclusión luminal, pérdida de epitelio de cubierta, tejido de granulación y respuesta inflamatoria linfocitaria, endotelitis y linfangiectasia, Los resultados estadísticos no mostraron diferencias significativas de efecto inflamatorio entre ambos grupos, aun teniendo en cuenta la acción de los inmunosupresores que favorecen la sobrevida del injerto (figura 6). Queda demostrado que en ambos grupos, independientemente de la terapia inmunosupresora, existieron niveles aceptables de viabilidad tisular compatibles con la sobrevida de los animales trasplantados.
En cuanto a los criterios histológicos de cronicidad: hialinosis vascular, fibroproliferación y estrechez vascular, tampoco se encontraron diferencias estadísticamente significativas.
DISCUSIÓN
El conejo es un modelo versátil para la investigación del trasplante traqueal. Su tráquea mide en promedio 6,5 cm de largo y 0,5 cm de diámetro. Tienen anillos cartilaginosos conectados por ligamentos en la parte anterior y el músculo traqueal en la parte posterior1,9. La anatomía traqueal de los humanos se le parece mucho. Son filogenéticamente más cercanos a los primates y tienen un fondo genético más diverso que las cepas de roedores endogámicas y exogámicas. Esto hace que el modelo sea una mejor aproximación general a los humanos, imitando la diversidad genética humana con mayor precisión. Otra ventaja es su costo-efectividad comparada con los modelos animales más grandes. Por ello el conejo fue el modelo experimental de elección9.
A diferencia de los trasplantes de órganos sólidos, el suministro de sangre de la tráquea es segmentario; por eso, una transferencia microvascular directa del órgano junto con su propia vasculatura es inviable1. Para resolver este problema, se han utilizado técnicas como revascularización indirecta y pre laminación10, que consisten en la implantación de tejido en un territorio vascular sin manipulación del suministro de sangre; esta construcción con su suministro de sangre se transfiere como un colgajo pediculado11. También se ha utilizado la interposición de omento y revascularización indirecta heterotópica12. Asimismo, los resultados obtenidos para la reconstrucción traqueal experimental con injertos criopreservados son contradictorios por lo que no han sido aplicados en la clínica13.
La condición fundamental para el éxito del trasplante de tráquea es la creación de un nuevo suministro de sangre o la conservación del suministro vascular, sobre el cual se realiza el alotrasplante, como se hizo en el presente estudio. Según Yu Liu y colaboradores2, la antigenicidad de los injertos traqueales aún no está clara; investigaron la posibilidad de realizar un alotrasplante traqueal sin inmunosupresores y concluyeron que es posible utilizando injertos histocompatibles.
Olmos y colaboradores operaron 24 perros, donde trasplantaron 9 anillos de tráquea cervical. Ningún animal concluyó su tiempo de estudio por disnea grave durante la primera semana y todos los injertos desarrollaron fístulas, necrosis, inflamación, vasculitis, hemorragia y destrucción del cartílago6. De igual manera, Kushibe y colaboradores evaluaron la viabilidad del cartílago de aloinjertos traqueales después de criopreservación a largo plazo en ratas, no encontrando diferencias significativas en la viabilidad del cartílago14.
En los últimos años se han probado materiales sintéticos para el reemplazo traqueal en animales de experimentación; sin embargo, este reemplazo de la tráquea con material protésico no era posible debido a la contaminación bacteriana procedente del medio externo. Solamente las prótesis en tejidos mesenquimales potencialmente estériles dieron resultado3.
La tráquea es uno de los pocos órganos que son excepcionalmente difíciles de trasplantar debido a la dificultad técnica para restaurar el suministro de sangre al injerto. Este suministro depende en su totalidad de pequeños vasos sanguíneos, penetrando en la tráquea por entre los anillos cartilaginosos. Se sabe que al extraer un segmento de la tráquea se interrumpe todo el suministro de sangre. De modo tal que la parte extirpada no puede sobrevivir, incluso si fuera colocada de nuevo en la vía aérea de inmediato. Con excepción de algunos casos anecdóticos, poco documentados, realizados sin suministro sanguíneo15 o medicación inmunosupresora3, no se han realizado alotrasplantes traqueales clínicos ortotópicos.
Klepetko y colaboradores publicaron la primera viabilidad conservada documentada de un alotrasplante heterotópicamente revascularizado en el epiplón de un paciente sometido a un trasplante de pulmón del mismo donante4. El trasplante de tráquea no se usó, pero su viabilidad se documentó durante los 60 días siguientes16.
La revascularización debe lograrse mediante el crecimiento de yemas capilares frontales de la fascia (vasos sanguíneos del receptor) que se unen con los de la adventicia (vasos sanguíneos del donante) del segmento traqueal por inosculación, es decir entre el colgajo de tejido blando vascularizado y la adventicia de la tráquea3. Los informes iniciales sobre alotrasplante traqueal con inmunosupresión temporal son preliminares17.
.La revascularización de la capa mucosa, de un segmento traqueal avascular, se realiza a través de los ligamentos intercartilaginosos. Este mismo mecanismo de revascularización del injerto se logra cuando se conserva el suministro vascular que irriga desde la parte posterior de la tráquea y que es la base sobre la cual se sustenta a la técnica utilizada en este estudio.
En la actualidad el trasplante de la tráquea humana sigue siendo un problema técnico no resuelto, porque no se logra obtener un suministro de sangre bien definido, lo que hace que la revascularización directa sea un procedimiento difícil. Solamente se han descrito 2 técnicas experimentales de revascularización directa. El primero, es la utilización de un aloinjerto tirotraqueal en perros, en donde se anastomosaron las arterias tiroideas craneales a las arterias carótidas comunes ipsilaterales, pero sin drenaje venoso. No hubo mayor aceptación, ya que esta técnica contradecía a la experiencia quirúrgica, de que la falta de drenaje venoso resulta finalmente en el infarto del injerto18. El segundo, es el trasplante en bloque de tráquea y tiroides, en cerdos. Su exéresis incluía el arco aórtico, los vasos supra aórticos, la vena cava anterior junto con las yugulares, los vasos subclavios, tiorides y esofago. La revascularización se realizó mediante anastomosis de los grandes vasos arteriales y venosos. Todos los injertos traqueales permanecieron viables pero, debido a la invasividad del procedimiento, no se aplicó en humanos19.
Se ha investigado intensamente la revascularización del injerto traqueal envolviéndolo con tejido viable, especialmente con epiplón y estimulando el crecimiento interno de microvasos. Otros estudios incluyeron el uso de otros tejidos como la fascia torácica12. Nakanishi y colaboradores demostraron que los autoinjertos de más de 4 cm, trasplantados con esta técnica, con frecuencia mostraron isquemia en la porción media y que el suministro de sangre al injerto se deriva de ambos extremos del epiplón envuelto20.
Sobre la base de estos hallazgos, la técnica de "trasplante dividido de la tráquea", informada por Yokomise y colaboradores, en la cual la tráquea trasplantada al ser dividida en su porción media, facilitó el crecimiento de los vasos sanguíneos. No se detectó isquemia o estenosis después de 2 meses de observación8.
El trasplante de tráquea se encuentra hoy en fase experimental. Distintos autores coinciden en la dificultad de revascularización del injerto y la reacción inmunológica del hospedero como los obstáculos principales para su aplicación clínica21. Según nuestros hallazgos, la viabilidad de aloinjertos inmunosuprimidos no fue significativamente mejor que la de los autoinjertos. Sin embargo, se mantuvo la integridad estructural macroscópica y microscópica de los aloinjertos de tráquea trasplantados heterotópicamente con 25 mg/kg/día de ciclosporina. Tal dosis parece adecuada para inmunosupresión mínima7.
Nuestro estudio investigó la factibilidad del trasplante experimental segmentario de tráquea cervical. En el estudio histopatológico de todos los animales se evidenció la mucosa conservada, vasos congestivos y dilatados. En los grupos con y sin inmunosupresión se evidenció infiltración inflamatoria; la estrechez luminal encontrada como significativa puede ser debida parcialmente a protrusión del segmento trasplantado, observada en los cortes histológicos, y al componente inflamatorio consecutivo a la cirugía. Así, concluimos que la técnica operatoria de alotrasplante parcial de la tráquea es un procedimiento factible, con buena evolución posoperatoria y muestra su utilidad en la preservación del suministro vascular; asimismo, el alotrasplante de pared anterior de la tráquea mostró buenos resultados con viabilidad macro y microscópica. Este procedimiento permitió ampliar la luz traqueal, constituyéndose en una posibilidad de solución quirúrgica de la estenosis traqueal, en las cuales la anastomosis termino terminal no fuera posibe debido a su extensión. De igual manera, no se demostró diferencia significativa en la evolución postoperatoria en los modelos experimentales (conejos) sometidos a trasplante parcial de tráquea y ciclosporina.
AGRADECIMIENTO
Al Dr. César Arturo Gutiérrez Villafuerte, docente del Departamento Académico de Medicina Preventiva y Salud Publica de la Facultad de Medicina de la UNMSM por la asesoría estadística de los resultados presentados.
REFERENCIAS BIBLIOGRÁFICAS
1. Hondt MD, Vanaudenaerde BM, Delaere P, Vranckx JJ. Twenty years of experience with the rabbit model, a versatile model for tracheal transplantation research. Plast Aesthet Res. 2016;3:223-30. DOI: 10.20517/2347-9264.2015.117. [ Links ]
2. Liu Y, Nakamura T, Shimizu Y, Ueda H, Yoshitani M, Toba T, Fukuda S. Tracheal allotransplantationin beagle dogs without immunossuppressants. AnnThorac Surg. 2001;72(4):1190-4. [ Links ]
3. Delaere P, Raemdonck DV. Tracheal Replacement.J Thorac Dis. 2016;8(Suppl 2):S186-S196. DOI: 10.3978/j.issn.2072-1439.2016.01.85. [ Links ]
4. Klepetko W, Marta GM, Wisser W, Melis E,Kocher A, Seebacher G, et. al. Heterotopic tracheal transplantation with omentum wrapping inthe abdominal position preserves functional and structural integrity of a human tracheal allograft. J Thorac Cardiovasc Surg. 2004;127(3):862-7. DOI: 10.1016/j.jtcvs.2003.07.050. [ Links ]
5. Akaki-Caballero M, Mar-Yañez OG. Estudio experimental entre traqueoplastía slide vs término-terminal en modelo animal. An Orl Mex. 2015;60: 158-168. [ Links ]
6. Olmos-Zuñiga JR, Egúiza-Rubí V, Jasso-VictoriaR, Sotres-Vega A, Gaxiola-Gaxiola M, Santibáñez-Salgado JA, et. al. Trasplante experimental detráquea cervical combinado con la aplicación de factor de crecimiento de fibroblastos. Rev. Inst. Nal. Enf. Resp. Mex. 2006;19(3):172-179. [ Links ]
7. Davies OG, Edmiston JM, McCorkle HJ. The repairof experimental tracheal defects with fresh and preserved homologous tracheal grafts. J Thorac Surg. 1952;23(4):367-376. [ Links ]
8. Yokomise H, Inui K, Wada H, Ueda M, Hitomi S, Itoh H. Split transplantation of the trachea: a new operative procedure for extended tracheal resection. J Thorac Cardiovasc Surg.1996;112(2):314-8.DOI: 10.1016/S0022-5223(96)70256-8. [ Links ]
9. Cockett NE, Kole C. Genome Mapping and genomics in domestic animals. EE.UU.: Springer. 2009. [ Links ]
10. Pribaz JJ, Fine NA. Prelamination: defining theprefabricated flap - a case report and review. Microsurgery.1994;15(9):618-23. [ Links ]
11. Yao ST. Microvascular transplantation of prefabricated free thigh flap. Plast Reconst Surg. 1982;69(3):668. [ Links ]
12. Delaere PR, Liu ZY, Hermans R, Sciot R, Feenstra L. Experimental tracheal allograft revascularization and transplantation. J Thorac CardiovascSurg. 1995;110(3):728-37. DOI: 10.1016/S00225223(95)70105-2. [ Links ]
13. Sotres-Vega A, Baltazares-Lipp M, Villalba-Caloca J, Gaxiola-Gaxiola MO, Santibáñez-Salgado JA, Olmos-Zuñiga JR, et. al. Tracheal cryopreservation: caspase-3 immunoreactivity in tracheal epitheliumand in mixed glands. Braz J Med Res. 2009;42(12):1156-1162. DOI: http://dx.doi.org/10.1590/S0100879X2009007500009. [ Links ]
14. Kushibe K, Nezu K, Nishizaki K, Takahama M,Taniguchi S. Tracheal allotransplantation maintaining cartilage viability with long-term cryopreservedallografts. Ann Thorac Surg. 2001;71(5):1666-9. [ Links ]
15. Levashov Yun, Yablonsky PK, Cherny SM, Orlov SV, Shafirovsky BB, Kuznetzov IM. One stage allotransplantation of thoracic segment of the tracheain a patient with idiopathic fibrosing mediastinitis and tracheal stenosis. Eur J Cardiothorac Surg. 1993;7(7):383-6. [ Links ]
16. Klepetko W, Marta GM, Wisser W, Melis E,Kocher A, Seebacher G, et. al. Heterotopic tracheal transplantation with omentum wrapping inthe abdominal position preserves functional and structural integrity of a human tracheal allograft. J Thorac Cardiovasc Surg. 2004;127(3):862-7. DOI: 10.1016/j.jtcvs.2003.07.050. [ Links ]
17. Delaere PR. Traqueal Transplantation. Curr Opin Pulm Med. 2012;18(4):313-20. DOI: 10.1097/ MCP.0b013e3283539673. [ Links ]
18. Khalil-Marzouk JF. Alloograft replacement of thetrachea. Experimental synchronous revascularization of composite thyro tracheal transplant. J ThoracCardiovasc Surg. 1993;105(2):242-6. [ Links ]
19. Macchiarini P, Lenot B, de Montpreville V, Dulmet E, Mazmanian GM, Fattal M, et. al. Heterotopic pig model for direct revascularization and venous drainage of tracheal allografts. J Thorac Cardiovasc Surg.1994;108(6):1066-75. [ Links ]
20. Nakanishi R, Shirakusa T, Mitsudomi T. Maximun length of tracheal autografts in dogs. J ThoracCardiovasc Surg.1993;106(6):1081-7. [ Links ]
21. Biglione M, et. al. Presentación de un modeloexperimental de trasplante de tráquea. Rev DeCir infantil. 1977;7(1). [ Links ]
Conflictos de interés: Los autores declaran no tener conflictos de interés.
Fuente de financiamiento: Autofinanciado.
Correspondencia:
José G. Somocurcio
Calle Rosa Pérez Liendo 131. Urb. Pando, San Miguel, Lima.
999669743 - jotagese@hotmail.com
Recibido: 12 de octubre 2018
Aprobado: 19 de noviembre 2018