Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales de la Facultad de Medicina
versión impresa ISSN 1025-5583
An. Fac. med. vol.80 no.1 Lima ene./mar. 2019
http://dx.doi.org/10.15381/anales.v80i1.15872
REPORTE DE CASOS
Reconstrucción primaria con implantes personalizados después de resección de gran tumoración craneofacial
Primary reconstruction with customized implants after resection of a large craniofacial tumor
José Nuñez1, Gustavo Saenz2, Roberto Chávez-Asmat3, Paul Jesús Tejada-Llacsa3
1 Servicio de Cirugía de Cabeza, Cuello y Maxilo Facial, Hospital Nacional Dos de Mayo. Lima, Perú.
2 Hospital Regional Daniel Alcides Carrión. Huancayo, Perú.
3 Facultad de Medicina, Universidad Nacional Mayor de San Marcos. Lima, Perú.
RESUMEN
Reportamos la reconstrucción inmediata con implantes personalizados en la región craneofacial en una paciente mujer de 22 años con tumoración craneofacial de 12x15 cm en la región fronto orbito cigomático izquierdo que correspondió a fibroma oscificante. Se realizó la reconstrucción con un implante hecho a medida basado en imágenes tomográficas. El implante de polieteretercetona (PEEK) fue seleccionado para reemplazar la pérdida ósea y para restaurar la anatomía facial. No hubo necesidad de ajuste transquirúrgico del implante; ni se presentaron reacciones de rechazo, infección o exposición del implante en el periodo posoperatorio. Aunque el hueso autólogo es preferido para implantes, resulta difícil adecuarlos en situaciones de un compromiso extenso como en el caso presentado; por ello los implantes de PEEK son actualmente una opción en términos de biocompatibilidad, resistencia, duración, conductividad térmica y traslucencia radiográfica.
Palabras clave: Reconstrucción; Prótesis e Implantes; Prueba de Biocompatibilidad; Neoplasias Craneales; Fibroma.
ABSTRACT
We report the immediate reconstruction with personalized implants in the craniofacial region in a 22-year old female patient with a craniofacial tumor of 12x15 cm in the left zygomatic orbital frontal region that corresponded to an ossifying fibroma. The reconstruction was performed with a custom-made implant based on tomographic images. The polyetheretherketone (PEEK) implant was selected to replace bone loss and restore facial anatomy. There was no need for transsurgical adjustment of the implant, no rejection, infection or implant exposure in the postoperative period. Although autologous bone is preferred for implants, it is often limited in the morbidity of the donor site, the difficulty of giving shape mainly to the borders and the limitation of the area to be donated; therefore the PEEK implants are currently an option in terms of biocompatibility resistance, duration, thermal conductivity and radiographic translucency.
Keywords: Reconstruction; Prostheses and Implants; Materials Testing; Skull Neoplasms; Fibroma.
INTRODUCCIÓN
El PSI (Patient Specific Implants) de polieteretercetona (PEEK) se utilizó como implante en cadera y columna a partir de 1998; el primer caso reportado a nivel craneofacial fue el año 2007. Posteriormente se evidenció una serie de características favorables que han convertido a este material en uno de los más prometedores para el reemplazo a nivel craneal1.
Nuestro objetivo es mostrar la planificación y ejecución del procedimiento de exéresis de una gran tumoración craniofacial y la reconstrucción inmediata con implantes personalizados con uso de la tecnología actual, en base a datos tomográficos.
REPORTE DE CASO
Paciente mujer de 22 años procedente de Pariacoto, Ancash, de ocupación ama de casa, raza mestiza, con un tiempo de enfermedad de 15 años de crecimiento progresivo de tumoración en cabeza, sin antecedente médico quirúrgicos familiares ni personales de importancia. Sus principales síntomas fueron tumor gigante en rostro y encéfalo, cefaleas intensas e intermitentes, amaurosis izquierda, ánimo decaído y retraimiento social por tumor deformante. Al examen clínico se observó asimetría facial por gran tumoración de aproximadamente 12 x 15 cm en región frontal, orbitraria, temporal y malar izquierda; se encontró anosmia, proptosis y amaurosis izquierda asi como erosión corneal y quemosis del ojo comprometido, no se encontraron alteraciones motoras ni alteraciones hormonales. Se realizaron exámenes pre quirúrgicos (hematométricos y bioquímicos) de rutina donde no se encontraron alteraciones de importancia.
Se realizó estudio por imágenes y una biopsia pre operatoria. Las imágenes de tomografía de alta resolución (512 x 512-pixel matrix, con cortes de 1.0 mm) mostraron compromiso craneofacial y en base de cráneo, la resonancia magnética evidenció el desplazamiento del encéfalo tal como se aprecia en la figura 1. Se realizó una biopsia por punción con aguja cuyo resultado citopatológico fue un quiste óseo.
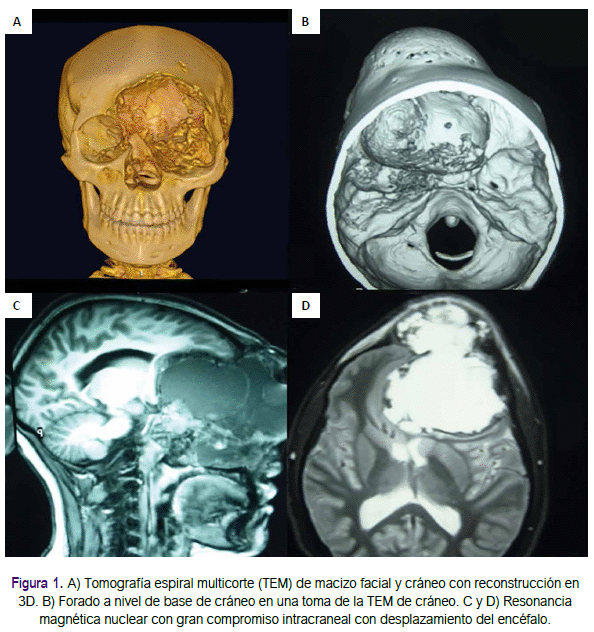
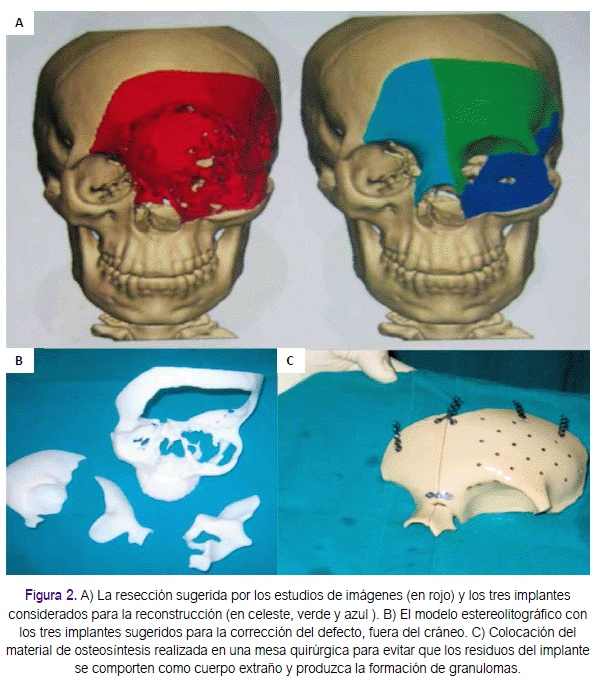
Se realizó la elaboración de implantes personalizados y planificación operatoria. Las imágenes obtenidas en formato DICOM (Digital Imagen and Comunication in Medicine) fueron enviadas al laboratorio de Synthes Maxilofacial® quien se encargó de elaborar los modelos de cráneo e implantes, los cuales fueron enviados al equipo quirúrgico para su aprobación. Posterior a ello, se envió los implantes de PEEK no estériles (Figura 2).
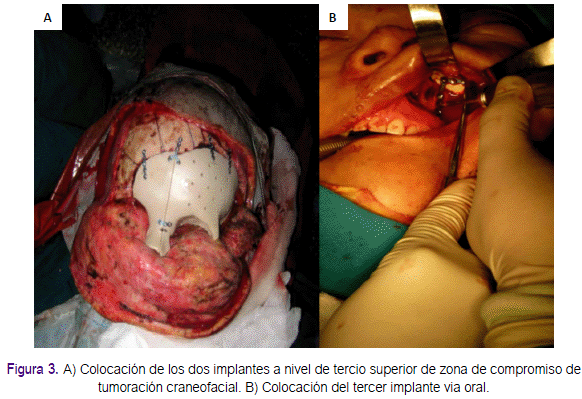
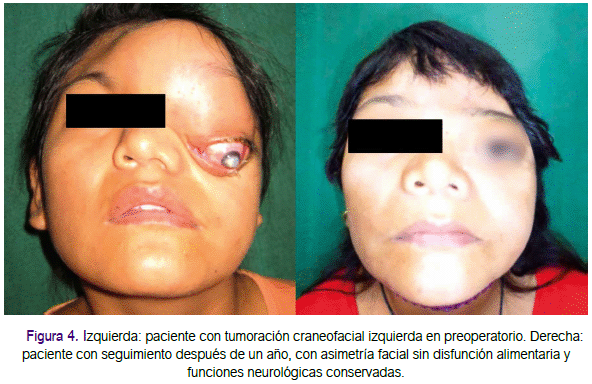
En la intervención quirúrgica participó un equipo multidisciplinario conformado por los servicios de neurocirugía, oftalmología, bajo la dirección del Servicio de Cirugía de Cabeza, Cuello y Maxilofacial del Hospital Nacional Dos de Mayo. La primera parte de la cirugía fue realizada por neurocirugía quienes realizaron la exéresis del tumor a nivel frontal e intracraneal a través de un abordaje coronal; posterior a la exéresis, se realizó una plastia de seno frontal con periostio y un adhesivo quirúrgico (Bio Glue®). Pos-teriormente intervino cirugía de cabeza, cuello y maxilofacial, realizando la exéresis del tumor a nivel de malar, región nasal y orbitaria a través de un abordaje de degloving mediofacial y la colocación de los implantes personalizados de PEEK, tal como se muestra en la figura 3. Finalmente, intervino oftalmología llevando a cabo la enucleación izquierda y colocación de implante de hidroxiapatita que posteriormente sería reemplazado por un implante ocular; además, se realizó una cantopexia bilateral medial para mejorar su nivel teniendo como guía la órbita menos afectada (derecha). No hubo necesidad de ajuste transquirúrgico del implante. La resección de la tumoración tomó alrededor de 12 horas, debido a que se realizó con extremo cuidado, sobre todo al considerar que el desplazamiento del cerebro comprometía estructuras nobles como los pedículos vasculares presentes en una deformada base de cráneo. El resultado del estudio anatomopatológico de la tumoración fue de fibroma osifican-te, contrario al resultado obtenido por la biopsia por aspiración (quiste oseo simple). Después de 3 semanas se procedió a realizar el recambio de la prótesis ocular de hidroxiapatita con una protesis ocular definitiva. No se presentaron reacciones de rechazo, infección o exposición del implante en el periodo posoperatorio y hasta un año de seguimiento, tal como se aprecia en la figura 4.
DISCUSIÓN
Se presenta la exéresis de una gran tumoración craneofacial que histopatológicamente correspondió a un fibroma osificante. Este resultado no reprodujo el obtenido por la biopsia por aspiración (quiste óseo sin atipia) que finalmente se acercaría más a la clínica del caso, ya que No existen reportes sobre fibromas osificantes quísticos2,3.
Normalmente la reconstrucción de defectos tan extensos se realiza en un segundo tiempo operatorio; sin embargo, se realizó la reconstrucción primaria del defecto para evitar la fibrosis y resultados estéticos pobres, obtenidos cuando se retrasa el tratamiento definitivo1 . El gold standard en la reconstrucción craneofacial es el injerto óseo autólogo; sin embargo, en este caso, no se presentaba como opción considerando que la zona dadora hubiera sido demasiado extensa, con una alta morbilidad4,5. Asimismo, era muy complicado darle una forma adecuada a los injertos óseos considerando que el defecto abarcaba la región orbitaria izquierda y tenía zonas anguladas correspondientes a los rebordes orbitarios. Debido a ello, decidimos la reconstrucción con PSI (Patient Specific Implant) de polieteretercetona (PEEK), con un diseño previo, como señalamos anteriormente, y que tiene la ventaja de que al tolerar altas temperaturas (300°C) puede ser re-esterilizado en caso de infecciones y reutilizarse, asi como una gran resistencia al impacto físico6,7.
Existía otra posibilidad mediante un implante personalizado de titanio, el cual presentaba dos inconvenientes: la dificultad de remodelar sin alterar la forma original con una alta posibilidad de extrusión, y este material se ha relacionado a cefaleas intensas en caso de cambios climáticos que enfrian los implantes8 . También hubo la posibilidad de implantes personalizados de PMMA (Polimetilmetacrilato)9 que presentan un riesgo de extrusión menor que el del titanio, pero que tiene el inconveniente de que en caso de infección no puede ser reutilizado al igual que los PSI de polietileno1 .
Una vez colocados los implantes de PEEK, se procedió a la enucleación ocular con reconstrucción con prótesis ocular de hidroxiapatita sin ningún inconveniente. En un segundo procedimiento se procedió a realizar el recambio con la protesis ocular definitiva que lamentablemente quedó en una posición asimétrica con respecto al globo ocular del lado sano. Esto último tiene que ver con una falta de previsión del comportamiento de las partes blandas comprometidas con la lesión con una disminución del volumen del sub orbicularis oculi fat en relación a la compresión de todas las estructuras orbitarias izquierdas hacia afuera y hacia abajo con amaurosis incluida.
Los implantes hechos a medida de polieteretercetona (PEEK) permiten modelar la anatomía craneofacial con gran precisión en tamaño y forma. La técnica quirúrgica no requiere tejido donante y son actualmente una buena opción en términos de biocompatibilidad, resistencia, duración, conductividad térmica y traslucencia radiográfica. Tal como se muestra en la figura 4, el resultado final después de un año de seguimiento, la paciente presenta asimetría facial; en cuanto a la posición del globo ocular, ya ha sido expuesta la causa. Desde el punto de vista funcional no existen incovenientes en cuanto a la masticación y alimentación (cavidad oral) la cual se realiza con normalidad, la visión del ojo no afectado es normal y las funciones neurológicas son normales.
REFERENCIAS BIBLIOGRÁFICAS
1. Hanasono MM, Goel N, DeMonte F. Calvarial reconstruction with polyetheretherketone implants. Ann Plast Surg. 2009;62(6):653–5. DOI: 10.1097/SAP.0b013e318184abc7. [ Links ]
2. Koury ME, Regezi JA, Perrott DH, Leonard B. ‘Atypical’ fibro-osseous lesions: diagnostic challenges and treatment concepts. Int J Oral Maxillofac Surg. 1995;24(2):162–169.
3. Rosenberg A, Mokhtari H, Slootweg PJ. The natural course of an ossifying fibroma. A case report. Int J Oral Maxillofac Surg. 1999;28(6):454–6. [ Links ]
4. Girod DA. Free tissue reconstruction of traumatic facial bony defects. Oper Tech Otolaryngol Head Neck Surg. 2008;19: 80–85. [ Links ]
5. Cuesta M, Bucci T, Duarte B, Riba F. Reconstruction of the severely atrophic mandible using autologous calvarial bone graft: An ‘ inverted sandwich’ graft technique and dental rehabilitation with fixed implant-supported prostheses. J Craniomaxillofacial Surg. 2010; 38(5):379–384. DOI: 10.1016/j.jcms.2009.10.016.
6. Voss PJ, Leow AM, Schulze D, Metzger MC, Liebehenschel N, Schmelzeisen R. Navigation-guided resection with immediate functional reconstruction for high-grade malignant parotid tumour at skull base. Int J Oral Maxillofac Surg. 2009;38(8):886– 890. DOI: 10.1016/j.ijom.2009.04.007. [ Links ]
7. Vadapalli S, Sairyo K, Goel VK, Robon M, Biyani A, Khandha A, et al. Biomechanical rationale for using polyetheretherketone (PEEK) spacers for lumbar interbody fusion-A finite element study. Spine. 2006;31(26):E992–E998. DOI: 10.1097/01.brs.0000250177.84168.ba. [ Links ]
8. Heissler E, Fischer FS, Bolouri S, Lehmann T, Mathar W, Gebhardt A, et al. Custom-made cast titanium implants produced with CAD/CAM for the reconstruction of cranium defects. Int J Oral Maxillofac Surg. 1998;27(5):334–338. [ Links ]
9. Eppley BL. Alloplastic cranioplasty. Oper Tech Plast Reconstr Surg. 2003;9:16–22. [ Links ]
Conflictos de interés: Los autores declaran no tener conflictos de interés.
Fuente de financiamiento: Autofinanciado
Consideraciones Éticas: Para la publicación del caso se obtuvo el consentimiento informado de la paciente, además de eliminar información de su identidad en la redacción.
Contribuciones de autoría: JN, GS y RCA han participado en la concepción del artículo, recolección de datos, en la redacción y aprobación de la versión final. PTL en la redacción y aprobación de la versión final.
Correspondencia:
Paul Tejada Llacsa
aultejada24@gmail.com
Recibido: 20 de enero 2019
Aprobado: 17 de febrero 2019
Publicación en línea: 27 de marzo 2019














