Sr. Editor,
La pandemia causada por COVID-19 (Coronavirus Disease 2019), viene produciendo un numero exponencial de infectados y muertes en diversos países del mundo, poniendo a prueba el sistema de salud de las mayores potencias mundiales y también en países como en Perú 1. Numerosos reportes ponen en evidencia la susceptibilidad de aquellos pacientes con comorbilidades y algún grado de compromiso inmunológico. Asimismo, en varios países del mundo ha generado preocupación la población de mujeres gestantes que debido a sus cambios fisiológicos e inmunología alterada sugieren un mayor impacto en el binomio madre - hijo 2.
Reportes previos en Síndrome Respiratorio Agudo Severo (SARS), relacionaron la gestación con un mayor riesgo de aborto espontáneo, parto prematuro y restricción del crecimiento intrauterino. En la actualidad, los estudios que involucran pequeño número de gestantes con COVID-19 indican pocas complicaciones maternas y neonatales, por lo que la Organización Mundial de la Salud y el Centro para el Control y la Prevención de Enfermedades han publicado directrices provisionales para la atención de estas pacientes 2,3.
Presentamos uno de los primeros casos ocurridos en gestantes en nuestro país. Una paciente de 30 años con 32 semanas de gestación que ingresó a la emergencia obstétrica del Hospital Nacional Edgardo Rebagliati Martins, del Seguro Social de Salud del Perú, por 7 días de fiebre, disnea, tos, y que refiere que un familiar cercano tenía sintomas respiratorios. Sin alteraciones del embarazo fue derivada al área de triaje respiratorio de emergencia general. Se tomó muestra para hisopado nasofaríngeo y quedó en sala de observación con temperatura de 38,5°C, frecuencia respiratoria 24 por minuto y saturación capilar de oxígeno de 90%. Al examen físico se encuentró congestión de orofaringe y crepitantes en bases de ambos hemitórax. Los exámenes auxiliares mostraron hipoxemia, proteína C reactiva elevada, anemia y linfopenia (Tabla 1). La radiografía de tórax, con protección fetal, evidenció consolidado en base de hemitórax derecho (Figura 1). El hisopado fue positivo para SARS-CoV-2 mediante análisis de reacción en cadena de polimerasa con transcriptasa inversa (RT-PCR). Se inició tratamiento antibiótico con ceftriaxona endovenosa, oxigeno por cánula binasal a 5 litros por minuto (alcanzando 97% de saturación) y paracetamol vía oral. También se evidenció en la tomografía de tórax, opacidades en vidrio esmerilado y consolidaciones predominantes en lóbulos inferiores.
Tabla 1 Resultados de gases arteriales y analítica sanguínea de gestante de 32 semanas con COVID-19 moderado.
| Gases arteriales | Día 1 | Día 3 | Día 4 | Día 5 | Día 7 | Día 10 |
|---|---|---|---|---|---|---|
| PH | 7,43 | 7,37 | 7,4 | |||
| pO2 (mmHg) | 67,3 | 96,6 | 80,1 | |||
| pCO2 (mmHg) | 29,4 | 30,7 | 34,1 | |||
| SaO2 (%) | 92,2 | 96,6 | 96 | |||
| Lactato (mmol/L) | 1 | 1,8 | 1,4 | |||
| Bicarbonato (mmol/L) | 19,4 | 17,4 | 21,6 | |||
| PaFiO2 | 223 | 121 | 381 | |||
| G (A - a) | 251 | 315,9 | 29,1 | |||
| PCR (mg/dL) | 11,52 | 13,59 | 9 | 6,28 | 4,84 | |
| Leucocitos (K/uL) | 7,43 | 13,28 | 15,77 | 10,75 | 11,91 | 9,99 |
| Linfocitos (K/uL) | 0,89 | 0,89 | 1,34 | 2,34 | 1,92 | 1,98 |
| Hemoglobina (g/dL) | 9,1 | 9,7 | 7,8 | 6,3 | 8,4 | 9,5 |
| Plaquetas (K/uL) | 176 | 217 | 232 | 283 | 431 | 643 |
| DimeroD (ug/mL) | 1,39 | 3,09 | ||||
| DHL (U/L) | 256 | 321 | 306 | |||
| Fibrinógeno (mg/dL) | 409,25 | 596,83 | 347,83 | 377,89 | 621,01 | 590,22 |
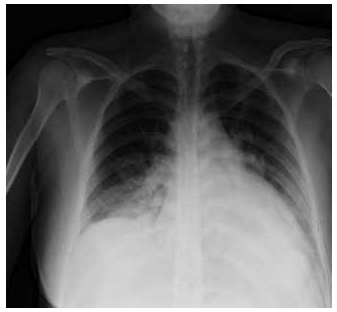
Figura 1 Estudio radiológico que muestra infiltrado alveolo intersticial basal bilateral, en gestante de 32 semanas con COVID-19 moderado.
Dos días después del ingreso, la paciente presentó dificultad respiratoria (frecuencia respiratoria: 28 por minuto), saturación de oxígeno 91%, dolor abdominal tipo contracción y se planteó la posibilidad de ventilación mecánica invasiva, colocándose oxígeno por máscara de reservorio con leve mejoría. Se administró dexametasona 8 mg intramuscular para maduración fetal y 12 horas después se realizó cesárea de emergencia con anestesia raquídea, encontrando líquido amniótico claro y placenta normoinserta. En el posoperatorio presentó dolor pélvico moderado, escaso sangrado vaginal y saturación de oxígeno 92%; fue derivada a UCI donde recibió oxigenoterapia por cánula de alto flujo, no requiriendo ventilación mecánica. Presentó anemia post cesárea y mejora con transfusión de dos unidades de glóbulos rojos. Su evolución fue favorable, trasladándola a hospitalización general donde completó tratamiento antibiótico sin suplemento de oxígeno. Al séptimo día pasó a centro de aislamiento comunitario.
El recién nacido pesó 1780 g, con APGAR 8 y 9 puntos a uno y cinco minutos, respectivamente. No se realizó clampaje tardío ni apego a madre, pasando a aérea de aislamiento COVID-19. Se le realizaron dos prueba de RT-PCR en hisopado nasofaríngeo (17 horas y 10 días de nacido) que resultaron negativas. Fue alimentado con fórmula para prematuro y leche donada pasteurizada, presentó hiperbilirrubinemia al segundo día de vida que mejoró con fototerapia. La ganancia ponderal fue según lo esperado y quedó en observación hasta el término de la cuarentena de los padres.
Durante el embrazo ocurre un estado de supresión inmune parcial con vulnerabilidad a las infecciones. Se pensaba que COVID-19 podría tener graves consecuencias para las gestantes 3; sin embargo, se ha reportado que no existen diferencias en la severidad en mujeres gestantes y no gestantes, así como tampoco produce alteraciones genéticas en el recién nacido 4. Por otro lado, la pandemia ha creado estrés y ansiedad en diferentes partes del mundo; estas condiciones, en gestantes, se asocian con efectos secundarios como depresión, náuseas, vómitos, parto prematuro, y mayor riesgo de preeclampsia 5.
Si bien los hallazgos tomográficos fueron opacidades en vidrio esmerilado y consolidaciones predominantes en lóbulos inferiores, las radiografías de tórax pueden ser negativas en etapas precoces de la enfermedad, similar a lo que ocurre en las mujeres no gestantes. Una alternativa es la evaluación pulmonar con ultrasonido, que puede identificar compromiso pulmonar precoz en las salas de emergencias, evitando la exposición a la radiación 6.
La infección por el nuevo coronavirus no es una indicación de interrupción del embarazo. La indicación depende del estado de la enfermedad, edad gestacional y bienestar fetal 4, aunque no se determina aún cuál es más seguro, si el parto vaginal o por cesárea. En el presente caso, la paciente cursó con deterioro clínico e inició trabajo de parto, por lo que se decidió finalizar la gestación mediante parto por cesárea, este último se recomienda en embarazos pretérmino (7. El uso de corticoides es una parte importante del tratamiento de la prematuridad por los beneficios que proporciona al feto, pero algunos reportes relacionan uso de corticoides con una mayor morbilidad y mortalidad en COVID-19; en esta pandemia es necesario valorar los riesgos y beneficios por cada caso 8.
Pese al compromiso oxigenatorio de la paciente, se optó por usar anestesia raquídea en lugar de general; probablemente debido a falta de planificación y evitar la exposición al personal de salud. La recuperación post parto y post anestesia debe realizarse bajo las mismas condiciones de aislamiento. Según reportes de recién nacidos con COVID 19, estos adquirieron la enfermedad por el entorno infectado, presentando síntomas entre 5 a 17 días 3,9; la evidencia actual menciona que el riesgo de trasmisión vertical (transplacentaria, intraparto o través de la lactancia materna) es muy bajo 10. Las recomendaciones de la mayoría de sociedades científicas indican que si el estado materno y neonatal lo permiten, se debe promover la lactancia materna durante el periodo de riesgo infeccioso, con medidas estrictas de aislamiento, higiene de las mamas, lavado correcto de manos y uso de mascarilla por la madre 7.















