INTRODUCCIÓN
La diabetes mellitus (DM) es una enfermedad metabólica caracterizada por deficiencia en la producción o acción de la insulina que promueve cuadros de hiperglicemia, polidipsia, poliuria, polifagia, pérdida de peso, entre otros 1. La diabetes tipo 2 (DMT2) se caracteriza por una secreción deficiente e insuficiente de la insulina 2, incrementándose el riesgo de su desarrollo con la presencia de factores concomitantes 3. De acuerdo a la Federación Internacional de Diabetes, en el 2017, la DM afectó aproximadamente a 425 millones de personas en el mundo 4, y debido a su constante incremento, se espera que para el año 2045 existan 693 millones de personas viviendo con DM 5. En el Perú, de acuerdo al Instituto Nacional de Estadística e Informática, en el 2018, el 3,6% de la población de 15 y más años de edad reportó estar diagnosticada con DM por un médico alguna vez en su vida 6.
La DMT2 está vinculada a diversas morbilidades 7,8,9,10, pero principalmente a complicaciones crónicas micro y macrovasculares causadas por el inadecuado control glicémico 11. Las complicaciones crónicas son el resultado de la progresión de la DMT2, reducen la calidad de vida de los pacientes e incrementan la carga de enfermedad; teniendo un significativo impacto en la economía de países en desarrollo que cursan una transición epidemiológica y presentan un sistema sanitario poco desarrollado 12,13. Adicionalmente, se ha reportado que las complicaciones crónicas de la DMT2 son las principales causas de mortalidad en estos pacientes (14,15,16.
Existe evidencia reciente que evalúa la prevalencia e incidencia de DMT2 en población general en nuestro país 16; sin embargo, no existe literatura publicada sobre las complicaciones crónicas por DMT2 y los factores asociados a estos. Por lo tanto, el objetivo de nuestro estudio fue determinar las complicaciones de DMT2 en los pacientes que recibieron atención sanitaria en un hospital de nivel primario de una zona urbana y proponer un mejor enfoque de seguimiento y tratamiento.
MÉTODOS
Diseño del estudio
Se realizó un estudio transversal, analítico, en pacientes con DMT2 atendidos en los servicios de consulta externa del Hospital I Aurelio Díaz Ufano, durante el año 2017. Durante marzo a junio del 2018, se consultaron los registros clínicos, que incluyeron: (i) historia clínica, (ii) registro del sistema informático, (iii) y ficha de seguimiento por enfermería.
Población y muestra
Se analizaron 240 registros clínicos (muestra), aleatorizados a partir de un total de 1999 registros de pacientes con DMT2 atendidos en los servicios de consulta externa de un hospital de atención primaria de la seguridad social durante el año 2017 (población).
Variables del estudio
De las historias clínicas, se extrajo información sociodemográfica, tipo de aseguramiento, fecha de afiliación a EsSalud, fecha del primer reporte o diagnóstico de DMT2 y comorbilidades: hipertensión arterial, dislipidemia, anemia, artrosis, infección urinaria y glaucoma.
De los registros del sistema informático se obtuvo el total de consultas médicas, medicación prescrita, resultados de pruebas de laboratorio, fechas de las consultas médicas, fechas de citas para pruebas de laboratorio, fechas de emisión de sus respectivos resultados y el tipo de complicación crónica utilizando el código de clasificación internacional de enfermedades (CIE) versión 10: neuropatía diabética (CIE: E11.4, G59.0, G63.2, G99.0 y G62.9), nefropatía diabética (CIE: E11.2 y N08.3), retinopatía diabética (CIE: H36.0), pie diabético (CIE: L98.4), enfermedad arterial periférica (CIE: E11.5), enfermedad cerebrovascular (CIE: I67.9, I69.3, I69.4, I63.0) y enfermedad isquémica (I25.5, I25.9, I42.0) (13). En el caso de pie diabético, se consideró clasificar como tales a aquellos registros con indicación de pie diabético neuro-isquémico o neuropático y úlcera crónica en el pie, siempre que no haya habido alguna otra causa subyacente. De modo similar, los casos de nefropatía definida por CIE con códigos N18.1, N18.5, N18.9 y N04.0, fueron considerados de origen diabético (nefropatía diabética) siempre que no haya alguna otra causa subyacente. De la ficha de seguimiento por enfermería se extrajo información sobre índice de masa corporal, pruebas de glicemia capilar (hemoglucotest), presión arterial, datos sociodemográficos complementarios al registro de filiación en la historia clínica y antecedentes personales de riesgo como sedentarismo.
Análisis estadístico
Se realizó un análisis bivariado utilizando pruebas paramétricas y no paramétricas para determinar los factores asociados a complicación crónica por DMT2. Para el análisis multivariado, se desarrolló un modelo de regresión de Poisson con varianza robusta para obtener razones de prevalencia (RP) (15), que incluyó variables según criterio estadístico y epidemiológico. Se crearon intervalos de confianza al 95% y las hipótesis fueron contrastadas con un nivel de significancia del 5%. El análisis se realizó con el software Stata 15 (Stata Corporation, College Station, TX, USA).
RESULTADOS
De los 240 registros de pacientes con diagnóstico de DMT2 atendidos durante el 2017, se descartaron 28 registros de pacientes: diabetes no especificada (n=3), diabetes tipo 1 (n=1), registros con información incompleta (n=22), registros no localizados (n=1) y con afiliación tardía a EsSalud (n=1); quedando un total de 212 registros para el análisis.
De acuerdo a los registros analizados, el 56,1% fueron mujeres, y se obtuvo una edad promedio de 67,3 años (±10,1), con instrucción básica (63,4%) (Tabla 1). Respecto a las condiciones clínicas, los participantes presentaron una mediana del tiempo de enfermedad y de aseguramiento de 8 años [± rango intercuartil (RIC): 9,0] y 15,1 años (± RIC: 7,0), respectivamente. El 23,8% de los participantes fueron diagnosticados de DMT2 antes de estar asegurado, esto no estuvo asociado a presentar alguna complicación crónica por DMT2. El tratamiento farmacológico fue principalmente con hipoglicemiantes orales (88,2%) y solo el 55,6% de pacientes alcanzó un óptimo control glicémico (HbA1c<7%). La prescripción médica de hipoglicemiantes orales se brindó mensualmente, siendo el 51,7% en promedio, dispensada con apoyo del personal de enfermería de acuerdo a resultados de control glicémico. No obstante, solo el 53,8% de los pacientes solicitaron medicamentos con un rango de 6 a 12 meses. Adicionalmente, el número de consultas por enfermería tuvo una media de 5 (± DE: 2,5) y por medicina general fue de 4,1 (± DE: 1,8), mientras que la media de consultas por medicina interna fue de 0,39 (± DE: 0,7) (Tabla 1).
Tabla 1 Características sociodemográficas y clínicas de pacientes con diagnóstico de diabetes mellitus tipo 2, atendidos en consulta externa del Hospital I Aurelio Diaz Ufano, Lima - Perú, 2017.
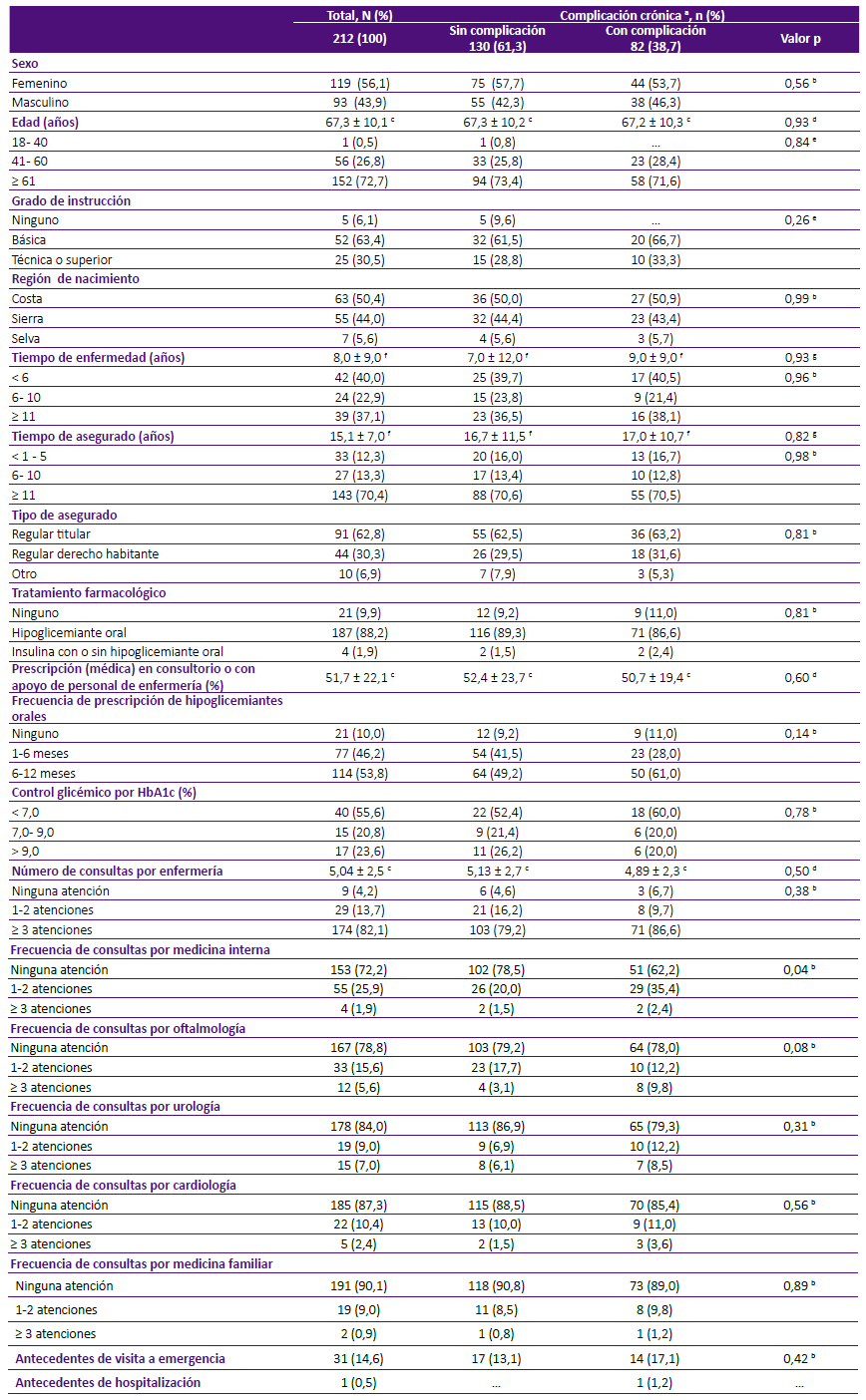
a Población total clasificada en 2 subgrupos: con y sin complicación crónica por DMT2.
b Valor p de la prueba de chi-cuadrado.
c Media ± desviación estándar.
d Valor p de la prueba de T de Student.
e Valor p de la prueba de exacta de Fisher.
f Mediana ± rango intercuartil.
g Valor p de la prueba de U de Mann-Whitney.
El 38,7% de los pacientes presentó alguna complicación crónica, el 92,7% de estos fueron complicaciones microvasculares y el 7,3% complicaciones macrovasculares. En el grupo con complicación crónica microvascular, la nefropatía (48,8%) fue la más frecuente, seguida de neuropatía diabética (45,1%), retinopatía (6,1%) y pie diabético (2,4%). Asimismo, en el grupo con complicación crónica macrovascular, la enfermedad cerebro-vascular (4,8%) se presentó con mayor frecuencia, seguida de enfermedad isquémica (2,4%) y enfermedad arterial periférica (1,2%). Respecto a las comorbilidades evaluadas, la más frecuente fue hipertensión arterial (50,9%); de estos, el 82,4% contaba con tratamiento farmacológico. El 23,1% de los pacientes con complicaciones crónicas, reportó antecedentes familiares de DMT2 y el 20,7% de hipertensión arterial. El 17,9% presentó sedentarismo y el 16,5% presentó nutrición inadecuada. El 31,2% de los pacientes con complicaciones crónicas tuvieron sobrepeso y el 43,7% obesidad (Tabla 2).
Tabla 2 Complicación, comorbilidad y parámetros de control de pacientes con diagnóstico de diabetes mellitus tipo 2, atendidos en consulta externa del Hospital I Aurelio Diaz Ufano, Lima - Perú, 2017.
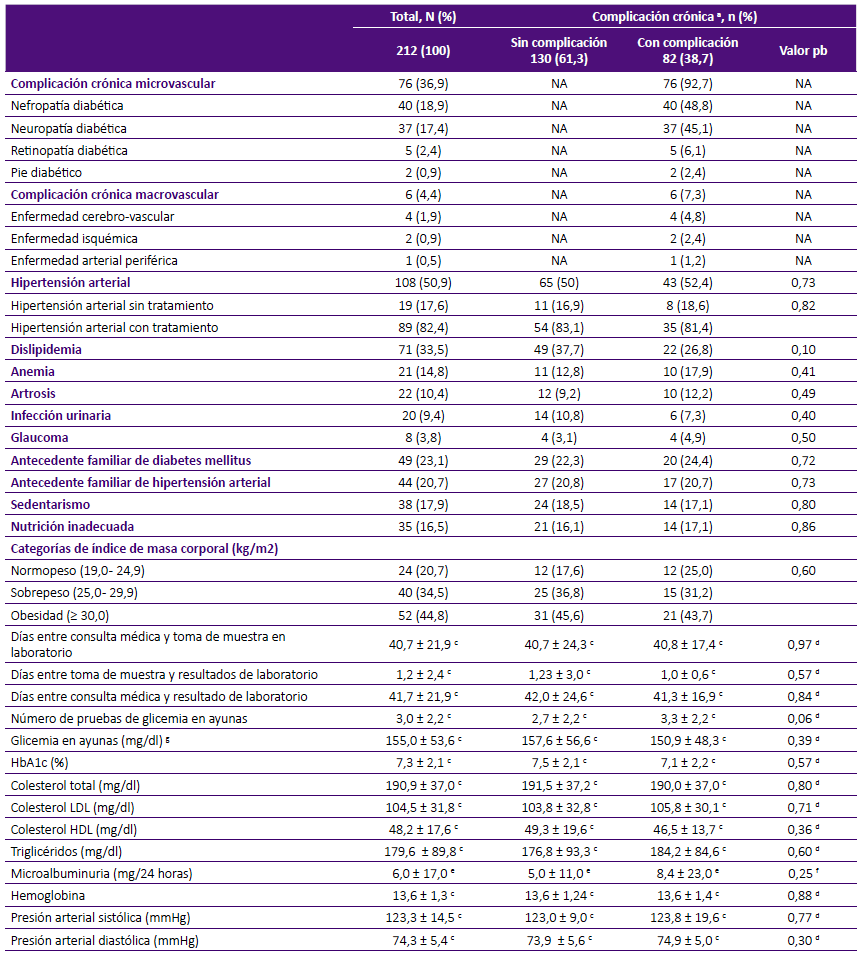
a Población total clasificada en 2 subgrupos: con y sin complicación crónica por DMT2.
b Valor p de la prueba de chi-cuadrado respecto a los grupos con y sin complicación crónica, a menos que se indique lo contrario.
c Media ± desviación estándar.
d Valor p de la prueba de T de Student.
e Mediana ± rango intercuartil.
f Valor p de la prueba de U de Mann-Whitney.
g Glicemia con sangre venosa (prueba estándar de laboratorio) o capilar (hemoglucotest).
NA: No aplica.
En el modelo ajustado, se encontró un 13% de mayor prevalencia de número de consultas por medicina general en pacientes con complicación crónica por DMT2 (RP=1,13; 95% IC: 1,04-1,23; p<0,01). Asimismo, los pacientes con alguna complicación crónica por DMT2 tuvieron un 7% de mayor prevalencia de número de pruebas de glicemia en ayunas en comparación con los que no tuvieron alguna complicación crónica (RP=1,07; 95% IC: 1,00-1,16; p =0,06) (Tabla 3). Los resultados de las pruebas de laboratorio de los 212 pacientes evaluados, se muestran en la tabla 4.
Tabla 3 Análisis bivariado y multivariado de factores asociados a complicación crónica por diabetes mellitus tipo 2, en pacientes atendidos en consulta externa del Hospital I Aurelio Diaz Ufano, Lima - Perú, 2017.
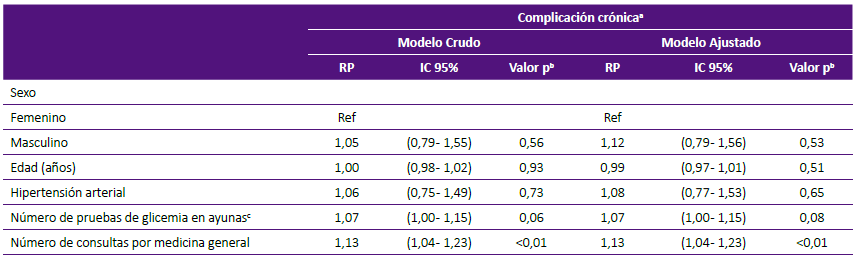
a Complicación crónica micro y macrovascular.
b Valor p del modelo de regresión de poisson. El modelo ajustado incluye a todas las variables presentes en el cuadro.
c Glicemia con sangre venosa (prueba estándar de laboratorio) o capilar (hemoglucotest).
Tabla 4 Resultados de pruebas de laboratorio de pacientes con diagnóstico de diabetes mellitus tipo 2, atendidos en consulta externa del Hospital I Aurelio Diaz Ufano, Lima - Perú, 2017.
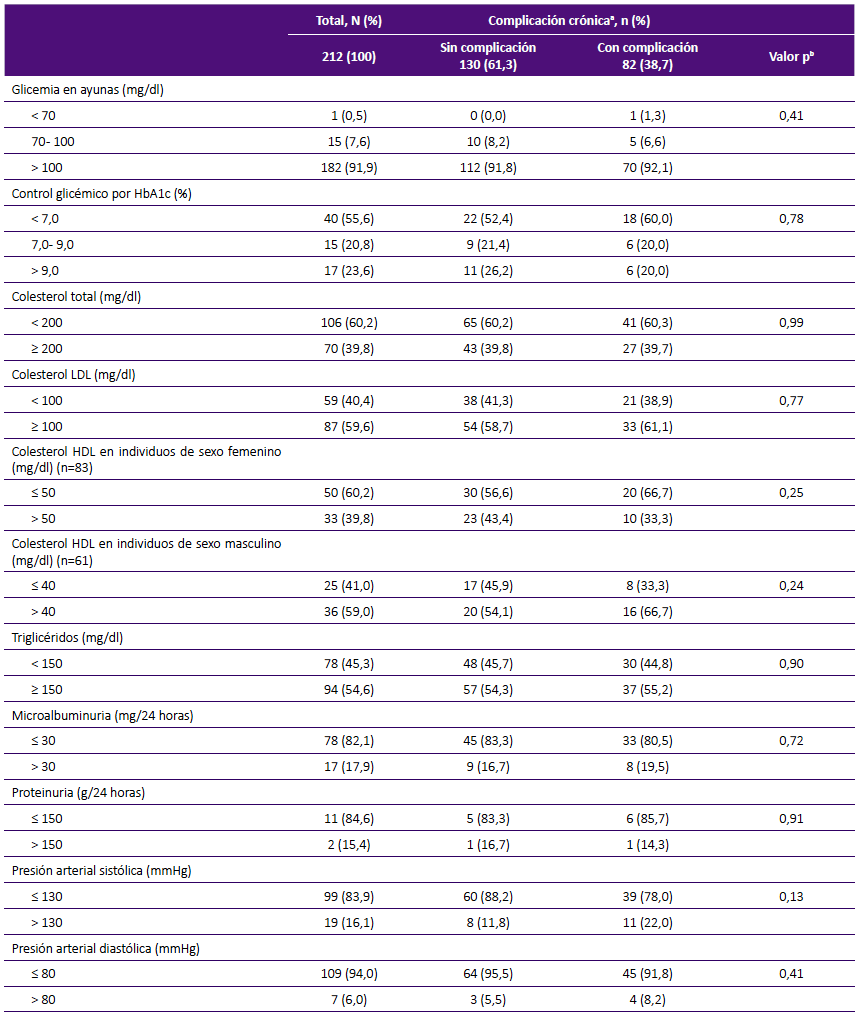
a Población total clasificada en 2 subgrupos: con y sin complicación crónica por DMT2.
b Valor p de la prueba de chi-cuadrado respecto a los grupos con y sin complicación crónica, a menos que se indique lo contrario
Cada parámetro de laboratorio difiere en el "n"
DISCUSIÓN
Nuestro estudio evaluó factores asociados a complicación crónica micro y macrovascular en pacientes con DMT2 atendidos en un hospital de atención primaria basado en la revisión de registros hospitalarios utilizados en la práctica médica rutinaria. Entre los principales resultados del análisis con múltiples variables, destaca la asociación significativa con el número de consultas por medicina general y consultas por medicina interna. Este hospital general brinda atención primaria, los pacientes con DMT2 reciben consultas por medicina general e interna, y monitoreos mensuales por enfermería 17. De esta forma, cada 3 meses o ante alteraciones de la glicemia, son derivados al médico general o internista para el manejo clínico y farmacológico. El establecimiento con enfoque en atención primaria solo cuenta con acceso a tratamiento de fármacos hipoglucemiantes; por tanto, los médicos generales o internistas derivan a los pacientes a hospitales de mayor complejidad para el tratamiento con insulinoterapia o atenciones de especialidades médicas.
En nuestro estudio, el control glicémico (HbA1c menor a 7%) fue en el 55,6% de la población. Esto evidencia que los esfuerzos para el control de la DMT2 en ámbitos de atención primaria aún son insuficientes. Sin embargo, estos resultados corresponden solo al 38,7% de los 212 registros evaluados, debido a que este examen no se reportó en el resto de las fuentes revisadas. Los resultados de la prueba de HbA1c son realizados en hospitales externos especializados, remitidos manualmente al centro de origen, con el consecuente reporte en el sistema de salud en un tiempo prolongado. Este hallazgo, es discrepante con la identificación de niveles de HbA1c inferiores a 7% en el 70% de población española con edad igual o menor de 75 años 18.
Del total de pacientes evaluados, se identificó un 36,9% de pacientes con complicación crónica microvascular; principalmente la nefropatía diabética (18,9%) y neuropatía diabética (17,4%), retinopatía diabética (2,4%) y pie diabético (0,9%). En el 2011, se identificó un 24,3% de nefropatía diabética en pacientes atendidos en el Centro de Diabetes e Hipertensión de la Seguridad Social 19. Esta diferencia podría deberse a que el hospital evaluado cuenta con un programa de cuidado integral de hipertensión arterial en adultos y brinda pruebas de laboratorio para perfil renal 20. En la actualidad, hospitales de EsSalud como Díaz Ufano, Voto Bernales, Emergencias Grau, II Ramón Castilla y II Vitarte se benefician del programa preventivo renal en EsSalud que brinda evaluación a pacientes en riesgo y con complicaciones renales 21.
Se identificó 17,4% de neuropatía periférica en pacientes con DMT2; sin embargo, otros estudios identificaron un 96,8% de neuropatía periférica en pacientes con DMT2 según el análisis de velocidad de conducción nerviosa y 45% según el instrumento de evaluación de neuropatía de Michigan 22. Además, identificamos 2,4% de retinopatía diabética; algunos estudios han identificado una prevalencia de 21,2% de retinopatía diabética en centros de atención primaria 23. En nuestro estudio, el diagnóstico de retinopatía diabética pudiera estar subreportado debido a que para su confirmación los pacientes son derivados a hospitales de mayor complejidad que cuentan con profesionales y equipos para su detección y manejo. Así, un estudio en el hospital Almenara de EsSalud en Lima identificó prevalencia de 60,9% de retinopatía diabética 24,25.
Ante el subregistro clínico, es relevante contar con sistemas de información interconectados entre los establecimientos de un sistema de salud para mejorar el manejo clínico de pacientes 26. En este contexto, EsSalud ha implementado un sistema de historia clínica informatizada para receta médica, citas, farmacia, laboratorio y el sistema de aseguramiento 27; sin embargo, se requiere ampliar el registro de fichas de pacientes crónicos con pluripatologías, ya que son pacientes que requieren atenderse en el nivel primario y áreas especializadas. Contar con un sistema integrado entre establecimientos mejoraría la calidad de información y garantizaría una fuente de investigación para la mejora de la salud de los pacientes.
Nuestros hallazgos deben entenderse bajo las siguientes limitaciones. Primero, el subregistro de información en los registros clínicos podría limitar la calidad de la información. Segundo, el inadecuado registro de los diagnósticos CIE podría añadir un sesgo de mala clasificación; para ello, corroboramos la información con diversos registros clínicos para asegurar la correcta clasificación del diagnóstico CIE de los pacientes y sus complicaciones. Y tercero, el uso de fuentes secundarias de información.
En conclusión, el 38,7% de los pacientes evaluados (n=212) tuvieron alguna complicación crónica, principalmente nefropatía (48,8%) y neuropatía (45,1%). La hipertensión arterial (52,4%) y la obesidad (43,7%) fueron las comorbilidades más frecuentes en pacientes con complicaciones crónicas. Las complicaciones por DMT2 estuvieron asociadas al número de consultas médicas y monitoreo glicémico. La complicación por DMT2 estuvo asociada a mayor número de consultas médicas y monitoreo glicémico, probablemente como respuesta tardía a los efectos de la enfermedad. La prevalencia de sobrepeso y obesidad fue elevada en estos pacientes. Es fundamental una mejora en la calidad informativa de las historias clínicas y los registros de seguimiento por enfermería, dado que son fuente valiosa para la generación de evidencias.















