INTRODUCCIÓN
Para asegurar la efectividad de los sistemas de salud es necesario disminuir los desequilibrios y déficits existentes en la fuerza de trabajo. Con el fin de cuantificar este déficit la OMS ha diseñado la razón de densidad de recursos humanos en salud (DRHS) la cual establece la cantidad mínima de recursos humanos en salud (RHUS) necesaria para responder adecuadamente a la demanda de atención de una cantidad de la población 1. Para el año 2006 este indicador se definió como la disponibilidad de al menos de 23 médicos, enfermeras y parteras por cada 10 000 habitantes, umbral que fue incrementado en el 2015 a 44,5 médicos, enfermeras y parteras por cada 10 000 habitantes. Este indicador ha sido considerado como referente a nivel mundial por los sistemas de salud para la implementación de estrategias que permitan optimizar la disponibilidad local de los RHUS. A pesar de ello, aún persisten inequidades en su disponibilidad, distribución y calidad entre países y dentro de los países e incluso entre los niveles de atención y los sectores públicos y privados 2.
Por su parte, la pandemia del COVID-19 a nivel mundial ha generado un gran impacto sobre el estado de salud de los RHUS debido a su mayor exposición a esta enfermedad 3. Por ejemplo, al inicio de la pandemia se han reportado cifras de personal infectado desde 3,5 a 29% en China, 10,7% en Italia y de 15,6 a 19% en los Estados Unidos 4 y hasta la actualidad 130 países han reportado fallecimientos de profesionales de salud atribuibles a COVID-19. Del mismo modo, países con una elevada incidencia de casos han mostrado en su personal de salud situaciones de estrés postraumático 5, reportes de suicidios 6 e incluso estigma social 7. Esto representa una seria amenaza para la disponibilidad de RHUS en los sistemas de salud, quienes, ante el contexto la pandemia, deben desplegar un mayor esfuerzo para cubrir con la demanda de atención existente, exponiendo su salud y disminuyendo aún más su disponibilidad.
En Perú la situación de los RHUS presenta limitaciones que los condicionarían a una mayor exposición a la COVID-19 8 generando una mayor prevalencia de infección y contagio por esta enfermedad en esta población 9. Entre las más importantes se señala la irregularidad en la disponibilidad de RHUS vista en el territorio nacional en los últimos 10 años el cual se concentra mayormente en las grandes ciudades y capitales del país a expensas de ciudades menos pobladas y sectores rurales 10. Si bien el gobierno ha implementado diversas estrategias que han permitido acortar estas brechas, la disponibilidad de RHUS aún resulta insuficiente en diversas regiones 11,12 , para el logro de las coberturas de aseguramiento 13 y como un problema estructural en el desarrollo de la política pública en salud 14.
Aunque Perú ha mejorado sustantivamente la disponibilidad de RHUS en el sector público (MINSA y gobiernos regionales) a nivel de promedio nacional, no ha modificado de manera sustantiva la equidad de su distribución según territorio, niveles de atención y estratos de pobreza. En el año 2013, la suma de profesionales de medicina, enfermería y obstetricia en el sector público fue de 83 506 y para el año 2018 se pasó a 111 094; no obstante, dicho aumento no redujo la inequidad 12. En el año 2018, la DRHS a nivel nacional fue de 34,5; y solo 3 departamentos superaron el valor recomendado por la OMS (44,5) 15. El Ministerio de salud reconoció que esta inequidad distributiva no era solo geográfica sino también socioeconómica precisando, además, que la mayor brecha de disponibilidad de personal de salud ocurría en el primer nivel de atención 16.
En este contexto el gobierno peruano generó normas nacionales para proteger la salud de los RHUS y mejorar su disponibilidad a nivel nacional durante la pandemia de COVID-19. Entre estas normas se consideró que aquellos con condiciones de riesgo para COVID-19 incluido la presencia de comorbilidades o ser adulto mayor, debían ser enviados a aislamiento domiciliario con licencia con goce de haber o para realizar trabajo remoto. Según esto se estimó que 23,7% de los 215 275 profesionales de la salud del sector público registrados a fines de marzo del año 2020, correspondían a la población de riesgo y en su mayoría (93%) 17, se encontraban bajo la modalidad de contrato administrativo por servicios a través del régimen laboral 276. Para compensar este déficit de RHUS presencial el gobierno aprobó la contratación de personal de salud bajo un régimen temporal mientras dure la emergencia sanitaria por COVID-19.
Si bien las medidas implementadas teóricamente representan una alternativa de solución para optimizar la situación de los RHUS en el Perú durante la pandemia de COVID-19, a la fecha no hemos encontrado reportes o informes que permitan verificar de forma cuantitativa estos resultados y evaluar si esta respuesta ha sido homogénea alrededor del país. Bajo ese contexto, el presente estudio tiene como objetivo describir los cambios de la densidad de recursos humanos en salud (DRHS) del sector público a nivel nacional y territorial durante el periodo abril-agosto del 2020 en el que se desarrolló la primera fase de la emergencia sanitaria por la pandemia de COVID-19 en el Perú.
MÉTODOS
Diseño del estudio
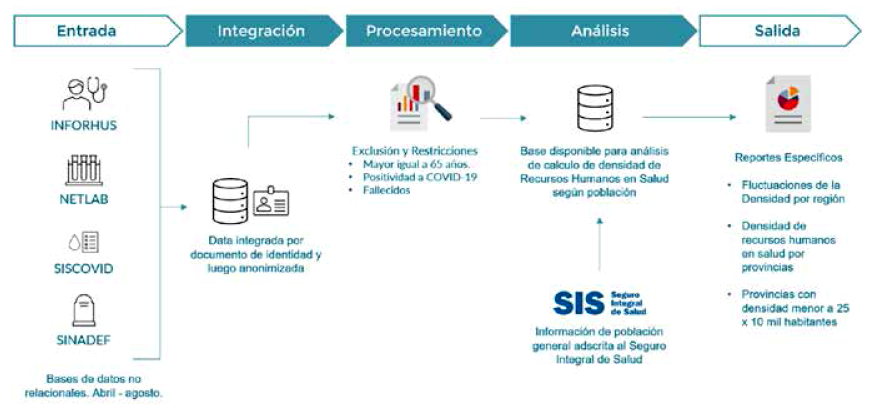
Estudio descriptivo basado en el análisis de datos secundarios usando información proveniente del Registro Nacional de Personal de la Salud (INFORHUS), el cual contiene datos al personal de salud que laboró en los centros de salud del sector público durante la pandemia de COVID-19 en las 25 regiones de Perú entre los meses de abril a agosto de 2020.
Población del estudio
La población de estudio incluyó al personal de salud del Ministerio de Salud y gobiernos regionales registrados en INFORHUS durante los meses de abril a agosto de 2020. Para fines del cálculo de DRHS se incluyeron únicamente a médicos, enfermeros y obstetras. Para el cálculo del personal de salud en actividad se excluyó a mayores de 65 años, que durante toda la pandemia fueron separados del servicio al público por ser considerados población en riesgo según normativa 18 y a los trabajadores de salud fallecidos por la enfermedad y que por la inmediatez del evento aún no habían sido retirados de INFORHUS. Asimismo, se pusieron restricciones de periodos no trabajados al personal de salud que presentó positividad a COVID-19 en pruebas de laboratorio, los cuales tuvieron licencia por descanso médico en el mes de la estimación. La información sobre positividad y fallecimientos por COVID-19 se obtuvo a través de las bases de datos de pruebas rápidas del ministerio de salud (SISCOVID), de pruebas moleculares del Instituto Nacional de Salud (NETLab) y de registros de defunción del Ministerio de Salud (SINADEF).
Variables
Dentro de las variables incluidas en el estudio se consideraron características sociodemográficas como sexo categorizado en "masculino" y "femenino", edad categorizado en "18-29 años" y "30-59 años" y "60 a más años". Adicionalmente se evaluaron características laborales como el tipo de profesión, categorizado en "medicina", "enfermería" y "obstetricia", régimen laboral incluyendo "régimen 276", "régimen 1057", "régimen 728", y "servicio de terceros", pertenecer o no a una especialidad COVID entre las cuales se incluyeron a medicina interna, radiología, patología, neumología, emergenciología, medicina intensiva, infectología y el mes de registro en INFORHUS durante la cuarentena categorizado en "abril", "mayo", "junio", "julio" y "agosto". Finalmente se recopiló información sobre el tipo de sede de trabajo de los RHUS categorizado como "asistencial" y "administrativa" y el nivel de atención del establecimiento donde trabajaban incluyendo "primer nivel", "segundo nivel" y "tercer nivel".
Análisis estadístico
Los análisis estadísticos se realizaron a través del software estadístico STATA V.16 y los mapas se hicieron con el software libre QGIS 3.10s. En primer lugar, se realizó un análisis descriptivo a través cuadros y gráficos estadísticos para describir la disponibilidad de médicos, enfermeros y obstetras a nivel nacional teniendo en consideración variables como sexó, edad, régimen laboral, especialidades médicas relacionadas al COVID-19, nivel de atención y tipo de sede.
El análisis de la razón de densidad de recursos humanos en salud (DRHS) se realizó a nivel regional y provincial. El cálculo de DRHS se realizó considerando el total de profesionales de salud en actividad (médicos, enfermeros y obstetras) respecto a la población total asegurada al Seguro Integral de Salud (SIS). La información del SIS se obtuvo a través del portal de la Superintendencia Nacional de Salud (SUSALUD). Con fines comparativos se realizó el cálculo de la variación porcentual de este indicador comparando la DRHS del mes de agosto respecto al mes de abril para cada región y provincia.
Aspectos éticos
El estudio fue aprobado por el Comité de Ética de la Universidad Peruana Cayetano Heredia. El análisis se realizó integrando la información de las bases de datos mencionadas anteriormente (Figura 1). Esta integración fue coordinada con la Oficina General de Sistemas e Información (OGIS) del Instituto Nacional de Salud. Solo el investigador principal tuvo acceso a identificadores personales y solo durante el periodo de integración. Luego de ello se eliminó cualquier identificador para poder realizar los análisis.
RESULTADOS
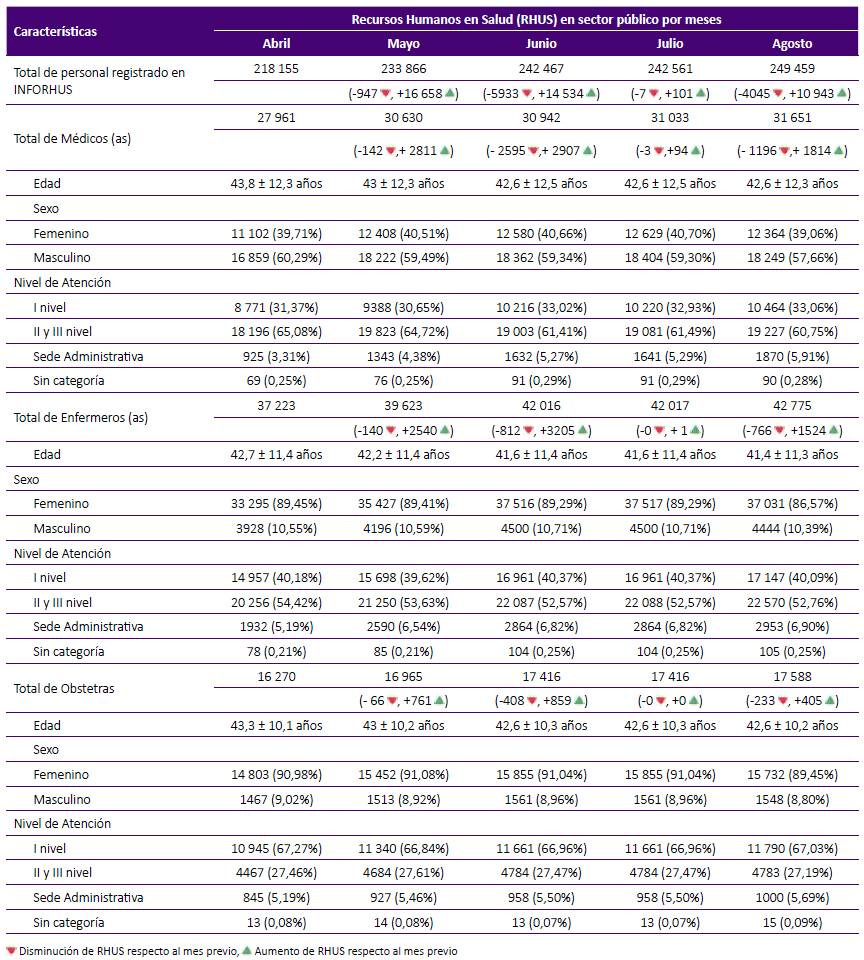
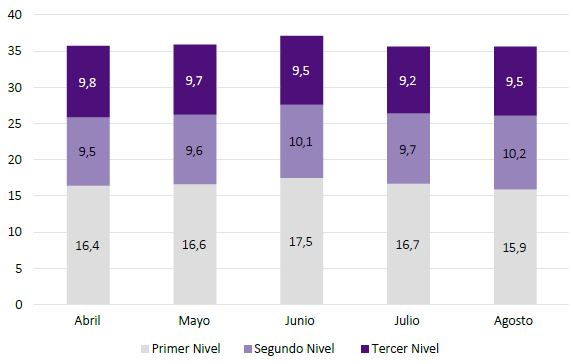
La tabla 1 muestra las características de los RHUS proveniente del INFORHUS por meses. Se detalla la distribución de los profesionales de medicina, enfermería y obstetricia para el cálculo de la DRHS, y los cambios (aumentos y disminuciones) de estas poblaciones por mes. De abril a agosto, se evidenció un aumento progresivo de las poblaciones estudiadas, siendo en el mes de mayo ocurrió el máximo incremento. En los tres grupos profesionales se encontró una edad promedio inicial de entre 42 y 43 años, la cual disminuyó a 41 y 42 años para el mes de agosto. Todos los meses mostraron una mayor proporción de profesionales médicos y enfermeros laborando en el segundo nivel de atención, seguido del primer nivel atención y finalmente en sedes administrativas. En el caso de los profesionales médicos, la proporción de recursos humanos que laboraban en el primer nivel de atención aumentó de abril a agosto. En los profesionales obstetras, la mayor proporción se encontró siempre en el primer nivel de atención, la cual también mostro un aumento desde abril a agosto.
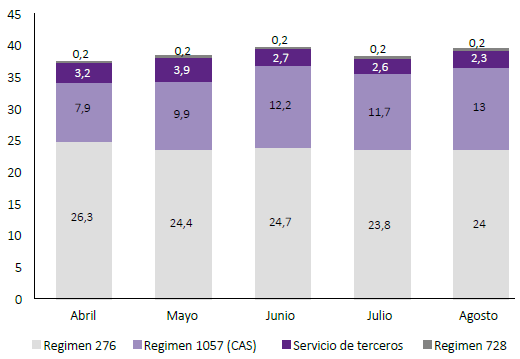
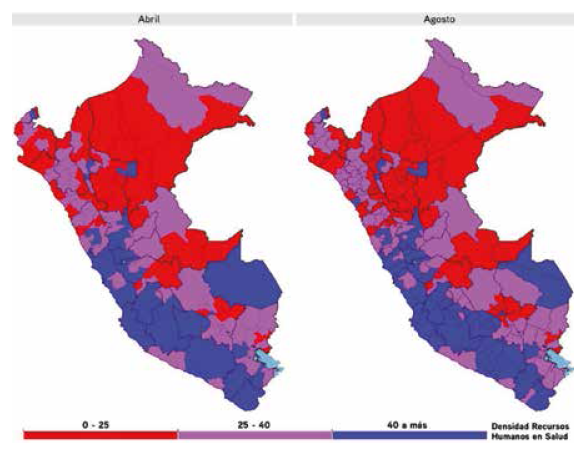
Al realizar el análisis de densidad de recursos humanos en salud, se encontró a nivel nacional, Perú logro incrementar su DRHS de 37,6 a 39,6 por 10 000 habitantes entre los meses de abril y agosto del 2020, es decir un incremento relativo de 5,1%. Como se aprecia en la figura 2, el impacto de la pandemia COVID-19 sobre el personal estable de MINSA y los gobiernos regionales (régimen laboral del Decreto Legislativo N°276) tuvo una reducción de DRHS de 26,3 a 24,4 x 10 000 en un solo mes manteniéndose con una variación muy ligera hasta el final del periodo analizado. La DRHS que laboran bajo modalidad temporal (CAS) incrementó constantemente de 7,9 a 13 x 10 000 al final de periodo observado. A nivel provincial se han reportado 68 provincias con DRHS mayores o iguales a 40 x 10 000 habitantes, y 55 provincias (28%) con una DRHS menor de 25 x 10 000 habitantes).
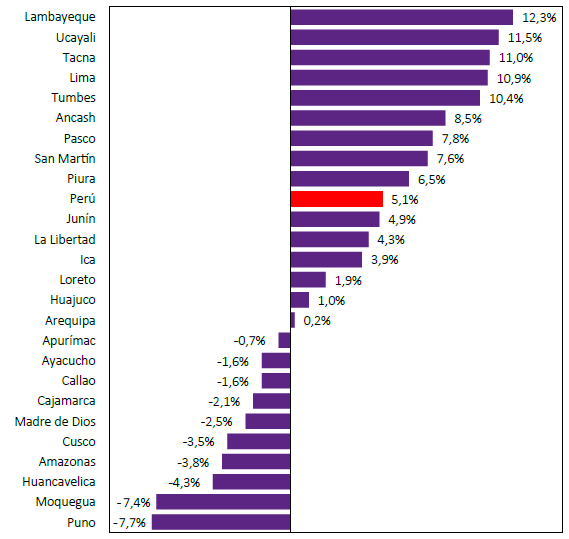
Respecto a la DHRS en las diversas regiones, se presentaron diversas dinámicas de variación. La región Lima (capital de Perú), presentó una reducción en el personal de salud estable, pasando de una DHRS de 31,2 a 27,7 x 10 000 habitantes, mientras que casi la DHRS en personal CAS se incrementó en 149,8% (Figura 3). Por otro lado, las regiones como Lambayeque (12,3%), Ucayali (11,5%) y Tacna (11%) fueron las que incrementaron más su densidad de recursos humanos, mientras que diez regiones presentaron una disminución del indicador para el periodo de estudio, como las regiones de Puno (-7,7%), Moquegua (-7,4%) y Huancavelica (-4,3%).
Cuando se observan los cambios de la DRHS a nivel de las provincias (Figura 4), se observa que 87 de las 196 provincias presentan un incremento promedio de 8,2% (DE ± 7,8%). Dentro de las provincias con mayor porcentaje de incremento se encontraron: Chupaca (Junín) +52,3%; Huarochirí (Lima) +26,2%, Casma (Ancash) +25,4%, Mariscal Ramon Castilla (Loreto) +20,7%, Islay (Arequipa) +20,7%, Lambayeque (Lambayeque) +18,8%, Carabaya (Puno) +18,2%, San Martín (San Martín) +18,1%; Talara (Piura) +17,1% y Zarumilla (Tumbes) +16,4%, entre otros.
Por el contrario, en 105 provincias se observó una reducción de la DRHS, en promedio un 8,2% % (DE ± 6,2%). Dentro de las provincias con mayor porcentaje de disminución se encontraron: Ocros (Ancash) -28,3%, Manu (Madre de Dios) -27,6%, Tahuamanu (Madre de Dios) -24,3, Purus (Ucayali) -21,5%, Urubamba (Cuzco) -21,4%, San Antonio de Putina (Puno) -20,6%, Paucartambo (Cuzco) -20,3%, Pallasca (Ancash) -17,7%, Tarata (Tacna) -16,8%, San Román (Puno) -15,8%, entre otros. Solo en 5 provincias no se observaron cambios en la DRHS.
Cuando se analizan los cambios de DRHS según niveles de atención (Figura 5), se observaron variaciones menores a 1 x 1000. No obstante, se encuentran respuestas diferenciadas en algunos territorios. Por ejemplo, algunas regiones presentaron mayores incrementos en la densidad de recursos humanos en el primer nivel de atención, como Lambayeque (+18,4%), Tumbes (+10,9%) y Pasco (+10,2%). Otras regiones concentraron el incremento de la densidad de recursos humanos en el segundo nivel de atención, como Tacna (+39%), Lima (+23,6), Huánuco (+21,3%) y Pasco (+21,1%). Respecto al tercer nivel de atención, Arequipa (+12%), La Libertad (+7,5%) y Junín (+4,1%) presentaron los mayores incrementos.
DISCUSIÓN
Los hallazgos de nuestro estudio muestran que la situación de la disponibilidad los RHUS durante el primer contexto de cuarentena por la pandemia de COVID-19 en el Perú, tuvo un incremento en la DRHS a nivel nacional de 5,1% entre los meses de abril a agosto de 2020. Sin embargo, este incremento presentó diversas variaciones alrededor de las regiones del país presentando por un lado un incremento de este indicador de 10 a 12% en regiones como Lambayeque, Ucayali, Tacna y Lima, mientras que Moquegua y Puno mostró una reducción de hasta -7,7%. Además, estas variaciones se mostraron aún más acentuadas en el análisis a nivel provincial y por niveles de atención de los establecimientos de salud.
La principal explicación para el incremento de la DRHS visto a nivel nacional y en algunas regiones del país puede venir de la expansión de contratos temporales (contratos CAS) en los centros de salud del MINSA y el estímulo económico brindado por el gobierno para atender la emergencia. Sin embargo, a pesar facilitar la obtención de personal de forma inmediata, la implementación de esta estrategia no ha sido suficiente para evitar el colapso del sistema de salud en diversos territorios a nivel nacional, especialmente en aquellos con inequidades previas a la pandemia en relación a este recurso 12,19. Esto indica que la aplicación de contratos de corto plazo resultaría ineficaz como única estrategia en contextos donde se cuenta con una reducida oferta de RHUS 20.
Por otro lado, nuestros hallazgos muestran que durante la pandemia se ha incrementado la inequidad en materia de RHUS a nivel regional y provincial. Esto indica la existencia de diversos sectores en donde no solo persiste un déficit de este recurso, sino que se ha agravado durante la cuarentena generando mayores limitaciones en el despliegue de la labor asistencial para la atención de pacientes infectados y el desarrollo de intervenciones esenciales en salud pública, incluyendo, por ejemplo, la realización de pruebas diagnósticas o aplicación de vacunas para el COVID-19. Ante ello, resulta urgente el despliegue de estrategias que permitan compensar la disponibilidad de RHUS en estos sectores dada las evidencias que señalan un mayor impacto del COVID en las poblaciones peruanas con deficiencias en este recurso 21,22.
Dada la situación desigual a nivel regional y provincial respecto al DRHS recalca la necesidad de implementar estrategias diferenciadas que permitan optimizar y/o compensar la situación de RHUS en cada uno de estos sectores de acuerdo con sus necesidades. Por un lado, en sectores con un adecuado nivel de DRHS resultaría provechoso implementar estrategias para lograr una mayor eficiencia de la labor de los RHUS disponibles y desarrollar intervenciones de control del COVID basadas en la acción del primer nivel de atención. Mientras tanto los sectores más desfavorecidos podrían beneficiarse de la implementación de estrategias combinadas, basadas en acciones comunitarias y equipos de respuesta móvil.
Es importante explicar la metodología empleada en el presente estudio para la medición de la DRHS y evaluación de los cambios de este indicador en un escenario tan dinámico como la epidemia de COVID-19 en el Perú. Los criterios de exclusión elegidos buscaron establecer un número que se acerque lo mejor posible a la disponibilidad real de personal en los servicios, descontando a los trabajadores afectados por la epidemia. También debemos señalar la ventaja que significa tomar como referencia la población del Seguro Integral de Salud, construida a partir de registros individuales, que nos plantea un rango de mayor exactitud, que las poblaciones de referencia estimadas por el INEI, metodología de estimación que ya ha sido aplicada anteriormente en nuestro medio 23.
Por otro lado, el presente estudio cuenta con algunas limitaciones a mencionar. En primer lugar, al tratarse de un análisis secundario de base de datos, los resultados están supeditados a las características de la información disponible. Si bien la DHRS es un indicador de constante cambio, el análisis fue realizado de forma mensual debido a que la información verificada de INFORHUS presentaba cortes de actualización con esta frecuencia. Asimismo, se utilizó el supuesto de que los periodos no laborales en los RHUS con resultado positivo a COVID-19 fueron los mismos para todos los casos ya que no se tuvo acceso a información sobre su gravedad o tiempo de enfermedad. Tampoco se obtuvo información que permitiera constatar si los profesionales que se encontraban con licencia realizaron teletrabajo o no. Finalmente, la DRHS en salud se calculó basándose solo en médicos, enfermeras y obstetras tal y como se sugiere en publicaciones de la OMS. Sin embargo, es posible que durante la pandemia la prestación de servicios críticos no se haya limitado únicamente a esas profesiones. Aun con estas limitaciones, consideramos que los cálculos realizados en el presente estudio respecto a la DHRS representan una adecuada aproximación de la la disponibilidad de RHUS en actividad durante el primer periodo de cuarentena en el Perú.
El desafío para el sistema de salud en el mediano plazo es enorme, porque en la práctica, se requiere dimensionar un sistema de salud con capacidad para sostener la respuesta al COVID-19, incluyendo programas anuales de vacunación universal, así como retomar las necesidades de la población no atendidas durante el último año, lo que crea una enorme presión sobre un sistema de salud que va a tener que escalar su oferta, tanto en las grandes ciudades como en los territorios. En ese escenario, la necesidad de priorizar la protección de los trabajadores de salud, fortalecer las acciones de cuidado, recuperación e reinserción del personal afectado por el COVID-19 y la ampliación de la formación y reclutamiento de nuevos profesionales de la salud, en un elemento central en la sostenibilidad del sistema de salud peruano de cara a la actual crisis sanitaria 24.
Conclusiones y recomendaciones
Los resultados en nuestro estudio muestran que en el Perú la disponibilidad de RHUS presentó un leve incremento durante el periodo de cuarentena por COVID-19; sin embargo, estos cambios no se han visto reflejados a nivel regional, en donde persisten o han agravado su situación respecto a la disponibilidad de este recurso. Esta situación supone un desafío importante para el sistema de salud local, situación que se ha visto incluso países de altos ingresos quienes han tenido dificultades para enfrentar adecuadamente la pandemia y cuyos sistemas de salud se han debilitado o colapsado 25 . Esta situación implica tener una mirada integral de la complejidad del despliegue de los recursos humanos en salud en el contexto de la actual fragmentación del sistema de salud peruano especialmente en este escenario de crisis sanitaria.
Dado el contexto y los resultados encontrados en nuestro estudio, recalcamos la necesidad de realizar mayores estudios que incorporen el análisis de la DRHS de otros subsistemas como el Seguro Social del Perú y las Fuerzas Armadas y Policiales a fin de desarrollar una política pública de fortalecimiento de los recursos humanos de alcance nacional y que optimice la distribución de los limitados recursos disponibles. Adicionalmente, sugerimos el establecimiento de un mecanismo de interoperabilidad entre las bases de datos empleadas en el presente estudio, con miras a establecer un sistema de seguimiento de la evolución de las variables analizadas, permitiendo que la expansión de la disponibilidad de RHUS se pueda monitorear para velar por la equidad del sistema a través de la respuesta diferenciada en función del impacto, también diferenciado, de la pandemia en territorios departamentales o provinciales del país.