INTRODUCCIÓN
En pacientes con lupus eritematoso sistémico (LES) existe predisposición para desarrollar infecciones intrahospitalarias debido a múltiples factores de riesgo, entre ellos la actividad de enfermedad, la desregulación específica del sistema inmune producido por la fisiopatología del LES, un sistema inmune deficiente secundario al uso de inmunosupresores y el daño de órganos producidos por la enfermedad 1 . Estas infecciones pueden poner en riesgo la vida del paciente, representando hasta el 25% de las causas de muerte en pacientes lúpicos 2.
Las infecciones serias se han definido como aquellas que requieren tratamiento antimicrobiano parenteral, ameritan hospitalización para su manejo o pueden producir la muerte antes de la resolución de síntomas y signos dentro de los 7 primeros días tras el inicio de la infección, siempre que no exista otra causa que pueda explicar la mortalidad en estos pacientes 3. Un estudio reciente desarrollado en Europa determinó que los pacientes con LES son de 2 a 4 veces más propensos a hospitalizarse por infecciones y a presentar infecciones recurrentes en comparación con la población general, además el uso de azatioprina se ha asociado con el incremento de este riesgo 4.
En un estudio realizado en China en el periodo de junio 2005 a junio del 2015, se estudiaron 3815 pacientes con LES hospitalizados, de los cuales 1321 (34,6%) presentaron alguna infección, de éstas la etiología más frecuente fue la bacteriana (50,6%) a predominio de las gramnegativas, seguidas de las producidas por virus (36,4%) y hongos (12,5%) 5. En el Hospital de Sarawak (ubicado en Malasia al Sudeste de Asia) se estudiaron a pacientes con LES que desarrollaron infecciones serias durante su hospitalización entre el 2011 al 2015, detectándose 187 episodios de infecciones serias en 125 pacientes. Siendo las infecciones pulmonares (37,9%) las más frecuentes, seguidas de las infecciones producidas por septicemias (22,5%), y fueron las bacterias gramnegativas las que se aislaron predominantemente (38,2%) 3.
La tasa incidencia de infecciones serias en una cohorte latinoamericana de seguimiento fue de 3,8 por 100 personas al año. Los factores predictivos de infección fueron el uso de corticoides: pulsos de metilprednisolona y dosis mayores a 15 miligramos de prednisona, la actividad de enfermedad y el daño producida por la misma 6.
El objetivo del presente estudio fue determinar la prevalencia de infecciones serias, y describir la etiología más frecuente en pacientes con LES hospitalizados en el Servicio de Reumatología del Hospital Nacional Guillermo Almenara, EsSalud, en el periodo del 2017 al 2019, con la finalidad de conocer nuestra realidad y contar con una data actualizada al respecto.
MÉTODOS
Población y muestra
La población de estudio la constituyeron los pacientes hospitalizados con LES en el Servicio de Reumatología del Hospital Nacional Guillermo Almenara, EsSalud, en el periodo de tiempo del 1º de enero del 2017 al 31 de diciembre del 2019. La unidad de análisis fue la historia clínica del paciente con LES hospitalizado.
La muestra fueron todas las historias clínicas de pacientes de pacientes lúpicos hospitalizados en el servicio de reumatología que durante su hospitalización tuvieron alguna infección seria (recibieron tratamiento antimicrobiano endovenoso, estuvieron hospitalizados o fallecieron por causa de la infección). Se incluyeron los casos donde existía la sospecha clínica de infección y respondieron al tratamiento antimicrobiano y aquellos casos donde se demostró el proceso infeccioso mediante estudios directos como cultivos, carga viral y microscopia óptica, o pruebas indirectas como test serológicos.
Criterios de inclusión y exclusión
Se incluyeron en el estudio todas las historias clínicas de pacientes que cumplían os criterios de clasificación para LES del 2019 EULAR-ACR (European League Against Rheumatism/AmericanCollege of Rheumatology)
Variables de estudio
Respecto a las variables que se utilizaron, estas fueron: características demográficas (edad y género), el tiempo de enfermedad, la actividad y daño producidos por la enfermedad, el tratamiento (dosis media de prednisona y si uso o no inmunosupresores), el lugar donde se adquirió la infección (extrahospitalaria si fue adquirida en la comunidad o intrahospitalaria si se adquieren luego de 48 horas de permanecer en el hospital y que el paciente no portaba a su ingreso, también se incluyen aquellas que ocurren hasta 30 días posterior al alta), el lugar de donde provenía el paciente que se hospitalizó en el servicio de reumatología (sea por consulta externa o transferencia de otros servicios como emergencia, unidad de cuidados intensivos u otros servicios de hospitalización), si habían recibido tratamiento antimicrobiano empírico antes o después de aislar el proceso infeccioso en la hospitalización, el aislamiento microbiológico (si se demostró o no el agente etiológico que produce la infección), el agente etiológico que produjo la infección (bacteria, virus, hongos o parásitos), la clasificación de la infección según localización del órgano afectado (genitourinaria, respiratoria, gastrointestinal, piel y tejido celular subcutáneo, osteoarticular, sistema nervioso central o sepsis). Se describió como evento infeccioso al cambio desfavorable de la condición de salud del paciente hospitalizado secundario a una etiología infecciosa confirmada o sospechosa.
Análisis de datos
Los datos fueron recolectados mediante la revisión historias clínicas manuales y electrónicas, además se comprobaron los resultados en el sistema informático del hospital. Se utilizó una ficha de recolección de datos previamente elaborada para dar respuesta a los objetivos del presente estudio. Los resultados fueron presentados en tablas, para las variables categóricas se utilizó la frecuencia y porcentaje. Para las variables continuas se utilizó la media y desviación estándar. Se utilizó los paquetes estadísticos: Excel versión 15 y SPSS versión 12 para procesar y analizar los datos obtenidos.
RESULTADOS
Se hospitalizaron 390 pacientes con diagnóstico de lupus eritematoso sistémico (LES) en el Servicio de Reumatología del Hospital Nacional Guillermo Almenara Irigoyen (HNGAI), EsSalud, en el periodo del 1º de enero del 2017 al 31 de diciembre del 2019, de los cuales 61 presentaron 75 eventos de infección seria (48 desarrollaron un solo evento de infección seria, 12 desarrollaron 2 eventos y 1 paciente desarrolló hasta 3 infecciones en la misma hospitalización). Se logró determinar la etiología del proceso infeccioso en 53 eventos infecciosos.
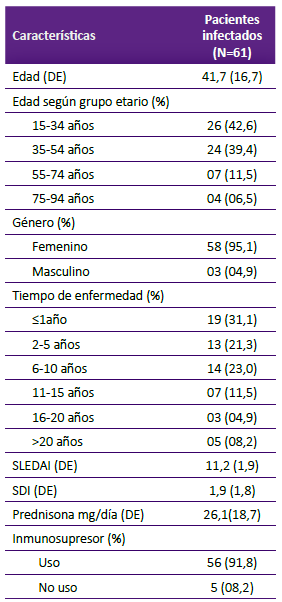
La edad promedio de los pacientes infectados fue de 41,7 + 16,7 años; siendo el grupo etario más frecuente de 15 a 34 años (42,6%) y principalmente de género femenino (95,1%) y con menor tiempo de enfermedad (Tabla 1).
Tabla 1 Distribución según características demográficas, tiempo de enfermedad, actividad y daño, tratamiento en pacientes con infecciones serias hospitalizados con LES.
Se presentaron 75 eventos infecciosos en los 61 pacientes hospitalizados, siendo las infecciones intrahospitalarias las más frecuentes, la mayoría de los eventos infecciosos no recibieron tratamiento empírico (Tabla 2).
Tabla 2 Distribución del tratamiento empírico según el lugar donde se adquirió el evento infeccioso en pacientes con infecciones serias hospitalizados con LES.

Los pacientes ingresaron al Servicio de Reumatología del HNGAI principalmente por transferencia de emergencia y otros servicios de hospitalización (Tabla 3).
Tabla 3 Distribución de eventos infecciosos según etiología identificada y lugar de admisión de pacientes con infecciones serias hospitalizados con LES.

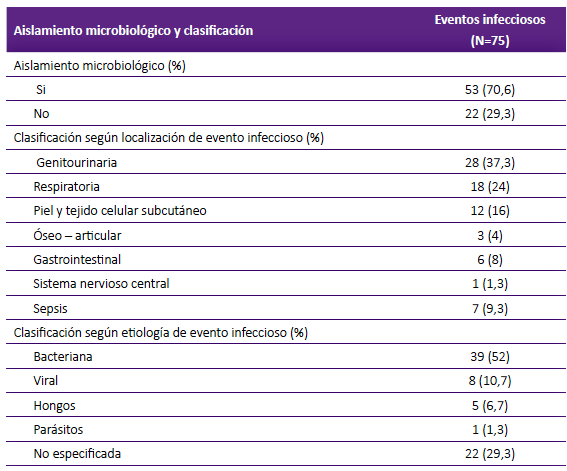
Respecto a la demostración del agente microbiológico, este se logró en 53 eventos infecciosos (70,6%), siendo la principal de etiología la bacteriana en 39 eventos infecciosos (52%) y las localizaciones más frecuentes: la genitourinaria (37,3%), respiratoria (24%), piel y tejido celular subcutáneo (16%). (Tabla 4).
Tabla 4 Distribución según aislamiento microbiológico y clasificación de eventos infecciosos según localización y etiología, en pacientes con infecciones serias hospitalizados con LES.
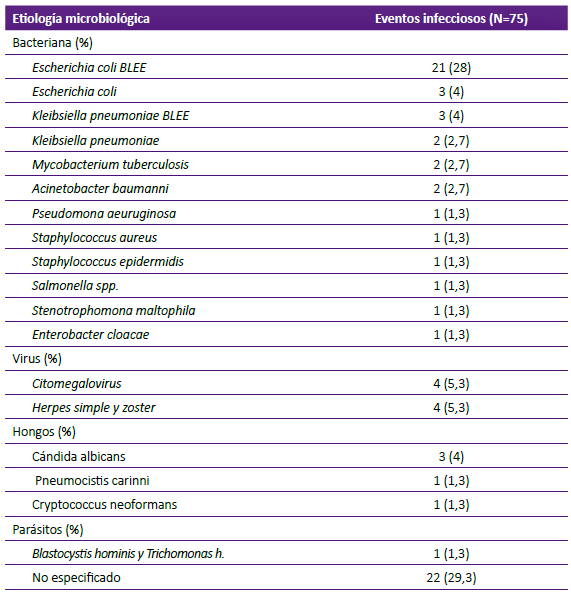
El agente etiológico demostrado con mayor frecuencia fue Escherichia coli betalactamasa de espectro extendido (BLEE). (Tabla 5)
DISCUSIÓN
390 pacientes con LES fueron hospitalizados en el periodo de estudio, de los cuales 61 (15,6%) presentaron 75 eventos de infecciones serias. Las infecciones son frecuentes en pacientes lúpicos debido al uso de glucocorticoides e inmunosupresores y a la disfunción inmune producida por la enfermedad 7.
Estos resultados son similares a los de un hospital de Medellín-Colombia donde reportaron que la causa de hospitalización más frecuente fue la actividad de enfermedad (57%) de los casos, seguido de las infecciones (15%) 8. En Estados Unidos de Norteamérica se utilizó una base nacional de registro de hospitalizaciones, reportando que las infecciones representaron el 15,8% del diagnóstico primario en pacientes con lupus seguido de manifestaciones cardiacas y renales (7,03% y 4,91% respectivamente) siendo la edad media de hospitalización en general 51,82 años y el 89% de pacientes con LES fueron mujeres 9. En el presente estudio la edad promedio de pacientes hospitalizados que desarrollaron un proceso infeccioso fue menor a la reportada por la base norteamericana 9, nuestros pacientes tuvieron una edad media de 41,7 (+16,7) años (25-59), y 95% fueron mujeres; los procesos infecciosos se observaron principalmente en el primer año de enfermedad y en el grupo de menor edad, con un promedio de actividad de enfermedad medido por SLEDAI (Systemic Lupus Erythematosus Index) de 11,2 + 1,9. Hallazgos similares se reportaron en otro estudio donde los pacientes más jóvenes diagnosticados de LES con actividad severa de enfermedad (SLEDAI 2K ≥10 puntos) suelen presentar episodios de actividad prolongados (más de 2 meses con visitas consecutivas con actividad severa), con actividad recurrente (> 01 visita con actividad severa de enfermedad), y con mayor acumulación de daño de órgano 10. Por lo tanto, la disfunción del sistema inmune producido por el LES, que se manifiesta con actividad severa de enfermedad predispone al paciente a presentar procesos infecciosos.
Respecto al uso de corticoides, en el presente estudio la dosis media de prednisona fue de 26,1 (+ 18,7) miligramos al día. En brotes severos de la enfermedad, se ha reportado que los pulsos de 125mg, 250mg o 500mg metilprednisolona al día por 3 días son más efectivos y menos tóxicos que usar dosis altas de prednisona (0,5 - 1mg/kilo/día) vía oral, sugiriendo reducir rápidamente la prednisona vía oral desde dosis idealmente no mayores a 30mg/día hasta llegar a 2,5-5mg de prednisona al día 11. La dosis de prednisona mayor a 20 miligramos al día por lo menos durante un mes junto al uso de ciclofosfamida, incrementan el riesgo de infecciones en pacientes con LES 12.
Se ha reportado que los pacientes con LES tienen mayor probabilidad de desarrollar infecciones que la población en general 4. Los eventos infecciosos intrahospitalarios en el presente estudio fueron los más frecuentes. A diferencia de nuestros hallazgos, un estudio realizado en el Servicio de Reumatología del Hospital General de México entre enero de 2002 a diciembre del 2007, que incluyó 473 pacientes con LES hospitalizados, reportó una mayor prevalencia de los procesos infecciosos comunitarios, comprobó infecciones comunitarias en 96 pacientes lúpicos hospitalizados (22%) e infecciones intrahospitalarias en 59 pacientes (12,5%) 13. Esta diferencia se puede deber a que nuestro estudio consideró todos los eventos infecciosos que se produjeron durante la hospitalización, incluyendo los eventos recurrentes, de tal forma que 48 pacientes presentaron un evento infeccioso, 12 pacientes presentaron 2 eventos y 1 sólo presentó hasta 3 eventos infecciosos por diferentes microorganismos, además nuestro servicio no cuenta con un gran número de camas hospitalarias, limitándose a sólo 12 camas de hospitalización y da prioridad a las transferencias de otros servicios del mismo hospital. Un estudio realizado en el sur de China, reportó una tasa de incidencia de 9,1% de infecciones intrahospitalarias en pacientes con lupus en un estudio de casos y controles realizado de enero del 2007 a enero del 2017, siendo las infecciones intrahospitalarias una causa importante de mortalidad en este grupo poblacional, que afectan principalmente el tracto respiratorio y torrente sanguíneo, a predominio de bacterias gramnegativas resistentes a terapias antibióticas.
Los factores de riesgo para el desarrollo de infecciones intrahospitalarias son: actividad severa de enfermedad, el uso de glucocorticoides a altas dosis y de ciclofosfamida endovenosa 12,14. En nuestro estudio, el porcentaje mayor de pacientes había recibido tratamiento empírico. Existe escasa evidencia para orientar el tratamiento empírico en el manejo de infecciones por bacterias gramnegativas intrahospitalarias productoras de betalactamasas de espectro extendido (BLEE), por lo que es necesario considerar la etiología polimicrobiana, la resistencia a los antibióticos y la comorbilidad del paciente antes de iniciar cualquier tratamiento empírico 15. Se ha sugerido tratamiento antimicrobiano profiláctico en pacientes que desarrollan infecciones recurrentes con un microorganismo en particular, sobre todo si están usando terapia inmunosupresora 12.
Respecto a la admisión de hospitalización al Servicio de Reumatología del HNGAI, los eventos infecciosos se presentaron sobre todo en pacientes admitidos por transferencias de emergencia y otros servicios de hospitalización, el menor porcentaje provenían de UCI. En un centro de referencia 3 las principales causas de admisión en pacientes lúpicos fueron la actividad de enfermedad (40,2%), las infecciones (19,2%), los procedimientos diagnósticos (18,8%) y finalmente, los eventos trombóticos (5,4%); se reportó que aproximadamente 3,9% de los pacientes necesitaron hospitalizarse en la UCI, a diferencia de nuestro estudio que incluyó eventos recurrentes infecciosos, éstos tuvieron relación con la hospitalización en UCI hasta en un 9,3%. Otros autores han demostrado que el ingreso en UCI se presenta hasta en el 13,8% de los pacientes con LES hospitalizados 9 con incremento de su mortalidad. Un estudio de referencia señala que hasta 5,8% de los pacientes lúpicos son readmitidos dentro de los 30 días al alta 3, los factores de riesgo para las readmisiones fueron la trombocitopenia y el compromiso renal. Por lo que las infecciones intrahospitalarias adquiridas y tratadas previamente en otras salas del hospital puede justificar la etiología polimicrobiana, recurrencia de infecciones y resistencia antimicrobiana en nuestros pacientes.
En el presente estudio aproximadamente el 30% de los eventos infecciosos no se aisló o demostró el agente etiológico, debido a la limitación en los procesos de toma de muestra, escasez de reactivos y trámites administrativos, en otros casos se inició terapia empírica en base a la clínica del paciente y otros hallazgos de laboratorio encontrados como leucocitosis, incremento de la proteína C reactiva (PCR) y/o procalcitonina. La fiebre puede ser manifestación de actividad de enfermedad y de procesos infecciosos, por lo que, es importante elaborar una historia clínica dirigida a buscar parámetros clínicos e inmunológicos de actividad del LES, descartar infecciones mediante exámenes de laboratorio en búsqueda de leucocitosis, el incremento de la proteína C reactiva > 60 mg/dl (la cual se relacionado con un 84% de especificidad para predicción de evento infeccioso) 16, los antecedentes de intervenciones quirúrgicas invasivas y de viajes reciente a países tropicales, el uso de dosis altas de glucocorticoides o inmunosupresores 17. Tanto en las infecciones nosocomiales y adquiridas en la comunidad se ha reportado que las infecciones más comunes afectan al sistema respiratorio y genitourinario, siendo las bacterias gramnegativas las más comunes 13. En nuestro estudio al igual que otros autores 1,18 los agentes infecciosos aislados con mayor frecuencia fueron las bacterias con localización genitourinaria, respiratoria y dérmica. Otros autores reportan las infecciones de localización pulmonar (37,9%) como las más frecuentes, seguidas de la septicemia (22,5%), infecciones virales generalizadas (13,9%), las genitourinarias (13,9%) y las infecciones dérmicas (7,4%) 3. Según el mapa microbiológico 2020 emitido por el Servicio de Microbiología del HNGAI, durante el año 2020, se aislaron un total de 6489 microorganismos provenientes de muestras biológicas distribuidas según procedencia: el 43% son aislados de hospitalización, 38% de emergencia, 17% de consulta externa y 2% de centro quirúrgico. En hospitalización los microorganismos más frecuentemente aislados fueron gramnegativos en el 71% de los casos, seguidos de los grampositivos en un 26% y finalmente levaduras en un 3%. La frecuencia de microorganismos en hospitalización se distribuyó de la siguiente forma: Escherichia coli en 22%, seguida de Pseudomona aeruginosa en 18% y Staphylococcus aureus en 7% 19.
Los hallazgos del presente estudio, al igual que el mapa microbiológico del HNGAI, las bacterias más frecuentes fueron las gramnegativas, sin embargo, no fue la E. coli sensible, sino la E. coli BLEE + y Kleibsiella pneumoniae BLEE, las que se aislaron con mayor frecuencia, representando el 32% de los 75 eventos infecciosos, similar a lo encontrado en un hospital de referencia que reportó la prevalencia de bacterias productoras de BLEE en un 29,5% 20. Se ha determinado el incremento mundial de la prevalencia de transporte de E. coli BLEE intestinal en individuos sanos, en las últimas dos décadas, siendo la tasa de portadores más alta en sudeste asiático (27%) y la más baja en Europa (6%) 21. Desde 1997 al 2011, en Estados Unidos se ha reportado el incremento las tasas de incidencia de infecciones producidas por E.coli BLEE y Kleibsiella BLEE, a predominio de esta última 22.
Según el mapa microbiológico del año 2020 del HNGAI, en relación a la resistencia de enterobacterias en la hospitalización, se aisló Escherichia coli BLEE + y Kleibsiella pneumoniae BLEE + en el 48% y 53% respectivamente, además se aislaron 12 casos de E. coli de los cuales 11 fueron productores de carbapenemasas tipo metalobetalactamasa (MBL) y un caso fue OXA 48 (oxacilinasa-48) que es una betalactamasa de clase D 19. En el presente estudio no se reportó ninguna bacteria que presente resistencia a carbapenémicos, ni microorganismos productores de OXA 48.
Se ha reportado el incremento de infecciones por E. coli BLEE en un estudio retrospectivo de casos y controles en pacientes con LES realizado de enero del 2012 a diciembre del 2017, de un total de 384 casos de pacientes lúpicos hospitalizados con infecciones por E.coli, la prevalencia de E.coli BLEE + fue de 55,2% (212 pacientes), superior a lo encontrado en el presente estudio. Los factores de riesgo para infección por E. coli BLEE en el análisis multivariado fueron la colonización o infección en el año previo por esta bacteria gramnegativa, la dosis de prednisona > 30 miligramos/día, consumo de complemento C3 y la infección nosocomial. El uso de quinolonas y la actividad hematológica no fueron factores de riesgo estadísticamente significativos para infección por E. coli BLEE 18.
Después de las infecciones bacterianas fueron las producidas por virus, y posteriormente por hongos y parásitos las que siguieron en orden de frecuencia, similar a lo reportado por otros autores 5. Las infecciones virales producidas por citomegalovirus en pacientes con LES, se han asociado a la elevada carga viral, el tiempo prolongado de enfermedad, el uso de inmunosupresores y altas dosis de corticoides 23. También, las infecciones producidas por virus herpes zoster se han asociado al uso de ciclofosfamida y micofenolato en pacientes con nefritis lúpica, sin embargo, no se ha reportado esta asociación con la actividad de enfermedad, ya que los casos de herpes zoster se presentaron en pacientes lúpicos con enfermedad en remisión o con baja actividad 24. Las infecciones serias producidas por herpes simple en pacientes con LES tuvieron como factores de riesgo ser mayor de 18 años, haber tenido infección mucocutánea previa por herpes simple y el tratamiento reciente con corticosteroides ya sea en pulsos de metilprednisolona o dosis de prednisona > a 7,5 miligramos al día 25. La tasa de prevalencia de infecciones fúngicas invasivas en una cohorte de pacientes con LES de referencia fue de 1,8%, fueron las producidas por Candida spp. (52,8%) las más comunes, seguidas de las infecciones por Cryptococcus spp. (18.2%) y Aspergillus spp. (18.2%), los pacientes que tuvieron mayor riesgo fueron los más jóvenes y sobre todo los que recibieron pulsos de corticoides endovenosos 26. Otros autores han señalado una tasa de prevalencia de infecciones fúngicas en pacientes con LES de 0,6% a 3,2% 27.
El presente estudio tiene limitaciones debido a que fue retrospectivo y realizado en un solo servicio, además el número pacientes fue pequeño, lo cual limitó la formación de subgrupos. No se realizó la identificación genotípica de los microorganismos productores de BLEE. Una limitación importante fue que la mayoría de los pacientes ingresaba al servicio procedente de transferencia de otros servicios lo cual pudo elevar la tasa de prevalencia de infecciones. Se necesitan estudios prospectivos, ampliar el periodo de seguimiento para validar los resultados y observar la curva de crecimiento de infecciones en el tiempo. Sin embargo, es importante difundir los hallazgos de este estudio ya que el incremento de infecciones por bacterias resistentes a antibióticos en pacientes con LES y en la sociedad en general constituye un problema de salud pública en ascenso, que es necesario conocer y abordar.
Como conclusión, la prevalencia de infecciones serias en nuestros pacientes hospitalizados con LES fue del 15,6%, predominantemente en mujeres jóvenes durante su primer año de enfermedad, la mayoría presentó actividad severa medida por SLEDAI, las infecciones fueron principalmente intrahospitalarias y transferidas de otros servicios del hospital. La etiología más frecuente fue por bacterias gramnegativas, seguida de infecciones virales y hongos. Según su localización, las infecciones fueron principalmente genitourinarias, respiratorias y dérmicas. El microorganismo que más se aisló fue la E. coli BLEE.