INTRODUCCIÓN
La rabia humana es un problema de salud pública mundial. La organización Mundial de la Salud (OMS) estima entre 30 000 a 70 000 muertes por año 1. Los perros contribuyen hasta el 99% de las transmisiones de rabia humana 2, siendo prevenible con vacunación. La encefalomielitis desmielinizante aguda (EDMA), trastorno de tipo autoinmune, llamado también encefalitis post-vacunal, se ha observado en pacientes vacunados contra el virus de la rabia 3.
Existen pocos casos reportados que han sobrevivido a encefalitis por el virus de la rabia, y pocos casos de EDMA luego de una mordedura asociado a vacuna antirrábica 3,4,5 Reportamos un caso de mordedura de perro con rabia, en gestante, que inició la vacunación el día de mordedura.
REPORTE DE CASO
Paciente de 27 años, gestante de 31 semanas, fue mordida por perro en mano derecha, en el dedo pulgar, y acude a centro de salud, donde colocan vacunas antirrábicas basadas en cultivo celular y en huevos embrionados (VCC). No recibió suero antirrábico. El mismo día, presentó adormecimiento de antebrazo derecho y "tirón de los dedos de la mano derecha". Dos días después presentó fiebre, cefalea, fotofobia y depresión. En los siguientes 3 días: vómitos, tinitus, hidrofobia. Se observó clonus, hiperreflexia y nistagmus horizontal. El perro muere al segundo día de la mordedura y se confirmó el diagnóstico de rabia canina.
La paciente fue hospitalizada, se realizó cesárea segmentaria y se le indujo al coma farmacológico, siguiendo recomendaciones del protocolo de Milwaukee 6. Presentó mediciones de presión intracaneana (PIC) en promedio 7 mmHg, electroencefalograma (EEG) anormal sin actividad paroximal, y sin signos de vasoespasmo en ambas arterias cerebrales medias en ecografía doppler. En el citoquímico del líquido cefalorraquídeo (LCR) realizado al segundo día del ingreso se encontró proteínorraquia (342 mg%) y pleocitosis (40 cel/mm3) a predominio de mononucleares (99%), que se observó en segundo estudio tomado seis días después, pero con valores inferiores.
Su evolución clínica fue tórpida, presentó hiponatremia leve: 131 mEq/L, y un sodio urinario alto (227 mmol/L), catalogado como síndrome perdedor de sal. Se asoció tratamiento con vitamina C y nimodipino. Recibió rivabirina solo un día y 30 días después se agregó tetrahidrobiopterina (CBH4) de manera incompleta. Catorce días después, se le practicó traqueostomía percutánea.
Se ejecutaron estudios para detectar el antígeno viral y/o los anticuerpos antirrábicos (Tabla 1). La mayoría se realizaron el mismo día de su ingreso a UCI. Las pruebas en suero y mediante inmunofluorescencia indirecta (IFI) y con la técnica de seroneutralización en ratón (SNR) fueron positivas. En ambas técnicas el resultado del LCR fue negativo. El estudio en saliva con la técnica de inoculación en ratones y la biopsia de cuero cabelludo (folículo piloso) de región occipital a través de método de inmunofluorescencia directa (IFD) fueron negativas. La paciente desarrolló monoartritis de rodilla izquierda y se envió muestra de líquido sinovial, cuyo resultado fue negativo según la prueba de HEMINESTED RT-PCR. Por otro lado, veinte días después, se dosaron anticuerpos antirrábicos en LCR y suero mediante la técnica de método rápido de inhibición de focos fluorescentes (RIFFT) con resultados positivos y con títulos altos para ambas muestras (Tabla 2).
Tabla 1 Exámenes para detectar el antígeno viral y/o los anticuerpos antirrábicos en mujer gestante con encefalitis por rabia o encefalitis post-vacunal.
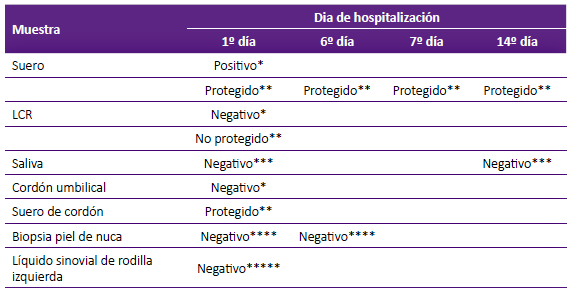
*IFI: inmunofluorescencia indirecta
**SNR: seroneutralización en ratón. Presencia de anticuerpos contra el virus de la rabia mayor o igual a 0,5 UI/ml
***IR: Inoculación en ratones. Prueba realizada NESTED-RT PCR
****IFD: inmunofluorescencia directa
***** HEMINESTED RT-PCR
Tabla 2 Anticuerpos antirrábicos en LCR y suero en mujer gestante con encefalitis por rabia o encefalitis post-vacunal.

*Método rápido de inhibición de focos fluorescentes (RIFFT)
Las tomografías cerebrales iniciales no revelaron alteraciones y a los dos meses se observaron signos de atrofia cerebral rápidamente progresiva y lesión subcortical en vertex izquierdo de aspecto desmielinizante inespecífico (Figuras 1 y 2). Se realizó resonancia magnética (RM) a los dos meses, con lesiones hiperintensas en T2 y T2 Flair no captadoras, predominantemente difusas en placas y otras escasas focales a nivel de sustancia blanca y gris supratentorial, bilaterales y asimétricas (Figura 3). Se retiró progresivamente sedoanalgesia quedando con gran espasticidad muscular, movimientos esporádicos estereotipados, sin relación con el medio. A los 30 días se destetó de ventilación mecánica.
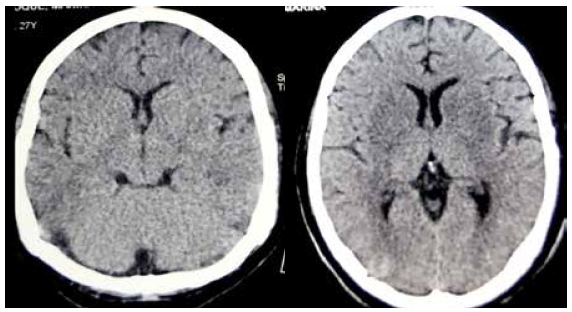
Figura 1 Tomografías cerebrales iniciales en mujer gestante con encefalitis por rabia o encefalitis post-vacunal, sin alteraciones.
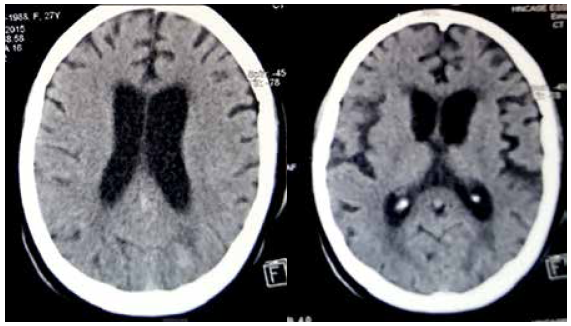
Figura 2 Tomografías realizadas al segundo mes de evolución de mujer gestante con encefalitis por rabia o encefalitis post-vacunal, con signos de atrofia cerebral rápidamente progresiva y lesión subcortical en vertex izquierdo de aspecto desmielinizante inespecífico.
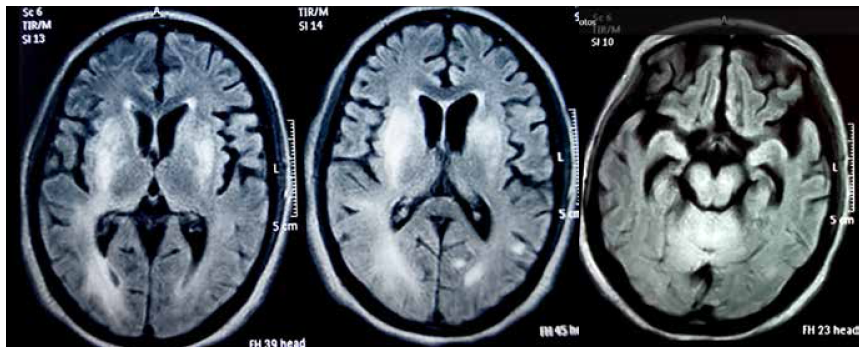
Figura 3 Resonancia magnética cerebral en T2 Flair, realizadas al segundo mes de evolución, con lesiones hiperintensas en T2 y T2 Flair no captadoras, predominantemente difusas en placas y otras escasas
Las muestras de cordón umbilical del neonato fueron negativas para IFI y positivas para SNR. En el neonato no se observaron signos de trastornos neurológicos agudos siendo su desarrollo psicomotriz adecuado.
Finalmente, la paciente evolucionó a un estado vigil, reactiva, con gestos de dolor y malestar al estímulo, con una escala de Glasgow de 10; catalogado como estado de mínima conciencia. Falleció 3 años después por una neumonía.
DISCUSIÓN
Considerada una zoonosis, causada por el virus de la rabia, microorganismo del género Lyssavirus, familia Rhabdoviridae. La rabia es una enfermedad casi siempre mortal. El hombre es considerado un huésped accidental, y muchas veces terminal. Se ha registrado en 106 países, siendo el perro el transmisor principal hasta en un 99% de casos humanos. Existen dos formas epidemiológicas de rabia: la urbana y la selvática 7.
El presente caso clínico plantea un dilema diagnóstico, pues se trata de una mujer joven, gestante, mordida por un perro que recibió vacunación antirrábica; sin suero antirrábico, probablemente por falencia del mismo 3,8. Sin embargo, veintidós días después de mordedura, coincidiendo con quinta dosis de vacuna, empieza con un síndrome neurológico similar a rabia humana 5, cuadro que podría ser compatible a rabia humana, por la positividad de rabia en perro 1,3,5. Por otro lado, el inicio de la vacuna el mismo día de la mordedura plantea la posibilidad de una EDMA, evento que está descrito como consecuencia de la vacuna antirrábica 3,4,9. Si consideramos que los síntomas aparecen 22 días después de la mordedura y administración de la vacuna, no es posible asegurar qué estimuló primero al sistema inmunológico y qué respuesta inmunológica predominó y produjo, o contribuyó, con las lesiones y manifestaciones neurológicas 9,10. Sin embargo, debemos resaltar que el sistema inmunológico estuvo más expuesto a la vacuna que al virus de la rabia por la mordedura. Asimismo, debemos señalar que los reportes de EDMA post-vacunal fueron principalmente con vacuna de tejido nervioso 3,9.
Dentro de los estudios realizados se utilizó la técnica de IFI que tiene un alto valor para detectar de manera indirecta el antígeno del virus (o el antígeno de la vacuna), cuyo valor hubiera sido incuestionable si la paciente no hubiera sido vacunada. La misma muestra fue sometida a SNR cuyo resultado se considera "protegido", que significa que la paciente tuvo anticuerpos contra el virus de la rabia, pero igualmente no es excluyente. Las mismas pruebas se realizaron en el LCR con resultados negativo, que se interpretaría como que no hay antígenos de la rabia en el LCR 11,12.
La técnica de inoculación en ratones (IR) deduce que, si en la saliva hay virus de la rabia, debería reproducir la enfermedad en ratones, lo cual no fue observado. La biopsia de piel de la nuca con la técnica de IFD, que se considera el estándar para la detección del antígeno viral, fue negativa.
Se procesó muestras de LCR y suero sanguíneo, mediante la técnica de RIFFT 12 cuyos resultados fueron positivos; es decir, se encontraron anticuerpos contra el virus de la rabia que no discriminaría si los anticuerpos detectados son dependientes del virus de la rabia o del virus atenuado de la vacuna. Por otro lado, la presencia de los mismos en el LCR no es patognomónico de la infección del virus de la rabia. En estudios, se ha descrito mayor cantidad de anticuerpos para la vacuna que para el virus en el LCR 3. De igual manera, el estudio RIFFT, no es un estudio categórico para diagnosticar infección por el virus de la rabia, y más aún si los antígenos de la vacuna circularon en mayor proporción. En suma, los estudios realizados para detectar el virus o anticuerpos específicos para el virus de la rabia no fueron relevantes por lo que no se podría afirmar que la paciente tuvo rabia humana.
La tomografia cerebral mostró en controles posteriores atrofia cerebral. Sin embargo, la RM cerebral, reveló compromiso importante de la sustancia blanca y la asimetría de las lesiones hace pensar en una encefalomielitis aguda diseminada 12,13,14. Por otro lado, mencionamos que se siguió de manera incompleta el protocolo de Milwaukee 6.
Los estudios como el EEG, ecografía doppler transcraneana y la medición de la PIC no evidenciaron alteraciones. El estudio citoquímico del LCR mostró un proceso inflamatorio inespecífico que podría presentarse en ambas entidades: rabia humana o EDMA.
Por otro lado, el recién nacido presentó desarrollo normal y por los hallazgos en el cordón umbilical implicaría que el antígeno del virus de la rabia estuvo ausente pero los anticuerpos contra la rabia sí estuvieron presentes 8,15.
La bibliografía no ha sido consistente sobre casos de sobrevivencia de rabia humana y los pocos casos descritos están envueltos con cierta incertidumbre. No hay un tratamiento estándar. Por lo que la prevención y la aplicación de suero antirrábico son lo más importante, medidas no contraindicadas en mujeres embarazadas 8,10.
En nuestro caso, no hay duda que la paciente fue mordida por un perro con rabia, pero la exposición tanto al virus como a la vacuna fue casi de forma simultánea y, por los hallazgos clínicos, imagenológicos y evolutivos se sospechó de una EDMA, y que hubo un efecto protector de la vacuna para prevenir la encefalitis viral 3; sin embargo, aún quedaría por definir si se trató de un caso de encefalitis por rabia humana.















