INTRODUCCIÓN
Las infecciones son una causa común de morbilidad y mortalidad en pacientes con lupus eritematoso sistémico (LES) 1. Las infecciones representan aproximadamente el 19,2% de las causas de hospitalización en pacientes lúpicos 2. Las infecciones serias son aquellas que requieren para su tratamiento hospitalización, ameritan antimicrobianos intravenosos o pueden producir la muerte del paciente 3. Las tasas de infecciones severas en pacientes lúpicos son hasta 12 veces más altas en la población en general 4. La tasa de incidencia en pacientes lúpicos con terapia inmunosupresora se ha calculado entre 14,6% a 24,6% aproximadamente 5.
En pacientes lúpicos existe predisposición al desarrollo de infecciones debido a la disfunción del sistema inmunológico celular y humoral 6. Además, se reconocen otros factores que pueden incrementar el riesgo para desarrollar infecciones como el uso de prednisona a dosis superiores a 7,5 mg, dosis altas de metilprednisolona, y el tratamiento inmunosupresor 7.
La ciclofosfamida (CYC) se ha asociado como factor de riesgo para el desarrollo de infecciones en pacientes con LES 8. En un estudio realizado entre usuarios recientes de inmunosupresores con micofenolato (MMF), azatioprina (AZA) o ciclofosfamida (CYC) las tasas de infecciones severas no difirieron 9. Las infecciones en pacientes lúpicos hospitalizados pueden presentarse en aquellos con actividad severa de la enfermedad, especialmente si presentan nefropatía lúpica y utilizan tratamiento con dosis altas de corticoides o inmunosupresores 10. Se ha reportado incremento del desarrollo de infecciones oportunistas en pacientes con LES hospitalizados 11. El daño de la enfermedad medido por el Systemic Lupus International Collaborating Clinics/ American College of Rheumatology Damage Index (SDI) se ha considerado factor de riesgo para el desarrollo de infecciones serias en una cohorte de pacientes con LES latinoamericanos 12.
En estudios previos se han reportado los factores de riesgo para desarrollar infecciones serias en pacientes lúpicos; sin embargo, no existen datos en la población que se atiende en nuestro hospital.
El objetivo de este estudio fue identificar los factores de asociación de infecciones serias en pacientes con LES hospitalizados en un hospital de referencia en el periodo de 2017 al 2019, con la finalidad de optimizar el manejo de estos pacientes.
MÉTODOS
Tipo de estudio
Se realizó un estudio analítico, de casos y controles, retrospectivo. Los casos fueron pacientes con lupus que desarrollaron una infección seria durante su hospitalización en el servicio de reumatología y los controles los pacientes con lupus hospitalizados que no desarrollaron infección durante su hospitalización; durante los años 2017 a 2019. Se pareo por edad, sexo y tiempo de enfermedad. El equipo de investigación estuvo conformado por reumatólogos del servicio capacitados en el llenado de la ficha de recolección de datos. Previamente se realizó una prueba piloto para estimar el tiempo necesario para recolectar la información, determinar si existían dudas para el llenado de la ficha y revisar si existían errores en su elaboración. La información obtenida se almacenó electrónicamente en una base de datos.
Población, criterios de inclusión y exclusión
El Hospital Nacional Guillermo Almenara Irigoyen (HNGAI) es un hospital docente de referencia nacional que pertenece a la seguridad social (EsSalud). El servicio de reumatología atiende a pacientes con afecciones reumatológicas diversas siendo los pacientes con lupus eritematoso sistémico (LES) los que se hospitalizan con más frecuencia. Se revisaron las historias clínicas de los pacientes hospitalizados con diagnóstico de LES en el servicio de reumatología en el periodo 2017 al 2019. Los casos estuvieron representados por todos los pacientes con LES en los cuales se logró aislar o demostrar el agente microbiológico causante de la primera infección durante su hospitalización, se excluyeron aquellos que presentaron eventos recurrentes infecciosos y aquellos en los que no se identifique la etiología de la infección. Los controles fueron pacientes lúpicos hospitalizados sin infección en el mismo periodo de estudio, pareados según la edad del paciente y el tiempo de enfermedad (± 2 años). La recolección de la información se realizó mediante documentación, tomando los datos de la revisión de las historias clínicas y también se revisó el sistema informático en caso de dudas o información incompleta. Se incluyeron a pacientes que cumplan criterios de clasificación para LES según los criterios ACR (American College of Rheumatology) de 1997 y que estuvieran hospitalizados en el servicio de reumatología del HNGAI durante el periodo de estudio. Se excluyeron aquellos en los que no se identificó el agente infeccioso ya se mediante métodos directos o indirectos.
Definición de infección seria
Las infecciones serias son aquellas que requieren tratamiento intravenoso, hospitalización o pueden producir la muerte del paciente muerte del paciente 3. La etiología de todas las infecciones serias se documentó mediante observación directa al microscopio, cultivo, serología o informes de pruebas de reacción de cadena de la polimerasa (PCR).
Instrumento
La ficha de recolección de datos fue validada por los asistentes del servicio. Además, se incluyó dos índices validados internacionalmente. El SLEDAI (Systemic Lupus Eritematosus Diseases Activity Index) 13 es un índice validado para medir la actividad en pacientes con LES, que incluye evaluaciones clínicas, prueba de laboratorio y exámenes inmunológicos con puntajes predeterminados si existen alteraciones presentes. El daño por enfermedad se registró utilizando el SDI (Systemic Lupus International Collaborating Clinics/ American College of Rheumatology) 14, que registra el daño resultante del LES, comorbilidades o la terapia.
La ficha de recolección de datos tuvo la siguiente estructura: 1) información relacionada con el paciente a la admisión (datos sociodemográficos y clínicos del paciente: género, estado civil, grado de instrucción, trabajo, edad promedio, edad al diagnóstico de la enfermedad, tiempo de enfermedad, SLEDAI, SDI, comorbilidades), 2) datos relacionados a la hospitalización en el Servicio de Reumatología del HNGAI donde se evidenció la infección seria: antecedente de hospitalización en unidad de cuidados intensivos (UCI), uso de metilprednisolona (MTP), tiempo de exposición a glucocorticoides en la admisión: nunca, días (<30 días), meses (>30-≤365 días), años (>365 días), dosis de prednisona (PDN), uso de inmunosupresores a la admisión (nunca, previo, actual), uso de hidroxicloroquina (HCQ) (nunca, previo, actual), tiempo de exposición a inmunosupresores durante la hospitalización: nunca, días (<30 días), meses (>30-≤365 días), años (>365 días), hospitalizaciones previas, días de hospitalización en el servicio de reumatología y en el Hospital Nacional Guillermo Almenara (HNGAI).
Variables
Las variables evaluadas fueron las siguientes: 1) Datos sociodemográficos: género, estado civil, trabajo, grado de instrucción del paciente, edad promedio, edad al diagnóstico y tiempo de enfermedad, 2) Datos clínicos del paciente: actividad y daño de enfermedad evaluados mediante los índices de SLEDAI 13 e índice SDI 14 respectivamente, comorbilidades 3) Factores asociados al desarrollo de infecciones serias relacionadas al tratamiento: uso de metilprednisolona e hidroxicloroquina, tiempo de exposición a glucocorticoides, uso de inmunosupresores a la admisión, tiempo de exposición de inmunosupresores durante la hospitalización, dosis de prednisona durante hospitalización, 4) Factores asociados al desarrollo de infecciones serias asociados a la hospitalización: hospitalizaciones previas, hospitalización en UCI, días de hospitalización en el servicio de reumatología y en el HNGAI.
Análisis estadístico
Los pacientes con y sin infección seria se compararon en datos socio-demográficos y clínicos. Para las variables cualitativas se establecieron números y porcentajes. En las variables cuantitativas se utilizó la media y derivación estándar. Se calculó la dosis media y frecuencia de uso de los inmunosupresores usados por casos y controles. Se realizó un análisis univariado y multivariado mediante regresión logística binaria para determinar los factores de riesgo del desarrollo de infecciones graves en pacientes lupus hospitalizados. Para determinar los factores de asociación se evaluaron las características sociodemográficas- clínicas, del tratamiento y de la hospitalización de todos los eventos infecciosos ocurridos en el periodo de estudio y se comparó con el grupo control. Los resultados se presentaron en tablas. Se consideró estadísticamente significativo un valor de p <0,05.
RESULTADOS
Se hospitalizaron un total de 390 pacientes con diagnóstico de LES en el Servicio de Reumatología del HNGAI en el periodo 2017 al 2019, de los cuales 61 (15,6%) presentaron infecciones serias, 48 presentaron un solo evento infeccioso, de éstos se logró identificar la etiología de las infecciones en 40 pacientes lúpicos activos. Se excluyeron 6 pacientes por no lograr encontrar un control con su mismo sexo, edad y tiempo de enfermedad.
La distribución por sexo, edad y tiempo de enfermedad fue similar entre casos y controles. En el grupo de casos predominó el estado civil con pareja (61,8%) y en el grupo control sin pareja (55,9%). El grado de instrucción más frecuente fue el superior en ambos grupos (61,8% en los casos y 58,8% en los controles). El trabajo no asalariado fue más frecuente en los casos (61,8%) y el trabajo asalariado fue más frecuente en los controles (61,8%). La media de edad (desviación estándar) en el grupo de casos fue 39,2 (±12,1) años y en los controles fue 39,2 (±11,9) años. La media del nivel de actividad medida por SLEDAI fue 11,9 (±5,8) en el grupo de casos y de 9,0 (±4,5) en el grupo de los controles. La media del nivel de daño medido por SDI fue 1,7 (±1,8) en los casos y 0,82 (±1,2) en los controles (Tabla 1).
Tabla 1 Características sociodemográficas y clínicas de pacientes con LES hospitalizados con infecciones serias. Servicio de Reumatología HNGAI, 2017 - 2019.
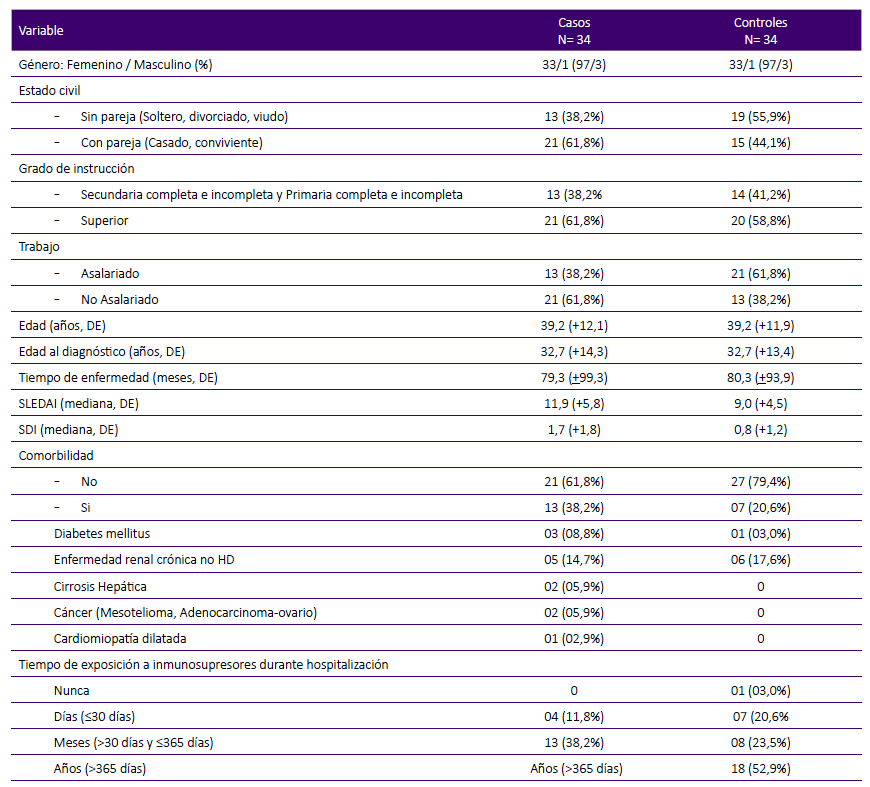
SLEDAI: Systemic Lupus Eritematosus Diseases Activity Index
SDI: Systemic Lupus International Collaborating Clinics/American College of Rheumatology
Los casos adquirieron el proceso infeccioso principalmente a nivel intrahospitalario, la etiología más frecuente fue por bacterianas y la mayoría no estuvieron hospitalizados en UCI antes o después de su hospitalización en el servicio de reumatología. (Tabla 2).
Tabla 2 Distribución de casos según el lugar donde adquirió la infección, la etiología de las infecciones y hospitalización en UCI, de pacientes con LES hospitalizados con infecciones serias. Servicio de Reumatología HNGAI, 2017 - 2019

UCI: Unidad de Cuidados Intensivos
Los factores asociados al desarrollo de infecciones serias en el análisis univariado fueron: trabajo (con/sin salario) ([OR] 0,338 [IC 95%] 0,126-0,906), el uso de inmunosupresores a la admisión: previo ([OR] 4,487 [IC 95%] 1,604-12,557) y actual ([OR] 0,227 [IC 95%] 0,082-0,630), tiempo de exposición a glucocorticoides a la admisión: días ([OR] 0,073 [IC95%] 0,009-0,607), meses ([OR] 4,091 [IC 95%] 1,162-14,397), los días de hospitalización en el Hospital Nacional Guillermo Almenara ([OR] 1,034 [IC 95%] 1,001-1,067), el índice de actividad medido por SLEDAI ([OR] 1,118 [IC 95%] 1,012-1,236) y el índice de daño medido por SDI ([OR] 1,474 [IC 95%] (1,048-2,072) (Tabla 3).
Tabla 3 Factores asociados al desarrollo de infecciones serias en paciente con LES hospitalizados. Servicio de Reumatología HNGAI, 2017 - 2019. Analisis univariado.
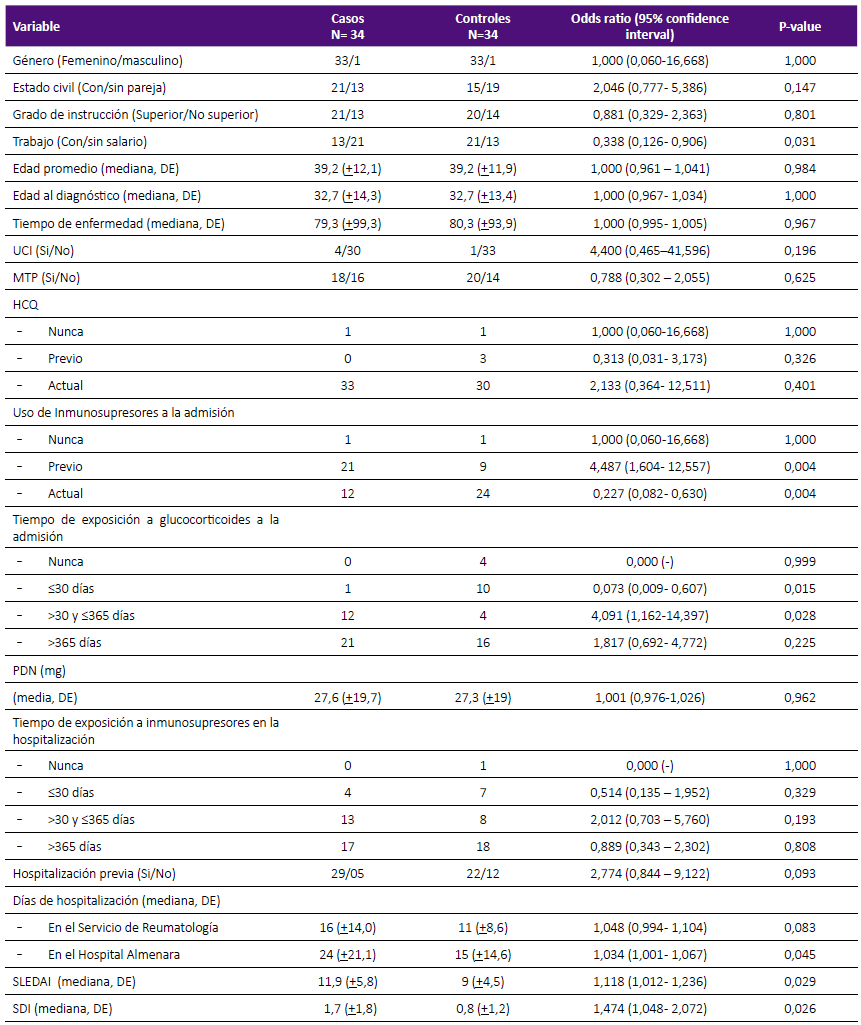
UCI: Unidad de Cuidados Intensivos. MTP: Metilprednisolona. HCQ: Hidroxicloroquina. PDN: Prednisona. SLEDAI: Systemic lupus erythematosus activity index. SDI: Systemic Lupus International Collaborating Clinics/American College of Rheumatology
En el análisis multivariado la variable días de hospitalización en el HNGAI fue estadísticamente significativa como factor de asociación para el desarrollo de infecciones serias (Tabla 4).
Tabla 4 Factores asociados al desarrollo de infecciones serias en paciente con LES hospitalizados. Servicio de Reumatología HNGAI, 2017 - 2019. Análisis multivariado.

UCI: Unidad de Cuidados Intensivos. HNGAI: Hospital Nacional Guillermo Almenara. SLEDAI: Systemic lupus erythematosus activity index. SDI: Systemic Lupus International Collaborating Clinics/American College of Rheumatology.
DISCUSIÓN
Las infecciones producen entre el 11 al 25 % de las hospitalizaciones en pacientes con LES, y esta enfermedad incrementa la posibilidad de desarrollar infecciones de 2 a 6 veces en comparación con la población en general 15 debido a la susceptibilidad genética de la misma enfermedad y el tratamiento en base a corticoides e inmunosupresores 1.
El LES se presenta principalmente en mujeres en edad fértil, el sexo femenino predomina en esta enfermedad con una relación de incidencia entre mujeres y varones de 6-10/1 16,17. El sexo no se ha relacionado con un incremento de mortalidad en pacientes con LES por infecciones18. El grado de instrucción superior fue el más frecuente en ambos grupos en nuestro estudio debido a que la mayoría de pacientes asegurados son trabajadores contratados por empleadores con estudios superiores (técnicos o universitarios). Respecto al trabajo remunerado existió diferencia entre ambos grupos, predominó el trabajo asalariado en el grupo de controles, mientras que en el grupo de pacientes infectados prevaleció el trabajo no asalariado, esto puede deberse a que nuestro grupo de casos tiene también mayor daño producido por la enfermedad que se podría asociar con mayor discapacidad. El riesgo comparativo de infecciones en pacientes con LES es mayor en pacientes más jóvenes en comparación con la población en general y similar a la población general en pacientes mayores 15. El tiempo de enfermedad de nuestros pacientes fue superior a lo reportado por un estudio de referencia que menciona un tiempo de enfermedad promedio de 24 meses principalmente debido a la actividad de enfermedad y a las infecciones 19. Esto se debe a el porcentaje de pacientes con incremento del daño fue mayor a lo reportado por otras series, que han señalado un SDI de 1. También encontramos que la actividad producida por enfermedad fue mayor a lo reportado por otros autores (valor medio de SLEDAI 9) 12.
Respecto a la distribución de los casos infectados, el mayor porcentaje proviene de pacientes con infecciones intrahospitalarias, se ha reportado que estas son más difíciles de tratar debido a la complejidad de patógenos en el ambiente hospitalario muchas veces resistentes a tratamiento antimicrobianos10. Además, principalmente las infecciones fueron producidas por bacterias, similar a lo reportado por otros autores 7, seguida de infecciones micóticas y virales; otros autores han mencionado que las infecciones virales son más frecuentes que las micóticas y principalmente se observan en pacientes con mayor inmunosupresión 15. En nuestro estudio 3 pacientes fueron transferidos desde la Unidad de Cuidados Intensivos (UCI) al servicio de reumatología y solo uno paso a UCI por causas infecciosas. En pacientes lúpicos se ha reportado que la sepsis es la causa de mayor demanda de hospitalización en UCI, y se ha asociado con muertes a corto plazo 20.
En el análisis univariado, la probabilidad de que pacientes lúpicos hospitalizados presenten infecciones serias es mayor en el grupo que tiene trabajo sin salario. Los pacientes con LES requieren tratamiento médico y farmacológico oportuno, el cual muchas veces está limitado por aspectos económicos de la población. La población estudiada tiene un seguro de salud; sin embargo, el diferimiento de citas sigue siendo un problema para el acceso de servicios de salud, se ha demostrado diferencias entre la morbilidad y mortalidad entre pacientes que acceden a los servicios de salud públicos en comparación con los privados, evidenciando que el status socioeconómico se relaciona fuertemente con el pronóstico de salud 21.
Respecto a la hospitalización en UCI se presentó con mayor frecuencia en los casos en comparación con los controles, pero no incrementó el riesgo de infección quizá debido al número reducido de pacientes. En un estudio de referencia se demostró que estar hospitalizado en UCI constituía un factor de riesgo para el desarrollo de infecciones asociado al uso de inmunosupresores como la ciclofosfamida 22. En nuestro estudio el uso de pulsos de metilprednisolona no se asoció al desarrollo de infecciones serias. Se ha demostrado que el uso repetitivo de pulsos de metilprednisolona a bajas dosis puede ayudar a disminuir el consumo de corticoides orales y sus eventos adversos como el desarrollo de infecciones 23. Sin embargo, un estudio desarrollado en la cohorte de GLADEL (Grupo Latinoamericano de estudio de Lupus) demostró que el uso de pulsos de metilprednisolona incrementa el desarrollo de infecciones serias 12.
El uso de hidroxicloroquina no se asoció al desarrollo de infecciones en pacientes lúpicos hospitalizados. Un estudio de referencia demostró un efecto protector brindado por los antimaláricos para el desarrollo de infecciones 24. El uso de inmunosupresores previo y actual en la hospitalización aumentó la probabilidad de desarrollar infecciones serias en el grupo de casos. Bosch et.al. demostró que el uso de ciclofosfamida asociado a la prednisona al menos un mes a dosis ≥20mg/d y la hipocomplementemia se asociaron al desarrollo de infecciones serias en pacientes lúpicos 8. En un estudio retrospectivo realizado en 100 pacientes que recibieron ciclofosfamida, se demostró que 45 de ellos presentaron infecciones, esto resultados se asociaron además al uso de altas dosis de glucocorticoides y leucopenia (<3000) 25.
El tiempo de exposición a glucocorticoides a la admisión ya sea en días o meses aumentó la probabilidad de desarrollo de infecciones serias, se ha demostrado que los glucocorticoides disminuyen la respuesta inmune celular contra bacterias, virus, hongos y protozoarios ya que producen inmunodeficiencia según la dosis y el tiempo utilizado 26. El uso crónico de corticoides (años) generalmente se da con dosis bajas de prednisona (≤5mg/ día), siempre que la enfermedad este inactiva, las dosis bajas de prednisona no se relaciona con un incremento del riesgo de desarrollar infecciones serias, tal como lo señala un estudio que demostró que la dosis > 15 miligramos de prednisona es un factor pronóstico del desarrollo de infecciones serias 12. Se ha reportado que el riesgo de infecciones oportunistas es mayor en pacientes lúpicos tratados con corticoides a dosis medias y altas los tres primeros meses de tratamiento tras el diagnóstico en comparación con los que no reciben corticoides 11. La dosis media de prednisona fue similar en ambos grupos y no se asoció al desarrollo de infecciones serias entre casos y controles.
El tiempo de exposición a inmunosupresores durante la hospitalización no aumento la probabilidad de desarrollar eventos infecciosos. Entre pacientes lúpicos vírgenes a inmunosupresores, se ha demostrado que las tasas de infección en un periodo de 6 a 12 meses no varían entre usuarios de micofenolato, azatioprina o ciclofosfamida 9. La hospitalización previa no se asoció al desarrollo de infecciones serias en pacientes lúpicos, en nuestro estudio. La hospitalización recurrente es común en pacientes con LES, un estudio de referencia demostró que en un periodo de 70 meses (enero 2007 a octubre del 2012) 101 de 155 pacientes lúpicos tuvieron más de una hospitalización durante el periodo de estudio, las causas de admisión fueron la actividad del lupus, sus complicaciones y las infecciones 27.
El promedio de días de hospitalización en pacientes que presentaron eventos infecciosos en el Servicio de Reumatología y en el HNGAI fueron mayores a los días de hospitalización del grupo control, siendo la hospitalización en HNGAI un factor predisponente al desarrollo de infecciones. La mayor parte de estos pacientes ingresaban al servicio de reumatología procedentes de otros servicios (emergencia o transferencia) lo cual incrementa su estancia hospitalaria y el riesgo de desarrollar infecciones intrahospitalarias serias. Un estudio de referencia emostró que el tiempo de promedio de estancia hospitalaria en pacientes lúpicos fue de 6,4 + 10,5 días y un factor de riesgo para hospitalización prolongada fue el índice de actividad de enfermedad medido por SLEDAI-2K 27. La actividad de enfermedad medida por SLEDAI y el daño medido por SDI aumentaron la probabilidad del desarrollo de infecciones serias. La actividad de enfermedad se ha relacionado con la disfunción del sistema inmune favoreciendo la posibilidad del desarrollo de infecciones comparado con pacientes con lupus inactivo 28.
En el análisis multivariado sólo los días de hospitalización en HNGAI fue la única variable que tuvo relación estadísticamente significativa con el desarrollo de infecciones serias en nuestros pacientes lúpicos hospitalizados. La hospitalización prolongada debido a las infecciones incrementa la posibilidad de desarrollar infecciones nosocomiales, empeora el pronóstico del paciente e incrementa los gastos sanitarios; además, las infecciones serias también incrementan el tiempo de hospitalización. Por lo que es necesario disminuir el tiempo de hospitalización, con la finalidad de disminuir las tasas de infección en este grupo de pacientes 29.
Entre las limitaciones de nuestro estudio señalamos que fue un estudio retrospectivo en el cual la información fue obtenida de historias clínicas realizadas por otros evaluadores. Asimismo, debido a ser el LES una enfermedad rara, la cantidad de pacientes fue pequeña; fue una limitante importante encontrar controles con similar edad y el mismo tiempo de enfermedad. Para mejorar nuestro análisis estadístico se debió aumentar al triple los controles del estudio y no mezclar infecciones intra y extrahospitalarias, ya que las variables estudiadas en estos grupos podrían ser heterogéneas y alterar los resultados estadísticos, además no se identificó la etiología en todos los procesos infecciosos, por lo que se excluyeron varios casos. No se pudo analizar el tipo de inmunosupresor que se asoció a infección seria debido a que la población de estudio fue tan pequeña que limitó la división en subgrupos.
CONCLUSIÓN
Existió asociación entre los días de hospitalización y el desarrollo de infecciones serias en pacientes lúpicos hospitalizados en el Servicio de Reumatología del HNGAI, entre los años 2017-2019. Es necesaria la disminución de la estancia hospitalaria para lograr reducir la tasa de infecciones serias.















