INTRODUCCIÓN
El exantema flexural intertriginoso simétrico relacionado a drogas (SDRIFE) es una dermatitis de contacto sistémica con o sin sensibilización previa a drogas. En sus primeras descripciones fue denominado como síndrome babuino por el eritema marcado a nivel de los glúteos que semeja la característica de los babuinos, pero en el año 2004 Hausserman consideró que una denominación más apropiada era el término SDRIFE 1. Los casos iniciales fueron reportados ante exposición a mercurio y niquel; sin embargo, en la actualidad se encuentra principalmente asociado con antibióticos betalactámicos y macrólidos 2-5). El SDRIFE es desencadenado por exposición a drogas, ya sea por vía oral, inhalatoria, sistémica o tópica, lo que conlleva a una activación de la respuesta innata y adaptativa a los haptenos; originándose una alergia de contacto a través de los linfocitos T memoria. Esta respuesta se considera una reacción de hipersensibilidad tipo IV; sin embargo, las pruebas epicutaneas no siempre son positivas 4,6,7. La clínica se expresa en horas o días a través de un exantema maculopapular confluente, pruriginoso, con distribución simétrica a nivel de flexuras y zonas intertriginosas 8,9,10. A veces, encontramos petequias, vesículas, microvesiculación y lesiones purpúricas 7). Estos casos son tratados con antihistamínicos y corticoides tópicos o sistémicos; observándose una mejoría del cuadro clínico alrededor de las 2 semanas 11).
Presentamos el caso de un niño con SDRIFE luego de la aplicación tópica de un polivalente.
REPORTE DE CASO
Paciente varón de 12 años, con antecedentes patológicos de sobrepeso, varicela y uso de polivalente tópico 2 meses previos. Niega, junto a familiares, reacción a medicamentos.
Cuadro actual inicia con prurito en ingle por lo que se aplicó un polivalente conteniendo gentamicina, betametasona y clotrimazol; 5 horas después presentó aumento de volumen a nivel de pene y escroto, siendo trasladado a un centro médico donde se le indica AINES y cefalexina, de las que recibió 2 dosis. A las 24 horas del inicio del cuadro presentó incremento del edema a nivel genital por lo que acude a emergencia y es hospitalizado. Recibió evaluación urológica con ecografía testicular descartándose alteración de testículos y fue derivado al servicio de pediatría considerando un cuadro de celulitis por lo que inició terapia antibiótica con ceftriaxona y metronidazol (recibió 1 dosis), posteriormente se suspendió metronidazol e inició clindamicina. A las 48 horas del inicio del cuadro se agregaron lesiones eritematosas en ingles y nalgas; en pies presencia de pápulas, motivo por el que se indicó interconsulta a dermatología.
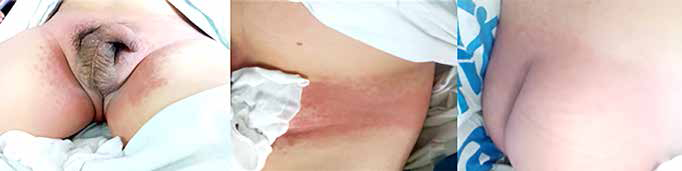
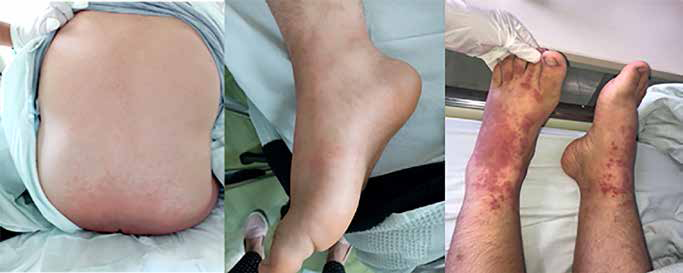
Al examen clínico: marcado eritema simétrico en piel de ingles, nalgas, bolsas escrotales, cara lateral de abdomen, espalda y axila derecha. Algunas pápulas y microvesículas de contenido claro localizadas en periferie de zona eritematosa de ingles; en dorsos de pies pápulas, petequias y vesículas (figuras 1 y 2). Piel empastada a nivel del área del calzoncillo. Edema de pene, secreción amarillo serosa a nivel de bolsas escrotales. Plantas y palmas respetadas. Paciente refirió prurito en escala 9/10 en las lesiones. En los exámenes de laboratorio se encontró: hemograma con leucocitos 11890 x 103/ UL, abastonados 0%, segmentados 42%, linfocitos 32%, eosinófilos 18%, examen de orina: leucocitos 6-8 por campo. Ecografía doppler testicular sin alteraciones.
Se indicó triamcinolona tópica 2 veces al día y prednisona 1mg/kg/día durante 10 días. A las 24 horas de tratamiento presentó disminución de prurito y del eritema en zonas comprometidas. Fue dado de alta a los 6 días con escasa descamación en glúteos.
DISCUSIÓN
Por la historia de evolución rápida del paciente, en un cuadro clínico con lesiones eritemato-papulo-vesiculares de distribución simétrica, eosinofilia intensa, gran compromiso en glúteos y áreas flexurales, se consideró que se produjo una respuesta de tipo inflamatorio alérgica, motivo por el que se planteó el diagnóstico de SDRIFE. Este fue descrito en 3 casos por Andersen en 1984 quien lo denominó como sindrome babuino por su peculiar característica clínica de eritema marcado a nivel de zona glútea, asociado a la exposición de ampicilina, niquel y mercurio 2. En Japón, en 1975 Shoji y Sugay, y en 1982 Nakayama, reportaron casos de exantema generalizado simétrico con localización preferencialmente en flexuras, con un marcado eritema en forma de V en la zona anteromedial superior de los muslos en pacientes que tenían el antecedente de haber estado en contacto 24 a 48 horas antes con termómetros de mercurio rotos 12, denominando a esta patología como exantema mercurial.
Para el diagnostico de SDRIFE se considera que existen 5 criterios clínicos: 1) exposición a drogas, 2) característica de intenso eritema simétrico, bien demarcado a nivel de glúteos, área perianal y/o eritema en forma de V en área inguinal, perigenital, área superointerna de los muslos, 3) por lo menos una localización flexural o intertriginosa, 4) afectación simétrica, y 5) ausencia de compromiso sistémico 1,2,10. Nuestro paciente presentó eritema marcado en forma de V en muslo, ingles, nalgas, zona genital incluso con edema escrotal y de pene; motivo por el que en su ingreso a emergencia se consideró como un problema de orquiepididimitis con posibilidad de torsión testicular, cuadro clínico que fue descartado con el estudio de ecodopler; por el que el diagnóstico se replanteó como celulitis. La literatura refiere que las dermatitis de contacto alérgico pueden mimetizar cuadros de celulitis 13; sin embargo, la celulitis suele comprometer una sola área, por lo que este diagnóstico se descarta, ya que en nuestro caso el compromiso dérmico se produjo en múltiples áreas: genital, axilar, nalgas y pies, con las características de distribución simétrica y compromiso de áreas flexurales. En nuestro caso además de eritema, presentó microvesículas, pápulas en ingles, luego de 24 horas lesiones purpúricas en dorso de pies, lo cual coincide con lo reportado por Fernandez y Madrigal quienes mencionaron que en el SDRIFE además del exantema maculopapular confluente, pruriginoso, a veces se presentan petequias, vesiculas, microvesiculación, ampollas, pústulas estériles, excoriaciones, lesiones purpúricas, las cuales pueden aparecer a las horas o los días después del contacto 7,11.
El inicio del cuadro se produjo 5 horas después de la aplicación de un polivalente que contenía gentamicina, betametasona y clotrimazol. El SDRIFE se ha reportado con antibióticos como ampicilina, eritromicina, cefazolina, claritromicina; antimicóticos como terbinafina; inhibidores de oxidasa de xantina como alopurinol; además de los metales mercurio y niquel. Goossen sostiene que dentro de las principales causas de dermatitis de contacto sistémico (DCS) se encuentran los corticoides y aminoglicósidos tópicos. Los corticoides pueden desencadenar DCS en una frecuencia de 0,2% a 5%, por ejemplo betametasona puede ser administrada primero de forma parenteral provocando reacciones dérmicas y posterior exacerbación del cuadro luego de su aplicación tópica. Los antimicóticos tópicos también pueden desencadenar dermatitis de contacto alérgica en 1% de los casos por drogas tópicas 14,15,16.
En los niños, los casos de SDRIFE suelen estar asociados a betalactámicos y macrólidos; sin embargo, la prevalencia de dermatitis de contacto alérgico (DCA) está en aumento y en Europa se encuentra alrededor del 36%, describiéndose como causas comunes la medicación tópica, así como metales, fragancias y preservantes 17. En el SDRIFE, los fármacos ante los cuales puede existir sensibilización previa o no, desencadenan una respuesta de dermatitis de contacto alérgico sistémica por ingestión, inhalación, vía percutánea o sistémica en la que existe una expansión de células CD 4 y CD8 antígeno específicas, así como CD 26 P selectina responsable del reclutamiento de células T memoria y de células T helper efectoras tipo 1 6,10,18,19,20. En nuestro paciente hubo sensibilización previa debido al antecedente de uso 2 meses antes del mismo polivalente tópico. En su evolución no presentó fiebre, ni compromiso sistémico, en el hemograma hubo presencia de eosinofilia de 18%, sin antecedentes de atopía; se han encontrado reportes en los que a veces puede existir aumento de proteína C reactiva, leucocitosis con o sin eosinofilia 7. En el tratamiento se indicó corticoide tópico y prednisona 1mg/kg/dia durante 10 días, con marcada disminución del prurito a las 24 horas y alta a los 6 días con escasa descamación en glúteos.
Concluimos que en el caso de este niño de 12 años con una rápida evolución de lesiones eritemato papulo vesicular en nalgas y zonas flexurales con eosinofilia intensa y sin compromiso sistémico fue un caso de SDRIFE asociado al uso de polivalentes tópicos con sensibilización previa.