INTRODUCCIÓN
La parálisis cerebral infantil (PCI) constituye a nivel mundial una condición importante de discapacidad con una incidencia entre 1,5 y 2,5 por cada 1000 nacidos vivos, sin embargo, aún se reportan cifras de hasta 10 por cada 1000 nacidos vivos en algunos países africanos 1. Un estudio en Bolivia en el 2013 reportó una prevalencia de 0,52 por cada 1000 habitantes en menores de 15 años 2. En el Perú, un estudio en dos hospitales durante el año 1993 reportó una prevalencia de 5,2 por cada 1000 nacidos vivos 3. Los avances tecnológicos en salud han permitido un incremento en la supervivencia de los prematuros, con el respectivo incremento de la prevalencia de esta condición.
El trastorno motor en pacientes con PCI no viene solo, suele acompañarse de alteraciones cognitivas, de lenguaje, sensoriales, y de conducta, así como problemas musculo esqueléticos y epilepsia 4,5. El trabajo multidisciplinario es obligatorio en estos niños, por su condición neurológica y múltiples comorbilidades, e incluye equipos de pediatras, neuropediatras, traumatólogos, terapistas físicos, ocupacionales y de lenguaje 1. Entre los pacientes con PCI son frecuentes los trastornos de la deglución, disfunción motora oral y reflujo gastroesofágico 6,7, también existe desnutrición, déficit de micronutrientes e incluso osteopenia u osteoporosis 8,9. Para prevenir dichas complicaciones, el manejo nutricional es vital dentro del seguimiento integral de estos pacientes.
Los problemas para alimentarse y la disfunción oro motora son frecuentes en pacientes con parálisis cerebral moderada a severa, lo que ocasiona que el tiempo requerido para alimentarlos sea prolongado y pueda estar acompañado de episodios de vómitos, reflujo y/o aspiración crónica. Estos episodios se asocian muchas veces a neumonías aspirativas o sibilancias recurrentes 10. Los niños con parálisis cerebral moderada a severa presentan un riesgo incrementado de aspiración con la alimentación por vía oral 11, por lo que los accesos nutricionales enterales permitirían mantener la alimentación enteral evitando la alimentación vía oral.
La nutrición enteral por gastrostomía, que suele ser realizada a través de endoscopía percutánea por su naturaleza poco invasiva, bajos costos, rapidez y adecuada tolerabilidad 12, se ha vuelto cada vez más frecuente. Los niños con PCI moderada a severa tienen más probabilidad de ser sometidos a colocación de gastrostomía con la finalidad de mejorar su aporte nutricional. Se ha evidenciado que cuanto mayor es el deterioro neurológico, mayor es el compromiso nutricional 13. La PCI es el principal motivo para la colocación de gastrostomía por endoscopía percutánea y la experiencia a nivel mundial refiere que éste es un procedimiento seguro y eficaz en niños y adolescentes 14,15.
La gastrostomía en pacientes pediátricos con compromiso neurológico que son incapaces de alimentarse de manera satisfactoria es una intervención importante, e incluso esencial. A pesar de que no se han llevado a cabo ensayos clínicos, existen revisiones sistemáticas de estudios observacionales que muestran mejoría en el estado nutricional 16, incluso algunos estudios sugieren que la alimentación por gastrostomía en niños con PCI puede mejorar su estado nutricional, podría reducir los episodios de aspiración y proveería una ruta confiable para la medicación, así como disminuir de manera importante el tiempo que le toma al cuidador la administración de los alimentos 17.
En el Perú la información sobre las características de los niños con PCI es insuficiente y se carece de datos relacionados a la presencia de gastrostomía en esta población. Conocer sobre el perfil clínico, demográfico y socioeconómico del paciente pediátrico con parálisis cerebral en el que se decide la colocación de gastrostomía, permitirá entender un poco más esta población desatendida y plantear qué políticas públicas pueden instaurarse para un mejor seguimiento. El estudio tiene como objetivo determinar las características clínicas de los pacientes con parálisis cerebral infantil con gastrostomía endoscópica percutánea tratados en el Instituto Nacional de Salud del Niño (INSN) entre el 2013 y 2017.
MÉTODOS
Población
Pacientes menores de 18 años con diagnóstico de PCI portadores de gastrostomía endoscópica percutánea atendidos en el Instituto de Salud del Niño de Breña durante el periodo enero 2013 a diciembre 2017, que cumplieron los criterios de inclusión y exclusión.
Criterios de inclusión y exclusión
Fueron incluidos los pacientes menores de 18 años que cumplieron con la definición de PCI sometidos a gastrostomía percutánea por primera vez en el Instituto Nacional de Salud del Niño entre el 2013 y 2017 y que contaron con la historia clínica completa, con información de seguimiento de un año en la institución desde la colocación de gastrostomía. Fueron excluidos los pacientes con diagnóstico de enfermedad metabólica, enfermedad neurodegenerativa, síndrome de West, esclerosis múltiple, atrofia espinal y cromosomopatías como síndrome de Down.
Variables de estudio
Fueron analizadas las siguientes variables: edad al momento de la colocación de gastrostomía, sexo, procedencia, etiología, grado funcional de acuerdo al Sistema de Clasificación de la función motora gruesa (GMFCS, por sus siglas en inglés, que consigna 5 niveles de acuerdo a la habilidad de realizar actividades de la vida diaria desde independiente hasta la postración), tipo de PCI, comorbilidades, número de atenciones por año en emergencia, consulta externa en pediatría y subespecialidades, y número de hospitalizaciones por año.
Análisis estadístico
Se realizó un análisis descriptivo de las variables. Las variables cuantitativas (edad, número de atenciones anuales en emergencia, consulta externa, número de hospitalizaciones, peso al nacer) fueron descritas con medias y desviación estándar (DS); previamente, la normalidad y homogeneidad de varianza por medio de las pruebas de Shapiro-Wilk y Levene fueron, respectivamente, evaluadas. Para las variables cualitativas (sexo, procedencia, tipo de cuidador, tipo de parto, prematuridad, etiología, tipo de PCI, grado funcional, comorbilidades) se presentaron las frecuencias y porcentajes. Se utilizó el programa estadístico SPSS versión 24.0 para el análisis de datos.
RESULTADOS
De 195 historias clínicas evaluadas, 74 cumplieron los criterios de selección. Los casos no incluidos solo ingresaron a la institución para el procedimiento y no contaban con historia clínica completa, o no cumplieron con el tiempo de seguimiento de un año posterior al procedimiento.
La edad promedio de colocación de gastrostomía fue 5,8 años. Los pacientes procedentes de provincia tuvieron una edad media de 3,2 años frente a los 6,3 años de los pacientes procedentes de Lima. Los motivos de indicación de la gastrostomía fueron la pobre ganancia ponderal y la dificultad para la alimentación.
Dentro de los antecedentes, el peso al nacer tuvo una media de 2691,5 gramos con un peso mínimo de 840 gramos y un máximo de 4300 gramos. El sexo predominante fue el masculino (58,1%). El tipo de parto en un 54% fue el vaginal, 30% fue por cesárea y no se consignó la vía en un 16% de historias evaluadas. El 54% de los nacimientos fueron pretérmino, y no se consignó en la historia clínica los valores de Apgar en el 67,5% de los casos.
La etiología más frecuente de la parálisis cerebral fue la perinatal con 45,9%, seguida de la prenatal en un 21,6%. Las causas postnatales se presentaron en un 13,5% y no se describe la causa en un 19%. El 96% de los pacientes eran incapaces de movilizarse sin ayuda o se encontraban postrados (nivel IV y V del GMFCS). El tipo espástico fue el más frecuente en un 74,3%, y el menos frecuente fue el discinético con un 12,2%. El 91,9% era de nivel socioeconómico bajo y el 30% estaba a cargo de un albergue al momento de la colocación de la gastrostomía (Tabla 1).
Tabla 1 Características clínicas de los pacientes con parálisis cerebral infantil portadores de gastrostomía
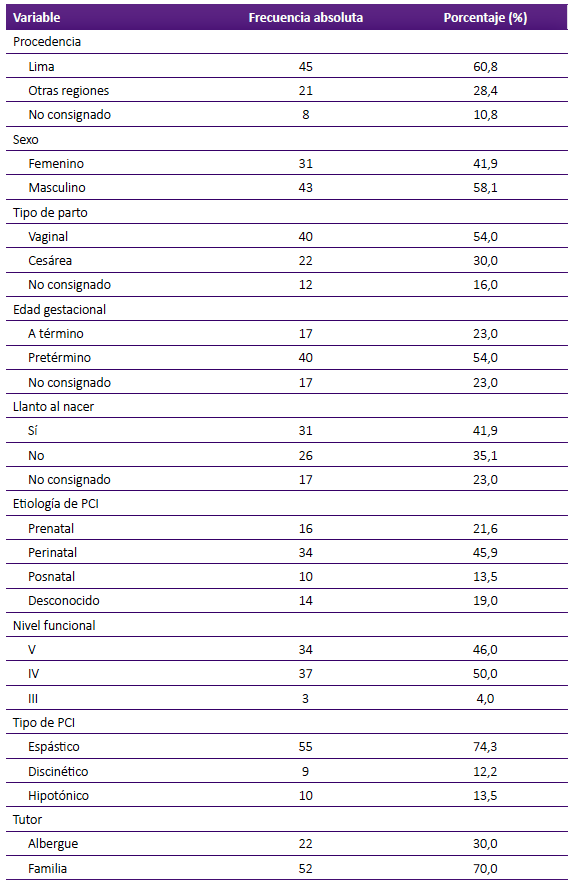
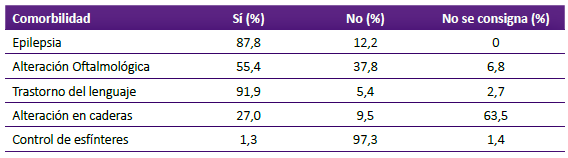
Las comorbilidades más frecuentes fueron el trastorno del lenguaje (91,9%) y la epilepsia (87,8%), y sólo un 1,3% logró control de esfínteres. En 63,5% no se consignó si existía alteración ortopédica de caderas y más de la mitad cursaba además con alguna alteración oftalmológica (estrabismo, nistagmos, atrofia de papila entre otros) (Tabla 2).
Tabla 2 Comorbilidades más frecuentes en pacientes con parálisis cerebral infantil portados de gastrostomía
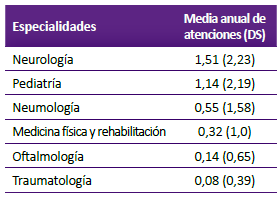
En el seguimiento en el año posterior a la colocación de la gastrostomía se encontró que la especialidad más consultada (sin considerar gastroenterología) fue neurología seguido de pediatría (Tabla 3). El promedio de atenciones anuales por consulta externa fue 5,8 con una DS de 7,2 y una mediana de 3. Entre los pacientes de Lima la media fue 6,42 con una DS de 7,58, y para los pacientes de provincia fue 3,07 visitas anuales, con una DS de 4,34. Los pacientes a cargo de un albergue que acudían a consulta externa tenían en promedio 7,8 visitas por año, frente a 5 visitas en los pacientes a cargo de la familia.
Tabla 3 Número de atenciones por consulta externa en el año posterior a la colocación de la gastrostomía
El promedio de atenciones anuales por emergencia fue de 1,78 con una DS de 2,3. Los pacientes que procedían de la ciudad de Lima acudían en promedio 1,95 veces por año y los que procedían de provincia 0,92 veces por año. El promedio de hospitalizaciones anuales fue 1,3 veces con una DS de 1,6. Las causas de hospitalización más frecuentes fueron neumonía (62%), síndrome de obstrucción bronquial (53%) y estatus epiléptico (29%). Con respecto a las infecciones respiratorias bajas, el 65% de los pacientes con gastrostomía presentaron al menos un episodio en el seguimiento de un año.
DISCUSIÓN
La colocación de gastrostomía se realizó casi exclusivamente en pacientes con una alta dependencia para todas las actividades, incluso en estado de postración (96%), lo que implica una carga muy alta para el familiar o el cuidador. Se ha descrito que en los pacientes con PCI moderado a severo, la colocación de gastrostomía se realizó en un grado V de GMFCS 13. Las dificultades para alimentar a pacientes de estas características -que requieren de evaluación especializada y seguimiento continuos- aunados a la escasa disponibilidad de especialidades pediátricas, como gastroenterólogos y terapistas de deglución, podrían explicar la menor edad de colocación de gastrostomía en pacientes procedentes de provincias.
El sexo predominante fue el masculino (58,1%), similar a series nacionales y extranjeras de pacientes con PCI, donde reportan una razón hombre a mujer de 1,3 a 1 2-5. Más de la mitad de los casos nació vía parto vaginal, y aunque se reporta un 30% de cesáreas, este porcentaje sube a casi 40% en Lima, lo que muestra que en la capital la frecuencia de cesáreas es mayor.
La prematuridad y los valores de Apgar persistentemente bajos son factores asociados de PCI 2. La etiología perinatal se presentó en 45,9%, porcentaje similar al hallado en nuestro país en 1996 y en 2016, donde se reportó 57,5% y 59,3% de niños con lesiones del SNC en la etapa perinatal, respectivamente 3,18. Estas proporciones difiere de lo descrito en países desarrollados donde la etiología principal es la prenatal (alrededor de 45-75% de las causas etiológicas de PCI) 19,20. A pesar de las mejoras en la atención obstétrica y neonatal en nuestro país, las causas perinatales como la asfixia perinatal siguen ble que esto se encuentre asociado a las causas que desencadenaron la lesión del SNC en el periodo perinatal o que existan, desde ya, causas infecciosas y/o genéticas subyacentes no detectadas en el periodo prenatal. El tipo de parálisis más frecuente fue el espástico, como en todas las demás series, donde varía desde un 50,5% 15) hasta 89,2% 2. El nivel socioeconómico fue bajo en más del 90% de los casos, similar a lo descrito en México en el 2018 4.
Con respecto a las comorbilidades más frecuentes, el alto porcentaje de epilepsia se correlaciona con que la especialidad que se visita con mayor frecuencia sea neuropediatría, y que una de las causas más frecuentes de hospitalización sea el estatus epiléptico. Sin embargo, un promedio de 1,5 visitas anuales post-gastrostomía, es poco teniendo en cuenta que debería haber un seguimiento al menos trimestral. Las posibles causas serían las dificultades para obtener una cita desde su centro de origen y las dificultades para trasladar al paciente con discapacidad desde el domicilio. Otra comorbilidad frecuente fue el trastorno del lenguaje, sin embargo, las visitas a medicina física y rehabilitación tuvieron una media anual muy baja. Las pocas visitas a traumatología y oftalmología sugieren que la atención multidisciplinaria de estos pacientes es pobre. Similares dificultades fueron descritas por Vila et al, donde las principales comorbilidades fueron epilepsia, trastornos cognitivos y del lenguaje, alteraciones oftalmológicas y caries dental; sin embargo, solo entre el 35 y 69% de los pacientes que fueron derivados, accedieron finalmente a terapia física, terapia de lenguaje, evaluación oftalmológica y/o odontológica. El principal motivo fue el tiempo de espera prolongado 3.
El promedio de hospitalizaciones anuales fue 1,3, las causas de hospitalización más frecuentes fueron las respiratorias -neumonía aspirativa, síndrome de obstrucción bronquial recurrente, síndrome de dificultad respiratorio, etc.- y el estatus epiléptico, similar a lo descrito en pacientes con PCI en un hospital peruano en el 2016 3.
La tendencia de un alto porcentaje de al menos un episodio de infección respiratoria baja durante el seguimiento anual y de hospitalización por causa respiratoria es contraria a la descrita por otros autores, quienes describen una disminución de la morbilidad respiratoria posterior a la colocación de gastrostomía 17; sin embargo, al tratarse de un trabajo descriptivo no es posible establecer conclusiones.
Las principales limitaciones fueron al momento de la recolección de los datos, las historias clínicas fueron muchas veces incompletas, o con múltiples tomos (por tratarse de pacientes mayores y con hospitalizaciones de larga estancia), lo cual dificultó la recolección retrospectiva de la información. Las exclusiones del estudio fueron basadas en lo consignado en la historia clínica, lo que puede implicar un sesgo de selección. A pesar de tratarse de historias clínicas pediátricas, existió una gran proporción de información incompleta, con ausencia de datos como la edad gestacional, el tipo de parto, el Apgar o el peso al nacer. No se consignó datos de antropometría, lo que hizo imposible hacer un diagnóstico nutricional antes y después de la colocación de la gastrostomía. Esto dificulta sacar conclusiones con respecto a la utilidad nutricional de la gastrostomía en estos pacientes, sugiriendo un seguimiento no solamente del peso, la talla y el IMC, sino también perímetro de brazo (PB), pliegues subcutáneos (bicipital, tricipital, subescapular, suprailíaco) y la composición corporal con bioimpedanciometría, como se describe en estudios que valoran el estado nutricional en esta población 13.
Se concluye que la gastrostomía se colocó en pacientes con nivel IV y V de GMFCS, lo que implica una alta dependencia para realizar actividades de la vida diaria como alimentarse, y en muchos casos postración. El sexo masculino, el antecedente de prematuridad, el tipo de parálisis espástica, y la etiología perinatal fueron los hallazgos más frecuentes en los pacientes con PCI portadores de gastrostomía atendidos en el INSN durante el periodo del 2013 al 2017. La epilepsia, el trastorno del lenguaje y las alteraciones de la visión fueron las comorbilidades más frecuentes. Las atenciones anuales por consulta externa fueron en promedio bajas, lo que sugiere las limitaciones del trabajo multidisciplinario en estos pacientes. El promedio de atenciones por emergencia fue mayor en los pacientes que procedían de Lima, probablemente por las facilidades de acceso. El promedio de hospitalizaciones fue similar en pacientes procedentes de provincias con respecto a Lima. Las causas respiratorias y el estatus epiléptico fueron el motivo de hospitalización más frecuentes.















