INTRODUCCIÓN
El síndrome neuroléptico maligno (SNM) es un evento adverso raro y fatal a ciertos medicamentos, sobre todo por el uso de antipsicóticos, anteriormente llamados neurolépticos. Estos están asociados al bloqueo de receptores dopaminérgicos a nivel de ganglios basales e hipotálamo, así como desregulación simpática 1. El SNM ha sido relacionado principalmente con el haloperidol, sin embargo, series de casos han reportado rabdomiolisis con el uso de olanzapina, risperidona, paliperidona, quetiapina, clozapina, aripiprazol y metoclopramida.
El SNM tiene una incidencia estimada entre el 0,01 % y 0,02 % en pacientes tratados con antipsicóticos 2. Sus signos y síntomas principales son hipertermia, inestabilidad autonómica, rigidez muscular y alteración de la conciencia 3. El SNM se desarrolla en las primeras 4 semanas desde el inicio de la administración de un antipsicótico, pero se reporta que dos tercios de estos pueden desarrollar síntomas en la primera. Pueden aparecer complicaciones como falla renal mioglobinúrica, falla renal y respiratoria, neumonía aspirativa, embolismo pulmonar, coagulación intravascular diseminada y secuelas persistentes causadas por hipoxia e hipertermia prolongada 4,5.
La descripción del presente caso es importante debido a la escasez de reportes en nuestro país, así como por su baja incidencia en el mundo; por lo que las experiencias de diagnóstico y tratamiento ajustadas a nuestra realidad podrían servir de referencia a otros clínicos y equipos de tratamiento. A continuación, presentamos el caso de un joven con SNM abordado en un hospital general durante la época de pandemia de COVID-19.
REPORTE DE CASO
Varón de 18 años, con diagnóstico de retraso mental grave con dependencia parcial, además, tuvo historia de convulsiones a los 5 años tratado con fenitoína por 2 años. En los últimos años, su tratamiento fue risperidona 1 mg al día de forma irregular en un centro de salud mental comunitario.
La madre refirió que dos semanas antes del ingreso a nuestro hospital, acudió a hospital psiquiátrico por presentar irritabilidad, agresividad y agitación psicomotriz sin motivo aparente y le indicaron tratamiento con risperidona 4 mg al día, carbamazepina 400 mg al día y clonazepam 4 mg al día con lo cual disminuyeron los síntomas. Después de 5 días presentó un nuevo episodio de agresividad, siendo trasladado a un hospital psiquiátrico en donde le administraron haloperidol 10 mg más midazolam 5 mg ambos por vía endovenosa, además recibió carbamazepina 400 mg al día por vía oral, clonazepam 4 mg al día por vía oral y levomepromazina 200 mg al día por vía oral. La agresividad remitió al paso de los días, sin embargo, presentó distonía oro mandibular, alza térmica hasta 39,5 °C, se agregó distonía generalizada y dificultad para la deglución de los alimentos, motivos por los cuales fue trasladado al Hospital de Emergencias Villa El Salvador en donde fue hospitalizado en el área de Medicina Interna.
El paciente lució caquéctico, en la evaluación mental con respecto al lenguaje emitía sonidos incomprensibles, el pensamiento y percepción no fue evaluable, no obedecía órdenes y presentaba afectación de funciones cognitivas. En la evaluación neurológica estuvo quejumbroso con emisión de sonidos incomprensibles, no obedecía órdenes simples, su escala de Glasgow fue 10 de 15, con rigidez de nuca, reflejos osteotendinosos exaltados y rigidez generalizada. La evaluación del resto de sistemas como cardiorrespiratorio y gastrointestinal estaban conservados. En la tomografía cerebral se evidenció edema leve. La muestra de punción lumbar de líquido cefalorraquídeo (LCR) no presentó alteraciones. La prueba GenXpert de LCR y bacilo alcohol resistente (bronquial y cefalorraquídeo) fueron negativos.
Inicialmente se consideró un diagnóstico de meningitis aguda y se inició el tratamiento con 1 g cada 12 horas de vancomicina, 2 g cada 12 horas de ceftriaxona, 300 mg/Kg cada 8 horas de aciclovir, 8 mg cada 8 horas de dexametasona, 100 mg cada 8 horas de fenitoína y manitol. Al día siguiente, se agregó 2 g cada 4 horas de ampicilina por 4 días que luego terminaría suspendiéndose debido al descarte de etiología infecciosa.
Se realizaron una serie de exámenes de laboratorio como hemograma completo, transaminasa glutámica oxalacética (TGO), transaminasa glutámico-pirúvica (TGP), fosfatasa alcalina, gamma glutamil transpeptidasa (GGTP), electrolitos séricos, urea, creatinina, ferritina, troponina, ácido úrico, y serología para VIH que resultaron sin alteraciones. El examen de orina no tuvo alteraciones. La prueba antigénica para COVID-19 fue negativa. La radiografía y tomografía de abdomen no tuvieron alteraciones. Para el descarte de infección se solicitaron otros estudios como hemocultivo, urocultivo, coprocultivo y cultivo de secreción bronquial que resultaron negativos. Se realizó ecografía cardiaca sin hallazgos de endocarditis.
Al continuar con los estudios microbiológicos se aisló Pseudomonas aeruginosa con resistencia a múltiples antimicrobianos, por lo que se inició tratamiento parenteral con Colistina a dosis de 300 mg y posterior administración de 5 mg/kg cada 12 horas (mediante infusión de 45 minutos) por 10 días. También se encontró BK en heces, y se inició el tratamiento de la tuberculosis (isoniazida, rifampicina, etambutol, pirazinamida) con aprobación del Servicio de Neumología (según norma técnica sanitaria). La fiebre continuó y la posibilidad de infección por Pseudomona aeruginosa o tuberculosis fue descartada posteriormente por el Servicio de Infectología debido a la ausencia de criterios clínicos y falta de respuesta terapéutica.
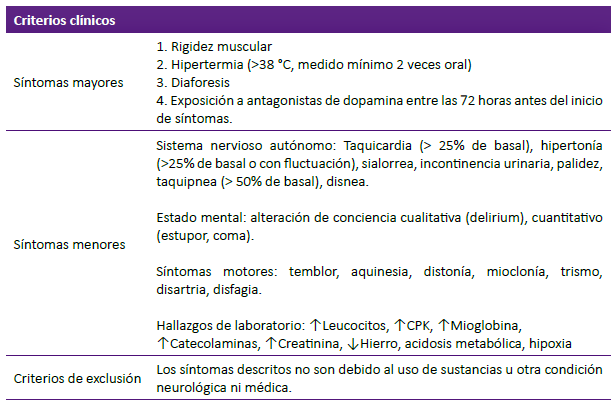
Por otro lado, surgieron alteraciones hidroelectrolíticas como hipopotasemia e hipernatremia, incremento significativo de los valores de creatinfosfoquinasa (CPK por sus siglas en inglés) y lactato deshidrogenasa (LDH), así como hipertonía de los 4 miembros y reflejo rotuliano incrementado. Además, se realizó interconsulta al Servicio de Psiquiatría quienes realizaron una ampliación de la historia clínica del uso de psicofármacos durante las últimas semanas. Tras estos datos se diagnosticó síndrome neuroléptico maligno siguiendo los criterios diagnósticos del Manual Diagnóstico y Estadístico de Trastornos Mentales (DSM-5) (Tabla 1).
Tabla 1 Valores de creatinfosfoquinasa y lactato deshidrogenasa durante la estancia hospitalaria
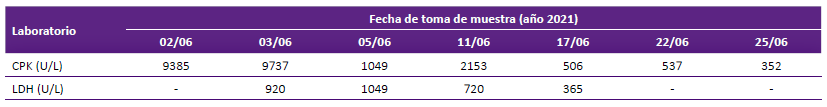
CPK: Creatinfosfoquinasa, LDH: Deshidrogenasa láctica
Se inició tratamiento con 2,5 mg cada 6 horas de bromocriptina, 10 mg cada 12 horas de diazepam y cuatro días después la fiebre disminuyó y bajaron los niveles del CPK y LDH (Tabla 2). También fueron suspendidos los antibióticos, el paciente recuperó paulatinamente movilidad de extremidades. La fenitoína y diazepam fueron retirados al no presentar ninguna convulsión durante la hospitalización. Se realizó resonancia magnética cerebral sin hallazgos patológicos. Finalmente, tras 39 días de internamiento, fue dado de alta al recuperar la movilización de las extremidades y evidenciar mayor nivel de conciencia. Al alta estuvo postrado con sonda nasogástrica para asegurar alimentación, y con indicación de 2,5 mg cada 8 horas de bromocriptina y programación de controles por consulta ambulatoria en los servicios de psiquiatría e infectología.
DISCUSIÓN
El SNM es una condición rara y potencialmente mortal de reacción adversa farmacológica, principalmente vinculada al uso de antipsicóticos. Según el DSM5 está caracterizado principalmente por síntomas neurológicos como criterios mayores y hallazgos de laboratorio 6.
Describimos un paciente con una condición mental orgánica grave que presenta alteraciones conductuales recurrentes que requieren de tratamiento farmacológico, especialmente antipsicóticos. Debido a la historia natural de la enfermedad estos pacientes tienden a complicarse con recaídas de agresividad y agitación psicomotriz. Frente a dichas recaídas el paciente recibió dosis mayores de risperidona en combinación con neurolépticos como levomepromazina, dicha combinación farmacológica ocurrió previo al inicio de los síntomas del SNM.
En diversos reportes de caso y revisiones del tema, se considera que los factores que pueden llevar a esta complicación son desconocidos, pero muchos coinciden en que los antecedentes de trastornos psicóticos y exposición a antipsicóticos típicos y atípicos pueden sumar a este desenlace. En una revisión de SNM en niños y adolescentes 6 se reporta que los varones son los más afectados, y que el periodo de aparición de los síntomas fueron de 11 y 13 días después de la exposición a antipsicóticos típicos y atípicos, respectivamente. En nuestro paciente los síntomas aparecieron después de 2 semanas de recibir dosis de risperidona, levomepromazina y haloperidol.
A propósito de un caso, Dykstra et al. propone que el paso inicial y fundamental para el tratamiento del SNM es la suspensión de psicotrópicos y prestar atención a la temperatura corporal, a la frecuencia cardiaca y respiratoria, y realizar un monitoreo de la función renal 7. En pacientes con SNM por uso de risperidona, el 64% tuvo síntomas como rigidez muscular, taquicardia, alteración de conciencia y elevación de CPK en los primeros 14 días de uso 8. También se ha descrito en pacientes jóvenes complicaciones pancreáticas y dermatológicas 9. En Perú, se han reportado casos de SNM por uso de ziprazidona 10) y risperidona 11,12; un factor común también presente en nuestro caso fue el antecedente de una condición mental grave y haber estado expuesto a antipsicóticos anteriormente.
Por otro lado, nuestro paciente recibió bromocriptina y diazepam como parte del tratamiento principal para el manejo de SNM. Muchos expertos abogan por la farmacoterapia con agentes dopaminérgicos. La bromocriptina y la amantadina pueden revertir el parkinsonismo, reducir el tiempo de recuperación y reducir las tasas de mortalidad a la mitad cuando se usan solas o en combinación con otros tratamientos. La bromocriptina generalmente se inicia con una dosis de 2,5 mg, 2 o 3 veces al día y se aumenta a una dosis diaria total de 45 mg si es necesario 13. En una revisión sistemática de una serie de 405 casos que recibieron tratamiento para el SNM, el índice de mortalidad asociado al uso de dantroleno, bromocriptina o terapia electroconvulsiva fue significativamente más bajo en comparación al tratamiento sintomático o de soporte, la supervivencia en el primer grupo fue del 90% 14. Se considera también el uso de benzodiacepinas para el tratamiento de rigidez muscular, acatisia y agitación psicomotriz debido al efecto indirecto en la recuperación clínica por incremento de actividad dopaminérgica 15.
Es importante resaltar que previo a la presunción diagnóstica de SNM se consideró el diagnóstico de meningitis aguda, por lo que se indicó antibioterapia. El uso de antimicrobianos de amplio espectro de forma rutinaria a raíz de la pandemia de COVID-19 ha promovido la aparición de cepas de alta resistencia lo cual provoca pobre respuesta terapéutica a antimicrobianos convencionales, lo cual explicaría el fracaso a ceftriaxona y vancomicina brindados de forma inicial por probable meningitis.
En vista de la positividad de baciloscopia en heces, se decidió iniciar tratamiento empírico para tuberculosis, dicha decisión fue realizada considerando la alta prevalencia en nuestro medio y esperando respuesta y remisión de la fiebre. Sin embargo, la persistencia del cuadro clínico orientó a otra causa, alejando la posibilidad de etiología infecciosa 16.
Pese a emplear Colistina -polimixina usada como tratamiento de último recurso para infecciones por enterobacterias carbapenem resistente- no se apreció respuesta clínica favorable, incluso con la ampliación del tratamiento 17. Este escenario alejó la posibilidad de infección activa en el paciente, además, la negatividad de los demás cultivos descartó gram positivos y agentes fúngicos. En vista de estos resultados fue necesario definir otras posibles causas. En pacientes con cuadro de hipertermia persistente, parkinsonismo y antecedente de uso de antipsicóticos debe sugerir causas no infecciosas del cuadro.
Finalmente, este reporte de caso mantiene las puertas abiertas a su estudio y complementar la experiencia del tratamiento de cuadros neuropsiquiátricos severos como el SNM en poblaciones de pacientes con trastornos mentales graves como el retardo mental, en donde el uso de antipsicóticos es fundamental 18. Este cuadro clínico es una presentación rara que debe estar presente en el diagnóstico diferencial. Se necesitan más estudios que generen evidencias sólidas frente al abordaje integral del SNM.