INTRODUCCIÓN
La insuficiencia cardiaca aguda (ICA) es la aparición súbita o el empeoramiento de los signos y síntomas de la insuficiencia cardiaca (IC). La ICA genera una tasa de mortalidad por cualquier causa, al año de ingreso hospitalario de 23,6% y una tasa de hospitalización al año de 18,7% 1. Entre las principales causas de ICA se encuentran la de novo, cuando los pacientes presentan por primera vez el cuadro clínico de la IC; y la ICA descompensada, en pacientes con una cardiomiopatía preexistente y se manifiesta con síntomas de congestión y retención de líquidos 2.
Las troponinas cardiacas y los péptidos natriuréticos se utilizan para el diagnóstico, pronóstico y estratificación de riesgo de la IC. Los péptidos natriuréticos utilizados son el péptido natriurético cerebral (BNP) y la porción N-terminal del propéptido natriurético tipo B (NT-proBNP) 3. Ambos tienen una alta sensibilidad para diagnosticar ICA, por ejemplo, el NTproBNP con un corte de 300 ng/L tiene una sensibilidad de 99% 4. Estos biomarcadores son secretados en respuesta a la distensión del cardiomiocito, a la expansión de volumen y a la carga de presión 5. Otro biomarcador para evaluar el riesgo de mortalidad y re-hospitalización en pacientes con ICA es el ancho de distribución eritrocitaria (RDW) 6. El RDW representa la variabilidad del tamaño de los eritrocitos circulantes y corresponde al coeficiente de variación del volumen de los eritrocitos dividido por la desviación estándar del volumen corpuscular medio multiplicado por 100 7. El RDW en la IC está asociado con la activación de rutas inflamatorias celulares y mediadas por citoquinas, que afectan la función de la médula ósea, la cual libera eritrocitos prematuros a la circulación, generando anisocitosis 8.
El uso combinado de los péptidos natriuréticos y el RDW se ha incrementado en los últimos años, un indicador compuesto denominado "índice de bioanchura" (BNP x RDW/10) ha sido utilizado como pronóstico de mortalidad a largo plazo en pacientes hospitalizados por ICA descompensada 9. Luego se propuso utilizar el NT-proBNP y RDW mediante análisis de pruebas simultáneas y se encontró un mejor rol predictor de mortalidad por IC en comparación a su uso por separado 10. La mejora de la capacidad predictora de mortalidad se debería a que ambos biomarcadores se basan en mecanismos diferentes, pero estrechamente asociados en la fisiopatología de la IC 11. El BNP y el NT-proBNP han demostrado similar rendimiento diagnóstico 12. Sin embargo, el NT-proB‐NP tiene un mayor tiempo de vida media en sangre (120 vs 20 minutos del BNP) 13. Además, no es afectado por medicamentos como los inhibidores de la neprisilina a diferencia del BNP 14,15.
En 2016 en América Latina se reportó una prevalencia del 1% de IC y el grupo etario más afectado fueron adultos de 51 y 69 años 16. Estos pacientes requieren herramientas clínicas que mejoren su tratamiento y seguimiento; por ello, la formulación de nuevos índices con capacidad pronóstica de morbimortalidad -sin necesidad de aumentar significativamente los costos y recursos- resulta una necesidad. El objetivo de este estudio fue evaluar el uso combinado del NT-proBNP y RDW como factor pronóstico de fallecimiento por cualquier causa, días de hospitalización y reingreso al año del alta en pacientes con insuficiencia cardiaca aguda descompensada.
MÉTODOS
Diseño y ámbito de estudio
Realizamos un estudio observacional de cohorte retrospectiva. Los datos provinieron de un estudio primario que enroló a los pacientes de enero a diciembre del 2014. Los pacientes fueron atendidos en el Servicio de Emergencia del Hospital Nacional Edgardo Rebagliati Martins (HNERM) y posteriormente hospitalizados por ICA 17. Este centro es un hospital público de referencia nacional y está ubicado en la ciudad de Lima en Perú.
Población y diseño muestral
El estudio primario incluyó 580 pacientes que ingresaron de manera consecutiva al servicio de emergencia por un diagnóstico de ICA según la definición de la Sociedad Europea de Cardiología, e independientemente de la causa de la des‐compensación. Los criterios de selección del estudio original fueron tener 18 años o más, y estar hospitalizado por ICA. Fueron excluidos del estudio primario aquellos referidos a otros hospitales (17.
Para este análisis incluimos todos los participantes del estudio primario que cuenten con valores de NT-proBNP y RDW al ingreso a emergencia, y que, cuenten con información de las variables de desenlace: fallecimiento durante el año luego del alta, días de hospitalización y número de reingresos durante el año luego del alta.
Variables de estudio
Las variables evaluadas como factores pronósticos fueron medidas al momento del ingreso al servicio de emergencia. Estas fueron el NT-proBNP (pg/mL) y el RDW (%). Las variables de respuesta fueron: a. fallecimiento por cualquier causa durante el año post ingreso a emergencia; b. número de días de hospitalización desde el ingreso por emergencia hasta el alta o fallecimiento del paciente, que fue recategorizado en < 7 días y ≥ 7, esta última categoría fue definida como desenlace presente 18; y c. número de reingresos definido como el número de hospitalizaciones por ICA descompensada durante el año post alta del primer ingreso, se consideró como presente si el paciente tuvo al menos un reingreso 19.
Las covariables fueron edad (años cumplidos); los antecedentes de hipertensión arterial, diabetes mellitus, dislipidemia, tabaquismo, arritmia, insuficiencia renal y diagnóstico previo de insuficiencia cardiaca congestiva fueron medidas de manera dicotómica (sí-no). Al ingreso se evaluó la presencia de crépitos (sí-no), urea, creatinina y hemoglobina medidas en miligramos por decilitros (mg/dL). A manera de antecedente, se registró la clase funcional previa a la descompensación, de acuerdo con los criterios de la Asociación del Corazón de Nueva York (NYHA) (clases I a IV).
Procedimientos
El estudio primario tuvo como fuente de información las historias clínicas, reportes de laboratorio y prescripciones médicas. Para la obtención de los análisis de laboratorio, se realizó un hemograma completo procesado por el hemocitómetro Sysmex XE-2100L el cual fue calibrado diariamente, el RDW fue obtenido de dicho procedimiento. El NT-proBNP fue medido por el método inmunométrico secuencial de enzima inmunoensayo quemiluminiscente en fase sólida y el analizador inmunoensayo Siemens IMMULITE 2000. Dicha información fue registrada en una ficha estándar de recogida de datos por médicos asistentes y residentes del servicio de cardiología del hospital.
Análisis de datos
Realizamos el análisis descriptivo mediante frecuencias y porcentajes para las variables categóricas. Para las variables cuantitativas, la normalidad de los datos fue evaluada con la prueba de Kolmogorov-Smirnov. En caso de no normalidad se utilizó la mediana y el intervalo intercuartil. El análisis descriptivo se realizó para la muestra total y estratificado por sexo.
Construimos curvas operador receptor (ROC) para el NT-proBNP y el RDW como factores pronósticos para cada una de las variables desenlace dicotomizadas. Estimamos el área bajo la curva (AUC, por sus siglas en inglés) y su respectivo intervalo de confianza al 95% (IC95%). El índice de Youden fue usado para determinar el mejor punto de corte para cada desenlace. Con dichos cortes estimamos la sensibilidad y especificidad con sus IC95%. Se consideró el factor pronóstico positivo cuando el valor fuera igual o mayor al punto de corte. Para evaluar el rendimiento conjunto de ambos indicadores se estimó la sensibilidad y especificidad considerando como positivo cuando el NT-proBNP (pg/mL) y el RDW (%) resultaran positivos.
La identificación de las covariables asociadas con cada uno de los desenlaces (medidos de manera dicotómica) fue realizada mediante la t de Student o U de Mann-Whitney para la comparación de medias o medianas, y la prueba de Chi-cuadrado de Pearson o exacta de Fisher según correspondió.
El índice combinado fue calculado con la multiplicación de los valores del NTproBNP (pg/mL) y el RDW (%) y división del producto entre 100 (índice = NT-ProB‐NP x RDW/100). Construimos curvas ROC del índice para cada desenlace y el punto de corte óptimo fue determinado con el índice de Youden. Luego estimamos la sensibilidad, la especificidad, los valores predictivos positivo y negativo para cada punto de corte y su desenlace. En vista que el NT-ProBNP tiene como unidad de medida una concentración y el RDW un porcentaje, se realizó el mismo procedimiento con el producto de la transformación logarítmica del NT-proBNP y del RDW [índice = Ln(RDW)*Ln(NT-proBNP)].
Se realizaron pruebas de igualdad de las AUC correspondientes al índice combinado comparado con las AUC del NTproBNP y RDW, por separado. Esta prueba Chi-cuadrado (χ2) fue realizada para cada uno de los desenlaces.
Para evaluar la fuerza de asociación entre el índice combinado y la ocurrencia de cada desenlace, formulamos tres modelos de regresión binominal negativa con función de enlace logarítmico y estimación de varianza robusta. Dichos modelos fueron ajustados para las covariables que resultaron con valor de p < 0,1 (a dos colas) en el análisis bivariado. Se presentan las estimaciones del riesgo relativo ajustado y su IC95%. Realizamos el mismo procedimiento para el NT-proBNP y el RDW por separado, y como pruebas simultáneas con sus cortes determinados previamente. El análisis estadístico fue realizado en el programa estadístico SPSS versión 25. Se utilizó un nivel de significancia estadística de 0,05.
Aspectos éticos
El estudio primario fue aprobado por el Comité de Ética del Hospital Nacional Edgardo Rebagliati Martins. El presente análisis fue realizado en una base de datos anonimizada, y todos los procedimientos fueron aprobados por el Comité Institucional de Ética en Investigación de la Universidad de Piura.
RESULTADOS
De los 580 participantes del estudio primario, 109 registros fueron excluidos: 36 porque no contaban con valores de NT-proBNP y/o RDW al momento de ingreso a emergencia y 73 porque no tuvieron información de las variables de desenlaces. 471 pacientes fueron seleccionados para este análisis.
Características de la muestra
El 55,6% (n = 262) de pacientes fueron varones. La mediana de la edad fue 75 años, la mitad de la muestra tuvo de 67 a 81 años. El antecedente de hipertensión y el diagnóstico previo de ICC estuvieron presentes en el 49,3% (n = 232) y 49,0% (n = 231) de la muestra, respectivamente. El 53,5% (n = 252) de los pacientes tuvieron previamente una clase funcional III o IV. La mediana (rango intercuartil) del NT-proBNP fue 1382,0 mg/dL (899,0 - 17 801,0), para el RDW la mediana (rango intercuartil) fue 14,5% (14,1% - 15,9%) (Tabla 1).
Tabla 1 Características generales de la población de estudio del Hospital Nacional Edgardo Rebagliati Martins, 2014.
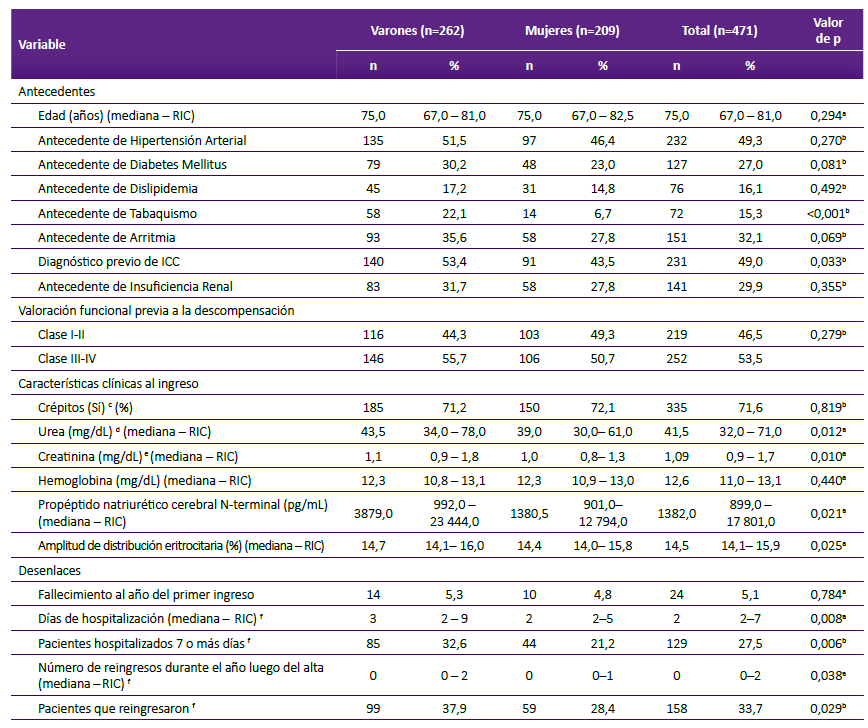
ICC: Insuficiencia cardiaca congestiva; IC: Insuficiencia cardiaca; RIC: Rango intercuartil. a Prueba U de Mann-Whitney, b Prueba Chi cuadrado de Pearson, c Datos disponibles: 208 mujeres y 260 varones, d Datos disponibles: 167 mujeres y 221 varones, e Datos disponibles: 183 mujeres y 234 varones, f Datos disponibles: 208 mujeres y 261 varones.
Se encontró que entre varones el antecedente de tabaquismo afectó al 22,1%, en mujeres dicha proporción fue 6,7% (p < 0,001). El 53,4% de varones tuvo diagnóstico previo de ICC, en mujeres dicho antecedente estuvo en el 43,5% (p = 0,033). La mediana de la concentración del NT-proBNP fue mayor entre varones comparado con mujeres (3879,0 pg/mL versus 1380,5 pg/mL, p = 0,021), dicha asociación también se observó para al RDW (14,7% en varones versus 14,4% en mujeres, p = 0,025) (Tabla 1).
En la cohorte, el 5,1% falleció durante el primer año luego del ingreso, no hubo diferencias significativas entre sexo (p = 0,784). Dos pacientes fallecieron durante la primera hospitalización, ambos casos no ingresaron en las estimaciones para los desenlaces de días de hospitalización y número de reingresos. En cuanto a los días de hospitalización, el 27,5% (129/469) estuvieron hospitalizados 7 o más días, entre varones esta proporción fue mayor (32,6% comparado con 21,2%, p = 0,006). El 33,7% (158/469) de los pacientes reingresaron durante el año luego del alta, hubo una mayor proporción de reingreso entre varones (37,9% versus 28,4%, p = 0,029) (Tabla 1).
Características asociadas a los desenlaces
Entre los pacientes fallecidos durante el año de ingreso al hospital, la mediana del NT-proBNP fue mayor respecto a los no fallecidos (32 442,5 pg/mL versus 1249,0 pg/mL, p < 0,001). El RDW% fue mayor entre los fallecidos (17,0% versus 14,4%, p < 0,001). La mediana de urea fue mayor entre los fallecidos (62,5 mg/ dL versus 40,0 mg/dL, p = 0,008), mientras que el nivel de hemoglobina fue menor (11,7 mg/dL versus 12,4 mg/dL, p = 0,011). El antecedente de HTA, de arritmia y tener clase funcional previa III-IV también estuvieron asociadas al fallecimiento (Tabla 2).
Tabla 2 Características asociadas al fallecimiento, hospitalización ≥ 7 días y reingreso al año del alta en pacientes con insuficiencia cardiaca aguda descompensada
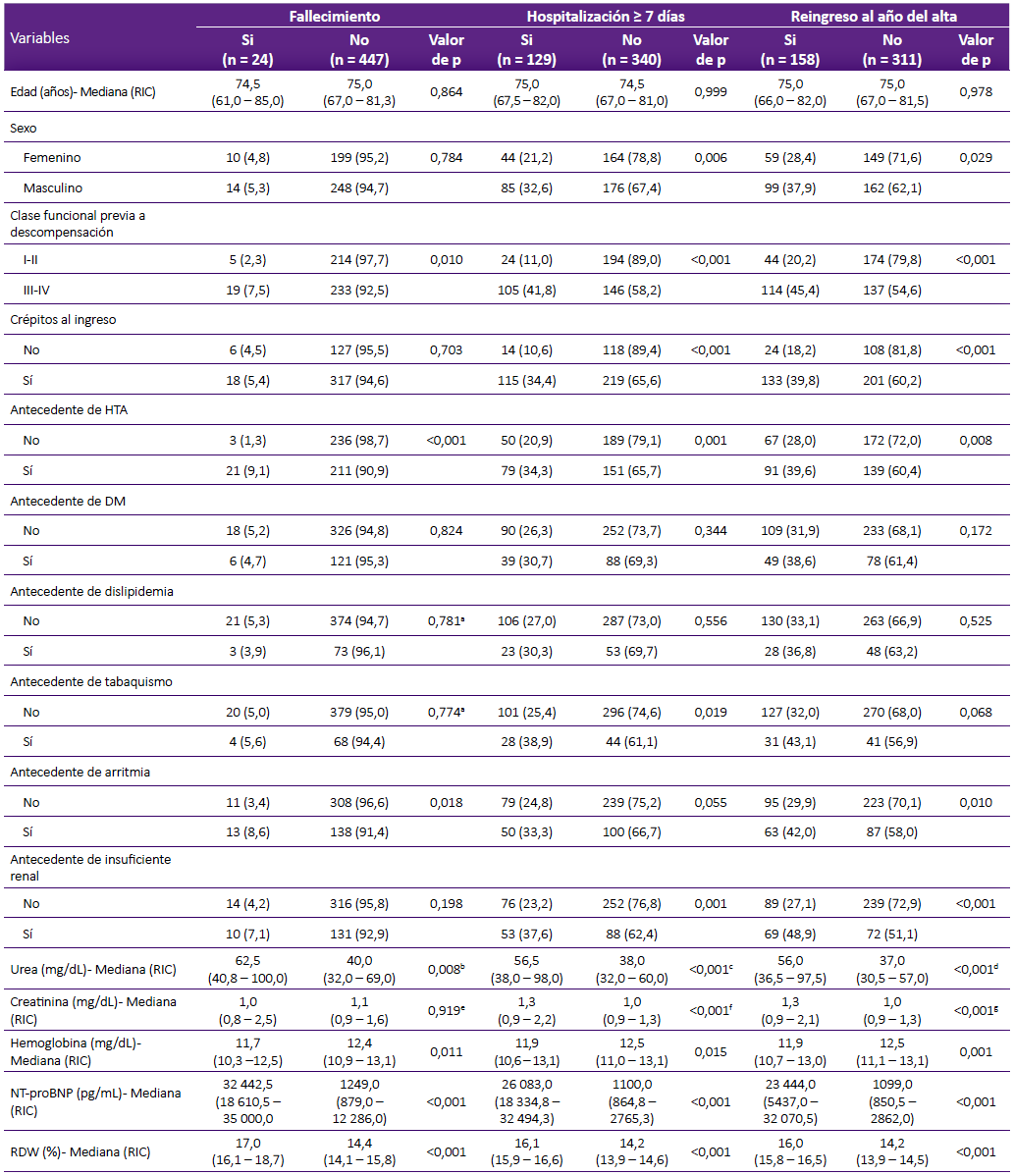
RIC: Rango intercuartílico, NT-proBNP: Propéptido natriurético cerebral N-terminal, RDW: Amplitud de distribución eritrocitaria; HTA: Hipertensión arterial; DM: Diabetes Mellitus. Para la comparación de medianas se usó la U de Mann-Whitney, para la comparación de proporciones se usó la Prueba Chi cuadrado de Pearson
a Prueba exacta de Fisher, b El análisis incluyó 24 fallecidos y 364 no fallecidos, c El análisis incluyó 123 hospitalizados ≥ 7 días y 263 hospitalizados <7 días, d El análisis incluyó 152 reingresantes y 234 no reingresantes, e El análisis incluyó 22 fallecidos y 395 no fallecidos, f El análisis incluyó 128 hospitalizados ≥ 7 días y 287 hospitalizados <7 días, g El análisis incluyó 155 reingresantes y 260 no reingresantes.
Entre los pacientes con ≥ 7 días de hospitalización, la mediana de NT-proB‐NP fue mayor (26 083 pg/mL versus 1100 pg/mL, p < 0,001), el RDW también tuvo valores mayores (16,1% versus 14,2%, p < 0,001). Otras variables asociadas a una hospitalización prolongada se muestran en la tabla 2.
La mediana de NT-proBNP fue mayor entre aquellos que reingresaron al menos una vez durante el año post alta (23 444 pg/mL versus 1099 pg/mL, p < 0,001); el RDW también presentó valores superiores entre los reingresantes (16% versus 14,2%, p < 0,001). Las variables asociadas al reingreso al año luego del alta fueron las mismas que resultaron asociadas a la hospitalización de 7 o más días (Tabla 2).
Determinación del punto de corte para los biomarcadores por separado
El NT-proBNP tuvo su punto de corte óptimo para fallecimiento en 5745,5 pg/mL, para los desenlaces hospitalización ≥7 días y reingreso al año del alta el punto de corte coincidió en 4780,0 pg/mL (Material Suplementario: Figura 1). La curva ROC para el RDW (%) generó tres puntos de corte diferentes según desenlace.
Para el fallecimiento el criterio fue RDW ≥ 15,95%, para hospitalización ≥ 7 días fue ≥ 17,75% y para el reingreso al año del alta fue ≥ 15,15%. El uso simultáneo de los marcadores generó especificidades y valores predictivos positivos superiores para los tres desenlaces, comparado con el uso por separado del RDW y del NTproBNP (Tabla 3).
Tabla 3 Rendimiento diagnóstico del NT-proBNP, RDW y de los índices combinados para el pronóstico del fallecimiento, hospitalización ≥ 7 días y reingreso al año del alta en pacientes con insuficiencia cardiaca aguda descompensada
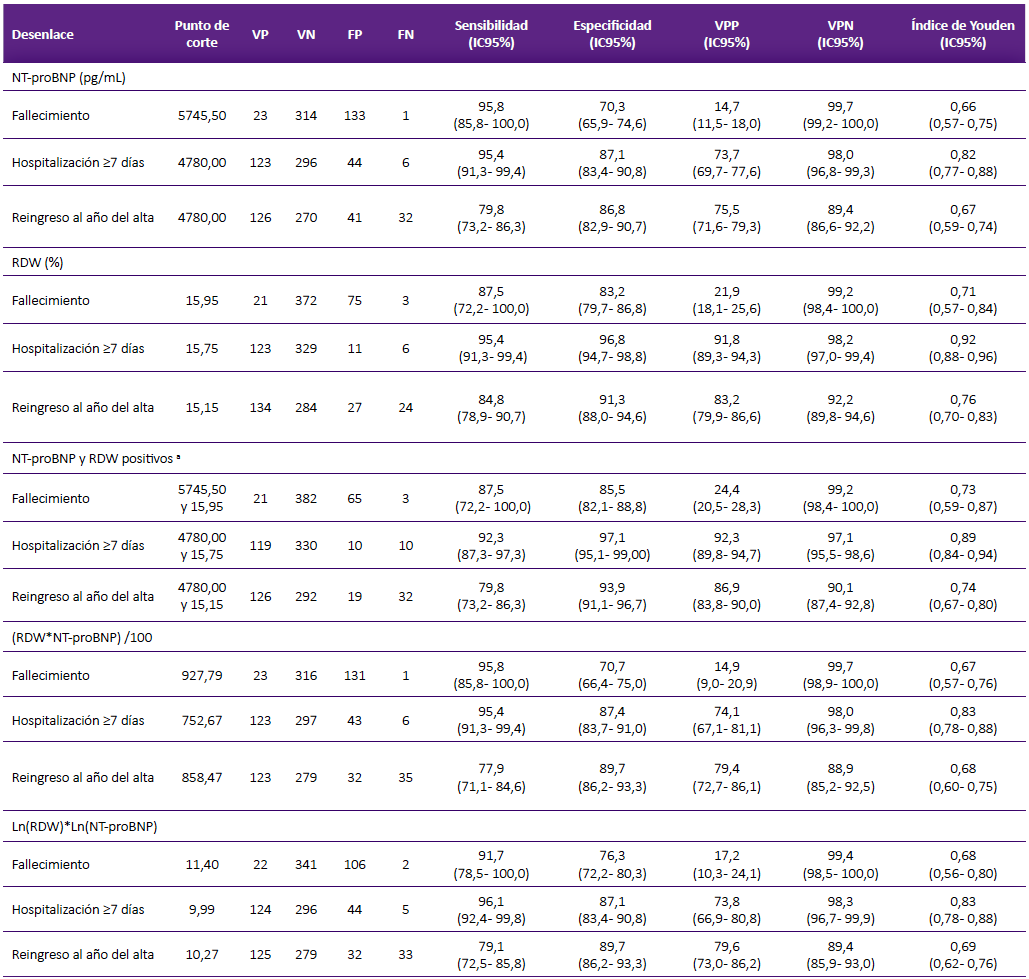
VP: Verdaderos positivos; VN: Verdaderos negativos; FP: Falsos positivos; FN: Falsos negativos, NT-proBNP: Propéptido natriurético cerebral N-terminal, RDW: Amplitud de distribución eritrocitaria, ln: logaritmo neperiano.
a Se consideró positivos cuando ambos marcadores tuvieron valores encima de los puntos de corte señalados.
Determinación del punto de corte el índice combinado
El índice combinado ([RDW * NT-proB‐NP] / 100) generó un AUC para pronosticar fallecimiento por cualquier causa durante el primer año de ingreso del 89,3% (IC95%: 84,4 - 94,2), con un punto de corte de 927,79 (Material Suplementario: Figura 2). El corte para el pronóstico de hospitalización ≥7 días fue de 752,67 (AUC = 95,9%, IC95%: 94,0 - 97,9). Para el reingreso al año del alta, el corte fue 858,47 (AUC = 89,2%, IC95%: 85,8 - 92,6) (Tabla 3). Los puntos de corte para la formulación Ln(RDW)*Ln(NT-proBNP) y sus estimaciones de sensibilidad, especificidad y valores predictivos se muestran en la figura 3 del Material Suplementario y tabla 3.
Respecto al fallecimiento, el índice combinado ([RDW * NT-ProBNP] / 100) tuvo una mayor AUC comparado con el NT-proBNP (χ2 = 9,54, p = 0,002), sin embargo, no encontramos diferencias entre las AUC del índice combinado y el RDW (χ2 = 0,34, p = 0,562). Considerando como desenlace la hospitalización prolongada, encontramos que el AUC del índice compuesto fue mayor que el AUC del NT-pro‐BNP (χ2 = 21,5, p < 0,001), pero menor que el RDW (χ2 = 5,54, p = 0,019). Para el desenlace reingreso al año del alta, también se encontró un AUC del índice compuesto mayor que el NT-proBNP (χ2 = 30,71, p < 0,001), pero menor que el RDW (χ2 = 20,04, p < 0,001).
Tabla 4 Análisis multivariante para estimar la fuerza de asociación entre el índice combinado del NT-proBNP y RDW con los tres desenlaces de interés en pacientes con insuficiencia cardiaca aguda descompensada
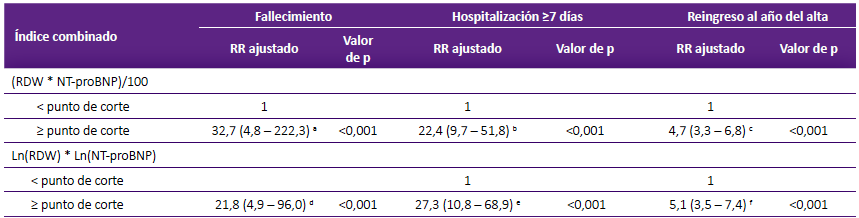
RR: riesgo relativo, NT-proBNP: Propéptido natriurético cerebral N-terminal, RDW: Amplitud de distribución eritrocitaria, Ln: logaritmo neperiano. Modelo de regresión binomial negativa con función de enlace logaritmo con estimación de varianzas robusta.
El modelo para fallecimiento está ajustado para las covariables: urea (mg/dL), hemoglobina (mg/dL), creatinina (mg/dL), clase funcional previa a descompensación (I-II versus III-IV), antecedente de hipertensión arterial (sí-no), antecedente de arritmia (sí-no).
El modelo para hospitalización ≥ 7 días y reingreso está ajustado para las covariables: urea (md/dL), creatinina (mg/dL), hemoglobina (mg/dL), sexo, clase funcional previa a descompensación (I-II versus III-IV), crépitos al ingreso (sí-no), antecedente de hipertensión arterial (sí-no), antecedente de tabaquismo (sí-no), antecedente de arritmia (sí-no) y antecedente de insuficiencia renal (sí-no).
a punto de corte: 927,79, b punto de corte: 752,67, c punto de corte: 858,47, d punto de corte: 11,40, e punto de corte: 9,99, f punto de corte: 10,27.
Fuerza de asociación entre el índice combinado y los desenlaces
Los pacientes con puntaje ≥ 927,79 en el índice combinado [(RDW*NT-proBNP)/100] tuvieron 32,7 veces el riesgo de fallecer durante el primer año, esta estimación fue independiente del efecto de la concentración de urea, hemoglobina, creatinina al ingreso, clase funcional previa a la descompensación, y antecedentes de HTA y arritmia. El puntaje ≥ 752,67 generó 22,4 veces el riesgo de hospitalización ≥ 7 días, respecto a aquellos pacientes por debajo del corte. Finalmente, aquellos con valor ≥ 858,47 en el índice combinado el riesgo de reingreso luego del año del alta fue 4,7 veces respecto a aquellos por debajo del corte (Tabla 4). También mostramos los riesgos determinados por el índice combinado Ln(RDW) * Ln(NT-proBNP). Para fines comparativos mostramos los riesgos relativos considerando los valores por encima de los cortes establecidos para el NT-proBNP y RDW por separado, y como pruebas simultáneas, es decir, cuando ambas resultaron positivas (Material suplementario: Tabla 1).
DISCUSIÓN
Los pacientes con ICA descompensada con un índice combinado igual o mayor a 927,79 tuvieron 33 veces el riesgo de fallecimiento por cualquier causa durante el primer año post ingreso. Para los desenlaces de hospitalización ≥ 7 días y reingreso al año del alta, la fuerza de asociación fue menor, pero igualmente fuerte y significativa. Estas medidas fueron independientes del efecto de los antecedentes de hipertensión arterial y arritmia, la clase funcional previa a la descompensación; y de las mediciones al ingreso como la urea, la creatinina y la hemoglobina.
A pesar de estos hallazgos, cuando comparamos las AUC de los índices combinados con las AUC del NT-proBNP y el RDW, por separado, encontramos que el índice combinado tuvo una mejor capacidad de discriminación que el NT-proBNP. Sin embargo, la capacidad de discriminación del RDW fue superior a la formulación [RDW*NT-proBNP]/100 para hospitalización prolongada y reingreso al año del alta.
El uso de índices que combinan el RDW con los péptidos natriuréticos inició con el índice de bio-ancho (BWI), este indicador fue evaluado -en pacientes con anemia e ICA descompensada- como factor pronóstico de mortalidad por cualquier causa (punto de corte de 1024,9) y reingreso por IC (punto de corte de 604,7). El BWI tuvo un rol pronóstico superior al compararlo con los biomarcadores cardiacos convencionales9. Otro estudio retrospectivo en pacientes diagnosticados con IC en un hospital de Japón encontró que un RDW ≥ 14,9% y un BNP ≥ 686 pg/ml predijeron muerte cardiovascular. Aquellos pacientes que tuvieron, simultáneamente, valores iguales o mayores a dichos cortes mostraron una mayor tasa de mortalidad en comparación con aquellos que tuvieron solo uno de los marcadores elevados 20.
Los estudios que han evaluado el uso combinado del RDW y el NT-proBNP son escasos. Como aproximación, en 5124 pacientes con IC de un hospital en China se evaluó el uso combinado de ambos biomarcadores para el pronóstico de muerte por cualquier causa desde el alta. Entre los pacientes con NT-proBNP ≥ 1737 pg/mL y RDW ≥ 13,4% la mortalidad por todas las causas durante 11 años de seguimiento fue del 50,1%; mientras que entre aquellos con valores menores en ambos biomarcadores, la mortalidad fue 15,1%. El uso concomitante de estos biomarcadores fue superior a su uso por separado, esta asociación se encontró para predecir mortalidad a los 6 meses, al año y dos años del alta 10. En un estudio caso y control, que incluyó casos de enfermedad cardiaca congénita se encontró que independientemente de la complejidad de la cardiopatía, el nivel de hemoglobina y factores cardiovasculares como HTA y diabetes mellitus; los niveles de NT-proBNP superiores a 125 pg/mL incrementaron en 184% el riesgo de tener valores de RDW > 15%. Además, se encontró que tanto el NT-proBNP >125 pg/mL (HR = 4,55, IC95%: 1,86 - 11,16) y el RDW >15% (HR = 2,64, IC95%: 1,18 - 5,91) fueron factores independientes para eventos adversos cardiovasculares mayores (incluida mortalidad) 21. Ninguno de los estudios evaluó un índice que combine matemáticamente, el RDW con el NT-proBNP, como factor pronóstico de fallecimiento en pacientes con ICA des‐compensada.
Para el desenlace reingreso al año del alta encontramos una asociación significativa con valores ≥ 858,47 en el índice combinado, además, entre los pacientes con NT-proBNP ≥ 4780 pg/mL y RDW ≥ 15,15% el riesgo de reingreso fue 6,5 veces respec‐ to a los que tenía uno o ninguno de dichos parámetros elevados. Un estudio en 350 pacientes hospitalizados por IC crónica en China determinó que el logaritmo (log) de NT-proBNP y el RDW predijeron de mane‐ ra independiente el reingreso a los 90 días del alta. Además, construyeron un score predictivo que combinó el log (NT-proBNP), el RDW y el índice de comorbilidad de Charlson (ICC). Este score tuvo una mejor habilidad discriminativa para identificar pacientes hospitalizados por IC en alto riesgo de reingreso a los 90 días comparado con el uso por separado de esos factores 22. Nuestros resultados muestran que la capacidad de discriminación del índice combinado fue superior a la del NT-proBNP, pero inferior a la del RDW, para identificar pacientes que reingresarán al año del alta.
No encontramos estudios que hayan evaluado un factor pronóstico que combine el NT-proBNP y RDW para hospitalización prolongada. Sin embargo, se ha visto que comorbilidades crónicas -como la diabetes mellitus, insuficiencia renal aguda o enfermedad coronaria- e infecciosas propician un estado inflamatorio en el organismo que elevan las concentraciones de biomarcadores como el NT-proBNP, además estás comorbilidades están asociadas a estancia hospitalaria prolongada 18. Se ha estudiado la asociación entre el NT-proBNP y el tiempo de supervivencia en pacientes hospitalizados por COVID-19 sin IC, y se encontró que el estado proinflamatorio generado por la COVID-19 incrementó la concentración del NT-proBNP entre los pacientes hospitalizados 23. Por otro lado, en un estudio multicéntrico en hospitalizados con IC se determinó que la fibrilación auricular y la diabetes mellitus incrementaban también los valores del RDW 6.
Nuestros resultados muestran que el índice combinado tuvo superioridad sobre el NT-proBNP para predecir fallecimiento por cualquier causa al año del alta. Sin embargo, cuando se comparó con el RDW en solitario, este parámetro tuvo mejor capacidad de discriminación de pacientes que reingresarán al año del alta y que tendrán hospitalización ≥7 días. Este hallazgo podría explicarse debido a que los pacientes hospitalizados con ICA descompensada tuvieron comorbilidades, las cuáles potencian el inicio de procesos inflamatorios como parte de las vías fisiopatológicas de la IC 6,18. En estos pacientes, la inflamación y el estrés hemodinámico explican el incremento simultáneo de los valores del RDW y de la NT-proBNP, respectivamente.
Nuestra hipótesis inicial fue que la combinación de biomarcadores que poseen diferentes mecanismos fisiológicos proveen un beneficio pronóstico respecto a marcadores basados en procesos biológicos similares 24. Por ello, la combinación de un marcador neuro-hormonal como el NT-proBNP y uno proinflamatorio como el RDW, prometía una alternativa interesante para la evaluación de una condición (ICA descompensada) con múltiples mecanismos fisiopatológicos 9. Esta hipótesis se vio reforzada por las limitaciones inherentes de los biomarcadores individuales, por ejemplo, los niveles del NT-proBNP pueden afectarse por múltiples factores como la edad, la falla renal y las arritmias cardiacas 25, por lo que su combinación con el RDW lograría mejorar su rendimiento diagnóstico o pronóstico; nuestro análisis no permitió confirmar dicha hipótesis.
Entre las limitaciones; debido a que se basó en un registro de datos secundarios, el tamaño muestral no fue definido a priori para evaluar el objetivo planteado; los datos provinieron de un solo centro hospitalario, por lo que los resultados deben ser interpretados con cautela para su generalización a otras poblaciones.
No pudimos realizar el análisis considerando el tiempo-persona aportado por cada paciente durante el periodo de observación, por ello, la medida de riesgo estimada fue el riesgo relativo. No contamos con datos de otros factores que pudieron ser potenciales confusores en la asociación entre el índice combinado y los desenlaces estudiados. Los desenlaces fueron medidos para el año post alta hospitalaria, no contamos con datos de un periodo de seguimiento mayor. Finalmente, no fue posible proponer y evaluar un solo punto de corte para los tres desenlaces, lo cual podría facilitar el uso del índice combinado; sin embargo, en vista de la heterogeneidad de las condiciones a pronosticar consideramos que un solo punto de corte no es una alternativa plausible.
En conclusión, entre los pacientes con ICA descompensada, el uso combinado de los biomarcadores NT-proBNP y RDW -medidos al ingreso hospitalario-tuvo capacidades discriminativas para fallecimiento por cualquier causa al año de ingreso, hospitalización ≥ 7 días y reingresos al año del alta. Además, el índice combinado tuvo fuertes fuerzas de asociación con dichos desenlaces. Estos hallazgos también fueron observados para el NT-proBNP y el RDW por separado. Recomendamos evaluar los puntos de corte propuestos en estudios prospectivos, además de realizar estudios multicéntricos para incrementar la validez externa del índice combinado propuesto en otras poblaciones de pacientes con ICA des‐compensada. También es recomendable evaluar este índice combinado como factor pronóstico para otros desenlaces menos graves y que puedan contribuir con el abordaje terapéutico, como mejoría en la clase funcional o respuesta al tratamiento.















