Sr. Editor,
La COVID-19 no ha sido relacionada con complicaciones obstétricas, salvo la neumonía severa que tendría efectos perinatales como amenaza y parto prematuro; tampoco afectó la decisión sobre la vía del parto, ni las decisiones sobre la culminación del embarazo, las cuales deben realizarse según criterio obstétrico y el estado materno-fetal 1.
Según la Organización Panamericana de Salud, en América Latina a fines de la primera ola hubo 191 900 gestantes positivas a SARS-CoV-2 y 1102 muertes maternas. En el Perú fueron 46 524 infectadas y hubo 114 muertes maternas, ocupando el segundo lugar 2. Además, en el 2020 la mortalidad materna por COVID-19 fue el 16,7% de las muertes de causa indirecta, este porcentaje aumentó a 40,6% en el primer semestre del 2021; superando en más de 10 puntos porcentuales a las causas directas. En el segundo semestre del 2021, dicha proporción descendió a 8,4%, gracias a la vacunación en gestantes 3.
En países en vías de desarrollo, la prematuridad es la primera causa de mortalidad infantil y neonatal; produce 1,1 millones de muertes al primer año y corresponde al 90% de muertes que se presentan dentro del primer mes de vida (1,3. En el Instituto Nacional Materno Perinatal (INMP) la proporción de parto pretérmino se ha mantenido entre 8 y 10% entre 2010 y 2018 4. Los nacimientos prematuros se clasifican según edad gestacional 5, la mortalidad perinatal es mayor cuanto menor es la edad gestacional y peso al nacimiento 6.
De abril del 2020 a mayo del 2021, se produjeron 1823 nacimientos en el hospital Sabogal, 458 (25,1%) fueron entre las 28 y 36 semanas. En el hospital el 32% de las gestantes con COVID-19 terminaron en parto prematuro, según el Sistema de Vigilancia Perinatal del Seguro Social del Perú en el Hospital Alberto Sabogal (datos sobre nacimientos según edad gestacional 2020-2021). Esta situación elevó la morbimortalidad perinatal y la demanda de atención neonatal de alta complejidad. Tal como ocurrió a nivel nacional en las gestantes infectadas en el último trimestre, la proporción de prematuridad fue elevada (25%) 7. La mayoría de las gestantes con COVID-19 presentaron sintomatología leve a moderada 1,8, situación similar se evidenció en el hospital Sabogal.
Presentamos un estudio cuyo objetivo fue determinar la asociación entre infección materna por Coronavirus y la prematuridad en el hospital Alberto Sabogal, ubicado en la Provincia Constitucional del Callao, Perú. Definimos prematuridad según la edad gestacional al momento del nacimiento: moderada entre las 28 a 31 semanas, tardía entre las 32 y 36 semanas, y extrema antes de las 28 semanas 5. El estudio fue aprobado por el Comité Institucional de Ética en Investigación de dicha institución.
En el hospital se produjeron 81 nacimientos entre madres con COVID-19. 45 gestantes con infección leve alumbraron 9 neonatos con prematuridad moderada y 36 con prematuridad tardía; 12 con infección moderada alumbraron 11 neonatos con prematuridad tardía; y 24 gestantes con infección severa alumbraron 4 neonatos con prematuridad extrema, 13 neonatos con prematuridad moderada y 7 neonatos con prematuridad tardía.
El 91,4% de gestantes infectadas terminaron en parto por cesárea y el 8,6% en parto vaginal, probablemente la COVID-19 dio lugar a interrumpir el embarazo por cesárea antes de las 37 semanas. En cuanto a la morbilidad por prematuridad otras condiciones identificadas fueron cesárea previa (19,8%), preeclampsia, eclampsia o síndrome HELLP (18,3%) y rotura prematura de membranas (11,0%). El estudio encontró una asociación significativa entre infección materna por COVID-19 y prematuridad (p < 0,001), además se encontró que a mayor severidad de la COVID-19 mayor prematuridad (Tabla 1).
Tabla 1 Infección materna por COVID-19 y prematuridad en gestantes atendidas en el Hospital Alberto Sagobal.
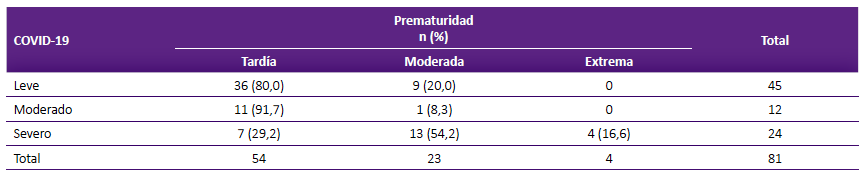
Prueba Chi-cuadrado de Pearson = 25,32, valor de p < 0,001.
Prueba Tau-b de Kendall = 0,411, valor de p = 0,0001
Un estudio en el INMP identificó 43 neonatos cuyas madres tuvieron infección de grado leve, además el 65,1% tuvieron partos vaginales. La morbilidad por prematuridad fue 18,6% para la rotura prematura de membranas, preeclampsia (11,6%) y 14% sepsis y neumonía 9. En otro estudio realizado entre el 1 de marzo del 2020 al 28 de febrero del 2021 en 499 establecimientos de Estados Unidos de Norteamérica, las mujeres con COVID-19 tenían más probabilidades de tener un parto prematuro, además las madres con COVID-19 tuvieron 5,84 veces la odds de ingresar a la Unidad de Cuidados Intensivos respecto a aquellas sin la infección 10. Asimismo, en otro estudio en 514 embarazadas con COVID-19, el 54% presentó alguna patología obstétrica y 36 nacidos prematuros se complicaron con distrés respiratorio11.
Entre las limitaciones se puede mencionar que en el análisis estadístico no se realizaron pruebas de ajuste con otras probables variables confusoras, los resultados presentados son crudos. Concluimos que a nivel crudo existió asociación entre la infección materna por la COVID 19 y la prematuridad, la gravedad de la enfermedad materna influyó en la prematuridad moderada y extrema presentándose.















