INTRODUCCIÓN
Tradicionalmente el sistema de salud peruano se ha descrito desde la distribución de sus recursos. Desde los informes al CAEM sobre política de salud en la década del 70, los mapas de salud del Banco Central de Reserva en los 80, hasta las descripciones más modernas, las representaciones del sistema de salud peruano han hecho énfasis en la oferta de recursos de infraestructura o de recursos humanos, para describir fenómenos como las inequidades, la distancia de lo disponible frente a estándares normativos o la falta de penetración del sistema de salud en algunos territorios 1,2,3. Actualmente la amplia expansión de la cobertura de protección financiera en el Perú y los múltiples problemas derivados de ello, plantean la necesidad de una mirada distinta al análisis del sistema de salud peruano, más aún en un contexto post pandemia, donde la precariedad y la falta de recursos tienden a simplificar la mirada frente a un problema marcadamente más complejo 4.
Consideramos que un abordaje más útil para la formulación de las políticas públicas es tratar de describir al sistema de salud peruano desde sus productos, es decir desde la cantidad de bienes públicos que genera y a partir de ello, evaluar los diversos impactos en las poblaciones de los territorios. En ese sentido, cobran particular importancia las consultas médicas ambulatorias, un elemento que describe la capacidad de respuesta que tiene el sistema de salud respecto a las demandas de la población. A partir de la década del sesenta del siglo XX; los modelos de planeamiento sanitario consideraron a la consulta médica un indicador muy sensible al nivel de acceso de la población a los servicios de salud, identificando al número de consultas médicas per cápita, como uno de los indicadores óptimos para describir dicho proceso 5.
Por ello consideramos que el análisis de la producción de consultas médicas es particularmente útil para entender la magnitud de la penetración del sistema de salud a nivel de la población en un determinado territorio. El objetivo de este estudio es describir la producción de consultas médicas per cápita en el Perú, a nivel nacional, regional y provincial para el año 2019.
MÉTODOS
Para efectos de establecer la cantidad de consultas externas per cápita, se tomó como año de referencia el 2019, dado que fue el año anterior a la pandemia y en ese momento existía en el sistema de salud una tendencia expansiva en la cobertura de protección financiera y en la producción de prestaciones de salud.
Para el objetivo del estudio se realizó una exploración de las siguientes fuentes de información en salud:
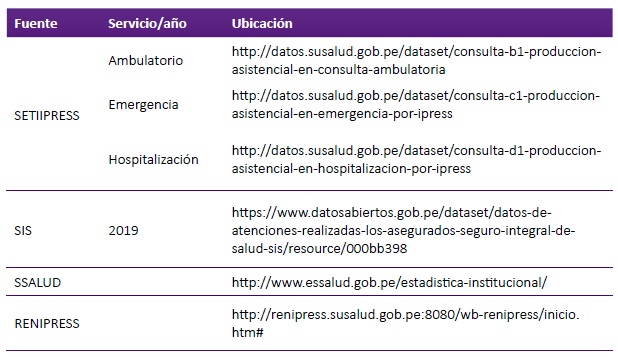
SETI IPRESS en datos abiertos de la Superintendencia Nacional de Salud (SUSALUD) (http://datos.susalud.gob.pe/dataset). El SETIPRESS consolida Información prestacional que los establecimientos de salud (IPRESS) remiten a SUSALUD mensualmente. Es importante precisar que la remisión de los establecimientos de salud del nivel III es al 100% a nivel de establecimientos nivel II aproximadamente del 90%, mientras que al 15% de establecimientos del nivel I.
Seguro Integral de Salud (SIS). La información de las prestaciones se obtiene de la Plataforma Gubernamental de Datos Abiertos (https://www.datosabiertos.gob.pe/users/sisdatos) que consigna aquellas atenciones de salud que han sido reconocidos por el SIS.
Seguro Social de Salud (EsSalud). La información de consultas externas realizadas en los establecimientos de salud de EsSalud, se publican en su portal.
Extracción de Datos
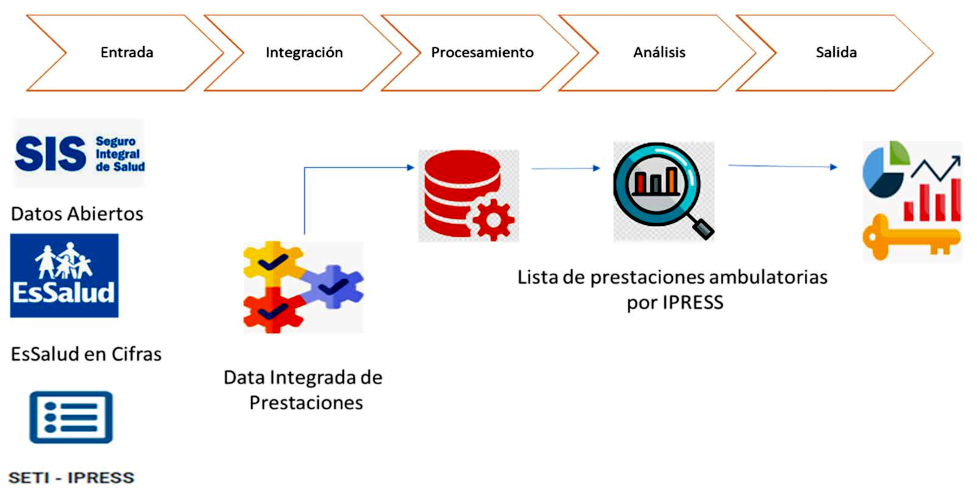
Para la integración de las fuentes se realizó el siguiente procedimiento:
Se consideró como atención ambulatoria solo las atenciones médicas para el caso de la fuente SETIPRESS.
Se consolidó a nivel de establecimientos de salud la información de las prestaciones de salud del 2019 de las atenciones ambulatorias de la fuente SETIPRESS.
Se definió la priorización como base de datos principal a la fuente SETIPRESS completando con las fuentes de SIS y EsSalud para los establecimientos que no remiten información regular a través de SETIPRESS.
Finalmente, a la integración previa se le agrega la información del Registro Nacional de Instituciones Prestadoras de Servicios de Salud (RENIPRESS) para caracterizar a los establecimientos salud que forman parte del estudio.
El proceso de agregación de datos se muestra en la figura 1.
Análisis de los datos
Para efectos del estudio se analizó información de 3599 IPRESS unidades notificantes del RENIPRESS, 5338 IPRESS no notificantes a partir de la base de datos del SIS y 86 IPRESS de ESSALUD, constituyendo un universo total de 9023 IPRESS. Se excluyeron del estudio a las provincias de Cutervo, Celendín, San Pablo y Angaraes por presentar inconsistencias en la información notificada, lo que nos generó un universo de 59 718 187 consultas médicas producidas por el conjunto de IPRESS del sistema de salud para el año 2019. Para el cálculo de las prestaciones per cápita se consideró como referencia la población total estimada por el INEI a nivel provincial para el año 2019, la cual considerando las provincias excluidas del análisis; corresponde a 31 841 662 habitantes. Para efectos de la estimación se dividió el total de consultas médicas entre la población de acuerdo a la metodología de referencia 6.
Se incorporó para el análisis exploratorio a nivel regional, como variables asociadas, al índice de vulnerabilidad regional estimado por CEPLAN para el 2019 7, La tasa de médicos por mil habitantes estimada por el Observatorio de Recursos Humanos del MINSA para el 2019 8, el ingreso per cápita regional estimado por el INEI para el 2019 9, el PBI per cápita regional estimado por el INEI para el 2018 10, el índice de competitividad regional estimado por el Instituto Peruano de Economía para el 2019 11) y el índice de densidad del estado para el 2017 estimado por el PNUD 12.
Para el análisis estadístico se utilizó el software estadístico SPSS 25. Para el nivel regional se realizó un modelo de regresión lineal exploratorio para el análisis de las variables asociadas, seguido de un análisis ajustado por la regresión de Poisson, donde se consideró a la variable tasa de médicos por mil habitantes como una variable de ponderación de escala. Para la representación de los datos de consulta médica per cápita en mapas se hicieron con el software libre QGIS 3.10s.
RESULTADOS
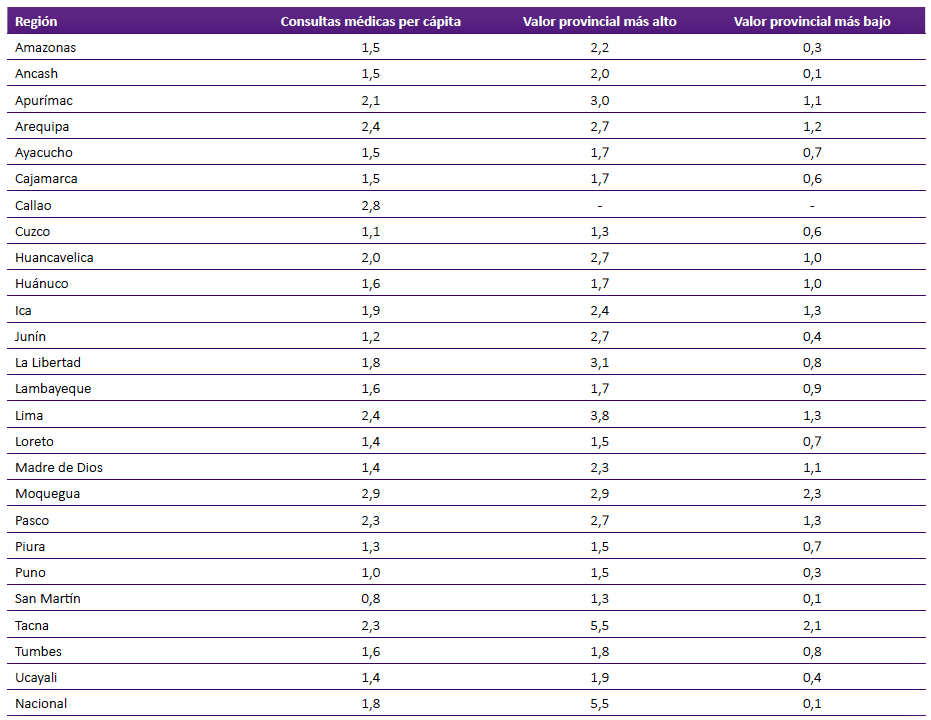
Las consultas médicas per cápita, a nivel nacional y regional se muestran en la tabla 2.
Cómo se observa en la tabla 2, a nivel nacional, el valor de las consultas médicas per cápita es de 1,8. Comparando las regiones entre sí, se observan algunas regiones con valores sensiblemente mayores como Moquegua (2,9), el Callao (2,8), Arequipa (2,4) y Lima (2,4). Dentro de las regiones con menores valores de consultas médicas per cápita figuran San Martín (0,8), Puno (1,0), Cuzco (1,1) y Junín (1,2). Cuando se observa la distancia entre las provincias de mayor valor y las de menor valor, se verifican grandes diferencias, destacan entre ellas Junín (2,7 - 0,4), Amazonas (2,2 - 0,3), Ancash (2,0 - 0,1) y San Martín (1,3 - 0,1).
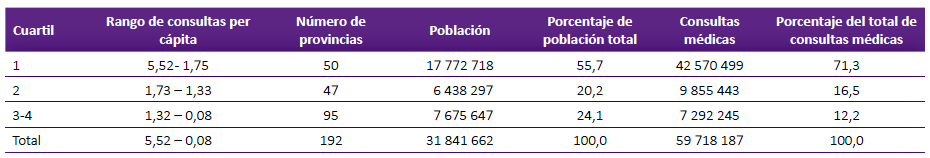
Respecto a la distribución de las consultas per cápita por provincias según cuartiles, se presenta en la tabla 3, donde para efectos del análisis se fusionan los dos cuartiles inferiores tal como se observa a continuación
El primer cuartil que congrega 50 provincias, donde se incluyen la mayoría de las grandes ciudades de la costa (Lima, Callao, Ica, Chimbote, Trujillo y Lambayeque) y la sierra peruana (Arequipa, Abancay, Huancavelica, Pasco, Huánuco y Chachapoyas), entre otras. Concentran el 55,7% de la población total y producen el 71,3% de las consultas médicas del sistema de salud para el año 2019. El segundo cuartil esta conformados por provincias con importantes núcleos urbanos que no alcanzan los valores del cuartil 1, como Huaraz, Huamanga, Cusco, Huancayo, Iquitos, Puno y Piura. Estas concentran el 20,2% de la población y producen el 16,5% de las consultas médicas del sistema de salud. Los cuartiles 3 y 4 presentan los valores más bajos de consultas médicas per cápita; concentran 95 provincias, muchas de ellas con poblaciones dispersas y que incluyen algunos importantes núcleos urbanos regionales, como Carhuaz, Casma, San Ignacio, La Convención, Pisco, Chanchamayo, Satipo, Lambayeque, Sullana entre otros. Concentran el 24,1% de la población y sólo producen el 12,2% de consultas del sistema de salud peruano.
Para efectos de su representación en el mapa, se consideró los mismos segmentos de cuartiles considerados en la tabla 2. También se realizó la representación de los valores de prestaciones médicas per cápita a nivel provincial con la densidad poblacional para el año 2019, los cuales se observan en la figura 2.
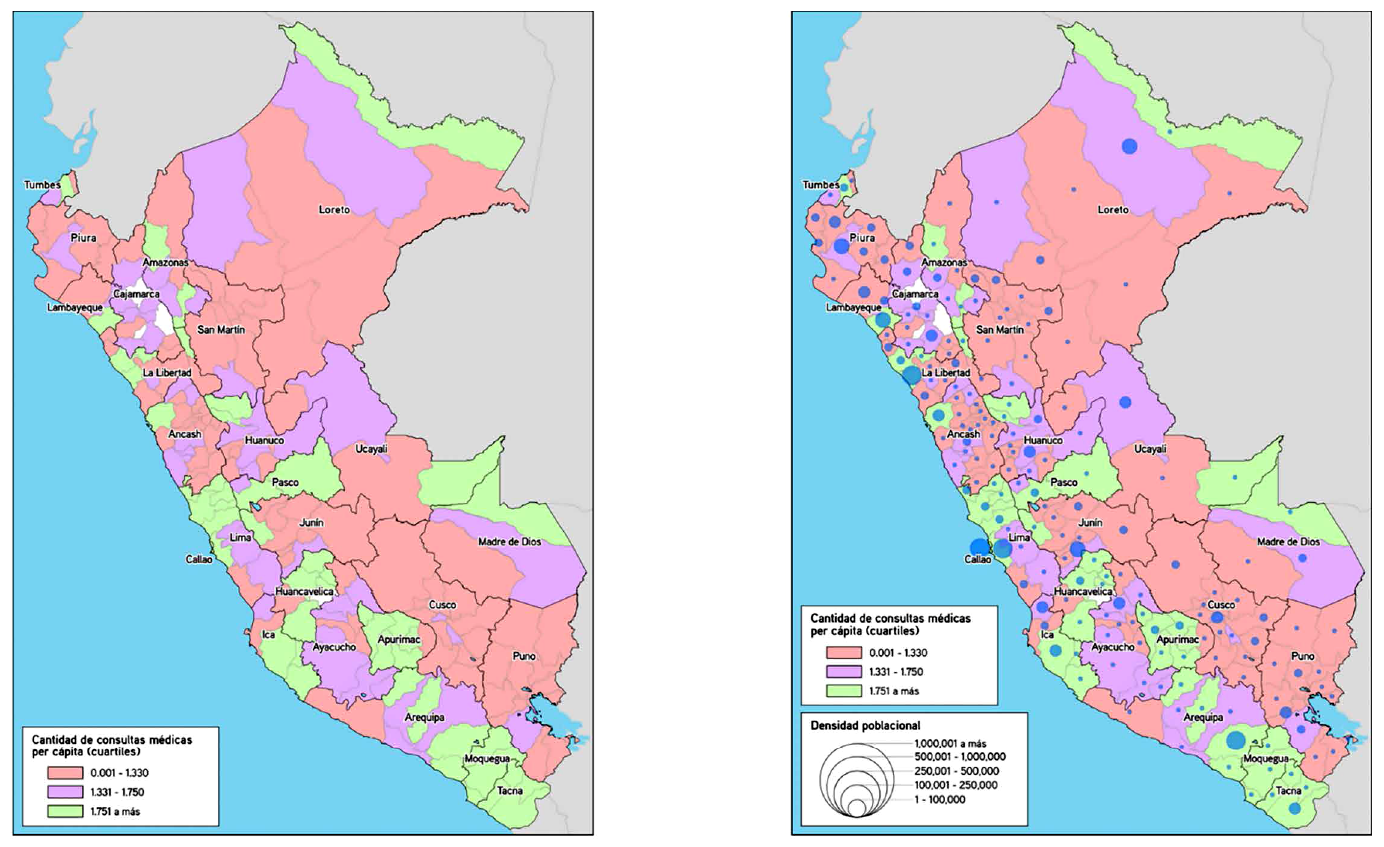
Figura 2. Representación de la distribución provincial de las consultas médicas per cápita (Izquierda); zona de Inclusión relativa (verde), zona de transición (Morada) y zona de exclusión (Rosada). Adjunta su representación asociada a la densidad poblacional provincial (Derecha). Perú, 2019.
Como se observa en los mapas, existen patrones diferenciados de distribución de las consultas médicas per cápita. Los valores más altos se observan en un patrón discontinuo, generalmente asociados a altas densidades poblacionales, presentando importantes excepciones. Los niveles intermedios, están asociados a la presencia de capitales regionales o a la cercanía de territorios con alta producción de consultas médicas per cápita. Las zonas de menor producción de consultas médicas per cápita, presentan mayores continuidades territoriales, en algunos casos comprenden casi regiones enteras (Cuzco, Puno, San Martín) o zonas de alta dispersión poblacional.
El análisis exploratorio bivariado a nivel regional evidencia una asociación entre las consultas médicas per cápita y las diversas variables asociadas: la tasa de médicos por mil habitantes (R2: 064, valor p= 0,000), índice de vulnerabilidad regional (R2: 0,34, valor p=0,002), producto bruto interno regional per cápita (R2: 0,59, valor p=0,000), índice de competitividad regional (R2: 0,33, valor p=0,000), índice de densidad del estado (R2: 0,28, valor p= 0,006) e ingreso per cápita regional (R2: 0,20, valor p= 0,025) (Material Suplementario 1). El análisis de regresión de Poisson, teniendo a la tasa de médicos por mil habitantes como variable de ponderación de escala, mostró a nivel regional asociación entre las consultas médicas per cápita y las variables: índice de vulnerabilidad regional, producto bruto interno regional per cápita, índice de competitividad regional e ingreso per cápita regional, mostrando una prueba de contraste ómnibus significativa (Chi-cuadrado de la razón de verosimilitud = 65,925, p=0,000). Respecto a los efectos del modelo analizado, la prueba de Chi cuadrado de Wald fue de 83,754, con un p= 0,000.
DISCUSIÓN
El estudio nos muestra que el número de consultas médicas per cápita para el Perú es de 1,8, cerca de algunos países latinoamericanos de ingresos medios como Colombia (1,9) o Costa Rica (2,1). Sin embargo, esta notoriamente lejos de Brasil (2,8), México (2,8) y aún más lejos de Ecuador (6,1), Uruguay (6,1) y Cuba (7,4). La OCDE tiene un promedio de consulta médica per cápita de 6,8 (Material Suplementario 2).
Sin embargo, como es común en América Latina los promedios esconden enormes desigualdades, tanto entre las regiones y más extensamente entre las provincias. En la mayoría de casos, las capitales regionales (salvo algunas excepciones), terminan concentrando los recursos y la generación de bienes públicos en salud y el resto de provincias terminan configurando periferias sanitarias; ejemplos claros son el caso de la Región Amazonas, donde Chachapoyas tiene un número de consultas médicas per cápita de 2,2, superior a Costa Rica, y Condorcanqui aparece con niveles sub saharianos con un número de consultas médicas per cápita de 0,3. Un caso similar es la Región La Libertad, donde Trujillo que presenta un promedio de consultas médicas per cápita de 2,2 y Santiago de Chuco que tiene un promedio de 0,8. La distribución de los valores de consultas médicas per cápita por cuartiles nos muestra una combinación de nuevos y viejos patrones de articulación territorial del sistema de salud. Dentro de lo viejo, existe una notable continuidad del eje Lima- Arequipa-Moquegua-Tacna el cual; según las categorías de los planificadores del MINSA de la década del setenta del siglo XX, representaban una articulación entre el sector urbano tradicional y las zonas de economía intensiva, fundamentalmente asociados a inversión minera. Dentro de lo nuevo, se observa la emergencia de nuevos núcleos de generación de altos valores de consultas médicas per cápita, asociados a actividad minera (Apurímac, Huancavelica, Pasco) y agroexportación (Ica), con algunas nuevas zonas asociadas a intervenciones territoriales locales o al desarrollo que economías informales-ilegales.
Por ello consideramos que el análisis de la distribución espacial de la producción de consultas médicas per cápita muestra claramente tres territorios claramente diferenciados. Se observa un primer contingente de provincias, mayoritariamente de la costa peruana y zonas de la sierra sur, que agrupa a antiguas y nuevas zonas articuladas a la actividad minera. Concentran los mayores conglomerados urbanos e industriales, la mayor cantidad de infraestructura y tecnologías médicas y producen la mayor cantidad de consultas médicas producidas por el sistema de salud. Este primer grupo de provincias con valores de consulta médica per cápita; cercanos a los países de ingresos medios de América Latina los denominamos: zona de inclusión relativa. Remarcamos que el término de inclusión relativa se explica, porque a pesar del importante número de consultas médicas per cápita que producen, concentran importantes segmentos de poblaciones vulnerables con un escaso acceso a servicios de salud 13.
Un segundo grupo son provincias con valores intermedios de consultas médicas per cápita, ligeramente superiores a 1 e inferiores a 1,75. En este caso, estamos con provincias en tránsito hacia el primer grupo, es decir con una tendencia ascendente de consultas médicas per cápita, ya sea por el crecimiento de sus capitales de provincia, por una mayor articulación económica o por el mayor despliegue de la acción de los servicios públicos. Sin embargo, existen también provincias en tránsito hacia el cuartil inferior, territorios que por diferentes procesos se van desconectando de las redes productivas, presentan una sostenida tendencia al despoblamiento o por degradación de la presencia del estado, van colocándose con las provincias más excluidas del país, en términos de consultas médicas per cápita. A este conjunto de provincias las denominamos: zona de transición.
Un tercer grupo, corresponden a las provincias con menores valores de consultas médicas per cápita, las cuales generalmente corresponden a provincias ubicadas en la sierra y selva del Perú y que presentan escenarios de complejidad e inaccesibilidad geográfica, poblaciones dispersas y economías locales de bajos ingresos orientadas al autoconsumo. A estas regiones, las denominamos zonas de exclusión.
Si consideramos a las consultas médicas per cápita una variable proxy de lo que vendría ser la cobertura efectiva, los resultados muestran, después de más de una década de aseguramiento universal, que existe un limitado acceso a los servicios de salud en el sistema de salud peruano. Si consideramos la atención médica en términos ecosistémicos, como lo plantea el clásico estudio de White 14, valores tan bajos como los descritos en muchas provincias, implican en la práctica la ausencia del sistema de salud peruano en dichos territorios, con todo el impacto negativo que tiene en la salud y en la esperanza de vida de dichas poblaciones 15.
De acuerdo al análisis exploratorio, es evidente que un elemento central del problema es la escaza fuerza de trabajo médica en una importante cantidad de territorios y ello tiene que ver mucho con las políticas públicas de desarrollo de los recursos humanos en el país. A pesar del sostenido esfuerzo en la implementación y financiamiento de acciones para incrementar el número y reducir las inequidades en la distribución de los médicos, estás intervenciones han sido marcadamente insuficientes 16,17.
Las enormes diferencias observadas a nival de prestaciones médicas per cápita observadas en el estudio entre Lima y las distintas regiones del Perú, responde a un serio problema estructural de concentración de los recursos existentes. Si hablamos del presupuesto en salud, el presupuesto de la región Lima entre 1997 y 2018 fue en promedio, 17 veces que el valor del presupuesto del sector salud de todas las regiones, lo que plantea una enorme diferencia de su planta de producción, es decir, la cantidad de infraestructura y profesionales médicos, respecto a las capacidades de producción de prestaciones médicas de otros territorios del país 18. Esta concentración presupuestal termina desnaturalizando las políticas públicas orientadas a colocar mayores recursos humanos en los territorios; manteniendo o ampliando las brechas de inequidad en materia de dotación de médicos y otros recursos indispensables en la producción de bienes públicos en salud.
Sin embargo, como lo muestra el análisis exploratorio, existe también una relación muy estrecha; entre las consultas médicas per cápita y el PBI per cápita regional, lo que implica que la existencia de economías regionales capaces de dinamizar mercados y redes de servicios de salud locales; está relacionada con el acceso a las consultas médicas en dichos territorios. Un ejemplo lo constituyen los encadenamientos productivos, como lo muestra el impacto de la inversión minera en la capacidad de respuesta regional en salud, como sucede en Apurímac. En el año 1992, la tasa de médicos por mil habitantes de Lima (23,8 x 1000 hab.) era 53 veces mayor que la de Apurímac (0,4 x 1000 hab.) 19. Lentamente a lo largo de la década va aumentando el número de médicos y es a partir del año 2004 donde el número de médicos en Apurímac comienza a aumentar sostenidamente inducida en parte, por la operación del Proyecto Minero Las Bambas 20. En el año 2007 la tasa de médicos por mil habitantes de Lima (26,7 x 1000 hab.) era sólo 2,1 veces la de Apurímac (12,3 x 1,000 hab.). Para el año 2019, la tasa de médicos por 1000 mil habitantes de Lima (18,9 x 1000 hab.) es sólo 1,4 veces la tasa de Apurímac (12,9 x 1000 hab.) 21. Esta trayectoria explica la alta tasa de consultas médicas per cápita que se observa en provincias caracterizadas por una fuerte presencia de actividad minera y que influye en la tendencia del conjunto de la región.
Es sumamente interesante qué en el año 1973, el MINSA haya realizado una primera estimación del número de consultas médicas per cápita del sistema de salud peruano y el resultado haya sido de 1,52, en un escenario donde el MINSA y el Seguro Social producían aproximadamente 12 millones de consultas médicas 22. Para el año 1995, un estudio de cuentas nacionales en salud, muestra una producción de 34 818 964 consultas médicas, arrojando un valor similar de consultas médicas per cápita de 1,4 23. 50 años después del estudio pionero de 1973, se ha duplicado la población del país, se ha triplicado el número de médicos y el número de consultas médicas ha aumentado 5 veces, pero el promedio de consultas per cápita solo llega a 1,8. Este hecho en perspectiva nos muestra un claro indicio de que nuestro Sistema de Salud tanto en recursos como en producción de bienes públicos en salud es pequeño e ineficiente para el tamaño de la población y la complejidad de los territorios; señalando además un fracaso histórico de las diversas intervenciones de política orientadas a expandir el acceso de las poblaciones a los bienes públicos en salud.
Si bien se ha documentado éxitos en intervenciones específicas, sobre todo en el campo de la salud materno-infantil en las últimas décadas 24,25, los diversos estudios de demanda han mostrado una gran brecha de desigualdad en el acceso a los servicios de salud. Martín Valdivia evaluó las diferencias socio-económicas en la utilización de servicios ambulatorios en el Perú, luego de las intervenciones de reforma de los 90, donde se incrementó significativamente el gasto en salud y se expandió de manera importante la presencia de infraestructura pública en salud en poblaciones pobres y rurales. Los hallazgos de dicho estudio, muestran que la mayor utilización de los servicios de salud en el Perú; presentaban claramente una orientación pro-rico, dando cuenta de importantes barreras de acceso a los servicios ambulatorios en las poblaciones más pobres 26. Madueño encuentra una realidad semejante, identificando brechas de oferta y demanda en los servicios de salud, sobre todo en zonas rurales. Señala que para el año 2003, el sector salud peruano tenía un 38% de capacidad ociosa potencial, además de la existencia de una importante demanda encubierta, equivalente al 54% de la demanda efectiva. Los resultados sugerían: “la poca sostenibilidad, en términos políticos, económicos y sociales, de mantener una política de salud basada exclusivamente en un modelo de atención primaria en las áreas rurales y revelaban la necesidad de buscar una composición más equilibrada de la oferta mejorando la asignación de recursos hacia los servicios de atención hospitalarios en las áreas rurales o reforzando la organización de redes de servicios de salud”27.
El ciclo largo de políticas de aseguramiento universal en el Perú, fue un proceso de construcción y despliegue de política pública de gran envergadura 28) que tuvo notables avances en la cobertura de protección financiera, inéditos en la historia del país 29, pero que llevó al límite las capacidades del sistema de salud. De acuerdo con los estudios de Petrera, existe evidencia que desde el año 2014 la oferta pública de servicios ya no era capaz de atender la creciente demanda generada por la expansión de aseguramiento público, enfrentando a la vez las restricciones estructurales del Sistema de Salud 30,31,32,33. Los hallazgos del presente estudio muestran que el sistema de salud peruano, a partir de la producción de un bien público esencial en salud, la producción de consultas médicas per cápita, está marchando sostenidamente a un escenario de divergencia, consecuencia de cómo se ha ido configurando el sistema de salud en los territorios, a partir de su relación con las intervenciones desarrolladas en diferentes momentos históricos y donde se verifica una segmentación orientada a la exclusión, consolidándose un conjunto de zonas de sacrificio sanitario que comprenden a 95 provincias que concentran el 24% de población y que a partir de su escaso acceso a las consultas médicas, prácticamente están excluidas del sistema de salud.
A partir de los resultados del estudio, cabría hacerse la siguiente pregunta: En el escenario actual ¿es posible el logro del acceso universal a los servicios de salud en el Perú?. De acuerdo a las estimaciones a partir del estudio de carga global de enfermedad, para el logro de la cobertura universal en salud necesitamos un aproximado de 20,7 médicos por 10 000 habitantes 34, lo que equivale para la población peruana del año 2019, a un total de 67 532 médicos. Ese año, nuestro sistema de salud contaba con 43 934, lo que implica un déficit de partida de 23 598 facultativos. Si a esa brecha le sumamos los patrones de distribución territorial de consultas médicas per cápita descritos en el estudio, además del hecho de que se ha documentado que en 55 provincias la densidad de recursos humanos es menor a 25 x 10 000 habitantes 35, lo que implica que para el 28% de las provincias del país no es posible el despliegue de las intervenciones esenciales en salud pública. Todo ello con servicios de salud precarizados, atrapados en un equilibrio de bajo nivel, sumado a las tendencias de financiamiento en salud estimadas para el Perú anteriores a la pandemia 36, nos llevan a concluir que la promesa de la cobertura universal en salud no es posible en el Perú, ni siquiera en el mediano plazo.
Sin embargo, lo peor es que frente a este fracaso histórico en la construcción del sistema de salud, los diversos actores del sector están atrapados en una parálisis paradigmática, donde pretenden enfrentar los dilemas de política pública en salud del siglo XXI con opciones de política del pasado, que responden a antiguas genealogías de política sanitaria; pensadas para un Perú que ya no existe. Así tenemos propuestas de: servicios de salud integrados en el territorio (Servicio Colaborativo Interamericano-Organización Panamericana de la Salud, décadas 40-60 del siglo XX), más hospitales (Plan Nacional Hospitalario, Décadas del 60-70), implementación territorial de la atención primaria (Décadas del 70 hasta la actualidad) y otras opciones de políticas que representan sendas retrotopías 37 sanitarias que son disfuncionales en términos sistémicos; para enfrentar el escenario de un Perú post-pandemia que está en un escenario de acelerada transformación y deterioro 38,39,40, en un contexto de una grave y compleja crisis global 41.
Los resultados del estudio nos llevan a la conclusión de que se requiere repensar radicalmente la presencia territorial del sistema de salud peruano, reconociendo el hecho de que el Estado Peruano moderno no ha estado diseñado, desde su aparición, para la generación de bienes públicos de carácter universal en todo el territorio. Partiendo de esa premisa, es mucho más fácil pensar en la refundación del sistema de salud peruano, antes que seguir apuntalando una suma de reformas y proyectos políticos fracasados o inconclusos del último siglo en nuestro país. Mucho más fácil y práctico, es empezar su construcción desde los territorios. Sin embargo, cuando hablamos del nuevo sistema de salud, no nos referimos a servicios asistenciales solamente, sino a acciones de política públicas orientadas al cambio del metabolismo social, de organizar los territorios para la producción de bienes públicos orientados a la salud y al bienestar. Ello implica la convergencia de todos los recursos y programas del estado para transformar el espacio territorial de un foco de enfermedades y exclusión, a ecosistemas que generan salud y calidad de vida 42, sumadas a diversas estrategias orientadas a los problemas y características de cada territorio. Eso implica un sistema de salud de geometría variable adaptado a la realidad local, donde puedan desplegarse las mejores prácticas disponibles en nuestro medio, orientadas a la complejidad de los escenarios locales: despliegue de equipos móviles de atención 43, fortalecimiento de articulaciones comunitarias 44, recuperación de saberes tradicionales 45, tecnologías de apoyo a las intervenciones de salud pública en los territorios 46,47, poner en valor intervenciones como los Comités Locales de Administración en Salud (CLAS) 48, un ejemplo de varias estrategias de participación y empoderamiento ciudadano en salud 49, etc. Todas estas iniciativas pueden traducirse como lo plantea Andy Stirling, en una creciente cartera de innovaciones dirigida a transformar la acción del estado en salud a partir de un nuevo modelo de construcción y gestión del territorio 50,51 orientado al desarrollo sostenible y al bienestar, lo que implica la generación de nuevas capacidades de innovación en el diseño y gestión de las políticas públicas en el estado peruano 52,53.
Es importante señalar la complejidad que implica avanzar en la refundación del sistema de salud, sin embargo, consideramos que es el camino de construcción de políticas públicas más adaptado a la magnitud de los desafíos que enfrenta el Perú en el siglo XXI 54. Es un proceso que nos conduce al desarrollo de un marco teórico que implica articular una ecología de diversas epistemes y saberes 55,56, el desarrollo de una tecnología para el diseño y gestión de procesos complejos de gobierno y transformación 57, la construcción nuevos sentidos comunes, símbolos y hegemonías 58, impulsando diversos procesos de innovación y sobre todo, construyendo estado y cuadros tecno-políticos capaces de liderar exitosamente estos procesos en todos los niveles 59,60. Se requiere generar escenarios de transición que gestionen la salida de nuestro actual sistema de salud en crisis terminal, a la emergencia progresiva de nuevas estructuras estatales desde los territorios, con una importante participación y empoderamiento ciudadano, lo que requerirá enormes reservas de pragmatismo y una gran capacidad de acción política, a partir de la conformación de coaliciones sociales redistributivas que sostengan y defiendan políticamente el proceso de refundación del sistema de salud. Consideramos que el estudio aporta varias líneas de trabajo que tienen un enorme potencial transformador y que demandan mayores iniciativas para expandir los resultados de esta investigación con el fin de profundizar el conocimiento de un sistema de salud peruano que requiere una urgente transformación.