INTRODUCCIÓN
La pancreatoduodenectomía abierta (PDA) o convencional es la técnica estándar para el tratamiento de las enfermedades quirúrgicas que afectan la cabeza del páncreas, la región periampular, la vía biliar distal y el duodeno. Desde la primera pancreatoduodenectomía laparoscópica (PDL) realizada por Gagner en 1994 poco se pudo avanzar en el manejo mínimamente invasivo del páncreas 1. Sin embargo, desde hace 20 años existe un notorio incremento de estudios que promueven el uso de la PDL, primero defendiendo su factibilidad y seguridad, para luego competir en resultados oncológicos con la PDA 2. Desde el 2020 se cuenta con guías internacionales que regulan la utilización de la cirugía mínimamente invasiva en páncreas 3,4.
La llamada PD híbrida (PDH) es una estación de aprendizaje técnico intermedio entre la PDA y la PDL. Mantiene las ventajas de la resección pancreatoduodenal laparoscópica en combinación con la reconstrucción abierta a través de una minilaparotomía mediana (4-10 cm) 2. Presentamos el resultado postoperatorio de un paciente con diagnóstico de adenocarcinoma duodenal, intervenido quirúrgicamente mediante PDH. Para la publicación del presente reporte, se obtuvo el consentimiento informado del paciente.
REPORTE DE CASO
Paciente de 62 años de sexo masculino, quien desarrolla durante dos meses, de manera gradual y progresiva, cansancio, fatiga y sueño incrementado, asociado a pérdida de peso de 3 kg. Tuvo deposiciones más oscuras de lo habitual sin indicar melena. Durante la evaluación cardiológica se detecta palidez marcada, por lo que fue referido a emergencia donde se confirma anemia severa (Hemoglobina 4,9 g/dl).
El paciente fue hospitalizado en área crítica para monitoreo de probable hemorragia digestiva. Al examen físico el paciente tenía obesidad de tipo central abdominal (IMC 35,3 kg/m2). Las funciones vitales eran normales, tenía marcada palidez de piel y conjuntivas. El abdomen estaba globuloso, blando e indoloro a la palpación. La endoscopia alta demostró lesión proliferativa de 4 cm, sésil, con estigmas de sangrado, localizada en la segunda porción del duodeno. La biopsia demostró adenocarcinoma infiltrante. La tomografía computada y la resonancia magnética nuclear identificaron engrosamiento patológico de la pared posterior de la segunda porción duodenal con crecimiento endoluminal. No se identificó metástasis. Las vías biliares y el conducto pancreático principal fueron de calibre normal. El paciente tenía hepatomegalia y el páncreas eutrófico. El marcador tumoral antígeno carcinoembrionario (CEA) estuvo en rangos normales (4,2 ng/ml). Se transfundieron 5 paquetes globulares. El paciente tenía como comorbilidad hipertensión arterial crónica y diabetes mellitus tipo 2. Los resultados de laboratorio se presentan en la tabla 1.
Tabla 1. Resultados de laboratorio pre y posoperatorios
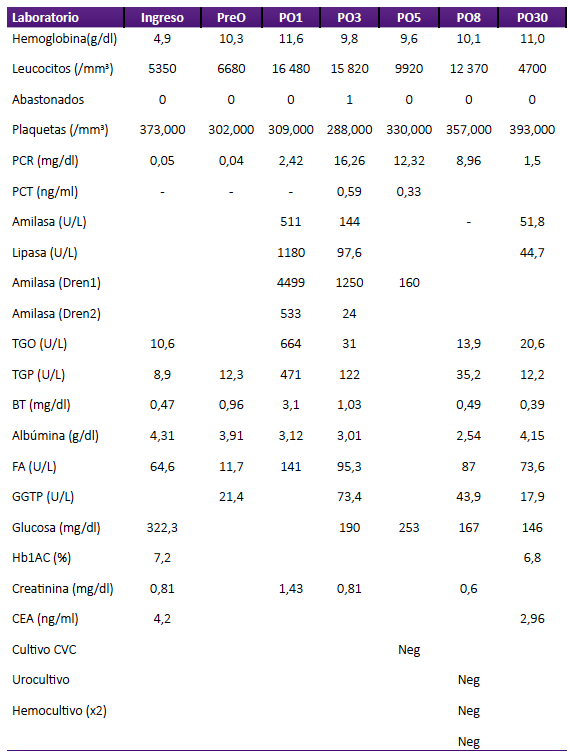
PreO: pre-operatorio, PO1: día 1 posoperatorio, PO3: día 3 posoperatorio, PO5: día 5 posoperatorio, PO8: día 8 posoperatorio, PO30: día 30 posoperatorio.
PCT=Procalcitonina; #BT=Bilirrubina Total
Se realizó PDH con preservación subtotal de estómago. Los hallazgos confirmaron páncreas blando esteatósico y el conducto de Wirsung de 2 mm. La vía biliar fue de 5 mm. La hepatomegalia fue por hígado graso. La colocación de los trocares se detalla en la figura 1.
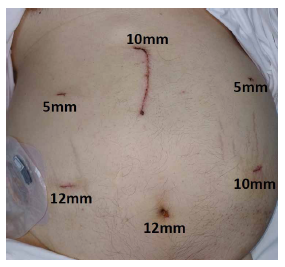
Figura 1. Posición de los trocares y minilaparotomía; se colocaron 6 trócares. Trócares de 12mm: umbilical y flanco derecho. Trócares de 10mm: Flanco izquierdo y subxifoideo. Trócares de 5mm: hipocondrio izquierdo y derecho. Minilaparotomía mediana de 9cm.
Los 17 pasos críticos fueron los siguientes: 1. Exploración sistemática de cavidad; 2. Sección del epiplón gastro cólico; 3. Separación del mesocolon transverso del duodeno y cara anterior de la cabeza del páncreas hasta localizar tronco venoso gastrocólico de Henle, el cual se clipa y secciona; 4. Disección del borde inferior del páncreas hasta ubicar la vena mesentérica superior, la cual se libera delicadamente del cuello del páncrea; 5. Disección de todo el duodeno empezando en el bulbo, continuando con maniobra de Kocher amplia; 6. Sección de epiplón gastro-hepático; 7. Clipaje y sección de vasos pilóricos; 8. Grapado endoscópico a nivel prépilorico; 9. Linfadenectomía de grupos 7, 8 y 12; 10. Clipaje de arteria pancreatoduodenal superior; 11. Separación del cuello del páncreas del eje venoso porto-mesentérico; 12. Sección de ligamento de Treitz; 13. Grapado endoscópico yeyunal a 25 cm distalmente; 14. Clipaje de arteria pancreatoduodenal inferior; 15. Sección de cuello de páncreas y proceso uncinado con bisturí harmónico, identificando y cortando con tijeras el conducto de Wirsung; 16. Se realiza minilaparotomía mediana de 9 cm y 17. Reconstrucción en un asa de acuerdo con técnica estandarizada del equipo quirúrgico: Pancreatoyeyunoanastomosis con técnica de Blumgart modificada, hepatoyeyunoanastomosis con PDS 5/0 y gastroenteroanastomosis con PDS 3/0 en un plano antecólica (Figura 2).
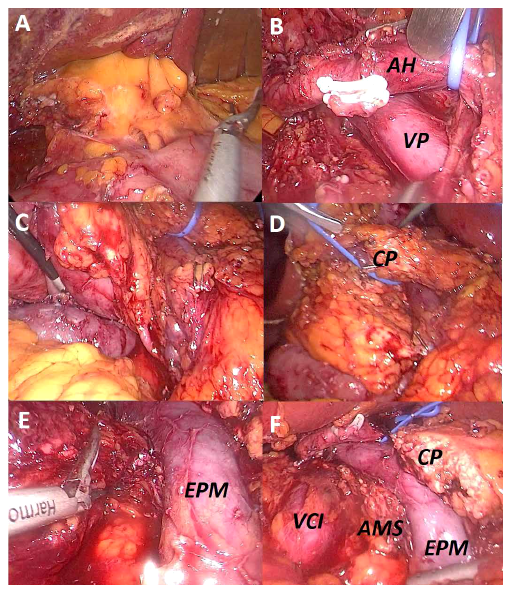
Figura 2. Pasos críticos de la fase laparoscópica A. Pedículo hepático con abundante tejido adiposo. B. Luego de linfadenectomía, se esqueletizó arteria hepática (AH) y vena porta (VP), se seccionó vía biliar y arteria pancreatoduodenal superior C. Identificación de arteria pancreatoduodenal inferior. D. Tracción de cuello pancreático (CP) luego de separarlo de eje venoso espleno-porto-mesentérico preparado para la sección. E. Sección de lámina retroportal. F. Borde pancreático de cuello y de arteria (AMS) mesentérica superior, a la izquierda vena cava inferior (VCI).
El tiempo operatorio fue de 540 minutos, la pérdida sanguínea de 400 ml. Se requirió transfusión de 1 paquete globular. El paciente desarrolló pancreatitis aguda moderada (Tabla 1), confirmada por estudio tomográfico postoperatorio. La evolución fue satisfactoria con buena tolerancia oral y función evacuatoria desde el segundo día. La deambulación fue temprana con buena función ventilatoria. El retiro de drenes fue al quinto día saliendo de alta el octavo día postoperatorio. A los 90 días no se presentó intercurrencias.
El estudio anatomo-patológico demostró un adenocarcinoma duodenal infiltrante a submucosa (T1b) con ningún ganglio afectado de 12 resecados. No hubo invasión vascular, linfática o perineural. Los márgenes quirúrgicos estuvieron libres de neoplasia (Figura 3).
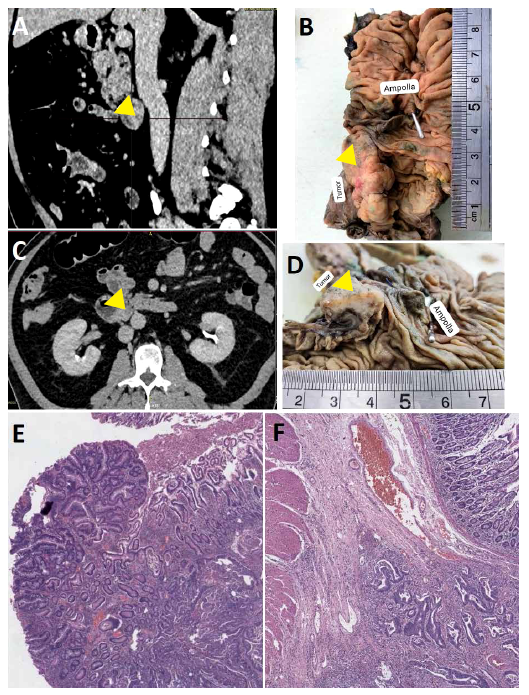
Figura 3. Correlato radiológico - patológico. A. Corte sagital que muestra por tomografía lesión endoluminal duodenal (cabeza de flecha). B. Tumor de 4 cm en segunda porción duodenal (cabeza de flecha). C. Corte axial evidencia engrosamiento patológico de pared duodenal (cabeza de flecha). D. Lesión cerca a ampolla (cabeza de flecha). E. A la izquierda epitelio displásico y su transición a adenocarcinoma al lado derecho, tinción hematoxilina-eosina, 100X. F. El adenocarcinoma infiltra la submucosa respetando la capa muscular propia, tinción hematoxilina-eosina, 100X.
DISCUSIÓN
La pancreatoduodenectomía (PD) es una de las operaciones más complejas del cuerpo humano debido a la intrincada anatomía del retroperitoneo, en donde se aloja el páncreas y los grandes vasos sanguíneos que nutren a todas las vísceras abdominales. Cualquier lesión a estos últimos, durante una pancreatectomía, pueden ser motivo de catástrofes hemorrágicas o isquémicas en los órganos del aparato digestivo. La estrategia quirúrgica y las técnicas operatorias para la resección y la reconstrucción no dejan de ser motivo de constantes modificaciones o refinamientos, tanto que no existe método que haya podido eliminar la morbimortalidad posoperatoria persistente de esta operación 2.
El método abierto sigue siendo el abordaje más utilizado dada la alta complejidad de la PD. Por esta razón la PDL no se ha podido adoptar de manera amplia y sólo se restringe a centros altamente especializados en cirugía mínimamente invasiva laparoscópica y robótica 2.
Desde la experiencia anecdótica de Gagner en 1994 1 hasta la primera serie de casos en 2006 5, hubo marcada resistencia al uso de la PDL. Dulucq realizó PDL y PDH en sus 25 pacientes dando un gran impulso a la aplicación de las técnicas de mínima invasividad en cirugía pancreática, con 32% de complicaciones y mortalidad de 4%, similar a la PDA 5. Las principales conclusiones que se han obtenido de estudios retrospectivos es que se requiere amplio entrenamiento y experiencia en PD abierta y el dominio de técnicas laparoscópicas avanzadas 3,4.
El empleo de la técnica híbrida se sustenta por las siguientes razones: 1. Mantiene la Seguridad de la reconstrucción pancreática; 2. Aprovecha una incisión que no es mucho más larga que la que se utilizará para la extracción de la pieza operatoria; 3. Acorta la curva de aprendizaje del equipo quirúrgico; 4. Se consigue con relativa rapidez disminuir el tiempo operatorio; 5. Permite la resección venosa porto-mesentérica, sin perder el beneficio de la mínima invasión; y 6. Disminuye las complicaciones de la reconstrucción laparoscópica 2-4,6.
La indicación de PDL empezó restringida para casos muy seleccionados portadores de lesiones pequeñas benignas, premalignas o de bajo potencial maligno, como los quistes pancreáticos o los tumores neuroendocrinos. La PDL y PDH han mostrado supervivencias a largo plazo similares a la PDA en neoplasias malignas del páncreas y peri ampulares 6,7.
El adenocarcinoma duodenal es una rara neoplasia del aparato digestivo (3%). Debe diferenciarse del cáncer de ampolla. Es la neoplasia de mejor pronóstico, en comparación al resto de tumores malignos de la región pancreato-bilio-duodenal. El diagnóstico se confirma mediante estudios endoscópicos y patológicos. El marcador tumoral con mayor rendimiento es el antígeno carcinoembrionario. Este cáncer puede ser de difícil detección imagenológica en estadios tempranos. La cirugía precoz es suficiente como herramienta curativa, no requiriendo quimio o radioterapia adicional 8. Existen pocos casos reportados de PDL por cáncer duodenal 9. Esta neoplasia es considerada una patología de alto riesgo para fístula pancreática postoperatoria (FPPO) y se ha propuesto que la PDL no debería utilizarse en lesiones peri ampulares porque aumenta la morbilidad debido a que no dilatan conductos ni endurecen el páncreas 10. Sin embargo, no hay evidencia en contra de la PDH en esta población de riesgo 6.
La obesidad es un factor de riesgo para FPPO por las comorbilidades asociadas y la dificultad del abordaje quirúrgico 11. Inclusive se ha planteado diferir las PD para lesiones no malignas en el paciente obeso 12. Se reporta que un IMC >25 kg/m2 se asocia a mayor riesgo de FPPO en PDL, siendo criterio de exclusión para este estudio, un IMC >30Kg/m2 (13. La abundante grasa intra-abdominal, hígado graso, el gran espesor y peso de los mesenterios agregan mayor complejidad quirúrgica. El grosor pancreático por infiltración grasa (>10mm) del páncreas, aumentan el riesgo de FPPO graves 14. No obstante, no hay evidencia específica sobre la aplicación de PDH en pacientes obesos.
En el presente caso se consiguió una resección oncológica radical (márgenes libres y ganglios resecados >8) 8, sin la morbimortalidad descrita para PDL en general, y en obesos en particular 10-12. Los resultados de la serie más grande sobre PDH demuestra una reducción en las complicaciones clínicamente relevantes en comparación con la PDA permitiendo una rápida recuperación e iguales resultados oncológicos a largo plazo. La FPPO (PDH 15% vs. PDA 36%; p = 0,036) y el retardo de vaciamiento gástrico (PDH 8 vs. PDA 20%; p = 0,049) se presentaron con menor frecuencia. El número de ganglios resecados y el margen R0 fueron similares para PDH y PDA 7.
La técnica híbrida combinada (laparoscópica/abierta) de la PD fue factible y efectiva en un paciente con alto riesgo reconstructivo. Se consiguieron los estándares oncológicos para esta patología. Estos pacientes son habitualmente excluidos en los estudios de PDL por alto riesgo de complicaciones. Creemos que la PDH es la alternativa óptima debiendo ser valorada por el equipo quirúrgico con la experiencia y especialización necesarias.















