Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO  uBio
uBio
Compartir
Revista de Investigaciones Veterinarias del Perú
versión impresa ISSN 1609-9117
Rev. investig. vet. Perú vol.26 no.4 Lima dic. 2015
http://dx.doi.org/10.15381/rivep.v26i4.11272
http://dx.doi.org/10.15381/rivep.v26i4.11272
ARTÍCULO DE REVISIÓN
Enfermedad Pulmonar Obstructiva Crónica en Pequeños Animales
Chronic obstructive pulmonary disease in small animals
Edna Gómez-Ortiz1, Leandro Zuccolotto-Crivellenti1,2,3, Sofia Borin-Crivellenti1,2, Leonardo Lamarca de Carvalho2, Marina Laudares Costa2, Cristiane A. Cintra2, Aureo Evangelista-Santana1
1 Department of Veterinary Clinic and Surgery, São Paulo State University (UNESP), Jaboticabal, Brazil
2 Department of Veterinary Clinic and Surgery, Franca University (UNIFRAN), Franca, Brazil
3 E-mail: crivellenti_lz@yahoo.com.br
RESUMEN
La enfermedad pulmonar obstructiva crónica (EPOC) es una enfermedad de las vías aéreas inferiores, la cual resulta en el remodelado de las vías aéreas y culmina con su estrechamiento provocando obstrucción progresiva. Esta enfermedad afecta principalmente a animales de mediana edad y de edad avanzada y en la mayoría de los casos se desconoce su causa. El presente trabajo de revisión tiene como objetivo mostrar la importancia clínica, las herramientas diagnósticas, las principales diferencias entre el diagnóstico de asma y bronquitis, y las alternativas terapéuticas que ofrecen mejores resultados y menores efectos secundarios para los pacientes.
Palabras clave: perros, gatos, bronquitis, asma, tos, aerosoles
ABSTRACT
Chronic obstructive pulmonary disease (COPD) is a disease of the lower airways, which result in remodelling of the pulmonary tract and culminates with narrowing airway causing progressive obstruction. The disease mainly affects elderly animals and the cause is generally unknown. This review aims to describe the clinical significance, diagnostic tools, main differences between the diagnosis of asthma and bronchitis, as well as therapeutic alternatives that offer better results and fewer side effects for patients.
Key words: dogs, cats, bronchitis, asthma, cough, aerosols
INTRODUCCIÓN
La enfermedad pulmonar obstructiva crónica (EPOC) se define como una enfermedad de las vías aéreas inferiores, caracterizada por diferentes grados de reversibilidad y progresión de las lesiones pulmonares (McKiernan et al., 2008; Chapman, 2011), con agentes causales de difícil evaluación (Siafakas y Tzortzaki, 2002). Fisiopatológicamente resulta en la remodelación de las paredes de las vías aéreas, con un aumento de colágeno y formación de cicatrices tisulares, que pueden llevar a la apoptosis celular e hiperplasia, metaplasia o diferenciación (fibrosis) de las células sobrevivientes (Siafakas y Tzortzaki, 2002). Este proceso culmina con el estrechamiento de la luz de estas vías, ocasionando, por tanto, obstrucción progresiva (Pauwels et al., 2001).
SIGNOS CLÍNICOS Y DIAGNÓSTICO
Los signos clínicos de la EPOC son fundamentalmente respiratorios y sus consecuencias pueden ir desde un aumento de la secreción de moco y disfunción ciliar (Pauwels et al., 2001) hasta policitemia (Chapman, 2011), hipertensión pulmonar (HP) (McKiernan, 2007) y aumento de tamaño del ventrículo y aurícula derechos, denominado cor pulmonale (Hawkins, 2006). En humanos se destaca también la presencia de arritmias cardíacas y enfermedades coronarias (Falk et al., 2008).
En esos casos, la policitemia es secundaria al exceso de la producción de eritropoyetina por hipoxemia (Thrall et al., 2004). Los signos generales son congestión de las mucosas, letargo, epistaxis y ataques convulsivos. Además, se observa un marcado aumento del hematocrito (>60%) acompañado de baja saturación de oxígeno (<90%) y elevación de la cantidad de eritropoyetina (Weiser, 1997).
La hipertensión pulmonar se considera, además de ser un componente importante para el mantenimiento y la progresión de la propia EPOC, como un factor predisponente para el compromiso cardíaco debido a la enfermedad. La hipertensión pulmonar se caracteriza por resistencia vascular pulmonar persistente, con medidas superiores a 20 mmHg en perros y 30 mmHg en gatos (Plunkett, 2006). Esta puede ser cuantificada directamente por cateterización de la arteria pulmonar en el paciente bajo anestesia general o indirectamente a través de la ecocardiografía Doppler, la cual es capaz de estimar la presión arterial pulmonar, en caso se presente insuficiencia de la valva tricúspide (Gruffydd-Jones, 2006; Champion, 2012).
El cor pulmonale surge de la resistencia ejercida por la arteria pulmonar al flujo sanguíneo eyectado por el ventrículo derecho. Consecuentes aumentos de precarga y poscarga proporcionan reflujo sanguíneo para la aurícula derecha, congestión de las venas cavas y, en fases más avanzadas, formación de derrames y edema periférico (McKiernan, 2007). La eletrocardiografía puede ser útil en la estimación de los cambios estructurales, evidenciando aumento en la amplitud de la onda P (onda P pulmonale) debido al aumento de tamaño de la aurícula derecha (Fig. 1) (Hawkins, 2006).
En humanos, la EPOC es clasificada en 4 fases (0, I, II, III), dependiendo del grado de implicación y del resultado de la espirometría, la cual cuantifica la limitación del volumen y flujo pulmonar (Pauwels et al., 2001). Sin embargo, debido a que dicho instrumento no ha sido adaptado para su uso en animales esta clasificación no es viable en veterinaria.
Se destaca que la EPOC tiene como principales representantes en pequeños animales la bronquitis crónica y el asma, y el diagnóstico se basa en la historia clínica, en los hallazgos del examen físico y de laboratorio, y en la exclusión de los diagnósticos diferenciales (Hawkins, 2006), importantes tanto para el tratamiento como para el pronóstico del paciente.
Bronquitis crónica
La bronquitis crónica (BC) se caracteriza por inflamación de las vías aéreas por tiempo prolongado (más de tres meses), envolviendo generalmente componentes de lesión potencialmente irreversibles, tales como fibrosis, hiperplasia epitelial e hipertrofia glandular, asociados al aumento en la producción de moco causando obstrucción de las vías aéreas inferiores (Hawkins, 2006).
Felinos siameses presentan predisposición racial (Champion, 2012). En perros ocurre con mayor frecuencia en razas pequeñas de edad media o geriátricos, pudiendo en estos casos estar asociada a otras enfermedades como el colapso traqueal y la degeneración mixomatosa de la válvula mitral; de allí la importancia de evaluar la contribución de cada enfermedad en las manifestaciones clínicas (Hawkins, 2006).
Generalmente no es posible identificar la causa de la BC. Asimismo, en perros suelen presentarse complicaciones con infecciones secundarias y bronquiectasias (McKiernan, 2008; Champion, 2012). La bronquiectasia local o generalizada facilita la ocurrencia de infecciones y, en algunos casos, genera discinesia ciliar (síndrome de los cilios inmóviles), reduciendo aún más la capacidad de remoción del moco, ya de por sí exacerbado (Hawkins, 2006).
La tos puede ser productiva, llegando a desarrollarse en meses o años sin signos sistémicos. Los propietarios comúnmente relatan su presencia durante todo el día; sin embargo, se exacerba durante el ejercicio y en las noches debido al acúmulo de secreciones (Gruffydd-Jones, 2006; McKiernan, 2008).
En el transcurso de la enfermedad, se agrava la tos y la hipoxemia, ocurriendo intolerancia al ejercicio y angustia respiratoria debido al colapso o estrechamiento de las vías áreas intratorácicas, pudiendo, en algunos casos, provocar síncopes (McKiernan, 2007).
Los sonidos aumentados, silbidos o crepitaciones a la auscultación pulmonar pueden estar presentes. Los «clics» al final de la exhalación se deben al colapso del tronco bronquial principal o de la tráquea intratorácica en la enfermedad avanzada (McKiernan, 2007). Cuando la hipertensión pulmonar está presente se puede incluso auscultar desdoblamiento del segundo sonido cardíaco (Hawkins, 2006).
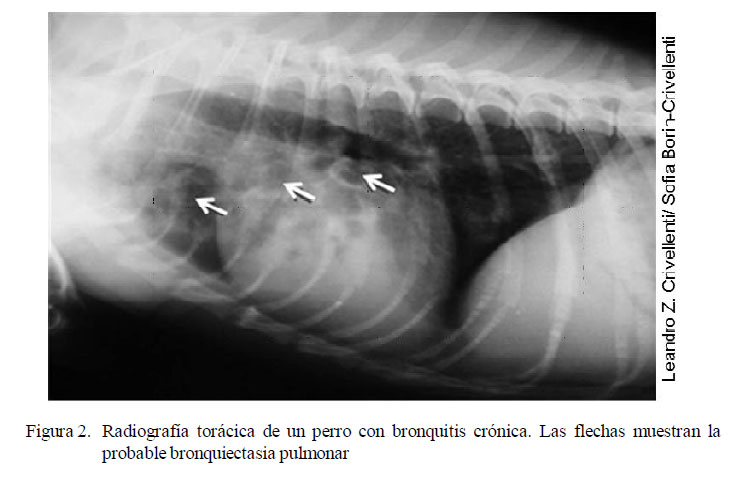
La primera opción como herramienta diagnóstica para esta enfermedad es el examen radiográfico, ya que este es importante para la diferenciación del colapso traqueal, enfermedades cardiacas y neoplasias. La evaluación se potencializa con el examen de tres posiciones (dorso-ventral o ventro-dorsal y laterales derecha e izquierda). El infiltrado bronquial con imágenes intersticiales aumentadas, «donuts» y bronquios marcados son características radiográficas frecuentemente observadas (Cohn, 2006; McKiernan, 2007) (Fig. 2).
El lavado bronquio-alveolar puede ser de gran valor en la identificación de agentes causales como parásitos pulmonares y neoplasias, el cual debe ser realizado después de la estabilización del animal (Champion, 2012). En la BC, generalmente se encuentran neutrófilos o inflamación mixta y gran cantidad de moco. Neutrófilos degenerados pueden estar asociados con infección bacteriana, y los eosinófilos están relacionados con hipersensibilidad debido a parasitismo como dirofilariosis (Hawkins, 2006) y a casos de alergia (asma) (Cohn, 2007; Champion, 2012). Asimismo, se pueden realizar cultivos y antibiogramas para la búsqueda de bacterias aeróbicas y Mycoplasma sp – no hemotrópico (Greene, 2006), principalmente en perros que presenten recurrencia de infecciones y bronquiectasia (McKiernan, 2007).
La broncoscopía puede contribuir en el diagnóstico diferencial de colapso traqueal (Gruffydd-Jones, 2006; Champion, 2012), donde el máximo beneficio se obtiene al inicio de la enfermedad. Permite observar y determinar la cantidad de moco, irregularidades de las mucosas e hiperemia local, así como proliferaciones polipoides y bronquiectasia (McKiernan, 2007).
Otras pruebas que se deben realizar para la búsqueda de agentes causales incluyen la serología para dirofilariosis, coprología para identificar huevos de parásitos pulmonares, así como exámenes de rutina como ecocardiografía, bioquímica sérica, hemograma y análisis de orina (Greene, 2006; Hawkins, 2006).
Asma
En medicina humana, el asma se define como un cuadro de tos crónica, asociado a la hiperactividad bronquial, en la cual el lavado bronco-alveolar revela la presencia de eosinófilos (McKiernan, 2008). Sin embargo, en veterinaria este último parámetro no puede ser usado como diagnóstico definitivo, ya que animales saludables pueden presentar gran cantidad de eosinófilos en este tipo de muestra (Champion, 2012).
Además de la dificultad diagnóstica, en el felino se confunde, además, con la bronquitis crónica. En el asma felina, la etiopatogenia está referida a la hipersensibilidad mediada por IgE, normalmente activada por alérgenos (Cohn, 2006), y se caracteriza por episodios cortos de disnea, sibilancias y tos. Sin embargo, algunas veces, los periodos de reposo entre los episodios asmáticos pueden ser indebidamente cortos o ausentes (Cohn, 2007), dificultando aún más su diferenciación con la bronquitis (Kirschvink et al., 2006; McKiernan, 2008).
Es importante determinar la posible exposición a polvo proveniente de las camas, construcciones, talco, polen, productos de limpieza, perfumes, aerosoles y humo de cigarrillo (Cohn, 2006), así como una posible enfermedad periodontal (Hawkins, 2006). Generalmente, el propietario menciona ataques súbitos de tos o respiración jadeante, donde el paciente también puede presentar respiración con la boca abierta, cianosis, ansiedad y rasguños faciales (Plunkett, 2006).
Las radiografías del tórax pueden estar normales o mostrar densidades intersticiales aumentadas y signos peribronquiales, tórax de tamaño aumentado, aplanamiento del diafragma, radiolucencia de los pulmones y posible aerofagia. En algunos pacientes, se ha observado inclusive neumotórax (Plunkett, 2006).
TRATAMIENTO
El tratamiento de la EPOC es sintomático y cada animal se presenta a la evaluación clínica en un estadio diferente de la enfermedad, con o sin enfermedad cardiopulmonar simultánea y con posibles infecciones secundarias. Las vías aéreas de los animales se deben mantener hidratadas durante todo el tiempo. Los medicamentos más utilizados son broncodilatadores, glucocorticoides, antibióticos, aerosoles y supresores de la tos, los cuales se pueden iniciar uno después del otro para un mejor control de la enfermedad (Hawkins, 2006). En los pacientes cianóticos se debe utilizar terapia con oxígeno (Champion, 2012) y procedimientos de emergencia, en caso sea necesario.
Broncodilatadores
Los broncodilatadores son divididos en tres clases: 1) metilxantinas (aminofilina y teofilina), 2) simpaticomiméticos β2 agonistas (terbutalina y albuterol), y 3) parasimpaticolíticos (bromuro de ipratropio y bromuro de tiotropio) (Hawkins, 2006). Los broncodilatadores se deben aplicar siempre que haya broncoespasmo (Powell, 2007) y sus concentraciones plasmáticas se deben medir después del uso prolongado (Hawkins, 2006).
Los más utilizados en medicina veterinaria y los que presentan una buena acción broncodilatadora son la aminofilina (perros: 10-20 mg/kg, VO, TID; gatos: 6.6 mg/kg, VO, BID), teofilina (perros: 9 mg/kg, VO, TID/ QID; gatos: 4 mg/kg, VO, BID/TID), terbutalina (1.25-5.0 mg/perro, VO, TID y 0.625 mg/gato, VO, BID) y albuterol (25-50 μg/kg BID/TID/QID).
Los ß2 agonistas constituyen la primera línea de tratamiento en los pacientes con asma aguda grave. Diversos trabajos han demostrado la eficacia y la seguridad del uso de estos medicamentos en dosis habituales, elevadas y frecuentes en el tratamiento de asma aguda. Los simpaticomiméticos producen relajación del músculo liso, aumentan la contractilidad diafragmática, mejoran el aclaramiento ciliar e inhiben los mediadores broncoconstrictores (Piva et al., 1998). Se resalta, sin embargo, que la teofilina presenta efectos colaterales e interacciones medicamentosas con enrofloxacina, clindamicina, cimetidina, alopurinol, lincomicina y β bloqueadores. Asimismo, los β2 agonistas presentan efectos colaterales importantes y deben ser utilizados con cautela en animales portadores de enfermedades cardiacas, hipertensión arterial, diabetes mellitus, hipertiroidismo, o en aquellos que convulsionen (Cohn, 2006).
Antiinflamatorios
Se debe entender que la obstrucción de las vías aéreas que ocurre en casos de asma es causada no solo por el espasmo de la musculatura lisa bronquial, sino también por el edema de la mucosa, acúmulo de secreciones e inflamación de las vías aéreas. Por lo tanto, los corticoides sistémicos son fundamentales en todos los episodios agudos graves, especialmente en pacientes que presentan una respuesta inicial discreta al broncodilatador o con el uso previo de corticoides en crisis de asma (Weinberger, 1988). Estos medicamentos representan un importante recurso terapéutico en asociación con la terapia broncodilatadora, toda vez que potencializan la acción broncodilatadora de los β2 agonistas de 4 a 6 horas de su administración, y presentan acción específica en diferentes mediadores participantes en el proceso inflamatorio del asma. Además de eso, disminuyen la permeabilidad vascular y la producción de moco (Piva et al., 1998).
Se debe optar, siempre que sea posible, por un corticoide de corta duración como la prednisona (0.5-1.5 mg/kg, VO, BID-SID inicialmente), reduciendo la dosis para un mejor control de los signos clínicos; sin embargo, el uso de corticoides de depósito puede ser necesario para animales en cautiverio o de difícil manipulación (acetato de metilprednisolona; perros: 1 mg/kg, IM; gatos: 10-20 mg/gato, IM, ambos cada 1-3 semanas) (Hawkins, 2006).
Como opción a los corticoides se relata la ciclosporina, la cual genera menores efectos adversos (perros 3-7 mg/kg y gatos 3-5 mg/kg, VO, BID) (Cohn, 2006; McKiernan, 2008). Asimismo, en casos agudos, principalmente en felinos, se puede optar por el uso de la dexametasona (0.2-2.2 mg/kg, IV) para obtener un efecto más rápido.
Aerosoles
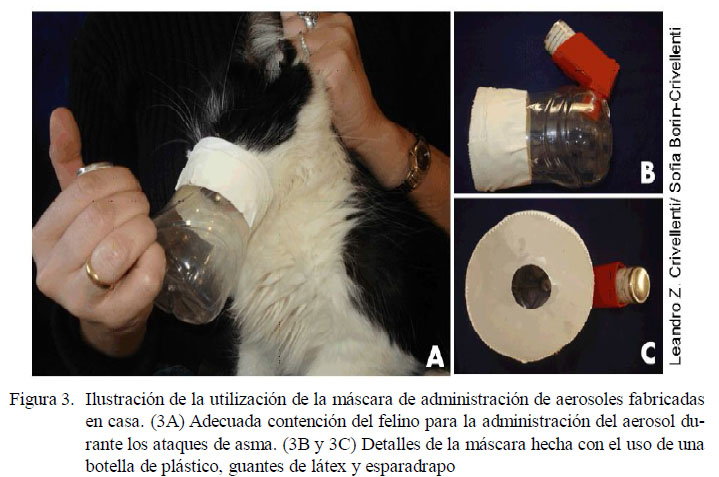
Los aerosoles, utilizados en medicina humana hace muchos años, vienen ganando espacio en medicina veterinaria. Se pueden usar tanto como medicamento único como combinado con otros medicamentos de acción sistémica (Powell, 2007). Se muestran eficientes en el tratamiento del animal con bronquitis crónica con pocos efectos sistémicos; sin embargo, su uso está reservado a animales dóciles y que toleren el uso de la máscara de administración (Padrid, 2006; Cohn, 2006, 2007; Powell, 2007; Champion, 2012). Se encuentran disponibles en el mercado (Powell, 2007), pero se pueden confeccionar fácilmente utilizando frascos de suero o botellas plásticas, guantes de látex y esparadrapo (Fig. 3). Independientemente de la procedencia, para el correcto uso del sistema, el frasco del aerosol se debe agitar y su válvula se debe accionar el número de veces indicado para el peso del animal, el cual debe respirar de 7 a 10 veces en el interior de la máscara.
Dentro de los aerosoles que pueden ser utilizados, se destacan el broncodilatador albuterol (Aerolin 100 μg® GlaxoSmithKline), el corticoide propionato de fluticasona (Flixotide 50 o 250 μg® - GlaxoSmithKline) y sus asociaciones (Seretide 25/125 μg® - GlaxoSmithKline).
A pesar de que el albuterol no es de utilidad para el tratamiento a largo plazo debido a que su tiempo de acción es muy corto, es bastante efectivo durante las crisis de asma felina. Puede ser utilizado en la concentración de 100-200 μg/gato cada 30 min por 3 a 4 h (Padrid, 2006). Asimismo, el propionato de fluticasona puede ser utilizado en dosis de 100-250 μg, 1 a 2 veces por día durante 10- 14 días, como terapia efectiva para el gato con signos leves (Powell, 2007), pudiendo llegar a una concentración de 250 μg/gato durante ocho semanas (Kirschvink et al., 2006).
La asociación de xinafoato de salmeterol y propionato de fluticasona (Seretide 25/125 μg), mediante 1-2 accionamientos de la válvula en la máscara, SID-BID, ha demostrado ser de utilidad a pacientes portadores de bronquitis crónica.
Antibióticos
Los antibióticos deben ser utilizados durante 2-4 semanas en casos de infecciones secundarias, y evaluados a través del antibiograma del lavado broncoalveolar en los casos de recurrencia. Entre los antibióticos que alcanzan altas concentraciones pulmonares se destacan la doxiciclina, cloranfenicol, amoxicilina con clavulanato de potasio y las fluoroquinolonas (ej. enrofloxacina, ciprofloxacina), siendo este último grupo usado para las bacterias más resistentes (Hawkins, 2006). Los gatos presentan una menor frecuencia de casos de infecciones pulmonares, de allí que el uso de antibióticos debe ser más cauteloso y restringido a casos de sospecha de Micoplasma sp o en presencia de cultivos bacterianos positivos (Hawkins, 2006).
Antitusígenos
El uso de antitusígenos debe hacerse con cautela, ya que la tos es un mecanismo de depuración de la secreción de las vías aéreas. El colapso bronquial puede causar tos exhaustiva y, en estos casos, el uso de estos fármacos puede facilitar la ventilación y disminuir la ansiedad. Los más potentes son hidrocodona (perros: 0.22 mg/kg, VO, TID; gatos: 2.5-5.0 mg/gato BID/TID), codeína (0.5-2.0 mg/kg, VO, BID) y butorfanol (perros: 0.055 mg/kg SC, BID/TID o 0.55 mg/kg, VO, BID; gatos: 0.5 mg/kg, VO, BID-QID) (Hawkins, 2006).
Hidratación
La hidratación, tanto del paciente como de sus vías respiratorias, es parte indispensable del tratamiento. Un método barato y no estresante es la vaporización en el baño; sin embargo, la nebulización es más efectiva, especialmente en casos de crisis respiratorias (Padrid, 2006).
Quirúrgico
En los casos de bronquiectasia local con infecciones recurrentes se puede optar por la retirada del lóbulo pulmonar afectado (Hawkins, 2006).
CONCLUSIONES
La enfermedad pulmonar obstructiva crónica es generalmente un proceso irreversible, donde la calidad de vida y el control de los signos clínicos dependen de la concientización del propietario. El tratamiento medicamentoso debe ser ajustado a lo largo del tiempo y los problemas secundarios deben ser tratados a la medida que se presenten.
LITERATURA CITADA
1. Champion T. 2012. Enfermidades respiratórias. En: Crivellenti LZ, Borin- Crivellenti S (eds). Casos de rotina em medicina veterinária de pequenos animais. São Paulo: MedVet. p 137-160. [ Links ]
2. Chapman RW. 2008. Canine models of asthma and COPD. Pulm Pharmacol Ther 21: 731-742. doi: 10.1016/ j.pupt.2008.01.003
3. Cohn LA. 2006. Update on feline asthma. In: Proc International Congress of the Italian Association of Companion Animal Veterinarians. Rimini, Italy. [Internet]. Disponible en: http:// www.ivis.org/proceedings/scivac/2006/ cohn5_en.pdf?LA=1 [ Links ]
4. Cohn LA. 2007. How to help the asthmatic cat breathe easy. In: Proc North American Veterinary Conference (NAVC), Orlando, Florida. [Internet]. Disponible en: http://www.ivis.org/ docarchive/proceedings/navc/2007/sae/ 446.pdf [ Links ]
5. Falk JA, Kadiev S, Criner G, Scharf S, Minai O, Diaz P. 2008. Cardiac disease in chronic obstructive pulmonary disease. Proc Am Thorac Soc 5: 543- 548. doi: 10.1513/pats.200708-142ET [ Links ]
6. Greene CE. 2006. Mycoplasmal, ureaplasmal and L-form infections. In: Infectious diseases of the dog and cat. 3rd ed. Philadelphia: Elsevier. p 260-265. [ Links ]
7. Gruffydd-Jones TJ. 2006. Sistema respiratório. En: Chandler EA, Gaskell CJ, Gaskell RM (eds). Clínica e terapêutica em felinos. 3ª ed. São Paulo: Roca Ltd. p 283-291. [ Links ]
8. Hawkins EC. 2006. Distúrbios da traquéia e dos brônquios. En: Nelson RW, Couto CG. Medicina interna de pequenos animais. 3ª ed. Rio de Janeiro: Elsevier. p 277-288. [ Links ]
9. Kirschvink N, Leemans J, Delvaux F, Snaps F, Jaspart S, Evrard B, Delattre L, et al. 2006. Inhaled fluticasone reduces bronchial responsiveness and airway inflammation in cats with mild chronic bronchitis. J Feline Med Surg 8: 45-54. doi: 10.1016/j.jfms.2005.07.001 [ Links ]
10. McKiernan B. 2007. Canine chronic bronchitis. In: Proc North American Veterinary Conference (NAVC), Orlando, Florida. p 1276-1279. [Internet]. Disponible en: http://www.ivis.org/ docarchive/proceedings/navc/2007/ sae451.pdf [ Links ]
11. McKiernan B. 2008. Chronic bronchitis in cats. In: Proc World Small Animal Veterinary Congress. Dublin, Ireland. p 270-271. [Internet]. Disponible en: http:/ /www.ivis.org/ procedings/wsava/2008/ lecture12/72.pdf?la=1 [ Links ]
12. Padrid P. 2006. Feline asthma diagnosis and treatment. In: Proc North American Veterinary Conference (NAVC), Orlando, Florida. p 1319-1322. [Internet]. Disponible en: http:// www.ivis.org/docarchive/proceedings/ navc/2006/sae/471.pdf [ Links ]
13. Pauwels RA, Buist S, Calverley P, Jenkins C, Hurd S. 2001. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. Am J Respir Crit Care Med 163: 1256-1276. doi: 10.1164/ ajrccm.163.5.2101039 [ Links ]
14. Piva JP, Canani S, Pitrez P, Stein R. 1998. Asma aguda grave na criança. J Pediatria. 74 (Supl 1): S59-S68. [ Links ]
15. Powell LL. 2007. Inhalation therapy. In: Proc North American Veterinary Conference (NAVC). Orlando, Florida. p 220-222. [Internet]. Disponible en: ht tp:/ /www. ivis.org/doca r chive/ proceedings/navc/2007/sae081.pdf [ Links ]
16. Plunkett SJ. 2006. Emergências respiratórias. En: Procedimentos de emergência em pequenos animais. Rio de Janeiro: Revinter. p 26-27. [ Links ]
17. Siafakas NM, Tzortzaki EG. 2002. Few smokers develop COPD, Why? Respir Med 96: 615-624. doi: 10.1053/ rmed.2002.1318 [ Links ]
18. Thrall MA, Baker DC, Campbell TW, DeNicola DB, Fettman MJ. 2004. Veterinary hematology & clinical chemistry. Philadelphia, USA: Lippincott Williams and Wilkins. 544 p. [ Links ]
19. Weinberger M. 1988. Corticosteroids for exacerbation of asthma: current status of controversy. Pediatrics 81: 726- 729. [ Links ]
20. Weiser MG. 1997. Respostas e distúrbios eritrocitários. En: Ettinger SJ, Feldman EC (eds). Tratado de medicina interna veterinária. Rio de Janeiro: Guanabara Koogan. p 2608-2610. [ Links ]
Recibido: 20 de marzo de 2015
Aceptado para publicación: 20 de julio de 2015