INTRODUCCIÓN
Al cuadro tóxico producido por el veneno de las arañas Loxosceles en el humano se le llama loxoscelismo. La ponzoña es citotóxica y proteolítica, pudiendo causar trastornos del endotelio vascular, hemólisis, e inclusive la muerte. Asimismo, causa daño dermatológico necrotizante debido a la enzima esfingomielinasa D (Maguiña et al., 2017). El loxocelismo puede mostrar manifestaciones clínicas que lo clasifican como loxocelismo cutáneo-necrótico (cutáneo) y loxoscelismo víscero-hemolítico o sistémico (cutáneo-visceral). El primero se define por una dermonecrosis dolorosa, en tanto que el segundo, en adición al vínculo dérmico, se asocia a un conflicto sistémico por insuficiencia renal aguda, anemia hemolítica y trastornos de la coagulación. Este último, aunque no es muy habitual, ocasiona entre 15 a 25% de mortalidad (De Roodt et al., 2002).
Existen diversos tratamientos para las manifestaciones clínicas que incluyen antihistamínicos, corticoesteroides, suero antiloxosceles, dapsona, colchicina, antimicrobianos, etc.; sin embargo, no se tiene un criterio único para tratar a los pacientes (Del Puerto et al., 2018).
En Perú se desconoce la dimensión real del loxoscelismo por no ser considerado como una enfermedad de notificación obligatoria. Además, en regiones donde los médicos no están familiarizados con la mordida de Loxosceles, el loxoscelismo podría diagnosticarse erróneamente como otra afección, principalmente infección de la piel o celulitis, lo que retrasa y perjudica el tratamiento (Lopes et al., 2020). Por otra parte, los casos que arriban a un hospital corresponden mayoritariamente a manifestaciones severas de envenenamiento. No obstante, es más frecuente y mortal en la población infantil (Segura et al., 2013).
En consecuencia, a pesar de la vasta literatura médica sobre loxoscelismo, el manejo de la lesión dermonecrótica y los efectos sistémicos siguen siendo controvertidos en todo el mundo, por lo que el objetivo de esta investigación fue determinar los factores asociados al loxoscelismo cutáneo-visceral originado por la mordedura de araña L. laeta a niños con la finalidad que los médicos consideren esta condición y su posible diagnóstico diferencial.
MATERIALES Y MÉTODOS
El estudio fue de tipo observacional, retrospectivo, analítico y cuantitativo. Se analizaron las historias clínicas de todos los pacientes atendidos en el Instituto Nacional de Salud del Niño (74 casos), que concurrieron al nosocomio o que fueron transferidos de establecimientos de menor complejidad a nivel nacional con diagnóstico de mordedura de araña L. laeta, durante los años 2010 al 2018.
Se identificó a los pacientes atendidos con diagnóstico de mordedura de esta araña en los registros digitales del historial clínico de pacientes atendidos en el INSN-Breña. Con base a esto, se requirieron las historias clínicas ubicadas en el área de Archivos de la Unidad de Registros Médicos, conjuntamente a la ficha de investigación epidemiológica de accidentes por animales ponzoñosos de la Estrategia Sanitaria de Zoonosis (MINSA, 2015). Posteriormente se recopilaron los datos generales del paciente agredido (sexo, edad y procedencia), de su entorno (circunstancias del accidente, ubicación geográfica y estacionaria del accidente), características del animal agresor (especie), características de la lesión (ubicación anatómica, signos y síntomas), tratamiento y particularidades de la estancia hospitalaria. Los datos recabados se colocaron en una hoja de cálculo del programa Microsoft Excel para Windows.
El procesamiento de la información se realizó mediante el programa para análisis epidemiológico y estadístico EPIDAT 4.2, aplicando estadística descriptiva básica e inferencial, medidas de asociación tales como Chi cuadrado, intervalos de confianza al 95% y Odds ratio, con un valor de p<0.05 como nivel crítico de significancia.
RESULTADOS
El 54.1% (40/74; IC95%=42.0-66.1) de los pacientes presentaron loxoscelismo cutáneo y 45.9% loxoscelismo cutáneo-visceral (34/74; IC95%=33.9-57.9).
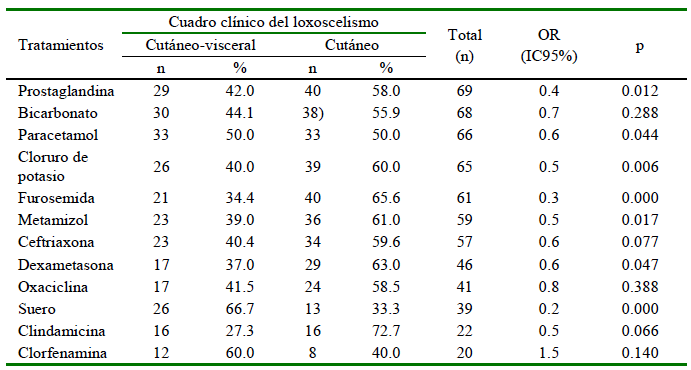
En el año 2011 se observó la mayor proporción de accidentes por loxoscelismo (17.6%), y con tendencia a disminuir en los años siguientes (Figura 1). Por otro lado, la mayor proporción de casos se dio en la estación de verano (41.9%), seguido del otoño (27.0%), primavera (18.9%) e invierno (12.2%). No obstante, en el mes de marzo se presentó la mayoría de los casos (16.2%) (Figura 2). Pudo observarse también que la mayor proporción de casos de loxoscelismo proviene de la región Lima (58.1%) (Figura 3).
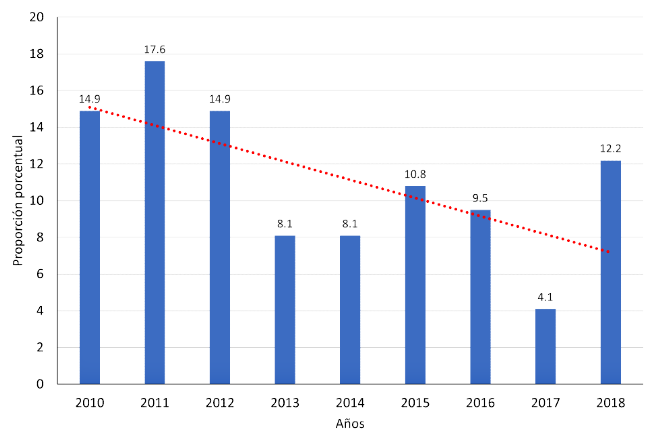
Figura 1. Proporción anual de accidentes por mordedura de araña Loxosceles laeta diagnosticadas en el Instituto Nacional de Salud del Niño, Perú, 2010-2018
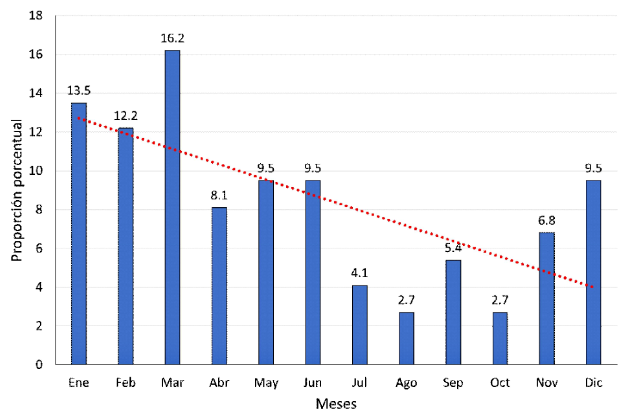
Figura 2. Proporción mensual de accidentes por mordedura de araña Loxosceles laeta diagnosticadas en el Instituto Nacional de Salud del Niño, Perú, 2010-2018
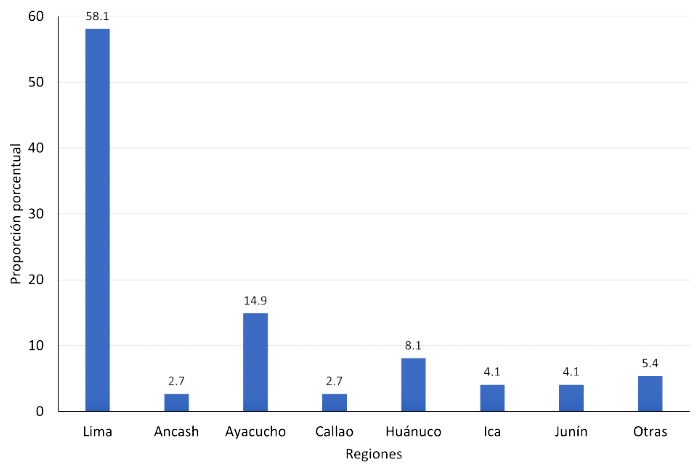
Figura 3. Procedencia de pacientes por mordedura de araña Loxosceles laeta diagnosticadas en el Instituto Nacional de Salud del Niño, Perú, 2010-2018
Características generales de los pacientes y loxoscelismo
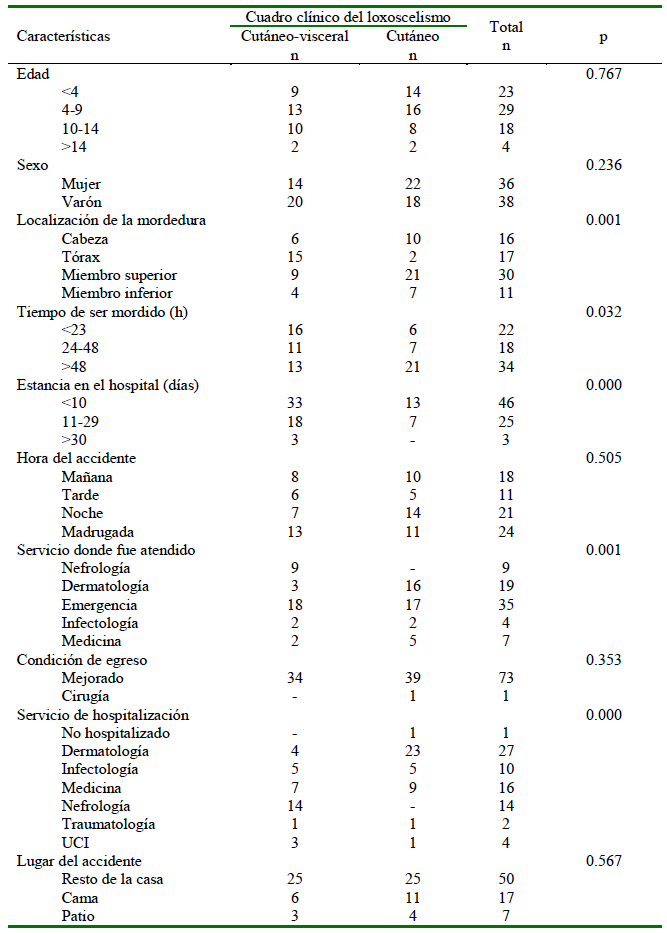
El Cuadro 1 muestra que la mayoría de los pacientes con loxoscelismo cutáneo visceral fueron mordidos en el tórax (88.2%) (p<0.01); acudieron a ser atendidos en un tiempo menor a 23 horas (72.7%) (p<0.05); su estancia en el hospital fue menor a 10 días (71.7%) (p<0.01) y fueron hospitalizados en el servicio de nefrología (100%, respectivamente) (p<0.01). La edad, el sexo del paciente, la hora y lugar donde ocurrió del accidente y la condición de egreso no mostraron asociación estadística significativa (p>0.05).
Cuadro 1. Características generales del paciente y cuadro clínico de loxoscelismo por mordedura de araña Loxosceles laeta en casos clínicos diagnosticados en el Instituto Nacional de Salud del Niño, Perú, 2010-2018
Signos clínicos y loxoscelismo
La mayoría de los pacientes presentaron eritema (69/74; 93.2%), dolor (68/74; 91.9%) y edema (60/74; 81.1%). No obstante, algunos signos clínicos como hematuria, fiebre, infección respiratoria aguda, anemia, necrosis y oliguria mostraron asociación con el loxoscelismo cutáneo-visceral (p<0.05), aunque estos resultados podrían ser discutibles dado que el número de pacientes con el cuadro cutáneo es muy pequeño o inexistente como en el caso de la infección respiratoria aguda (Cuadro 2).
Cuadro 2. Signos clínicos y loxoscelismo por mordedura de araña Loxosceles laeta en niños diagnosticados en el Instituto Nacional de Salud del Niño, Perú, 2010-2018
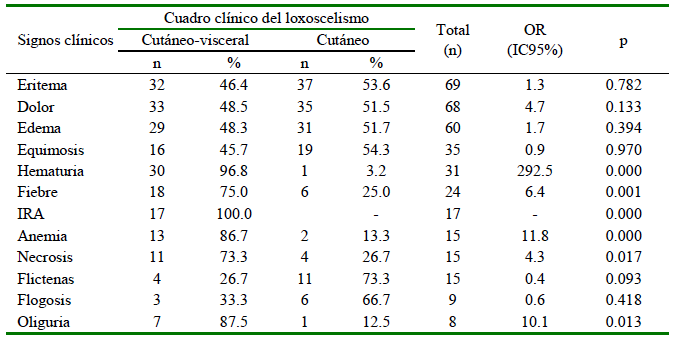
IRA: Infección respiratoria aguda
Tratamiento y loxoscelismo
Se encontró que la mayoría de los pacientes fueron tratados con prostaglandinas (69/74; 93.2%), bicarbonato (68/74; 91.9%), paracetamol (66/74; 89.2%), cloruro de potasio (65/74; 87.8%), furosemida (61/74; 82.4%), metamizol (59/74; 79.7%) y ceftriaxona (57/74; 77%). Empero, el tratamiento con prostaglandinas, paracetamol, cloruro de potasio, furosemida, metamizol, dexametasona y suero resultó ser un factor de protección contra el loxoscelismo cutáneo-visceral (p<0.05) (Cuadro 3). Por otro lado, el análisis multivariado de regresión logística indicó que el loxoscelismo cutáneo-visceral estuvo asociado únicamente al diagnóstico de anemia en los niños (OR=19.3; IC95%=1.828.4; p=0.015).
DISCUSIÓN
Los resultados del estudio se configuran como un acercamiento a la identificación clínico-epidemiológica de niños con loxoscelismo tratados en Perú. El loxoscelismo cutáneo-visceral se presentó en el 45.9% de los pacientes mordidos, de manera semejante a estudios realizados en personas de diversos grupos etarios, donde la proporción de loxoscelismo cutáneo fue mayor que la cutáneo-visceral (Ríos et al., 2007; Webb et al., 2010; Segura et al., 2013; Del Puerto et al., 2018; Lopes et al., 2020). Sin embargo, la elevada proporción de pacientes con loxoscelismo cutáneo-visceral en este estudio fue debido a que al Hospital del Instituto Nacional de Salud del Niño solo se referenciarían a los casos más alarmantes y complicados a nivel nacional.
La mayor proporción de casos se dio en la estación de verano, tal y como fue identificado por Del Puerto et al. (2018), ya que la estación calurosa influiría en la biología de la araña y la toxicidad de su veneno se incrementaría (Sanabria y Zavaleta, 2013). Pudo observarse, además, que la mayor proporción de casos proviene de la región Lima, debido a ser una ciudad metrópoli, donde sus habitantes representan el 29.7% de la población nacional (INEI, 2020).
Características generales de los pacientes y loxoscelismo
La mayor frecuencia de loxoscelismo cutáneo-visceral se produjo por una mordedura en el tórax, similar a lo hallado por Webb et al. (2010); no obstante, otros estudios en personas de edad variada reportaron haber sido mordidos mayormente en las extremidades (Ríos et al., 2007; Del Puerto et al., 2018).
La mayoría de los niños fueron llevados al hospital por sus padres para ser atendidos en un tiempo menor a 23 horas, lo cual es bastante beneficioso, ya que acudir al establecimiento de salud a la brevedad posible favorece al paciente para tener acceso al suero antiloxoscélico, aunque no siempre se encuentra a disposición (Sanabria y Zavaleta, 2013). Sin embargo, esto no ocurre cuando las personas adultas son mordidas, probablemente porque la mordedura suele ser indolora y recién lo advierten con el transcurso de las horas cuando la lesión pasa de producir un dolor de leve a intenso (Lopes et al., 2020); no obstante, entre 50 a 60% de las personas afectadas advierten el momento que la araña mordió (Sanabria y Zavaleta, 2013).
La hora y el lugar del accidente no estarían asociadosal loxoscelismo cutáneo-visceral debido a que la araña L. laeta tiene actividad principalmente nocturna, pero con algún grado de actividad diurna (Solís et al., 2018).
Signos clínicos y loxoscelismo
Signos clínicos como hematuria, fiebre, infección respiratoria aguda, anemia, necrosis y oliguria mostraron una aparente asociación con el loxoscelismo cutáneo-visceral. La asociación de la fiebre con el loxoscelismo cutáneo-visceral ya había sido sugerida (Webb et al., 2010), por lo que es de utilidad clínica para prevenir la presentación de complicaciones en los pacientes.
El análisis multivariado de regresión logística indicó que el loxoscelismo cutáneo-visceral estuvo asociado al diagnóstico de anemia, la cual se genera por la hemólisis producida por la disminución progresiva de la tasa de hemoglobina durante 7 a 14 días, lo que demuestra que la presencia de manifestaciones sistémicas es frecuente en el loxoscelismo. Se debe de considerar, además que, la esfingomielinasa D (SMasa D) es el principal componente tóxico de los venenos de Loxosceles. La actividad de esta enzima en las membranas de los eritrocitos induce la activación de metaloproteasas de la familia Adamlysin que actúan escindiendo los dominios extracelulares ricos en ácido siálico de las glicoforinas A, B y C de los eritrocitos (Lopes et al., 2020).
Tratamiento y loxoscelismo
En esta investigación, el tratamiento con prostaglandinas, paracetamol, cloruro de potasio, furosemida, metamizol, dexametasona y suero resultó ser un factor de protección contra el loxoscelismo cutáneo-visceral. Sin embargo, el tratamiento de loxoscelismo alrededor del mundo aún es muy variado, utilizándose mayormente fármacos como antibióticos, corticoides, antihistamínicos y dapsona (Lopes et al., 2020). Por otro lado, el manejo de los casos de loxoscelismo cutáneo-visceral se enfoca en mantener la hidratación, monitoreo de las alteraciones hidroelectrolíticas, y manejo de la insuficiencia renal (Del Puerto et al., 2018).
En conclusión, la anemia en los niños es un factor de riesgo de loxoscelismo cutáneo-visceral, el cual se constituye como una enfermedad grave que demanda su atención en centros de salud de mayor complejidad. Concomitantemente, debido a la insuficiente evidencia, se debe de realizar mayores estudios para encontrar un tratamiento eficaz.












 uBio
uBio