Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.20 n.1 Lima ene./mar. 2003
Estudio basal de prevalencia de sífilis y VIH y comportamientos asociados en población privada de libertad, Perú 1999
César Cárcamo C1, Dora Blitchtein-Winicki2, Ada Valverde R3, José Best R4, Luis Suárez-Ognio2, Jorge Campos G1, Miguel Escurra M5, Rosa Galván H1, René Leiva R2, Soledad Romero R3, Julio Bazán P1, Hugo Marique Ch1.
1 Dirección General de Salud de las Personas. Programa de Control de ETS-VIH-SIDA. Ministerio de Salud. Lima, Perú.
2 Oficina General de Epidemiología. Ministerio de Salud. Lima, Perú.
3 Instituto Nacional de Salud. Ministerio de Salud. Lima, Perú.
4 Instituto Nacional Penitenciario. Ministerio del Interior. Lima, Perú.
5 Universidad Nacional Mayor de San Marcos. Lima, Perú.
RESUMEN
Objetivos: Estimar la prevalencia de sífilis y VIH e identificar los comportamientos de riesgo asociados en personas privadas de libertad (PPL). Materiales y métodos: Estudio transversal realizado durante el año 1999 en 22 establecimientos penitenciarios peruanos. Se realizó RPR para la detección de sífilis (datos ligados) y ELISA para tamizaje de VIH (datos no ligados), confirmándose con IFI o Western Blot. Se realizó una encuesta estructurada y se analizaron los datos mediante los programas SPSS 9,0 y AMOS 4. Resultados: Participaron 6963 PPL. La prevalencia de VIH fue 1,1% y de sífilis 4,1%. Los comportamientos de riesgo asociados a VIH más significativos fueron: consumo de drogas (OR:2,7), infecciones de transmisión sexual (OR: 2,3), relaciones sexuales entre hombres (OR: 2,2), uso de cocaína (OR: 2,1), úlcera genital (OR: 2,1), haber sido encarcelado previamente (OR: 2) y tener tatuajes (OR: 1,99). Mientras los asociados a sífilis fueron: tener relaciones sexuales entre hombres OR: (2,8), infecciones de transmisión sexual (OR: 2,4), úlcera genital (OR:1,8), haber tenido relaciones sexuales con trabajadora sexual (OR: 1,5) y tener más de dos parejas sexuales (OR: 1,5). Utilizando un modelo de ecuaciones estructurales se asoció VIH con el reporte de tener tatuaje, más de dos parejas sexuales, más de un encarcelamiento previo y úlcera genital. Conclusiones: Se encontraron importantes valores de prevalencia de VIH y sífilis en este grupo de personas, siendo necesario continuar realizando estudios similares que nos permitan conocer las tendencias (vigilancia de segunda generación) y conocer el impacto de posibles intervenciones.
Palabras clave: Virus de la inmunodeficiencia humana / Epidemiología; sífilis / Epidemiología; Factores de riesgo; Perú (fuente: BIREME).
ABSTRACT
Objective: To determine HIV and syphilis prevalence and to identify behavioral risk factors in jail prisoners.
Materials and methods: Cross-sectional study conducted during 1999 in 22 Peruvian jails. RPR was used to detect syphilis (linked results) and ELISA to screen HIV (non-linked results). Positive results were confirmed with IFI and Western Blot. A structured survey was carried out, resulting data was analized with SPSS 9,0 and AMOS 4. Results: 6 963 PPL participated. HIV and syphilis seroprevalence were 1,1 % and 4,1% respectively.The most significant HIV risks factors were: drug abuse (OR: 2,7), sexually transmitted diseases (OR: 2,3), sexual intercourse between males (OR: 2,2), cocaine use (OR: 2,1), genital ulcer (OR: 2,1), previus incarcelation (OR:2), and having a tattoo (OR: 1,99). The most significant syphilis risks factors were, sexual intercourse between males (OR: 2,8), sexually transmitted diseases (OR: 2,4), genital ulcer (OR: 1,8), sexual intercourse with sex workers (OR: 1,5) and having more than two sexual partners (OR: 1,5). An association between HIV infection and having a tattoo, having more than two sexual partners, more than one previous imprisonment and genital ulcer, was found using a structural equation model. Conclusions: Important rates of HIV and Syphilis prevalence were found among this group, thus making necessary the performace of similar research that may allow the knowledge of new trends (second generation surveillance) and to assess the impact of possible interventions.
Key words: HIV / Epidemiology; Syphilis / Epidemiology; Risk factors; Peru (Source: BIREME).
Introducción
Las personas privadas de libertad (PPL) presentan, en la mayoría de los países, tasas de contagio por infecciones de transmisión sexual (ITS) / VIH y prevalencia de otras enfermedades (incluidas hepatitis B, hepatitis C y tuberculosis) más elevadas que en la población general1. Ello ocurre porque existen muchos factores en los establecimientos penales que promueven comportamientos de riesgo y facilitan la propagación del VIH; tales factores son el hacinamiento, ambiente general de violencia, tensión, miedo, falta de información, ausencia de instalaciones sanitarias adecuadas, uso compartido de agujas y jeringuillas no estériles para inyección de drogas, relaciones sexuales penetrativas no protegidas entre hombres y tatuarse con equipo compartido no estéril1-4.
En el Perú, entre fines del año 1998 y mediados de 1999, la organización no gubernamental (ONG) Médicos Sin Fronteras realizó una investigación sobre tuberculosis e ITS incluyendo SIDA, encontrando que en los penales existe hacinamiento, violencia, insalubridad, falta de acceso a preservativos, pobre atención médica y miseria entre la mayor parte de los reclusos5. La infección por VIH en el penal del Lurigancho (Lima, Perú) se propaga rápidamente entre su población, debido a algunas características particulares encontradas, siendo el sexo sin protección el común denominador, debido a que en los días de visita las prostitutas tienen sexo con aproximadamente 40 hombres cada una, además, se practican las relaciones sexuales entre hombres, frecuentemente bajo la influencia de drogas o alcohol; también es común, la práctica informal de tatuaje y el uso de drogas intravenosas, por lo que estas personas constituyen un grupo vulnerable para la transmisión del VIH. Es importante señalar que la condición de portadores de VIH conlleva una marginación dentro del penal. Aproximadamente, en el penal de Lurigancho 40 PPL con infección VIH están en cuarentena en su propio piso3. A esto se agrega que las personas que ingresan con esta infección a un establecimiento penitenciario tienen un mayor riesgo de adquirir otras enfermedades transmisibles como la tuberculosis, agravándose el caso si la infección es con cepas resistentes al tratamiento 6.
Con el fin de conocer la situación en los establecimientos penitenciarios del Perú, se realizó este primer estudio cuyo objetivo fue estimar la prevalencia de VIH y sífilis e identificar factores de riesgo asociados a éstas.
MATERIALES Y MÉTODOS
En el año 1999 se realizó un estudio transversal en 22 de 86 establecimientos penitenciarios, (se eligieron los establecimientos de mayor capacidad, que representan el 73% de la población penal del Perú: 19 823 de 27 200), ubicados en 15 de 24 departamentos: Lima, Huanuco, Piura, La Libertad, Callao, Lambayeque, Ayacucho, Ucayali, Cusco, Arequipa, Junín, ICA, Loreto, Ancash y Puno.
Por conveniencia se seleccionaron aleatoriamente al 33% de la población de cada establecimiento, alcanzando una muestra total de 6 963. Con este fin en cada penal se asignó un número correlativo a cada individuo, de acuerdo con los listados institucionales. En la primera convocatoria hubo un rechazo del 33% (2 437) siendo reemplazados utilizando una lista aleatoria alternativa, hasta completar el tamaño de muestra en cada establecimiento. Previo consentimiento informado, se aplicó un cuestionario sobre comportamientos de riesgo en ITS/VIH y se tomó una muestra de sangre para diagnóstico de sífilis e infección por VIH.
El tamizaje para sífilis mediante RPR fue ligado confidencial. A los que mostraron resultado positivo se les brindó consejería y tratamiento (Penicilina benzatínica 1 200 000 Unidades Internacionales vía I.M. dosis única), además de brindar tratamiento a la pareja. El tamizaje para VIH fue anónimo no-ligado, utilizándose ELISA de cuarta generación (Vironóstika Uniform Ag/Ab sub tipo O de Organón Teknika7). Para la confirmación diagnóstica de infección por VIH se utilizaron las pruebas de Western Blot y de Inmunofluorescencia Indirecta (IFI).
El cuestionario fue estructurado e incluyó las siguientes variables:1) sociodemográficas: edad, procedencia, estado civil e internamiento previo en un penal; 2) De comportamiento: tatuaje, parejas sexuales, tipo de pareja con la que tuvo relaciones sexuales, uso de condón y consumo de drogas; y 3) Biológicas (clínicas): enfermedad venérea, secreción genital, ardor o picazón en genitales y herida o úlcera genital.
Los datos fueron ingresados en cada Dirección de Salud (DISA), utilizando el software VIGPPL, diseñado exclusivamente para este estudio. Después de realizado el control de calidad de los datos, se procedió al análisis descriptivo: porcentaje, medias, medianas, chi cuadrado, razón de prevalencia y asociación bivariada, utilizando el paquete estadístico SPSS 9,0. Para el análisis de factores de riesgo asociados a la infeción por VIH se utilizó la razón de productos cruzados (Odds ratio). Finalmente, para el modelo de ecuaciones estructurales, se utilizó el programa AMOS 4) Este software implementa una aproximación general al análisis de datos conocido como análisis de modelamiento estructural o análisis de la estructura de la covarianza. Esta aproximación incluye técnicas convencionales conocidas: el modelo lineal general y el análisis factorial8-11.
RESULTADOS
Prevalencia de VIH y sífilis
La seroprevalencia para sífilis fue 4,1% (IC 95%: 3,6 – 4,6), mientras que para VIH 1,1% (IC 95%: 0,9 – 1,3). Del total de muestras, 79 resultaron positivas para VIH (66 fueron confirmadas por IFI y 13 por Western Blot), 6 877 fueron no reactivas y 7 indeterminadas.
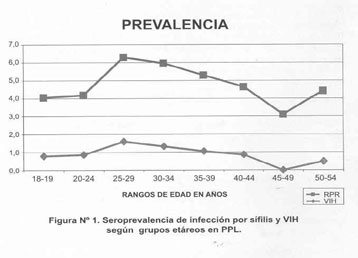
Se observa en la Figura Nº1 que la distribución etárea tuvo un comportamiento similar entre la seroprevalencia VIH y sífilis, resaltando que el grupo con la mayor prevalencia fue el de 25-29 años (1,6%; IC 95%: 1,3-1,9 y 4,7%; IC: 4,2-5,2 respectivamente); en cambio el grupo etáreo con menor prevalencia fue el de 45-49 años con una prevalencia de 0,0% para VIH y 3,2% para sífilis.
Características sociodemográficas de la PPL
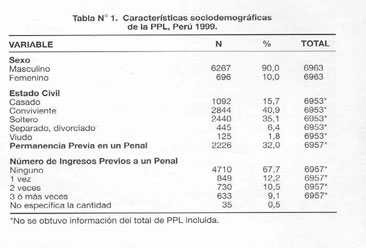
En el estudio participaron 6963 personas,90% de sexo masculino. La media de la edad fue 32,48 + 9,12 años. La mayor parte (40.9%) de los entrevistados tuvieron como estado civil la convivencia. Con relación a la permanencia previa en un penal, 67,7% de los entrevistados refirieron no haber tenido internamiento previo (tabla N° 1)
Comportamiento de riesgo y antecedentes de ITS
Los comportamientos de riesgo evaluados en estos pacientes se muestran en la Tabla Nº 2. Se encontró que en los últimos cinco años casi la quinta parte de los entrevistados (22,4%) refirió haberse realizado uno o más tatuajes. Solamente 4,7% del total de entrevistados manifestó haber tenido una transfusión sanguínea en los últimos 5 años.
Con relación al número de parejas sexuales, 65,5% de los entrevistados tuvieron dos o menos parejas durante los últimos 12 meses, 13,4% refirieron que tuvieron relaciones con trabajadoras sexuales y 7,3% con personas del mismo sexo durante los últimos 3 meses. 35,9% refirió no haber consumido drogas en los últimos 12 meses.
Acerca del tipo de droga predominó el consumo de alcohol (42,6%). Al evaluar sobre otros tóxicos consumidos, el más frecuente fue tabaco 87 (1,3%), mientras que Terokal® y diazepam fueron utilizados en 0,3 y 0,2% de la PPL, respectivamente.
En lo referente a antecedentes, 7,3% refirió haber tenido una enfermedad venérea en los últimos 12 meses. Con respecto a signos y síntomas genitourinarios, 20,7% manifestaron haber tenido disuria tipo ardor o prurito genital, 7,8% secreción genital y 7,7% úlceras genitales.
Factores asociados a riesgo de infección por VIH en PPL
En la Tabla Nº 3 se describen factores de riesgo asociados a la infección por VIH en la PPL. Como se observa, se encontró que tener un resultado positivo de RPR se asoció con el riesgo de infección por VIH (OR: 3,3; IC 95%: 1,74-6,42, p< 0,001). Los principales factores asociados significativamente a la infección por VIH incluyen el haberse realizado tatuaje en los últimos 5 años (OR: 2,0; IC 95%: 1,27-3,14, p< 0,001); haber tenido más de un ingreso previo a un establecimiento penal (OR: 2,06; IC 95%: 1,19-3,58, p= 0,01); haber tenido más de 2 parejas sexuales en los últimos 12 meses (OR: 1,78; IC 95%: 1,05-3,01, p= 0,02) y que ésta haya sido trabajadora sexual (OR: 1,78; IC 95%: 1,05-3,01, p= 0,02) y pareja del mismo sexo (OR: 2,2; IC 95%: 1,18-4,00, p= 0,02). Otro factor importante es el consumo de algún tipo de drogas (OR: 2,7; IC 95%:1,22-5,9, p =0, 01). Las drogas cuyo consumo estuvo asociado a infección por VIH fueron: uso de cocaína (OR:2,1; IC 95%: 1,23-3,67, p=0,01) y el consumo de marihuana (OR: 1,75; IC 95%: 1,00-3,09, p=0,04). Así también, se asoció a la infección por VIH en PPL, haber mencionado tener en los últimos 12 meses una enfermedad venérea (OR: 2,3; IC 95%: 1,29-4,22, p = 0,01) y úlcera genital (OR: 2,12; IC 95%:1,16-3,90, p = 0,02). Por otro lado, haber tenido relaciones sexuales en los últimos 3 meses con la esposa o conviviente, se asoció inversamente (factor protector) a la infección por VIH (OR: 0,482; IC 95%: 0,30-0,78, p<0, 01).
Factores asociados a riesgo de infección por sífilis en PPL
Se encontraron factores de riesgo tales como haber tenido relaciones sexuales en los últimos 3 meses con una trabajadora sexual (OR:1,5;IC 95%:1,12-2,02,p=0,01), tener relaciones con una pareja del mismo sexo en los últimos tres meses (OR:2,8;IC 95%:2,08-3,8, p<0,001) y haber tenido más de 2 parejas sexuales en los últimos 12 meses (OR:1,50;IC 95%:1,14-1,97, p<0,001).En lo referente al consumo de drogas, haber utilizado marihuana en los últimos 12 meses se asoció con infección por sífilis (OR:1,5;IC 95%:1,09-2,14,p=0,01). Con relación a infecciones de transmisión sexual, los factores asociados fueron: antecedente de una enfermedad venérea en los últimos 12 meses (OR:2,4;IC 95%:1,76-3,29, p< 0,01) y haber tenido una úlcera genital también en los últimos 12 meses (OR:1,83;IC 95%:1,32–2,55,p< 0,001),(Tabla Nº 4).
Modelo de ecuaciones estructurales factores asociados a la presencia de VIH en PPL
Se realizó un modelo de ecuaciones estructurales encontrando que la infección por VIH se asoció a la presencia de 4 variables: tatuaje en los últimos 5 años, más de 2 parejas sexuales, presencia de úlcera genital en los últimos 3 meses y haber estado más de una vez en un establecimiento penal, las cuales se organizan conformando un factor latente asociado a conducta de riesgo potencial (Figura Nº 2)
Discusión
En el presente estudio se encontró una prevalencia de infección por VIH de 1,1%; valor mayor al reportado en otros estudios transversales en PPL realizados en Atenas 1994 (0,19%)12. Gran Bretaña 1994 (0,26%)13 y Escocia 1992 (0%)14, pero menor que la encontrada en estudios de Brasil 1993 (16%)15, Francia 1995 (6%)16, Escocia 1994 (2,4%)17 e India 1998 (1,3%)18. En el Perú, la seroprevalencia encontrada de infección por VIH en PPL (1,1%) es mayor que la encontrada en puérperas (0,26%)19 y menor que la reportada en el año 2000 en hombres que tienen relaciones homosexuales (14,2%, IC 95%: 13,2-15,2)20.
Por otro lado, la seroprevalencia de sífilis en este estudio fue 4,1% (IC 95%: 3,6-4,6). Al comparar la prevalencia de infección por sífilis encontrada en varones con otro estudio similar en Australia en 199621, vemos que fue mayor en el Perú (4,4%,IC 95%: 3,7-4,7, Perú; 2,5%, IC:95%:0,6-7,7, Australia),en cambio, en mujeres la seroprevalencia fue similar (3,4% IC 95%:2,1-4,7, Perú; 3,2% IC 95:2,0-5,0, Australia). Cabe resaltar que se utilizaron diferentes metodología para la determinación de la infección por sífilis. En el estudio realizado en Australia se utilizó RPR como prueba de tamizaje, y para la confirmación pruebas de glutinación de partícula de Treponema pallidum PPTA, y prueba Treponema fluorescente (FTA-Abs), a diferencia de la vigilancia realizada en Perú que sólo utilizó RPR, prueba de alta sensibilidad y especificidad menor. Es importante reconocer que existen factores que pueden explicar la elevada prevalencia de sífilis en PPL encontrada en esta vigilancia, tales como el que no se hayan registrado las historias de tratamiento previo, por lo que las personas clasificadas como portadoras de sífilis pueden representar una condición de seropositividad persistente, pesar de haber recibido un tratamiento adecuado.
De igual forma, al comparar la seroprevalencia de sífilis en PPL, esta fue menor que la encontrada en otros estudios realizados en el Brasil en 199314 (18,1% en el establecimiento penal más grande de Sudamérica; IC 95%: 15,0-21,2) y en 199722 (16%; IC 95%: 9,5-22,5 en un establecimiento penal de mujeres) en los que utilizaron VDRL como prueba de tamizaje y FTA-Abs de confirmación14. La seroprevalencia de sífilis encontrada en PPL resultó ser mayor que la encontrada en puérperas en el año 2000 (1,3%, IC 95: 1,1-1,6 por RPR) pero menor que la seroprevalencia de sífilis en hombres que tienen sexo con hombres en el año 1999 (14,6%)20,23.
En el análisis de la dinámica de transmisión de las ITS se han realizado importantes avances a través del modelamiento matemático de parámetros que han estimulado la investigación empírica e incrementado nuestro entendimiento sobre la probabilidad de transmisión y la duración del poder patógeno para ITS específicas. Estos modelos matemáticos pueden facilitar decisiones relacionadas a enfocar intervenciones en grupos específicos24,25. Los resultados obtenidos por medio del modelo de ecuaciones estructurales en este estudio señalan como indicadores de asociación con infección por VIH las siguientes características: tatuaje en los últimos 5 años, haber estado en más de una ocasión en un establecimiento penal, más de dos parejas sexuales, y la presencia de úlcera genital en los últimos 3 meses, los cuáles se organizan conformando un factor latente asociado a conducta de riesgo.
En el Perú, la proporción de PPL con uso de drogas inyectables es muy baja3, lo cual también se verifica en este estudio (0,49%). Al compararse estos resultados con otros estudios similares en Brasil22, Grecia12, e India27 la proporción de drogadictos intravenosos es mucho menor. En un estudio realizado en PPL en Edimburgo, Escocia28 se encontró mediante análisis multivariado una asociación significativa de la infección por VIH con el número de internamientos de PPL y con el uso de droga inyectable, hallazgo similar al modelo de ecuaciones estructurales de este estudio a excepción del uso de drogas inyectables el que no ha sido un factor significativamente asociado.
Asimismo, la diseminación de infecciones (hepatitis B, C y VIH, entre otras) transmitidas por vía sanguínea están asociadas al empleo compartido de agujas y jeringas al momento de drogarse10,13,14, también ha sido documentada, en el caso de la hepatitis C la diseminación a través de tatuajes en un establecimiento penal29 coincidiendo con el modelo de ecuaciones estructurales resultante de este estudio que asocia la presencia de infección por VIH y el tatuaje en los últimos 5 años. La realización de tatuajes es una práctica común durante la permanencia en establecimientos penitenciarios, en donde se observa el uso de material contaminado3.
Con respecto a los factores descritos en el presente modelo de ecuaciones estructurales, la asociación encontrada entre úlcera genital e infección por VIH coincide con el resultado de 20 análisis de regresión logística en 18 artículos científicos que indicaron asociación significativa de úlcera genital e infección por VIH, sugiriendo que la úlcera genital es un riesgo específico para la infección por VIH, después de ajustarse los factores confusores26. En lo referente a la asociación significativa entre tener más de dos parejas sexuales en el último año con la infección por VIH encontrada en el modelo de ecuaciones estructurales, ha sido descrita ampliamente en la literatura y propuesto en otros modelos de transmisión de ITS y VIH30. Cabe comentar que el uso de condón en la última relación sexual con una pareja ocasional tuvo una asociación significativa con la infección del VIH, dentro del bajo porcentaje de pacientes que lo usaron; esto se explicaría, porque las personas con VIH, saben que son portadores y conocen el riesgo de esta infección, sin embargo, es necesario realizar otros estudios en los cuales se mida la frecuencia y el conocimiento del uso del condón.
En este estudio se encontró asociación altamente significativa entre la infección de VIH y sífilis, observándose una prevalencia mayor de sífilis. Considerando el papel de cofactor de la sífilis, éste representaría un hallazgo de importancia en salud pública. Otras enfermedades de transmisión sexual que presentan úlceras genitales y de uretritis31 serían un cofactor sobre la transmisión de la infección por VIH, transmisión vertical de la infección por sífilis, así como también, la severa sífilis congénita22.
Por todas estas características, esta comunidad (PPL)representa un riesgo potencial para la población en general, dado que pueden ser un factor diseminador de la infección por sífilis y VIH. Este riesgo hace notar la importancia de las vigilancias de seroprevalencia de enfermedades infectocontagiosas y de comportamientos de riesgo en esta población, tomando esta información en cuenta para acciones de prevención4,26.
Nuestros hallazgos se deben considerar como un estudio base para medir las tendencias temporales, no sólo de las prevalencia de sífilis y VIH, sino también de los comportamientos asociados a riesgo de ITS/VIH, que nos permitirá evaluar el impacto de las medidas tomadas para prevenir la diseminación de estas enfermedades.
Agradecimientos
A las siguientes personas:
Dr. Percy Minaya, Dr. Eduardo Falconí, Dr. Jorge Sánchez y Sr. Teodoro Palomino.
Instituto Nacional de Salud: Dr. Fernando Llanos, Lic. Luisa Saldaña, Sra. Maribel González, Téc. Lab. Benedicta Yana, Téc. Lab. Miguel Farfán y Téc. Lab. Alejandro Arenas.
INPE Lurigancho: Téc. Lab. Antonio Marca, Asis. Soc. Miryan Amado, Obs. Haydee Ramírez, Psi. Martha Avalos, Téc. Enf. Julia Salas, Téc. Enf. Leonida Salas y Téc. Enf. Jhonny Roque. DISA Ayacucho: Blga. Ketty Galván, Blga. Vanessa García, Téc. Lab. Angélica Huallanca, Téc. Lab. Teófila Barrientos, Dr. Eduardo Nepo y Enf. Nancy Santos.
DISA Piura I: Blga. Luisa Lázaro, Tec. Méd. Carmela, Téc. Lab. Isabel Fernández, Téc. Lab. Bugglier Torres y Blgo. Carlos Holguín.
DISA Callao: Dr. Jorge Alcántara, Téc. Lab. Renee Gutiérrez y Tec. Méd. Carlos Baltodano.
DISA Huánuco: Dr. Heber Bendezú, Téc. Lab. Virna Vílchez y Téc. Lab. Nitron Ramírez.
DISA La Libertad: Dr. Eduardo Fernández, Enf. Carmen García y Obst. María Belinda Vela Díaz.
DISA Puno: Dr. Solano Montes de Oca, Dr. Fredy Pasara, Blga. Gloria Estrada y Blgo. Fredy Condori.
DISA Lima Sur: Tec. Méd. Pilar Román, Téc. Lab. Oscar Cáceres, Téc. Lab. Celena Romero y Dra. Silvia Belling.
También, agradecemos al personal de las DISAs Ancash, Cajamarca, Amazonas, Arequipa, Junín, Loreto, Cusco, Lima Ciudad, Lima Este, Lima Norte, Ica, San Martín, Piura II, Madre de Dios, Ucayali y Lambayeque por su colaboración en la realización de este estudio.
REFERENCIAS
1. ONUSIDA/OMS. Prisons and AIDS (Best Practice – Technical Update) 1997. MMWR [en línea] 1997[October 2002] URL disponible en: http://www.unaids.org. [ Links ]
2. Delorme C, Rotily M. Knowledge, belifs and attitudes of inmates towards AIDS and HIV infections: a survey in a Marseille penitentiary center. Rev Epidemiol Sante Publique 1999; 47(3): 229-38. [ Links ]
3. Veeken H. Medecins Sans Frontieres. Lurigancho prison: Limas high school for criminality. BMJ 2000; 320(7228): 173-5. [ Links ]
4. Hammett TM, Widom R and Epstein J. 1994 Update: HIV/ AIDS and STDs in correctional facilities. Washington D.C.: National Institute of Justice; 1995.
5. Cueto M. Culpa y coraje: historia de las políticas sobre el VIH/SIDA en el Perú. Lima: Consorcio de Investigación Económica y Social/Facultad de Salud Pública y Administración, Universidad Peruana Cayetano Heredia; 2001. p.132.
6. Gaiter J, Doll L. Improving HIV/AIDS prevention in prisons is good public health policy. Am J Public Health 1996; 86(9): 1201-3.
7. Valverde A, Romero R. Cultivo de linfocitos para la elaboración de láminas de inmunofluorescencia indirecta para confirmación del diagnóstico de VIH-1. En: I Congreso de la Red de Laboratorios en Salud Pública. Lima: Instituto Nacional de Salud; 1999. [ Links ]
8. Arbuckle JL Amos 4.0 Users Guide. Chicago: Smallwaters Corporation; 2000. [ Links ]
9. Byrne BM Structural equation modeling with AMOS: basic concepts, applications and programming. London: Lawrence Erlbaum Associates Publishers; 2001. [ Links ]
10. Grimm LG, Yarnold PR. Reading and understanding more multivariate statistics. Washington D.C.: American Psychological Association; 2000. [ Links ]
11. Gondar J. AMOS. 2a ed. Madrid: Ed. Estudios Estadísticos, SLL.1999; 2000. [ Links ]
12. Maujori M, Sypsa V, Psichogiou M,Touloumi G, Skoutelis A, Tassopoulos N, et al. Survey of bloodborne viruses and asociated risk behaviours in greek prisons. Addiction 1998; 93(2): 243-51. [ Links ]
13. Edwards A, Curtis S Sherrard J. Survey of risk behaviour and HIV prevalence in an English prison. Int J STD AIDS 1999; 10(7): 464-6. [ Links ]
14. Bird AG, Gore SM, Burns SM, Duggie JG. Study of Infection with HIV and related risk factors in young offenders institution. BMJ 1993; 307(6898): 228-31. [ Links ]
15. Rozman M, Massad E, Silveira ASB, Azevedo-Neto RS, Takey K, Yamamoto Y I, et al. HIV/AIDS in a Brazilian prison. Int J STD AIDS 1998; 9(3): 183-4. [ Links ]
16. Rotily M, Vernay-Vaisse C, Bourliére M, Galinier-Pujol A, Rousseau S, Obadia Y. HBV and HIV screening, and hepatitis B immunization programme in the prison of Marseille, France .Int J STD AIDS 1997; 8(12): 753-9. [ Links ]
17. Gore SM, Bird AG, Burns SM, Goldberg DJ, Ross AJ, Macgregor J. Drug injection and HIV prevalence in inmates of Glenochil prison. BMJ 1995; 310: 293-6. [ Links ]
18. Singh S, Prasad R, Mohanty A. High prevalence of sexually transmitted and blood-borne infections among the inmates of district Jail in northern India. Int J STD AIDS 1999; 10(7): 475-8. [ Links ]
19. Ministerio de Salud. Informe técnico sobre resultados de vigilancia de seroprevalencia de sífilis y VIH en puérperas - 2000. Lima: MINSA (OGE/PROCETSS/INS). Documento de trabajo (no publicado). [ Links ]
20. Ministerio de Salud. Estado de situación: El SIDA en el Perú al año 2000 Lima: Industrial Papirus; 2001 p.67. [ Links ]
21. Butler T, Robertson P, Kaldor J, Donovan B,.Syphilis in New South Wales (Australia) prisons. Int J STD AIDS 2001; 12(6): 376-9. [ Links ]
22. Miranda AE, Vargas PM, ST Louis ME, Viana MC. Sexually transmitted diseases among female prisoners in Brazil: prevalence and risk factors. Sex Transm Dis 2000; 27(9): 491-5.
23. Ministerio de Salud. Informe técnico sobre resultados de vigilancia de seroprevalencia de sífilis y VIH en hombres que tienen sexo con hombres (HSH)-1999. Lima: MINSA (OGE/PROCETSS/INS). Documento de trabajo (no publicado).
24. Aral S, Roegner R. Mathematical modeling as a tool in STD prevention and control: a decade of progress, a millennium of opportunities. Sex Transm Dis 2000; 27(10): 556-7.
25. Boyly MC, Poulin R Másse B. Some methodological issues in the study of sexual networks: from model to data model. Sex Transm Dis 2000; 27(10): 558-71.
26. Pal BB, Acharya AS, Satyanarayana K. Seroprevalence of HIV infection among jail inmates in Orissa. Indian J Med Res 1999; 109:199-201.
27. Davies AG, Dominy NJ, Peters A. HIV in injecting drug users in Edinburgh: prevalence and correlates. J Acquir Immune Defic Syndr Hum Retrovirol 1995; 8(4): 399-405.
28. Dickerson MC, Johnston JB, Delea TE, White A Andrews E. The causal role of genital ulcer disease as a risk factor of human Immunodeficiency virus: an application of the Bradford Hill Criteria. Sex Trans Dis 1996; 23(5): 429-40
29. Post JJ, Dolan KA, Whybin LR, Carter IWJ, Haber PS Lloyd AR. Acute hepatitis C virus infection in an Australian prison inmate: tattooing as a possible transmission route. MJA 2001; 174: 183-4.
30. Tramont E. Treponema Pallidum (SIFILIS). En: Mandell, Douglas y Bennett. Enfermedades Infecciosas Principios y Practica; 4ª ed. Buenos Aires: Ed. Médica Panamericana S.A.; 1997. p. 2375-91
31. Cohen M S, Hoffman I F, Royce R A, Kazambe P, Dyer J R, Daly CC, et al. Reduction of concentration of HIV-1 in semen after treatment of urethritis: implications for prevention of sexual transmission of HIV-1. Lancet 1997; 349(9069): 1868-73.