Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.20 n.1 Lima ene./mar. 2003
Identificación de una nueva área de infección por Rickettsias del grupo typhi: estudio de un brote de tifus en Huánuco
Rosa Mostorino E1, Elizabeth Anaya R2, Leonardo Mendoza U3, Angel Rosas A4
1 Centro Nacional de Laboratorios de Salud Pública. Instituto Nacional de Salud. Lima, Perú.
2 Laboratorio de Rickettsiosis. Centro Nacional de Laboratorios de Salud Pública Instituto Nacional de Salud. Lima, Perú.
3 Laboratorio de Entomología. Centro Nacional de Laboratorios de Salud Pública Instituto Nacional de Salud. Lima, Perú.
4 Proyecto Vigía (MINSA/USAID). Lima, Perú.
Resumen
Objetivos: Investigar un brote de síndrome febril en el distrito de Punchao mediante una evaluación clínica, laboratorial y entomológica para conocer los factores asociados a la aparición de dicho brote. Materiales y métodos: Debido al reporte de tres pacientes con cuadro clínico febril asociado a cefalea, mialgias y postración en la semana epidemiológica Nº41 del año 2000, procedentes del distrito de Punchao, Humalíes, Huánuco y ante la información de presentación inusual de pacientes febriles en la última semana en dicho lugar, se decidió investigar la naturaleza y características del brote. Se definió como caso a todo paciente con cuadro febril agudo y uno de estos síntomas: cefalea, mialgias o postración; procediéndose a la búsqueda activa de éstos y a la evaluación de presencia de anticuerpos para rickettsias en suero mediante inmunofluorescencia indirecta (IFI). Se capturaron roedores y se colectaron ectoparásitos en las viviendas (roedores, animales domésticos y humanos), a fin de identificar la presencia de Rickettsias en ellos mediante IFI, aislamiento o PCR. Resultados: No se logró el aislamiento del agente causal. Se evidenció circulación de la Rickettsia sp. (serología positiva) tanto en humanos (en casos y en no casos) como en roedores. Se evidenció mayor presencia de malos hábitos de aseo y condiciones inadecuadas de saneamiento básico en los casos (respecto a los no casos) y una disminución de los casos luego del inicio de las medidas de control.
Conclusiones: Las evidencias encontradas permitieron identificar un brote de tifus en Punchao, no pudiéndose determinar la especie involucrada debido a que no se aisló el agente causal.
Palabras clave: Tifus / epidemiología; Brotes de enfermedades; Perú (fuente: BIREME).
Abstract
Objectives: To assess an outbreak of febrile syndrome in Punchao district through a clinical, laboratorial and entomological evaluation and to find out the factors associated to the occurrence of such outbreak. Materials and methods: Due to the report of three patients from Punchao, Huamalíes (Huanuco) presenting with fever associated to headache, myalgia and postration, on the 41st epidemiological week 2000; and because of an inusual presentation of feverish patients in the last week in such site; we decided to investigate the nature and characteristics of the outbreak. We define as case every patient with a time of illness less than 15 days with fever and one of these symptoms: headache, myalgias and postration and we started actively to look for these cases and to assess the presence of anti-Rickettsias antibodies in serum using IFI. We captured rodents and collected ectoparasites in houses (in rodents, domestic animals and humans), with the purpose of identifying Rickettsias using IFI, isolation and/or PCR. Results: We could not isolate the causal agent. The circulation of Rickettsia (positive serology) in humans (cases and no cases) and in rodents was confirmed. A greater presence of bad habits of cleanliness and inadequate conditions of basic sanitation in cases (in relation to no cases) and a decrease in the number of cases after the beginning of control measures, was evident.
Conclusions: The evidences found allowed the identification of a typhus outbreak in Punchao; however, the determination of the involucrated species was not possible because the causal agent was not isolated.
Key words: Typhus / epidemiology; Disease outbreaks; Perú (Source: BIREME).
Introducción
Tifus es el nombre comúnmente utilizado para un grupo de enfermedades ocasionadas por organismos intracelulares obligatorios que pertenecen a la familia Rickettsiaceae1. El género Rickettsia está compuesto por dos grupos definidos antigénicamente: el grupo tifus (TG) y el grupo de las fiebres manchadas (SFG)2. El primero incluye a R. prowazekii, causante del tifus epidémico, tifus recrudescente y tifus transmitido por ardillas voladoras; y a R. typhi, causante del tifus murino o endémico. El tifus epidémico o exantémico es una enfermedad históricamente asociada con la guerra, el hambre y la migración de masas de gente3, y es transmitida por el piojo Pediculus humanus. La forma recurrente de esta enfermedad es conocida como enfermedad de Brill-Zinsser. El tifus murino, por su parte, es transmitido por la pulga Xenopsylla cheopis que pica al ser humano a partir de su convivencia con los roedores4; sin embargo, también se han asociado casos de tifus a otras especies de pulgas como Leptopsylla segnis y Ctenocephalides felis.
En el Perú, el tifus exantemático está descrito como confinado en algunos escenarios de la sierra sur del Perú, zonas altas de clima frío y pobreza crítica que garantizan la condición de endemecidad de la enfermedad, encontrándose focos tifógenos en Cusco, Arequipa, Apurímac, Ayacucho y Puno; lo cual constituye un problema de salud pública regional5 -7.
En octubre de 2000, durante la semana epidemiológica Nº 41, los responsables del Departamento de Epidemiología del Hospital de Llata, informan a la Dirección de Salud (DISA) Huánuco sobre 3 pacientes con un cuadro clínico caracterizado por cefalea, fiebre,mialgias y postración; todos los casos provenían de una familia (T.V.) de la localidad de Punchao, provincia de Humalíes, departamento de Huánuco. Procedieron a visitar la vivienda de dicha familia, tomando muestras séricas de otros 2 miembros los cuales no presentaban síntomas; además, realizaron una evaluación entomológica para determinar la presencia de vectores (artrópodos), encontrándose que los pacientes estaban infestados con piojos en el cuerpo y la cabeza. Cinco muestras séricas fueron tomadas y enviadas el 16 de octubre de 2000 para ser examinadas por el Laboratorio de Arbovirus y Rickettsias del Instituto NacionaI de Salud (INS), detectándose mediante la prueba de inmunofluorescencia indirecta (IFI), en todos los casos, niveles altos de anticuerpos totales (1/256) y anticuerpos IgG (1/128), lo cual sugeriría un brote reciente de tifus en dicha zona.
El distrito de Punchao, por sus características socioeconómicas y de saneamiento inadecuados, sería un foco propicio para el desarrollo de rickettsiosis; por lo que diseñamos la presente investigación teniendo como objetivos: investigar el brote de síndrome febril ocurrido en el distrito de Punchao mediante una evaluación clínica, laboratorial y entomológica, conocer los factores asociados a la aparición de dicho brote y confirmar la presencia de Rickettsia sp. del grupo tifus en el distrito.
Materiales y métodos
Este estudio de brote fue realizado del 22 al 26 de octubre de 2000 en el distrito de Punchao, provincia de Humalíes, departamento de Huánuco, Perú (Figura N°1). Este distrito se encuentra al norte de la ciudad de Huánuco, aproximadamente a 6 horas por carretera no asfaltada. La zona es rural, ubicada a 3 240 msnm, con temperaturas que varían entre 8ºC (mínima) y 18ºC (máxima) y con una humedad relativa de 70%. Punchao está formado por 5 barrios (Callao, Collana, Inka, Tacaj y Dos de Mayo), cuenta con aproximadamente 250 viviendas y una población total de 2 833 habitantes.
La presentación inusual de estos casos, sugería un brote de enfermedad febril aún no determinada, por lo que el equipo de investigación de brotes del Instituto Nacional de Salud decidió estudiarlo. Para asegurar la ejecución exitosa de las actividades de campo de nuestro estudio, se realizaron las coordinaciones respectivas con los responsables de la DISA Huánuco, con el personal de la Dirección General de Salud Ambiental (DIGESA) y la Oficina General de Epidemiología (OGE).
En Punchao se conocieron los resultados de las 5 muestras séricas enviadas al INS; las cuales mostraron niveles altos de anticuerpos totales (1/256) y anticuerpos IgG (1/128) para rickettsias, sugiriendo que la aparición de más casos podrían deberse a tifus.
Tomando en cuenta el cuadro clínico que presentaron los tres primeros casos reportados por el Hospital de Llata, se definió como caso (en nuestra investigación del brote) a aquel paciente proveniente del distrito de Punchao con un cuadro febril de inicio insidioso y curso progresivo (tiempo de enfermedad menor de 15 días) asociado a uno de los siguientes síntomas o signos: cefalea, mialgias o postración.
Las actividades iniciales se orientaron a la búsqueda activa de casos y a demostrar la presencia de la infección por Rickettsias en ellos; se incluyeron en el estudio a pacientes que cumplían la definición de caso y a un número similar de aquellas que no lo hacían o estaban asintomáticos (catalogados como no casos), para ello se visitaron aquellas viviendas o lugares de donde procedían los casos iniciales confirmados o los casos catalogados como pacientes febriles por el personal de la posta de salud de Punchao (enfermero) en la última semana. Se excluyeron a los pobladores que no aceptaron que se les tomara una muestra sérica para los exámenes de laboratorio.
A todos los sujetos incluidos en el estudio, previo consentimiento informado, se les realizó una entrevista usando una ficha previamente diseñada y en la cual se registraron: datos generales, datos clínicos, antecedentes epidemiológicos, actividades de control realizadas y tipo de muestra biológica tomada para el diagnóstico de laboratorio. Luego, en tubos al vacío sin anticoagulante se obtuvo una muestra de sangre venosa de cada sujeto. Cada muestra se centrifugó a 3500 rpm por 5 minutos, el suero separado fue colocado en viales para su posterior evaluación por inmunofluorescencia indirecta. A los sujetos que cumplieron con nuestra definición de caso, se les realizó además un examen clínico exhaustivo y sólo a aquellos casos con un tiempo de enfermedad menor de 5 días se les tomó una muestra adicional de sangre venosa en tubos al vacío con anticoagulante (EDTA) destinado al aislamiento en cultivo celular y para la realización de PCR.
La búsqueda de casos se realizó junto con la búsqueda de vectores (muestreo entomológico) y el aislamiento de las Rickettsias en éstos, para lo cual se cumplió con el siguiente cronograma (23 al 25 de octubre de 2000):
Al llegar a la localidad de Punchao el 23 de octubre de 2000 (primer día), se procedió a la búsqueda de las familias con casos confirmados por serología a fin de determinar la forma cronológica de presentación de los casos o la existencia de nuevos casos. Efectivamente, los tres pacientes reportados inicialmente y confirmados por serología presentaron un cuadro clínico de inicio insidioso y curso progresivo caracterizado por fiebre y cefalea, asociados a mialgias y postración. Sin embargo, se presentaron otros síntomas y signos (aunque no en los tres) tales como: escalofríos, mialgias, anorexia, dolor abdominal, rash maculopapular, petequias, inyección conjuntival, ataxia y fotofobia. Todos provenían de una misma familia (familia T.V.) y presentaban aparición secuencial de la enfermedad. El primer caso (C1) fue un varón agricultor de 24 años de edad cuya enfermedad empezó aproximadamente el día 26 de setiembre de 2000, el segundo caso (C2) fue varón agricultor de 18 años cuya enfermedad empezó el día 2 de octubre de 2000, y el tercer caso (C3) fue una mujer estudiante de 9 años con inicio de la enfermedad el día 5 de octubre de 2000. Ninguno de ellos había viajado en los últimos 15 días.
Se evidenció que ya se había iniciado la fumigación de las viviendas (desde el 14 de octubre) con el producto Icon® (lambdacihalotrina) con una cobertura de 75% de las casas del distrito. Para lograr la captura de roedores, se colocaron 23 trampas tipo Sherman en el intradomicilio y peridomicilio de 5 viviendas: la vivienda de la familia T.V. (vivienda 1), dos viviendas colindantes a ésta, una vivienda habitada por personas con síntomas febriles y una vivienda en donde había fallecido una anciana pocos días atrás por causa no esclarecida.
El segundo día (24 de octubre de 2000) se evaluó a los pacientes que habían sido reportados por el enfermero de la posta como pacientes febriles en la última semana, para esta actividad se visitó sus viviendas y un colegio de nivel secundario. En este último se habían presentado casos febriles asociados a cefalea y tos, en un grupo de alumnos que habían salido de excursión una semana antes (17 de octubre de 2000) a la zona de Monzón (selva de Huánuco). En forma simultánea, se realizó durante las primeras horas de la mañana la revisión de las trampas y recojo de roedores capturados. A cada roedor, previa anestesia, se le tomó una muestra de sangre por punción cardiaca, siendo el suero conservado para su posterior evaluación mediante IFI. Luego, se procedió a la colección de los ectoparásitos de los roedores. También se realizó la búsqueda de vectores en la casa de los primeros casos reportados y confirmados como tifus y en aquellas de los pacientes febriles (en total 10 viviendas), tanto en la ropa de cama como en los animales domésticos. La búsqueda de los piojos humanos (Pediculus hominis) se realizó directamente en las personas (cabeza, cuerpo y prendas de vestir). Los ectoparásitos fueron conservados para el posterior aislamiento de las Rickettsias y para la identificación taxonómica posterior en el laboratorio.
El tercer día (25 de octubre de 2000) se visitó el hospital de Llata, centro referencial del distrito de Punchao, lugar donde fueron derivados los primeros casos reportados y posteriormente confirmados como tifus. Se solicitó información del cuadro clínico de estos pacientes y se investigó reportes previos de tifus, obteniéndose datos sobre reportes de casos probables en años anteriores, los cuales nunca habían sido documentados. Se solicitó además muestras de piojos humanos colectados antes de iniciarse la fumigación de las viviendas.
Las pruebas de IFI y PCR se realizaron en los Laboratorios de Arbovirosis y Rickettsias y de Biología Molecular del INS. El primero permitió la detección de anticuerpos IgG totales, mediante el uso del antígeno total del grupo tifus producido por el INS y el Laboratorio de Rickettsias de la Universidad de Texas. Se definió positivo de infección por Rickettsia sp., tanto en humanos como en roedores, un título de anticuerpos IgG totales mayor o igual a 1/64, según lo recomendado por el INS6. En el caso de las muestras con anticoagulante, se procedió a separar los glóbulos blancos (capa leucocitaria) de la sangre total; de éstos, mediante procedimientos estandarizados se extrajo el ADN necesario para la identificación de una proteína de 17 Kda (proteína codificada por gen del género Rickettsia), mediante la técnica de PCR6. En los ectoparásitos colectados se usó la técnica del aislamiento de Rickettsias en cultivos celulares y PCR.
La información fue ingresada a una base de datos previamente diseñada. Los resultados fueron expresados en frecuencias absolutas y relativas. Mediante análisis bivariado a través de pruebas no paramétricas (Chicuadrado y Kruskal Wallis) se evaluó la existencia de asociación entre los casos y las variables registradas en la ficha epidemiológica, considerándose un p menor de 0,05 como significativo. En el procesamiento y análisis de los datos se utilizó el paquete estadístico SPSS 10,0 para Windows.
Resultados
Se incluyeron 45 personas, a quienes se les tomó muestras de sangre venosa para la determinación de anticuerpos IgG totales para Rickettsias mediante IFI: 2 eran miembros de la familia de los casos confirmados inicialmente, 18 fueron seleccionados de 6 viviendas con pacientes catalogados como febriles por el personal de la posta de Punchao, 21 fueron seleccionados del colegio secundario de donde procedían los alumnos que realizaron la excursión (16 alumnos y 5 profesores) y 4 correspondieron al personal de salud de Llata que participó en una actividad previa de rociado con insecticida a las casas de la localidad. No se logró la recolección de datos generales, epidemiológicos y clínicos en tres personas catalogadas como no casos.
Veinte (28,2%) procedían del barrio de Tacaj, 11 (26,2%) de Collao, 7 (16,7%) de Collana, 3 (7,1%) de Inka y 1 (2,4%) de Dos de Mayo. La edad media fue 31,1 +18,7, con 13 (31,0%) menores de 18 años, 17 (40,5%) de 18 a 40 años y 12 (28,6%) mayores de 40 años. 18 (42,9%) fueron mujeres. 31 (73,6%) refirieron haber viajado en el último mes, siendo Monzón (35,6%) y Huánuco (11,1%) los lugares más visitados.
De las 45 personas incluidas, 23 (51,1%) tuvieron un cuadro febril agudo asociado a cefalea, siendo catalogados como casos, 5 (11,1%) tenían algún síntoma o signo pero sin cumplir con la definición de caso, y 17 (37,8%) eran asintomáticos. Estos dos últimos grupos fueron agrupados como no casos.
La Tabla Nº 1 muestra las características generales de los casos y los no casos. Se encontró mayor proporción de casos en el grupo etáreo mayor de 40 años (p=0,001). No hubo diferencias significativas entre casos y no casos según el barrio del que procedían, ni tampoco según sexo u ocupación.
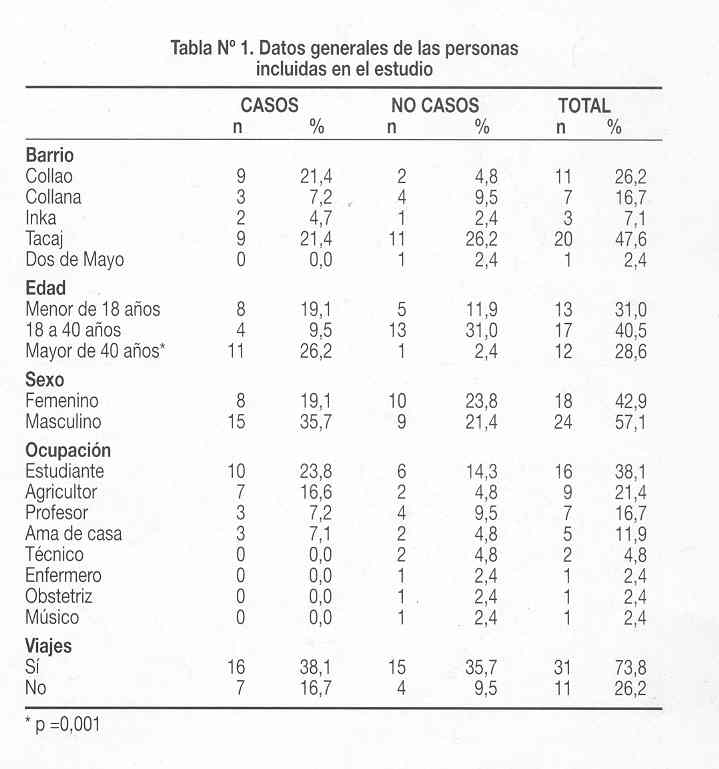
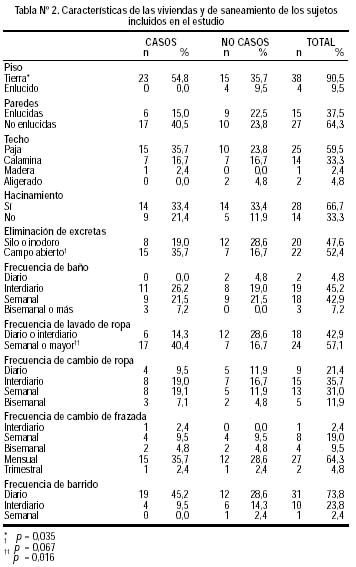
Las características de la vivienda y de saneamiento de las personas incluidas en el estudio son mostradas en la Tabla Nº 2. En general, la mayoría de pisos de las viviendas son de tierra (90,5%), con paredes no enlucidas (64,3%) y techo de paja (59,5%). El hacinamiento (relación personas/habitaciones >3) alcanzó 66,7%. La mayoría elimina sus excretas a campo abierto (52,4%), tienen una frecuencia de baño interdiario o semanal (88,1%), y una frecuencia de lavado de ropa semanal o menor (57,1%). En el análisis bivariado, se observó que el tener piso de tierra (p=0,035) y el tener una frecuencia de lavado de ropa semanal o mayor (p=0,016) estuvieron asociados a una mayor proporción de casos. También se encontró una tendencia no significativa de un mayor número de casos en aquellos sujetos que eliminan sus excretas a campo abierto (p=0,067).
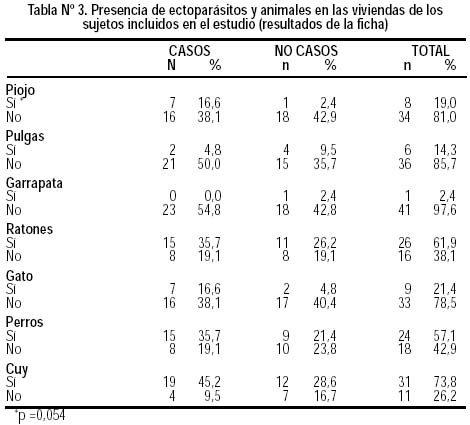
Se observó la presencia de ectoparásitos y animales en las viviendas referidas por los sujetos en la entrevista (Tabla Nº 3). 8 (19,0%) notaron la presencia de piojos en el hogar, 6 (14,3%) notaron pulgas y 1 (2,4%) garrapatas. 26 (61,9%) refirieron haber visto roedores (ratones) en casa, 24 (57,1%) poseían perro como animal doméstico, 9 (21,4%) tenían gato y 31 (73,8%) criaban cuyes. En el análisis bivariado se observó que los pacientes catalogados como casos presentaron una mayor tendencia de haber notado la presencia de piojos en sus hogares (p=0,054). No hubo diferencias entre casos y no casos respecto de otros ectoparásitos o animales.
Del total de 45 muestras de sangre evaluadas por IFI, 38 (84,4%) tuvieron un título de anticuerpos para Rickettsias mayor o igual a 1/64, siendo catalogadas como positivas. La positividad fue ligeramente mayor en el grupo de casos, sin existir diferencias significativas con el grupo no caso (Tabla Nº 4). Sólo a 8 casos se les tomó una muestra adicional en tubo con anticoagulante para el aislamiento en cultivo celular y PCR, resultando todos negativos.
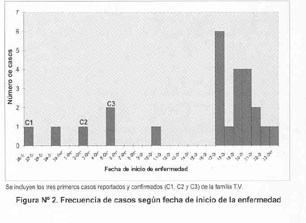
La Figura Nº 2 muestra la frecuencia de casos según aparición (fecha de inicio de enfermedad). Los tres primeros casos se presentaron en los días 29 de setiembre, 5 y 10 de octubre, respectivamente. Estos tres casos podrían ser considerados como casos
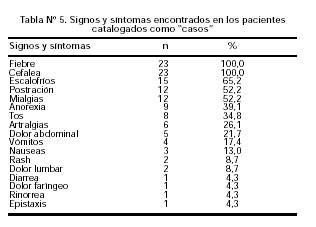
Los 23 casos estudiados presentaron un cuadro febril agudo asociado a cefalea. Otros síntomas y signos más frecuentemente encontrados fueron (Tabla Nº5): escalofríos (65,2%), postración (52,2%), mialgias (52,2%), anorexia (39,1%), tos (34,8%), artralgias (26,1%) y dolor abdominal (21,7%).
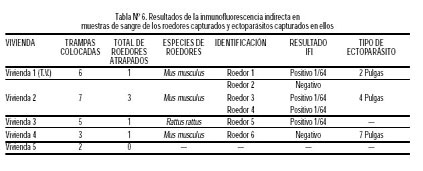
Se logró capturar 6 roedores (5 Mus musculus y 1 Rattus, rattus); 3 (50%) de ellos tuvieron anticuerpos IgG totales para Rickettsias (título 1/64) (Tabla Nº 6). Uno de estos roedores con evidencia de infección ricketsial fue capturado en la vivienda de donde procedían los primeros casos reportados y confirmados como tifus (familia T.V.) y los otros dos en aquellos catalogados como casos. Además, en 4 de estos roedores se encontraron ectoparásitos: todas pulgas (13 en total). 11 de estas pulgas Leptosylla segnis fueron destinadas para el aislamiento de Rickettsias, resultando todas negativas.
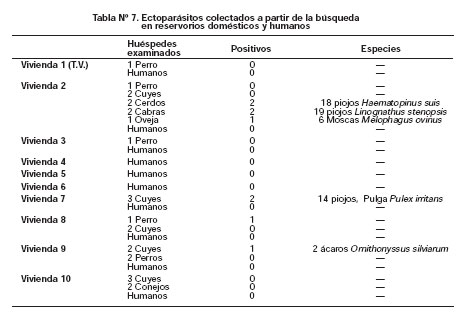
La Tabla Nº 7 muestra los ectoparásitos colectados a partir de la búsqueda en reservorios domésticos y humanos de 10 viviendas (familias). Sólo en tres viviendas se logró colectar ectoparásitos, la mayoría en animales. Del total de ectoparásitos colectados, 7 piojos Haematopinus suis y 6 piojos Linognathus stenopsis fueron destinadas para el aislamiento de la Rickettsias, teniendo resultados negativos.
Además se recibió 8 lotes de piojos: 6 correspondían a Pediculus humanus corporis y 2 a Pediculus humanus capitis, los cuales fueron evaluados por PCR, resultando negativos. Dichos lotes habían sido colectados por personal del Hospital de Llata antes del inicio de nuestro estudio, al momento de la fumigación de las casas.
Discusión
En la semana epidemiológica N°41, se reportaron tres pacientes con cuadro clínico febril de inicio insidioso y curso progresivo (tiempo de enfermedad menor de 15 días) asociado a cefalea, mialgias y postración, procedentes del distrito de Punchao, provincia de Humalíes, departamento de Huánuco, Perú. Al llegar a la localidad, el equipo de investigación de brotes del Instituto Nacional de Salud recibió la información que dichos pacientes y dos familiares (asintomáticos) presentaron títulos altos de anticuerpos para Rikettsias, sugiriendo un brote de tifus. En la localidad, el personal de la posta de salud nos informó además de una presentación inusual de casos febriles en la última semana, por lo que nuestras actividades iniciales estuvieron orientadas a la búsqueda activa de casos y a demostrar si éstos casos eran debidos a la infección por Rickettsias.
La definición de caso establecida por el Sistema de Vigilancia Epidemiológica para el tifus exantemático en nuestro país, identifica al caso probable como aquel paciente con cuadro febril de inicio agudo con cefalea o dolores osteomusculares generalizados y erupción macular violáceo predominantemente en zonas no expuestas (tronco) del cuerpo4. Esta definición tendría poca sensibilidad para la búsqueda de casos durante la investigación del brote, existiendo la posibilidad que la
aparición de otros casos no se deban a tifus por lo que decidimos utilizar una definición de caso basada en el cuadro clínico de los tres primeros casos reportados por el Hospital de Llata.
La búsqueda activa de casos involucró la visita de las viviendas o lugares de donde habían procedido los casos iniciales confirmados o los catalogados por personal de la posta de salud como pacientes febriles en la última semana. Encontramos 23 sujetos que cumplieron nuestra definición de caso, incluyendo además 22 sujetos que no lo hicieron (17 de ellos asintomáticos), a fin de que nos permita la comparación con los casos. Estos 22 sujetos fueron elegidos mediante muestreo por conveniencia dentro de la misma vivienda o lugar de donde procedían los casos.
Los casos provinieron de 4 de los 5 barrios visitados (Collao, Collana, Inka y Tacaj). La mayoría fueron varones; las edades fluctuaron entre los 4 y los 80 años, con mayor porcentaje en mayores de 40 años (47,8%). Las ocupaciones más frecuentes fueron: estudiante, agricultor, profesor y ama de casa; sin embargo, dicha frecuencia depende de los lugares en donde se hizo la búsqueda activa.
La descripción de características de las viviendas y de saneamiento, muestra en general (casos y no casos) viviendas precarias (piso de tierra, paredes no enlucidas, techo de paja), con hacinamiento, eliminación inadecuada de excretas, hábitos inadecuados de aseo, presencia de animales y contactos frecuentes con ectoparásitos. Dichas características son similares en todo el distrito, reflejando el bajo nivel socioeconómico y las condiciones sanitarias deficientes del lugar. A pesar de esta similitud de características, encontramos algunas diferencias entre los casos y los no casos. Los casos tuvieron: una mayor proporción de viviendas con piso de tierra (p=0,035), una menor frecuencia de lavado de ropa (p=0,016) y una tendencia no significativa a una mayor proporción de sujetos con eliminación de excretas a campo abierto (p=0,067). Esto nos indicaría que los casos tendrían aún peores condiciones de vivienda y saneamiento básico que aquellos catalogados como no casos. Estas condiciones inadecuadas podrían ser factores de riesgo potenciales para el desarrollo de la enfermedad.
Otro dato importante fue encontrar una mayor tendencia de los casos de notar en su vivienda o cuerpo la presencia de piojos (p=0,054). Esta diferencia no logró significancia probablemente por el número reducido de sujetos incluidos en el estudio. Este vector, específicamente el Pediculus hominus corporis, ha sido involucrado como agente transmisor de Rickettsia prowazekii en las epidemias de tifus. El Pediculus humanus capitis también es capaz de ser infectado por esta Rickettsia, pero su papel en brotes y epidemias es menos importante4.
Se encontró positividad a la serología (título IgG totales para Rikettsias > 1/64) en 38 de las 45 muestras procesadas: 20 pertenecieron a los casos y 18 a los no casos. Esta prueba no fue confirmatoria de una infección reciente ya que ninguna de las muestras tuvo un título mayor o igual a 1/256 (en una sola muestra), y lamentablemente no se tomó una segunda muestra de sangre venosa en el periodo de convalecencia para demostrar la cuadruplicación del título7 . Sin embargo, permitió demostrar que existe circulación de la Rickettsia sp. en el distrito de Punchao, zona no conocida anteriormente por reporte de casos de tifus y menos aún como endémica para la infección.
La construcción de la curva epidémica, a través de la identificación de la fecha de inicio de la enfermedad en los casos (con inclusión de los tres primeros casos reportados y confirmados), permitió conocer un inicio lento de aparición de casos desde el 26 de setiembre al 10 de octubre, seguido bruscamente de un pico máximo el día 17 (6 casos) con reporte continuo de casos los días 19 y 20 (4 casos cada uno); para luego evidenciar una disminución a partir del día 22 de octubre. Pese a la existencia de este pico abrupto que aparece el día 17 y el descenso posterior, la forma de la curva no es característica de una curva epidémica de una fuente focalizada, debido a que los primeros 6 casos ocurridos en Punchao aparecieron lentamente en un periodo aproximadamente de 2 semanas. La curva epidémica de una enfermedad producida por artrópodos normalmente tiene un comienzo lento similar a la nuestra, aunque con picos de casos irregulares y un descenso lento8. La curva de nuestros casos, en tal sentido, podría reflejar el inicio de este tipo de curva epidémica, en la que los picos irregulares y la extensión del brote habrían sido frenados debido a las oportunas y efectivas actividades de control iniciadas días antes de nuestra llegada al lugar (desde el 14 de octubre).
Tomando como casos índices los primeros seis casos, estimamos un periodo de incubación que podría fluctuar entre los 7 y 21 días. Este periodo de incubación y las características descritas de la curva de casos, se ajustarían a la enfermedad producida por Rickettsias. Así, se conoce un periodo de incubación aproximado del tifus epidémico de 7 a 10 días8; siendo los pacientes infectantes para los piojos durante el periodo febril y durante dos o tres días después de que se ha normalizado la temperatura. Estos piojos serían infectantes debido a que expulsan Rickettsias en sus heces durante dos a seis días después de haber ingerido la sangre infectada o mucho antes si es que son aplastados4.
Los signos y síntomas, asociados a fiebre y cefalea de nuestros casos, más frecuentemente reportados fueron escalofríos (65,2%), postración (52,2%), mialgias (52,2%) y anorexia (39,1%). Sólo 2 (8,7%) presentaron rash en zonas no expuestas. Cuadros clínicos que agrupan estos síntomas y signos, la mayoría generales e inespecíficos, han sido descritos en casos confirmados de tifus como refiere Olano9. Muchas veces el cuadro puede ser confundido con otras enfermedades como influenza, dengue, fiebre tifoidea, malaria, leptospirosis, arbovirus, enterovirus, arenavirus, entre otros. Walker, respecto a esto, señaló que inclusive en áreas donde el tifus es bien conocido por la comunidad médica, el diagnóstico clínico se hace sólo en 5 a 10% de los casos10.
Se logró demostrar la circulación de Rickettsias en los roedores capturados, mediante la determinación de anticuerpos Ig G totales en muestras de sangre de éstos. Este hallazgo señalaría a los roedores como posibles reservorios de la enfermedad, sugiriendo además que la Rickettsia circulante sería la Rickettsia typhi, causante del tifus murino11. A pesar de haberse iniciado las actividades de fumigación de las viviendas desde el 14 de octubre, alcanzando una cobertura del 75% de las casas del distrito al momento del inicio de nuestro estudio, se logró colectar ectoparásitos, aunque en número muy escaso, tanto en los roedores capturados como en los animales domésticos y humanos. Lamentablemente, en ninguno de ellos se logró demostrar la presencia de Rickettsias mediante el método de aislamiento o PCR. Tampoco se logró demostrar la infección por Rickettsia en los lotes de piojos humanos colectados de la vivienda de los tres primeros sujetos reportados y confirmados como tifus (familia T.V.) antes de la fumigación, no conociendo si la conservación y el transporte de estos piojos se realizó de manera adecuada. Debemos señalar además que, ambas técnicas (aislamiento y PCR) no han mostrado alta sensibilidad para la identificación de Rickettsias en vectores, y que la demora entre el momento de recolección de la muestra y la inoculación en los cultivos celulares es crítica, para el aislamiento exitoso14.
A pesar de no aislar el agente causal, la confirmación inicial de casos de tifus, mediante serología, procedentes de una misma familia (Familia T.V.), la evidencia de circulación de la Rickettsia sp. tanto en humanos como en roedores (reservorio en el caso de R. typhi), la presencia del posible vector de la enfermedad (piojo en R. prowazekii o pulga en R. typhi), la mayor presencia de malos hábitos de aseo y de condiciones inadecuadas de saneamiento básico en los casos y la disminución de la aparición de los casos luego de las primeras medidas de control; nos permitió llegar a la conclusión que el brote producido en este distrito fue un brote de tifus, no pudiéndose determinar exactamente la especie involucrada: R. prowazekii o R. typhi. En este brote, un cuadro clínico definido como probable (definición de caso de nuestro estudio) asociado a un título mayor o igual a 1/64 por la prueba IFI en un área con reporte de casos recientes (primeros casos confirmados), fue suficiente para catalogarlos como casos positivos e instalar medidas de control y prevención de los pacientes (tratamiento antibiótico y desinfección), sus contactos (educación y vigilancia por dos semanas) y del medio ambiente (control vectorial)4.
Referencias
1. Weiss E, Moulder JW. Rickettsias and clamidias In: Krieg NR, Holt JG, eds. Bergey´s Manual of systematic bacteriology, Volume 1. Baltimore: Williams & Wilkins; 1984. p. 687-704.
2. Walker DH, Dumler JS. Rickettsial infections. In: Connor DH, Chandler FW, eds Pathology of infectious diseases Volume 1. Standford, Connecticut: Appleton & Lange; 1997.p. 789-99.
3. Retief FP, Cilliers L. The epidemic of Athens, 430-426 BC. S Afr Med J 1998: 88(1): 50-3.
4 Ministerio de Salud. Tifus exantemático. Lima: OGE/INS/MINSA; 2001. Módulos Técnico Nº 14.
5 Ministerio de Salud. Vigilancia epidemiológica: Semana epidemiológica Nº 51. Lima: OGE/MINSA; 1996.
6 Ministerio de Salud. Análisis de la situación de salud del Perú 2001. 1ª. Edición. Lima: MINSA; 2002.
7. Raoult D, Birtles RJ, Montoya M, Pérez E, Tissot-Dupont H, Roux V, et al. Survey of three bacterial louse-associated diseases amoung rural andean communities in Peru:prevalence of epidemic typhus, trench fever and relapsing fever. Clin Infect Dis 1999; 29(2): 434-6.
8. Newhouse VF, Shepard CC, Redus MD, Tzianabuos T,Mc Dade TE. A comparison of the complement fixation indirect fluorecent antibody and microagluttination test for the serological diagnosis of rickettsial diseases. Am J Med Hyg 1979; 28: 387-95.
9. Morón C. Tifus exantemático. Enfermedad reemergente en el Perú. Rev Med Exp 1999; 16 (1-2): 51-4.
10. Gregg MB. Field epidemiology. New York: Oxford University Press; 1996.
11. Olano JP, Ramírez-Prada G, Moscoso B, Watts D, Walker DH. Epidemic typhus outbreaks in Cuzco, Perú. Am Trop Med Hyg 1998; 59: 282.
12.Walker DH. Typhus group rickettsioses. In: Tropical infectious diseases. Volume I. London: Churchill Livingstone Publishers; 1990.
13. Azad AF, Beard CB. Rickettsial pathogens and their arthropod vectors. Emerg Infect Dis 1998; 4(2): 179-86.
14. La Scola B, Raoult D. Laboratory diagnosis of rickettsioses:current approaches to diagnosis for old and new rickettsial diseases. J Clin Microbiol 1997; 35: 2715-27. Brote de Tifus en Huánuco, Perú