Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.22 n.3 Lima jul./sep 2005
TRABAJOS ORIGINALES
Perfil etiológico del síndrome febril en áreas de alto riesgo de transmisión de enfermedades infecciosas de impacto en salud pública en el Perú, 2000-2001
Etiologic profile of febrile syndrome in areas at a high risk for transmission of infectious diseases with an impact in public health in Peru. 2000-2001
Estudio interinstitucional desarrollado por las instituciones del Ministerio de Salud del Perú 1-6; en colaboración con el Instituto de Investigación de Enfermedades Tropicales de la Marina de los Estados Unidos 7; la Universidad Nacional Mayor de San Marcos 8 y la Universidad Peruana Cayetano Heredia 9 .
1 Oficina General de Epidemiología, Ministerio de Salud. Lima, Perú.
2 Dirección de General de Salud de la Personas, Ministerio de Salud. Lima, Perú.
3 Instituto Nacional de Salud, Ministerio de Salud. Lima, Perú.
4 Dirección Regional de Salud de Loreto, Ministerio de Salud. Loreto, Perú.
5 Dirección Regional de Salud de Piura, Ministerio de Salud. Piura, Perú.
6 Proyecto Vigía (MINSA-USAID). Lima, Perú.
7 Centro de Investigación de Enfermedades Tropicales de la Marina de los Estados Unidos (NMRCD - Lima). Lima, Perú.
8 Instituto de Medicina Tropical Daniel A. Carrión, Universidad Nacional Mayor de San Marcos. Lima, Perú
9 Instituto de Medicina Tropical Alexander von Humboldt, Universidad Peruana Cayetano Heredia. Lima, Perú.
RESUMEN
Objetivos: Conocer el perfil etiológico en pacientes con síndrome febril frotis negativo para Bartonella o gota gruesa negativa para malaria de dos zonas piloto (costa norte y selva oriental del Perú). Materiales y métodos: Estudio longitudinal descriptivo realizado entre mayo de 2000 y julio de 2001, en cuatro establecimientos de salud: CS Chiclayito y Salitral en Piura, hospital de Yurimaguas y CS San Juan en Loreto. Fueron incluidos pacientes febriles (entre 5 y 65 años de edad) frotis negativo para Bartonella o gota gruesa negativa para malaria. En las muestras obtenidas se realizó IFI para el diagnóstico de tifus (sólo en Piura), ELISA IgM para leptospirosis y ELISA IgM-IgG para dengue, fiebre amarilla, Mayaro, Oropuche y virus de la encefalitis equina venezolana (EEV). Resultados: Se logró aislamiento viral de dengue en 27 (6,3%) pacientes, virus de la EEV en cinco y virus del grupo C en un paciente. DEN-2 y DEN-3 fueron identificados en Chiclayito. EEV y virus del grupo C fueron aislados en pacientes de San Juan. Se encontró presencia de IgM anti-dengue en 43 (9,6%) pacientes y de IgM contra la fiebre amarilla en 21 (4,7%) pacientes, siendo la mayoría de Yurimaguas. También se encontró IgM contra EEV en siete pacientes, contra Mayaro en uno y contra Oropuche en cuatro. Leptospirosis fue la segunda etiología del síndrome febril (3,8%); mientras que tifus fue confirmado por IFI en cinco pacientes de Chiclayito. Conclusiones: El estudio de la etiología del síndrome febril ha permitido: conocer la circulación del virus EEV, detectar el ingreso del DEN-3 al país y conocer el componente de arbovirosis en el síndrome febril de la costa norte y la selva en ausencia de actividad epidémica.
Palabras clave: Vigilancia sindrómica; Síndrome febril; Dengue; Fiebre amarilla; Leptospirosis; Arbovirus;
Tifus; Perú (fuente: DeCS BIREME).
ABSTRACT
Objectives: To know the etiologic profile in patients with febrile syndrome reported as negative for Bartonella infection or with a negative result in thick smears for malaria in two pilot areas (Northern Coast and Eastern Jungle in Peru). Materials and methods: A longitudinal and descriptive study was performed between May 2000 and July 2001 in four health facilities: Chiclayito and Salitral in Piura, Yurimaguas Hospital, and San Juan Health Center in Loreto. Febrile patients between 5 and 65 years old were included with negative smears for Bartonella or negative thick smears for malaria. The following tests were performed in the samples obtained: indirect immunofluorescence for typhus (only in Piura), ELISA IgM for leptospirosis and ELISA IgM-IgG for dengue fever, yellow fever, Mayaro, Oropuche and Venezuelan equine encephalitis (VEE). Results: Isolation of dengue fever virus was achieved in 27 (6,3%) patients, VEE virus was found in five patients, and group C virus was found in one patient. Dengue fever 2 and 3 viruses were identified in Chiclayito. VEE and group C virus were isolated in San Juan patients. Anti-dengue fever IgM was found in 43 (9,6%) patients, and yellow fever IgM was found in 21 (4,7%) patients, most of them from Yurimaguas. Also, VEE IgM was found in seven patients, Mayaro virus IgM was found in one and Oropuche virus IgM was found in four. Leptospirosis was the second most frequent cause of febrile syndrome (3,8%); while typhus was confirmed using indirect immunofluorescence in five Chiclayito patients. Conclusions: Studying the etiology of febrile syndrome allowed us to detect circulation of EEV virus, the presence of dengue fever 3 virus in Peru and also the prevalence of arboviral infections as a cause of febrile syndrome in the Peruvian Northern Coast and Eastern Jungle in the absence of epidemic activity.
Key words: Syndromic surveillance; Febril syndrome; Dengue; Yellow Fever; Leptospirosis; Arbovirus; Tifus; Peru (source: DeCS BIREME).
INTRODUCCIÓN
En los últimos años se ha observado en las Américas virosis antes desconocidas y enfermedades infecciosas que ya habían sido controladas en décadas anteriores y que han puesto de manifiesto la fragilidad o debilidad de los controles sanitarios o del sistema de vigilancia en salud pública 1 . En la mayoría de los casos, la evolución natural de estas enfermedades infecciosas se caracteriza por un cuadro febril asociado con sintomatología inespecífica. En el diagnóstico diferencial de estas enfermedades febriles se encuentran algunas enfermedades de prioridad sanitaria para el país como la malaria y el dengue, pero también existen otras infecciones como leptospirosis, tifus y otras arbovirosis, cuyo conocimiento todavía es limitado y no se conoce su magnitud en la población 2-4 .
El dengue es en la actualidad la arbovirosis humana de mayor importancia en la salud pública en el mundo, constituyendo la principal causa de hospitalización y muerte entre los niños del sudeste de Asia 5 En nuestro país, el dengue entró a inicios de la década de 1990, por la cuenca amazónica, la cual se ha convertido en una zona altamente endémica (Loreto, San Martín, Ucayali y Madre de Dios)3 . En el año 2000 se notificaron alrededor de 5550 casos de dengue clásico procedentes de departamentos fronterizos con el Ecuador y el año 2001 se registró el mayor número de casos de dengue clásico en el Perú (23 304 casos), con importantes brotes en los departamentos de la costa norte (Piura, La Libertad, Tumbes, Cajamarca y Lambayeque). En este año se registraron también los primeros casos de dengue hemorrágico, notificándose 250 casos y tres defunciones (Piura y Tumbes con 99,2% de casos)6 . Además, se observó la circulación en el país de los cuatro serotipos del dengue: DEN-1, DEN-2 (variedad americana y asiática), DEN-3 y DEN-4 7 .
La fiebre amarilla es también una arbovirosis, la cuales conocida en el país desde la época colonial, habiéndose iniciado en las zonas urbanas para luego extenderse a las zonas de la selva. La epidemia más grande notificada, en los últimos 20 años, ocurrió en el año 1995 8 . En esta enfermedad entre 30 y 40% de los casos evolucionan como un cuadro icterohemorrágico, mientras que el resto de los casos son difíciles de diferenciar de otras enfermedades febriles. El pronóstico del paciente mejora considerablemente cuando se inicia el tratamiento precoz basado en el diagnóstico de la fase aguda, cuando sólo hay fiebre y síntomas generales 9 .
La leptospirosis es una enfermedad ampliamente distribuida en el país, desde 1997 se observa un incremento de casos procedentes la mayoría de los departamentos de Lambayeque, Cusco, Lima, Junín y Piura. Los datos provienen de estudios de seroprevalencia en áreas escogidas por los investigadores o también como resultados de laboratorio que se efectúan al llegar las muestras con síndromes febriles sin diagnóstico
etiológico 10,11 .
Las enfermedades producidas por rickettsias y su distribución en el país actualmente son tema de investigación. Es así que, se han encontrado individuos febriles con anticuerpos para Rickettsias procedentes de zonas no reconocidas anteriormente como es el caso de Piura y Ancash, con lo que se esta dejando de lado el concepto de ser una enfermedad restringida sólo a Cusco 11 . Además queda abierta la posibilidad de la existencia de más de una especie de Rickettsia circulando en el país. Así, en 1999, se identificó la circulación del tifus en los distritos de Lagunas, Unión y Morropón del departamento de Piura, con características epidemiológicas que podrían corresponder al tipo murino 12 .
En la última década han sido identificados en el Perú otros arbovirus, además del virus del dengue y de la fiebre amarilla, como agentes etiológicos de enfermedades febriles con sintomatología supuestamente característica sobre todo en la Amazonía; estos son el virus de la encefalitis equina venezolana (EEV), el virus Oropuche (ORO) y el virus Mayaro 13-15 .
Los primeros casos humanos de EEV en el Perú fueron notificados en 1973 en la costa norte del Pacífico (Lambayeque, La Libertad y Piura)15 . Posteriormente, Watts et al. en 1997 16 informaron un brote en pacientes febriles ocurrido en junio de 1994 en la región amazónica de Iquitos, cerca del río Napo, en la frontera con Ecuador. En esa ocasión se estudiaron a 34 soldados a partir de un brote de pacientes febriles. Los resultados del análisis serológico mostraron que todos los pacientes eran negativos a dengue, pero dos de los 26 afebriles presentaban anticuerpos IgM contra EEV y cuatro tenían anticuerpos IgG contra EEV; el subtipo identificado fue EEV ID 17 .
La fiebre de Mayaro es una enfermedad con un cuadro febril semejante al dengue, producido por un Togavirus el cual ya ha sido aislado en nuestro país 14 . Entre abril de 1995 y abril de 1998 se han diagnosticado 27 casos de fiebre de Mayaro, encontrándose distribuidos en las ciudades de Iquitos, Yurimaguas, Tocache, Pucallpa, Huánuco, Quillabamba y Tumbes.
El virus Oropuche (ORO) fue aislado en el Perú por primera vez en 1992 de pacientes febriles de Iquitos. En 1994 este virus causó una epidemia en el sureste de la región amazónica y la infección fue documentada en tropas militares al norte de la región amazónica 16 . En Santa Clara, Loreto se encontró en un estudio seroepidemiológico a 1227 pacientes que 33,7% tenía anticuerpos contra el virus ORO 18 . Además, el vector urbano del virus ORO en Brasil, el Culicoides paraensis, fue encontrado como el mosquito más común en Iquitos.
En 1998, el Instituto Nacional de Salud realizó un estudio retrospectivo con las muestras de suero de pacientes sospechosos de dengue o fiebre amarilla utilizando la técnica de ELISA y el aislamiento viral, así se halló el virus EEV en muestras procedentes de Loreto, Tumbes y Pucallpa; virus Mayaro en Cusco y virus ORO en Loreto 19 .
El problema de las enfermedades emergentes y reemergentes es complejo; sus causas están relacionadas tanto con actividades humanas que modifican el medio ambiente debido a la ampliación de la frontera agrícola, en especial por el crecimiento demográfico, como a los fenómenos climáticos y la variación en la distribución de los vectores 5 . Así mismo, las zonas receptoras de migrantes son especialmente sensibles a la introducción de nuevos agentes.
En los últimos años en nuestro país, se ha observado un gran número de pacientes febriles que acuden a los establecimientos de salud que luego de descartar las enfermedades infecciosas comunes tanto bacterianas, virales u otras, se desconoce la etiología de la fiebre. Además, existen nuevos agentes escasamente conocidos que se están diseminando (Oropuche, Mayaro, encefalitis equina venezolana), los cuales debemos incorporar en nuestra vigilancia epidemiológica, debido a que son enfermedades que amenazan en forma latente a la población.
En ese contexto, se planteó el estudio de los pacientes con síndrome febril gota gruesa negativa para conocer los agentes etiológicos más importantes en zonas piloto elegidas de la costa norte y selva oriental del Perú.
MATERIALES Y MÉTODOS
ÁMBITO GEOGRÁFICO
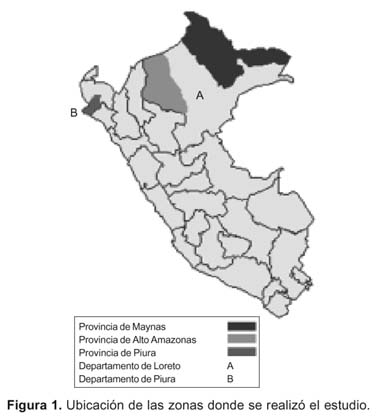
Este estudio longitudinal descriptivo fue realizado en el ámbito geográfico de cuatro establecimientos de salud de la costa norte y la selva oriental del Perú: Centro de Salud de Chiclayito y Salitral en la provincia de Piura, el Hospital de Yurimaguas en la provincia de Alto Amazonas, y el Centro de Salud San Juan en la provincia de Maynas (Loreto) (Figura 1).
Las zonas de estudio y establecimientos de salud fueron seleccionados debido al porcentaje elevado de población atendida por los servicios de salud procedente de zonas urbano marginales y rurales con un movimiento migratorio, el alto riesgo de transmisión de enfermedades febriles poco estudiadas y de importancia en salud pública, y la adecuada organización del establecimiento de salud para la atención del paciente y con acceso a laboratorio tanto en el ámbito local como referencial.
POBLACIÓN DE ESTUDIO
La población de estudio estuvo conformada por pacientes que cumplieron los siguientes criterios: febriles entre 5 y 65 años de edad, con más de dos meses de residencia en la zona de estudio que acudieron a los cuatro establecimientos de salud mencionados entre mayo de 2000 y julio de 2001, la temperatura axilar mayor o igual a 38 ºC, con menos de siete días de evolución y gota gruesa negativa a malaria.
La captación de los sujetos del estudio fue realizada a demanda durante los días lunes, miércoles y viernes, según el horario de atención de cada establecimiento durante el periodo mencionado.
RECOLECCIÓN DE DATOS
El fluxograma de evaluación de los pacientes es mostrado en la figura 2. A todos los febriles que llegaron al establecimiento de salud, se les realizó el examen de gota gruesa para el descarte de malaria y el frotis para el descarte de Bartonelosis (sólo en Piura). Los que resultaron negativos para malaria y Bartonelosis fueron seleccionados para el estudio, previa firma del consentimiento informado.

Se procedió a la primera evaluación clínica por el médico investigador y al llenado de la ficha clínico epidemiológica, registrando datos relacionados con variables sociodemográficas (edad, sexo, procedencia, ocupación, permanencia en los últimos 60 días, viajes en los últimos 30 días), clínicas (signos y síntomas descritos en la evaluación), diagnóstico clínico probable y antecedentes de vacunación (vacuna de hepatitis B, fiebre amarilla). Luego se procedió a la recolección de la muestra de sangre venosa (7-10 mL) a través de un tubo al vacío estéril, cumpliendo con las medidas de asepsia establecidas internacionalmente. Se procedió a separar el suero, una parte proporcional de éste se conservó a 4 °C y otra a –70 °C, ya sea en una congeladora o en un balón de nitrógeno.
Después de 14 a 28 días de haberse tomado la primera muestra se realizó una segunda evaluación clínica, para lo cual, el paciente recibió la visita domiciliaria del médico investigador y un trabajador del establecimiento de salud. Luego de esta evaluación clínica se procedió a completar la información en la ficha clínico epidemiológica y a tomar la segunda muestra de sangre venosa siguiendo el mismo procedimiento para la primera toma.
PROCESAMIENTO Y TÉCNICAS DE LABORATORIO
Las segundas muestras de suero (obtenidas entre los 14 y 28 días de la primera) fueron procesadas en primera intención, siendo el procesamiento de las primeras muestras de suero, dependientes de los resultados de éstas, tal como figura en la tabla 1.
Para el diagnóstico de tifus (sólo en Piura), se realizó la inmunofluorescencia indirecta (IFI), la detección de IgM mediante ELISA para el diagnóstico de leptospirosis y la detección de IgM e IgG para el diagnóstico de dengue, fiebre amarilla, Mayaro, Oropuche y encefalitis equina venezolana. Todas estas pruebas fueron realizadas en los laboratorios de referencia regional de Loreto y Piura.
En el Instituto Nacional de Salud se realizó el control de calidad de los diagnósticos serológicos y la titulación de las muestras serológicas. Además, se realizó en el NMRCD-Lima el aislamiento en cultivo celular de arbovirus, utilizando líneas celulares C6/36 y VERO. En éstos, se observó el efecto citopático (ECP) a partir del quinto día, luego se procedió a detectar la presencia del virus y a la tipificación del antígeno viral aislado mediante anticuerpos monoclonales a través de la inmunofluoresecencia indirecta (IFI).
ANÁLISIS DE LOS DATOS
La información de los sujetos incluidos en el estudio fue precodificada y organizada en una base de datos en el software PHILIS y Excell (en dos digitaciones independientes); luego se exportaron a la base de datos del software SPSS 8,0. Se realizó el análisis descriptivo obteniéndose tablas de frecuencias univariadas, bivariadas y cálculo de medias para las variables categóricas. Las indicaciones de asociación fueron consideradas hasta un nivel de 95 % de con-fianza usando como pruebas estadísticas el test t de student y chi-cuadrado.
RESULTADOS
CARACTERÍSTICAS SOCIO-DEMOGRÁFICAS
De acuerdo con los criterios definidos en el presente estudio fue posible identificar 506 pacientes febriles entre la población que demandaba atención en los establecimientos de salud del ámbito geográfico del estudio. La distribución fue heterogénea en estos establecimientos: C.S. Chiclayito con 33,2% de los casos, C.S. Salitral con 12,9%, C.S San Juan con 24,1% y, el Hospital de Yurimaguas, con 29,8% de la muestra estudiada.
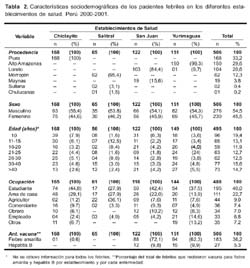
La tabla 2 contiene los resultados obtenidos con relación a las características sociodemográficas de los pacientes febriles identificados en los cuatro establecimientos de salud. Se observa una distribución homogénea de la población de estudio, procedentes de las dos regiones - costa y selva - , sin diferencia significativa (p<0,05); mientras que, al analizarse por provincias observamos un mayor porcentaje de pacientes procedentes de las provincias de Piura (33,2%) y de Alto Amazonas (29,6%) y un porcentaje menor procedentes de Sullana (0,2%).
La distribución de los pacientes febriles de acuerdo con el sexo, que acudieron a los diferentes establecimientos de salud fue casi similar; sólo se observa un ligero aumento del sexo masculino, sin diferencia significativa (p>0,05). En lo que se refiere a la edad de los pacientes febriles, se verifica una mayor frecuencia (19,4%) en el grupo etario £ 10 años, población más expuesta a los problemas de salud pública, con una proporción mayor en Chiclayito (7,9%) y San Juan (6,3%), así también, se observa un mayor porcentaje en los que conforman la población económicamente activa, representada por los individuos entre 26 y 44 años (28,1%).
Al analizar la ocupación de los pacientes, se observa que, casi la mitad (40%) fueron estudiantes y 22,7% amas de casa. Sin embargo, hay diferencias según lugar; en Salitral observamos que la mayoría eran agricultores (36,1%) y amas de casa (27,9%), en cambio en Yurimaguas se observa una concentración mayor de empleados públicos en relación con los demás pacientes que acudieron a los otros establecimientos
de salud.
Casi la totalidad (94,7%) de los pacientes presentó antecedentes de vacunación contra la hepatitis B, y contra la fiebre amarilla, sólo 36,2% refirieron tener esta vacuna. Este porcentaje último es mayor en San Juan (72,1%) y Yurimaguas (62,3%) y menor en Chiclayito (0,6%).
DIAGNÓSTICO CLÍNICO Y DE LABORATORIO
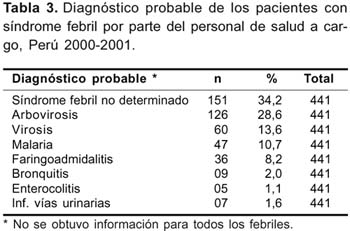
Del total de casos notificados por el personal de salud 34,2% presentaba síndrome febril no determinado. Le siguieron en frecuencia los diagnósticos de virosis, arbovirosis y malaria. Asimismo, observamos aproximadamente 13% de los casos de fiebre con foco identificado: 10,2% con faringoadgmidalitis y bronquitis, y 2,7% con enfermedades urinarias y enterocolitis. Esta clasificación tiene la característica de diagnóstico probable y está basada fundamentalmente en la presunción o sospecha etiológica del personal de salud (Tabla 3).
Se procesaron en los diferentes laboratorios como primeras muestras un total de 506 y como segundas muestras 450, habiéndose perdido 56(12%) muestras, debido a problemas administrativos o rechazo de los pacientes.
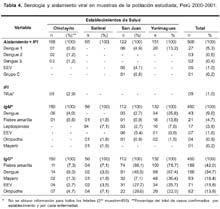
En la tabla 4 observamos el total de casos sin análisis de seroconversión por paciente, de dengue, encefalitis equina venezolana, grupo C, Oropuche, Mayaro, fiebre amarilla, leptospirosis y tifus confirmados con las diferentes técnicas de ELISA de captura IgM, aislamiento viral e IFI, respectivamente. Se observa que el dengue y la fiebre amarilla se presentaron con mayor porcentaje en relación a otras arbovirosis (mediante el aislamineto e IFI), resaltando Yurimaguas con el ma-yor porcentaje de casos de dengue (25,8%), así también, la presencia de los tres serotipos de dengue en Chicayito, provincia de Piura.
Por otro lado, observamos un considerable porcentaje de casos (3,8%) confirmados por leptospirosis (IgM positivos), presentes en tres de las cuatro áreas de estudio (San Juan, Yurimaguas y Salitral). En San Juan se presenta todos los casos de EEV confirmados por aislamiento + IFI, que corresponden a 4,1% de los pacientes que acudieron al establecimiento por fiebre y a 1% del total de la muestra. Además fue este lugar el único que reportó el aislamiento del virus grupo C.
El tifus fue confirmado por IFI en cinco pacientes que representaron 2,9% del total de febriles captados en Chiclayito. Se observó un bajo porcentaje de presencia de anticuerpos IgM contra oropuche (0,9%) y ningún caso IgM positivo de Mayaro.
Al analizarse la serología por IgG, observamos una alta tasa de seropositividad de pacientes, para fiebre amarilla (42%) y dengue (34,7%), especialmente en Yurimaguas y San Juan, lo que denota la endemecidad de esta enfermedad. Lo mismo se observa aunque en menor porcentaje, para los anticuerpos IgG para Mayaro y Oropuche en estas zonas.
Al hacerse un análisis más específico de la confirmación diagnóstica por paciente según seroconversión, reactividad a cada prueba y aislamiento viral, se observó que sólo 16,4% de los pacientes tuvieron confirmación diagnóstica con mayor porcentaje de aquellos atendidos en el Hospital de Yurimaguas (32,9%) (Tabla 5). Las enfermedades más frecuentes fueron el dengue (7,5%), leptospirosis (3,4%) y los casos que presentaron reacción cruzada fiebre amarilla o dengue (2,4%). En San Juan se detectó la presencia de todas las enfermedades estudiadas, con excepción de tifus, resaltando el alto porcentaje de EEV (6,5%).
CARACTERÍSTICAS CLÍNICAS DE LOS PACIENTES
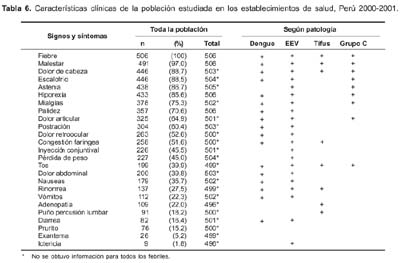
Las manifestaciones clínicas de los pacientes durante la primera evaluación clínica se muestran en la tabla 6. La fiebre y el malestar fueron los signos y síntomas más frecuentes, seguidos de dolor de cabeza, escalofrios, astenia e hiporexia. En menor frecuencia se observa puño percusión lumbar, diarrea, prurito, exantema y apenas 1,8% de los pacientes presentaron ictericia. Esto evidencia que una elevada proporción de pacientes, acudió al establecimiento con manifestaciones inespecíficas de determinadas enfermedades.
Los signos y síntomas asociados a dengue, EEV, tifus y grupo C y tifus. Los signos y síntomas más frecuentes fueron fiebre, dolor de cabeza, dolor articular, pérdida de peso, mialgias, hiporexia, escalofríos y tos.
El dengue y la EEV presentan cuadro clínico similar, este último con algunos síntomas diferenciales como pérdida de peso, inyección conjuntival, astenia, malestar y expectoración, que son inespecíficos.
Los síntomas y signos diferenciales entre las enfermedades de dengue, EEV y leptospirosis fueron: ritmo de galope, ictericia, expectoración y malestar. Asimismo los signos diferenciales del tifus en comparación con las otras enfermedades fue la presencia de dolor cervical y PPL positivo. Se debe destacar que las características clínicas de la infección causada por el virus del grupo C se asemejan a las de la EEV.
DISCUSIÓN
El presente estudio permitió demostrar 16,4% de hallazgo etiológico en pacientes febriles con gota gruesa negativos para malaria, por lo que la no identificación de la etiología en la mayoría de los febriles evaluados, sugiere incluir en el diagnóstico a otras enfermedades como influenza y enfermedades virales de la infancia 20
El virus del dengue fue diagnosticado con más frecuencia en relación a otras etiologías, y se distribuyeron en Chiclayito, San Juan y Yurimaguas. Estos resultados sugieren la reemergencia de esta enfermedad, dado que es considerada como uno de los problemas más graves de la salud pública del país.
En Yurimaguas, si consideramos a los pacientes con serología positiva para dengue y fiebre amarilla, como casos de dengue, prácticamente uno de cada cuatro pacientes con fiebre es diagnosticado con dengue, constituyéndose así, en la principal causa de fiebre entre los pacientes que acuden al establecimiento y en los cuales se ha descartado malaria previamente mediante gota gruesa. Sólo un serotipo fue identificado en este lugar.
En Chiclayito durante el periodo del estudio se notificaron los primeros casos de dengue, encontrando tres de los cuatro serotipos del dengue evidenciados ya como circulantes en Piura. Estos primeros casos demostrarían que la búsqueda de este síndrome febril tendría una alta sensibilidad, especialmente para esta enfermedad de propagación rápida, lo cual sugeriría rediseñar las estrategias de vigilancia con mayor énfasis en el control vectorial y los factores asociados con la enfermedad.
En el Perú durante el periodo entre 1985 y 1995 y en el año 1998, se informó el mayor número de casos de fiebre amarilla (1431 y 165, respectivamente), sin embargo, en el año 2000 el Perú fue el país de América Latina con el más bajo número de casos notificados.
En este estudio observamos 12 casos con serología positiva para dengue y fiebre amarilla, casos de reacción cruzada, a pesar de haberse excluido los casos que tenían antecedentes de vacuna para fiebre amarilla no se tiene la certeza del diagnóstico por lo que es necesario realizar otras pruebas diagnósticas para este tipo de casos.
Desde 1970 se viene estudiando las posibles causas de las epidemias y epizootias de EEV en la costa y en la región amazónica (Iquitos y Pucallpa) del Perú. En 1975, Scherer aisló el virus de la EEV a partir de un hámster usado en la vigilancia centinela, en Yurimaguas y Amazonas; encontrando anticuerpos que demostraron la existencia de una infección reciente sin epidemias o epizootias equinas. En este estudio se diagnosticó 1,8% del total de febriles con EEV que corresponde a nueve casos: ocho a San Juan y uno a Yurimaguas, ambos del departamento de Loreto. La EEV sería una patología importante en San Juan y Yurimaguas.
Finalmente se notifica la presencia de virus de Grupo C, que es un nuevo grupo de arbovirus que esta circulando en el Perú, produciendo síndrome febril indiferenciado en San Juan.
AGRADECIMIENTOS
Un reconocimiento a cada uno de los investigadores de las distintas instituciones participantes que hicieron posible realizar este estudio..
Este estudio contó con el apoyo técnico y financiero del Instituto Nacional de Salud, Oficina General de Epidemiología, Centro de Investigación de Enfermedades Tropicales de la Marina de Estados Unidos (NMRCD-Perú) y del Proyecto VIGIA «Enfrentando la Amenaza de las Enfermedades Infecciosas Emergentes y Reemergentes, MINSA-USAID».
Las opiniones y afirmaciones contenidas aquí, no deben interpretarse como posición oficial o que reflejen la opinión del Departamento de la Marina o del Servicio Naval de los Estados Unidos. Este trabajo ha sido financiado por la Marina de los Estados Unidos, Unidad de Trabajo (Work Unit) Nº 847705.82000.B0016; el estudio fue aprobado por el Comité de Ética del NMRCD (Protocolo # NMRCD.2000.0006), en cumplimiento con todos los reglamentos federales que rigen la protección de participantes humanos.
Algunos de los autores de este estudio son personal que trabaja para el Ministerio de Defensa de los Estados Unidos y este trabajo ha sido preparado como parte de sus funciones oficiales. Los reglamentos del Código de los Estados Unidos establecen que no se puede establecer derechos de autor en trabajos del Gobierno de los Estados Unidos. Se define como trabajo del Gobierno de los Estados Unidos a cualquier trabajo preparado por un miembro o empleado del servicio militar o del gobierno, como parte de sus funciones oficiales.
REFERENCIAS BIBLIOGRÁFICAS
1. Schatzmayr HG. Viroses emergentes e remergentes. Cad Saude Publica 2001; 7(Suppl): 209-13. [ Links ]
2. Celis J, Montenegro R, Castillo A, Che E, Muñoz A. Evaluación de la malaria en la región Loreto. An Fac Med 2003; 64(4): 261-66. [ Links ]
3. Gutiérrez V, García P. Confirmación de dengue en el Perú. Período 1990 – octubre 1997. Bol Inst Nac Salud(Perú) 1997; 3(5): 7-8. [ Links ]
4. Leelarasamee A, Chupaprawan C, Chechittikul M, Udompanthurat S. Etiologies of acute indifferentiated febrile illness in Thailand. J Med Assoc Thai 2004; 87(5): 464-72. [ Links ]
5. Guzmán MG, Kourí G, Bravo J. La emergencia de la fiebre hemorrágica del dengue en las Américas. Reemergencia del dengue. Rev Cubana Med Trop 1999; 51(1): 5-13. [ Links ]
6. Mostorino R, Rosas A, Gutiérrez V, Anaya E, Cobos M, García M. Manifestaciones clínicas y distribución geográfica de los serotipos del dengue en el Perú – año 2001. Rev Peru Med Exp Salud Publica 2002; 19(4): 171-80. [ Links ]
7. Montoya Y, Holechek S, Cáceres O, Palacios A, Burans J, Guevara C, et al. Circulation of dengue viruses in North-Western Peru, 2000-2001. Dengue Bull WHO 2002; 27: 52-62. [ Links ]
8. Oficina General de Epidemiología. Brote de fiebre amarilla. Boletín Epidemiológico de la SE 52 - 1995. Lima: OGE/MINSA; 1985. [ Links ]
9. Monath TP. Flavivirus. En: Mandell GL, Bennet JE, Dolin. Principles and practice of infectious diseases. 4 th ed. Buenos Aires: Panamericana AS; 1997. p. 1643-66. [ Links ]
10. Céspedes M, Fernández R, Rimarachín R, Taipe H, Cenepo J, Mori M, et al. Leptospirosis: Una enferme-dad zoonótica hiperendémica en la provincia de Coronel Portillo. Ucayali, Perú. Rev Peru Med Exp Salud Publica 2004; 21(2): 62-70. [ Links ]
11. Instituto Nacional de Salud, Oficina General de Epidemiología, Dirección Regional de Salud de Ayacucho, Dirección Regional de Salud de Cusco, Dirección Regional de Salud de Huánuco, Dirección Regional de Salud de Junín, Proyecto Vigía (MINSA/ USAID). Perfil etiológico del síndrome febril icterohemorrágico agudo y síndrome febril ictérico agudo en los valles del Apurímac, Quillabamba, Chanchamayo y Alto Huallaga, Perú, 1999-2000. Rev Peru Med Exp Salud Publica 2003; 20(3): 132-137. [ Links ]
12. Oficina General de Epidemiología. Tifus exantemático. Reporte Epidemiológico Semanal. Lima: OGE/MINSA; 2001. [ Links ]
13. Colán E. Fiebre Oropuche en la Amazonía peruana. Bol Soc Peru Epidemiol Infect Trop 1995; 4(1): 17-18. [ Links ]
14. Tesh R, Watts D, Russell K, Damodaran C, Calampa C, Cabezas C, et al. Mayaro virus disease: an emergin mosquito-borne zoonosis in tropical South America. Clin Infect Dis 1999; 28(1): 67-73. [ Links ]
15. Scherer, WF, Madalengoitia J, Flores W, Acosta M. Ecological studies of Venezuelan encephalitis virus in Peru during 1970-1971. Am J Epidemiol 1975; 101(4): 347-55. [ Links ]
16. Watts DM, Lavera V, Callahan J, Rossi C, Oberste MS, Roehrig JT, et al. Venezuelan equine encephalitis and Oropouche virus infections among Peruvian army troops in the Amazon region of Peru. Am J Trop Med Hyg 1997; 56(6): 661-67. [ Links ]
17. Watts DM, Callahan J, Rossi C, Oberste MS, Roehrig JT, Wooster MT, et al. Venezuelan equine encephalitis febrile cases among humans in the Peruvian Amazon River region. Am J Trop Med Hyg 1998; 58(1): 35-40. [ Links ]
18. Baisley K, Watts DM, Munstermann LE, Wilson M. Epidemiology of endemic Oropouche virus transmission in upper Amazonian Peru. Am J Trop Med Hyg 1998; 59(5): 710-16. [ Links ]
19. Instituto Nacional de Salud. Reporte técnico por semanas epidemiologicas. Lima: INS; 1999. [ Links ]
20. Torres Y, Mayca P, Llanos-Zavalaga F, Velasquez H, Capristano S. Virus influenza y el diagnóstico diferencial de sintomáticos febriles en la costa norte del Perú (mayo 2001). Rev Peru Med Exp Salud Publica 2004; 21(1): 12-17. [ Links ]
Correspondencia: Instituto Nacional de Salud, Lima, Perú.
Dirección: Cápac Yupanqui 1400; Lima 11.
Teléfono: (511) 471-9920 Fax: (511) 471-0179.
Correo electrónico: revmedex@ins.gob.pe