Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.23 n.3 Lima jul.-set. 2006
ARTÍCULO DE REVISIÓN
Terapia antibiótica para el manejo de la bartonelosis o enfermedad de Carrión en el Perú*
Augusto Tarazona F1,2; Ciro Maguiña V3,4; Douglas López de Guimaraes5,6; Manuel Montoya L7; Paul Pachas C8
1Estrategia Sanitaria Nacional de Prevención y Control de Enfermedades Metaxénicas y otras Transmitidas por Vectores, Ministerio de Salud. Lima, Perú.
2Hospital de Caraz, Ministerio de Salud. Ancash, Perú.
3Hospital Nacional Cayetano Heredia, Ministerio de Salud. Lima, Perú.
4Instituto de Medicina Tropical Alexander von Humbolt, Universidad Peruana Cayetano Heredia. Lima, Perú.
5Hospital Víctor Ramos Guardia, Ministerio de Salud. Ancash, Perú.
6Facultad de Medicina, Universidad Santiago Antúnez de Mayolo. Ancash, Perú.
7Hospital Regional del Cusco, Ministerio de Salud. Cusco, Perú.
8Dirección General de Epidemiología, Ministerio de Salud. Lima, Perú.
* Este documento es un resumen de la Norma Técnica N.º 048-MINSA/DGSP-V.01 Atención de la Bartonelosis o enfermedad de Carrión en el Perú aprobada en julio del 2006 con la RM 647-2006/MINSA.
RESUMEN
La enfermedad de Carrión es una infección metaxénica endémica del Perú causada por la Bartonella bacilliformis, el Ministerio de Salud ha elaborado recientemente la norma técnica para que sea aplicada en todo establecimiento de salud para contribuir a la atención integral de la Bartonelosis o enfermedad de Carrión mediante la estandarización del diagnóstico, manejo clínico y esquemas terapéuticos, de acuerdo con las actuales evidencias científicas disponibles, incorporando la experiencia médica nacional y respondiendo a las necesidades de los pacientes en los diversos niveles de atención, con eficacia y a costo beneficio razonable. El documento que se presenta recopila algunas secciones de esta norma nacional con especial atención en el manejo antibiótico, definiendo los medicamentos de primera elección, dosis y tiempo de administración según tipo de paciente y forma clínica de la Bartonelosis.
Palabras clave: Enfermedad de Carrión; / terapia; Guía; Perú (fuente: DeCS BIREME).
ABSTRACT
Carrion disease is an arthropod-borne disease endemic in Peru. It is caused by Bartonella bacilliformis. The Ministry of Health has recently issued a technical guideline for use in all health installations for the care of patients with Bartonellosis or Carrion disease, through standardization of the diagnosis, clinical management and therapeutic schemes, in accordance to current available scientific evidence and incorporating the national medical experience. This responds to the needs of the patients and it is efficacious and cost-beneficial. The document gathers sections of the national guideline, with special attention being provided to antibiotic management, defining first choice medications, dose and length of administration, based on the type of patient and the clinical form of Bartonellosis.
Key words: Carrion disease; / teraphy; Guideline; Peru (source: DeCS BIREME).
INTRODUCCIÓN
La Bartonelosis o enfermedad de Carrión es una enfermedad asociada con la historia de la medicina peruana, con un elevado impacto económico y con una distribución geo poblacional en crecimiento, que requiere el esfuerzo nacional para su prevención y control1-3.
El agente etiológico es la Bartonella bacilliformis, una proteobacteria aeróbica gram negativa, polimórfica y flagelada. La transmisión se atribuye a mosquitos flebótominos del género lutzomyia, especialmente a las especies verrucarum y peruensis, conocidas popularmente como titira o manta blanca4,5.
La fisiopatología de la enfermedad responde a las características particulares de los antígenos de la B. Bacilliformis, su hematofilia y a la respuesta inmunitaria del paciente, evolucionando en el caso agudo a trastornos de la función cardiaca, de la vasculatura periférica, del intercambio de oxígeno pulmonar y a infecciones concurrentes6- 15.
FORMAS CLÍNICAS de LA BARTONELOSIS O ENFERMEDAD DE CARRIÓN
La Bartonelosis en su evolución presenta tres formas clínicas: aguda anemizante, crónica verrucosa y de bacteriemia asintomática. Puede presentarse de manera secuencial, precediendo la forma aguda a la verrucosa; sin embargo, es frecuente encontrar cuadros verrucosos sin dicho antecedente. La asintomática se encuentra indistintamente antes o después de presentar las formas clínicas sintomáticas16-18.
FORMA AGUDA ANEMIZANTE
Esta forma clínica denominada fiebre de la Oroya, es de presentación más grave; puede tener una letalidad de 90% cuando no se realiza un diagnóstico y tratamiento en forma precoz o éste es inadecuado. Luego de un período de incubación entre 7 a 210 días, el paciente presenta inicialmente manifestaciones generales como hiporexia, malestar, decaimiento y progresivamente se agrega dolor osteomuscular y artralgias. Cuando la fiebre se instala es moderada e intermitente, salvo que debute conjuntamente con una complicación donde la fiebre es alta. Asimismo, presenta cefalea de regular intensidad, nauseas, vómitos, distensión y dolor abdominal, palidez de progresión rápida en relación a la instalación de anemia aguda; se acompaña de vértigo, disnea, ictericia y posteriormente puede presentar postración y trastornos del sensorio19-31.
La presencia de algunos factores como el inicio tardío de la terapia antimicrobiana, extremos de la vida, gestación, desnutrición, enfermedades subyacentes como anemia crónica preexistente, parasitosis, diabetes, alcoholismo, entre otros, presentan mayor riesgo de evolucionar a formas graves y complicadas31-33.
La evolución hacia formas complicadas puede ser progresiva, insidiosa, o en algunos casos abrupta, en pocas horas, incluso después de haber instaurado el tratamiento, desarrollando cuadros clínicos que se corresponden con un síndrome séptico hasta llegar a falla orgánica múltiple, llevando al paciente a una disonancia inmunológica, shock y fallecimiento34-38.
Entre las manifestaciones clínicas de la Bartonelosis grave complicada se pueden observar anemia grave25,37, trastornos neurológicos como convulsiones, agitación psicomotriz, deterioro del sensorio hasta llegar al coma39; asimismo, hay edema agudo de pulmón, pericarditis efusiva que en algunos casos puede llevar al taponamiento cardiaco, insuficiencia cardiaca38, anasarca31,40, insuficiencia renal aguda, hemorragia digestiva alta, púrpura, distensión y dolor abdominal, especialmente en niños41-43. Los exámenes de laboratorio demuestran una respuesta inflamatoria persistente y evidencian daño y disfunción de órganos y sistemas. De igual forma se asocian infecciones que suelen agravar el cuadro clínico, siendo las más frecuentes la fiebre tifoidea y otras salmonelosis, tifus, leptospirosis, hepatitis viral, shiguellosis, sífilis secundaria, tuberculosis, histoplasmosis, neumonías, infecciones de vías urinarias, toxoplasmosis, pneumocistosis, entre otros17,20,40-49.
La anasarca, coma, púrpura e hipotermia, son factores asociados con la mortalidad, por lo que pacientes con esta signología son de extremo cuidado41,42,50.
FORMA CRÓNICA VERRUCOSA
La forma crónica verrucosa de la Bartonelosis, denominada también verruga peruana, suele presentarse luego de uno a tres meses posteriores a la presentación de la forma aguda, aunque son numerosos los casos que no reportan este antecedente, o en su defecto han sido oligosintomáticos. Pueden adoptar las clásicamente conocidas formas miliar, nodular y mular51,56.
En algunos pacientes se encuentran signos y síntomas asociados, tales como sangrado de las verrugas, dolores articulares, infección dérmica sobreagregada, fiebre leve, mialgia, prurito, palidez, linfoadenomegalia, entre otros. Sin embargo, muchas veces no se registra molestias por ser oligosintomáticos y de poca intensidad que el mismo paciente no les da la debida importancia57-64.
Sin tratamiento puede remitir entre dos a seis meses, pero el riesgo de convertirse en reservorio asintomático es elevado, por lo que en ningún caso se dejará de administrar el tratamiento correspondiente65,66.
BACTERIEMIA ASINTOMÁTICA
Esta forma de presentación de la Bartonelosis, se caracteriza por la ausencia de signos y síntomas. Se ha logrado detectar mediante exámenes auxiliares durante las actividades de vigilancia, seguimiento, e investigaciones de prevalencia. Se puede encontrar en casos en los cuales no existe antecedente de enfermedad, en pacientes que se recuperaron del cuadro agudo anemizante o crónico eruptivo, así hayan recibido tratamiento con los esquemas actuales. Se considera que pueden servir como reservorios de la infección en las áreas endémicas19,20,43,67.
DEFINICIONES OPERATIVAS Y CRITERIOS DIAGNÓSTICOS
Febril. Persona con sensación de alza térmica o la presencia de uno o más episodios febriles dentro de los últimos 14 días, sin la evidencia de un foco infeccioso al examen clínico, hallándosele una temperatura corporal por encima de lo normal: Tº oral > de 37,5 ºC, Tº axilar > de 37,2 ºC, Tº rectal > 38 ºC.
Anemia aguda. Es aquella que se instala en forma rápidamente progresiva durante la última semana de enfermedad. Los grados de anemia se consideran de la siguiente manera:
Anemia leve: Hemoglobina de 9,0 (Hto: 28 %) hasta el límite inferior normal, según edad y sexo.
Anemia moderada: Hemoglobina de 7,1 a 9,0 mg/ dL (Hto: 21 – 28 %).
Anemia grave: Hemoglobina igual o menor de 7 mg/dL (Hto: 21%).
Colateral. Es toda persona expuesta a contraer la enfermedad por compartir los riesgos ambientales de la vivienda con una persona enferma de Bartonelosis en cualquiera de sus formas. Su identificación y evaluación es importante con fines de alcanzar eficiencia en la captación y diagnóstico de casos.
Bartonelosis aguda. (Tabla 1).
Bartonelosis aguda grave. Caso clínico (probable) o caso confirmado de Bartonelosis aguda, que presenta desde la primera consulta o en su evolución algún signo, síntoma o manifestación clínica asociados con disfunción de órganos o trastornos de la perfusión y que requieren intervención terapéutica para restablecer el equilibrio homeostático.
Bartonelosis crónica verrucosa. (Tabla 1).
Bartonelosis bacteriémica asintomática. Es toda persona sin síntomas, residente o procedente de zonas endémicas o de nuevas áreas de transmisión de Bartonelosis, o colateral a un caso clínico o confirmado, o que haya tenido Bartonelosis aguda o verrucosa con anterioridad; a quien se le encuentra resultados de laboratorio frotis o cultivo o PCR positivos.
A todo caso clínico (probable), para su confirmación diagnóstica se le tomará una muestra de sangre para frotis y gota gruesa en el primer contacto con los servicios de salud. Las siguientes muestras se realizarán con fines de seguimiento, cuando menos a las 24 h, 72 h, y al 5.º día. De igual forma, con fines de confirmación diagnóstica, seguimiento y detección de asintomáticos se realizarán hemocultivo y serología68,69.
DIAGNÓSTICO DIFERENCIAL Todo paciente febril deberá ser evaluado exhaustivamente a fin de diferenciar otras enfermedades que cursan con cuadros clínicos similares.
Los casos de formas agudas se diferenciarán de otras infecciones prevalentes en cada lugar, tales como malaria por Plasmodium vivax o Plasmodium falciparum, dengue hemorrágico, fiebre amarilla, tifus, leptospirosis o hepatitis viral70-72. De igual forma, considerar el diagnóstico diferencial de infecciones comunes como salmonellosis, brucelosis, fiebre tifoidea, meningitis, sepsis por otras bacterias comunes, neumonía bacteriana, TBC multisistémica, e infección VIH/SIDA. Entre las enfermedades no infecciosas con las que hay que diferenciar se encuentra la anemia aplásica, leucemias especialmente linfocítica linfoblástica, púrpura trombocitopénica idiopática, entre otros18,19,47.
En la forma verrucosa se diferenciarán del granuloma piógeno, angiomatosis bacilar, hemangioma epitelioide, carcinoma de piel, fibrosarcoma, sarcoma de Kaposi, linfomas cutáneos, lipomas, gangliones, varicela, molusco contagioso, psoriasis puntata, lepra nodular, entre otros56-58.
EVALUACIÓN DEL RIESGO
Es necesario evaluar a todo los pacientes con sospecha de Bartonelosis aguda para determinar su riesgo de desarrollar formas graves de la enfermedad; en primera instancia se reconoce a las gestantes73-75, los menores de una año22,31,41 o mayores de 50 como grupos de riesgo, luego se debe identificar si presenta alguno o más factores de riesgo, y finalmente la presencia de criterios de alarma para el desarrollo de Bartonelosis aguda grave (Tabla 2).
En todos los casos identificados que presenten algún factor de riesgo o en los que se haya detectado la presencia de criterios de alarma, debe hospitalizarse al paciente.
MANEJO ANTIMICROBIANO DE LA BARTONELOSIS AGUDA NO COMPLICADA
Los objetivos de la intervención terapéutica antimicrobiana son el control y eliminación del parasitismo en los glóbulos rojos y del tejido endotelial; asimismo mejorar el cuadro clínico y evitar las complicaciones33,68,73-76.
El tratamiento antimicrobiano precoz y apropiado es la conducta más importante para evitar la evolución a formas graves complicadas. Una vez identificado un caso clínico (probable) de Bartonelosis aguda, no se debe esperar la confirmación para iniciar el tratamiento indicado. En el uso de las drogas indicadas deberá tomarse en consideración las dosis adecuadas, las precauciones y contraindicaciones de cada una de ellas. Iniciado el tratamiento, de no mediar una contraindicación específica, debe completarse la dosis por el tiempo indicado según cada caso.
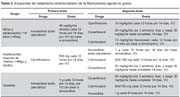
Como tratamiento de primera línea se recomienda amoxicilina con ácido clavulánico en gestantes y niños y adolescentes menores de 14 años que pesan menos de 45 Kg, y ciprofloxacino para adultos y niños con mayor edad o peso (Tabla 3).
En el caso del manejo ambulatorio de las gestantes es necesario tener en cuenta algunas consideraciones adicionales a los criterios de alarma para el desarrollo de formas graves de Bartonelosis, como la presencia de molestias leves a moderadas que no le impidan realizar sus actividades diarias, o la presencia de criterios de alarma obstétricos (vómitos exagerados, edema de miembros inferiores y superiores, sangrado vaginal, pérdida de líquido, dolor o contracciones uterinas, ausencia de movimientos fetales, cefalea intensa, hipertensión arterial)79.
Toda gestante con Bartonelosis es considerada de alto riesgo aún cuando no presente signos de complicaciones o gravedad, por lo que deberá tener evaluación médica continua durante todo el tiempo que dure el tratamiento, si no presenta mejoría en lapso de 48 horas de tratamiento, la gestante deberá ser hospitalizada para reevaluación y tratamiento especializado.
Se debe hospitalizar a todo paciente que presente uno o más de los siguientes criterios:
Presencia de uno o más criterios de alarma para el desarrollo de formas graves.
Presencia de uno o más factores de riesgo para el desarrollo de formas graves.
Presencia de alguna manifestación clínica de Bartonelosis aguda grave.
Todos los menores de un año de edad o mayores de 50 años.
Para observación y diagnóstico diferencial.
Criterios de alta. Se indicará el alta hospitalaria, cuando cumplan los siguientes criterios.
Franca mejoría de la evolución clínica, verificada por el médico tratante.
Resolución o ausencia de los criterios de alarma.
Afebril, por lo menos de 7 a 10 días.
Frotis de sangre periférica con progresiva disminución sostenida en el índice parasitario.
Exámenes auxiliares de laboratorio normales o que tienden a normalizarse:
- Hemoglobina mayor de 9 g/dL o hematocrito mayor a 27.
- Leucocitos en valores normales.
- Recuento de plaquetas mayor de 100,000 x mm³.
- Creatinina y glicemia normales.
- Albúmina sérica mayor de 3 gr/dL.
- PCR o VSG en franco descenso.
- Saturación de oxígeno mayor de 90% con oximetría de pulso respirando aire ambiental.
- Radiografía de tórax normal.
- Certeza del cumplimiento de la continuidad del tratamiento ambulatorio.
A fin de constatar la evolución de la enfermedad en el paciente con tratamiento instaurado, se realizará la evaluación clínica y de laboratorio de seguimiento. La evaluación clínica se realiza al 3.º, 7.º, 14.º, 30.º y 60.º día del inicio del tratamiento. La evaluación por laboratorio con fines de seguimiento a través de un examen de frotis, se realizará en el 3.º y 14.º día de iniciado el tratamiento. En los casos que se considere la necesidad de evaluar con un examen de mayor sensibilidad y especificidad, se procederá a realizar un hemocultivo. Estas evaluaciones pueden ser más frecuentes, si la condición clínica del paciente lo requiere.
Se considera un paciente clínicamente curado de Bartonelosis aguda cuando no se le encuentra signos y síntomas asociados con esta enfermedad, durante el examen clínico a los 60 días de haber iniciado el tratamiento.
MANEJO ANTIMICROBIANO DE LA BARTONELOSIS AGUDA GRAVE
La Bartonelosis aguda puede evolucionar a formas clínicas de gravedad progresiva, esta infección puede inducir una respuesta inflamatoria compensatoria, que posteriormente puede llevar a disfunción orgánica, hipoperfusión, shock y muerte.
Cuando la evolución de un caso agudo es desfavorable, se presentan signos característicos de una sepsis y sepsis grave, lo cual se puede evaluar identificando signos de alarma que expresan la instalación de trastornos de órganos y sistemas, que finalmente llevan a la falla orgánica múltiple.
Esta evolución usualmente se presenta en pacientes con algunos factores de riesgo predisponentes (Tabla 2), especialmente en aquellos no tratados o que inician tardíamente la antibioticoterapia.
A fin de determinar la condición de Bartonelosis aguda grave, se debe contrastar y valorar los factores de riesgo, criterios de alarma, la instalación progresiva y presencia de manifestaciones clínicas de disfunción orgánica, y de factores asociados a mortalidad. Todo ello determinará la conducta terapéutica80-84.
Si durante la primera evaluación de un caso probable o confirmado de Bartonelosis aguda o en el transcurso de las evaluaciones diarias, se identifican criterios de alarma (Tabla 2) o presentan signos, síntomas y manifestaciones clínicas que revelan trastornos de órganos y sistemas, el paciente deberá ser referido a un establecimiento de III o IV nivel de atención, en donde se incluirá los protocolos de manejo específicos, según cada caso clínico.
El manejo clínico desde la captación del paciente implica en primera instancia la identificación de los criterios de alarma (Tabla 2), luego una intervención precoz que permita asegurar la circulación y el intercambio gaseoso, garantizando así el transporte de oxigeno indispensable para la preservación de órganos vitales, la meta es estabilizar las funciones vitales y reducir la carga infecciosa [esto implica abrir un vía IV con catéter grueso, iniciar hidratación efectiva con ClNa, uso de oxígeno con máscara de Venturi, empezar tratamiento antibiótico según esquema recomendado(Tabla 4), tomar muestras para exámenes auxiliares], para luego activar el sistema de referencia o ingreso a UCI según sea el caso.
Ya en los establecimientos de referencia o UCI, se debe proporcionar intervenciones terapéuticas eficaces en forma inmediata y vigorosa, a fin de evitar la mortalidad o secuelas en los pacientes críticos. Para lo cual se debe identificar del tipo y magnitud de las manifestaciones clínicas de la Bartonelosis aguda grave, problemas clínicos asociados y factores de riesgo de mortalidad; para hacer el manejo y seguimiento según la complicación que corresponda.
MANIFESTACIONES CLÍNICAS DE LA BARTONELOSIS AGUDA GRAVE
Los signos y síntomas que caracterizan las complicaciones de la Bartonelosis, pueden ser identificados por el personal de salud durante la primera evaluación al llegar el paciente con estos, o pueden presentarse durante la evolución, aún cuando se haya iniciado el tratamiento antibiótico. Se puede encontrar lo siguiente:
Trastornos hemodinámicos. Hipotensión arterial, piel fría, cianótica, pulso rápido, oliguria, shock.
Trastornos del medio interno. Edema de cara, edema de miembros inferiores, anasarca. Respiración rápida y profunda. Signos asociados con acidosis metabólica y alcalosis respiratoria.
Trastornos cardiovasculares. Signos y síntomas relacionados con insuficiencia cardiaca, pericarditis efusiva, edema agudo pulmonar, taponamiento cardiaco, infarto agudo del miocardio, arritmia cardiaca, shock cardiovascular, miocarditis y anasarca.
Trastornos respiratorios. Polipnea, cianosis periférica. Signos y síntomas relacionados con edema agudo de pulmón, efusión pleural, S.D.R.A. y neumonía intersticial.
Trastornos neurológicos. Se observan cuadros meníngeos y encefálicos. Desorientación, delirio, agitación psicomotriz, somnolencia, sopor y coma. Convulsiones. Signos de hipertensión endocraneana. Hemiparesia, ataxia. En el fondo del ojo se encuentra edema de papila, retinopatía con exudado hemorrágico.
Trastornos hematológicos. Anemia grave o sin respuesta a la transfusión de paquete globular. Síndrome purpúrico. Signos de coagulación intravascular diseminada. Leucocitosis con desviación izquierda y síndrome leucemoide.
Trastornos hepáticos. Ictericia. Hepatoesplenomegalia. Ascitis, coluria, signos de colecistitis aguda, colestasis hepática, necrosis hepatocelular. Hipoalbuminemia.
Trastornos gastrointestinales. Íleo, hemorragia digestiva alta. Dolor abdominal difuso.
Trastornos renales. Insuficiencia renal aguda. Hematuria macroscópica o microcópica. Proteinuria, azoemia, glomerulonefritis.
Respuesta inflamatoria anormal. Proteína C reactiva elevada, leucocitosis > 20000, VSG elevada, hipoalbuminemia.
Complicaciones gineco-obstétricas. Aborto, óbito fetal, anasarca, desprendimiento prematuro de placenta.
Otras manifestaciones. En casos aislados, se han encontrado trombosis venosa profunda, infarto agudo de miocardio, coriorretinitis, circulación colateral abdominal.
PROBLEMAS CLÍNICOS ASOCIADOS
Es frecuente encontrar algunos problemas clínicos asociados que son necesarios identificar a fin de prestar un manejo terapéutico eficaz. La concomitancia de estos problemas agravan el cuadro clínico.
Infecciones asociadas. Prevalentes en las areas endemicas: tifus, leptospirosis malaria y hepatitis viral. Ademas sepsis a germenes intrahospitalarios, candidiasis oral, toxoplasmosis, histoplasmosis, pneumocistocis, TBC sistemica, neumonia bacteriana, infeccion de vias urinarias, herpes, estrongyloidiosis, entre otros.
Reaccion adversa medicamentosa (RAM). Se observa urticaria, hipotension, palidez, cianosis. Tambien nauseas, vomitos, diarreas, ictericia, dolor abdominal, vasculitis, fiebre, cefalea, entre otros. En algunos casos las RAM se asocian a las transfusiones sanguineas.
FACTORES DE RIESGO ASOCIADOS CON MORTALIDAD
Anasarca, purpura, coma, hipotermia, son considerados como signos clinicos que condicionan un pronostico desfavorable; por lo que hay que tomar extremas precauciones cuando estan presentes en el paciente.
TERAPIA REFERENCIAL DE LAS COMPLICACIONES
Estabilizacion hemodinamica. Con el objetivo de lograr pronto una presion venosa central en 8-12 mmHg, el flujo urinario mayor de 0,5 mL/kg/hora y la saturacion arterial de oxigeno ≥ 90%, utilizaran fluidos cristaloides o coloides en forma efectiva. Simultaneamente, valorar la necesidad de transfusion de paquete globular luego de haber iniciado los antimicrobianos. Los vasopresores e inotropicos deberan ser usados si un apropiado reto de fluidos falla en mejorar la presion arterial y la perfusion tisular. Si la hipotension es tan grave que amenaza la vida, se usaran vasopresores aun cuando el reto de fluidos esta en proceso y la hipovolemia aun no se haya corregido.
Trastornos hidroelectroliticos y del equilibrio acido basico. Administrar fluidos solo en requerimientos basales, salvo que se encuentre deshidratado o en peligro de shock. En la presencia de edemas y anasarca, luego de la estabilizacion hemodinamica, considerar la restriccion de liquidos endovenosos. Evitar el uso del potasio, salvo necesidad demostrada; administrar bicarbonato de sodio, solo si el pH es menor a 7,15.
Trastornos cardiovasculares. En la presencia de pericarditis por efusion, administrar, corticoides y ventana pericardica si el caso lo requiere, segun protocolos y por medico especialista. La insuficiencia cardiaca congestiva, miocarditis, infarto de miocardio y otros, deberan ser manejados segun protocolos especificos.
Trastornos respiratorios. En el caso de hipoxia, administrar oxigeno por mascara de Venturi, evitando la sobrecarga. Si hay falla respiratoria, considerar la ventilacion mecanica a volumenes tidales bajos. Posicion semisentado del paciente a 45º, si no hay contraindicaciones. Otras medidas, segun protocolos especificos.
Trastornos neurologicos. Ante la presencia de convulsiones, administrar diazepan de inmediato y epaminizar al paciente. Si presenta signos meningeos, valorar la presencia de meningoencefalitis por otras causas. Ante signos de hipertension endocraneana administrar manitol o furosemida mas corticoides por 48 a 72 horas. Otras medidas, segun protocolos especificos
Trastornos hematologicos. Transfusion de paquete globular en todos los casos que presentan Hb igual o menor a 7 g/dL. En los casos de anemia con Hb 8 a 9 g/dL, se podra transfundir paquete globular en caso presenten parasitemia mayor a 80% o sintomatologia asociada con dicha anemia. Transfusion de plaquetas en los casos que muestren un recuento menor de 20 000 mm3. Si el recuento es mayor, solo en los casos que muestren riesgo evidente de sangrado. Para mejorar la trombocitopenia es mas eficaz el tratamiento antimicrobiano de fondo. Se puede usar corticoides en la presencia de purpura, debe realizarse prevencion para trombosis venosa profunda.
Trastornos renales. Manejo de la insuficiencia renal aguda segun protocolo especifico.
Trastornos gastrointestinales. En cuadros clinicos graves de la Bartonelosis aguda, administrar profilaxis contra las ulceras de estres; pueden usarse bloqueadores H2 de la histamina o inhibidores de la bomba de protones. Se debe considerar la interaccion medicamentosa con el ciprofloxacino.
Infecciones sobre agregadas. Otros antimicrobianos segun tipo y etiologia de infeccion bacteriana sospechada o documentada, aciclovir o valacyclovir en caso de infecciones virales graves, fluconazol en casos de micosis sistemicas y antituberculosos en caso de sospecha de TBC.
Reaccion adversa medicamentosa. En anafilaxia usar epinefrina e hidrocortisona. Considerar el retiro de la droga involucrada, solo en los casos graves.
MANEJO ANtIMICROBIANO DE LA BARTONELOSIS CRÓNICA ERUPTIVA
En primera instancia se debe tener ciertas consideraciones para el manejo de las lesiones como una adecuada limpieza con agua y jabon, no aplicar ningun farmaco topico; de ser necesario, realizar el drenaje en casos de absceso, y puede acompanarse del uso de antihistaminicos o AINEs en caso presente prurito o dolor asociado, respectivamente.
Los objetivos del tratamiento son eliminar las verrugas en menor tiempo y controlar al hospedero como reservorio77,78,85, el tratamiento de primera línea en todos los casos es azitromicina, pudiendo usarse rifampicina, eritromicina o ciprofloxacino (Tabla 5).
Estos casos estarán sujetos a evaluación clínica al 7.º, 14.º, 30.º y 60.º días de iniciado el tratamiento se caracterizará la evolución y respuesta al tratamiento, según la tabla 6. Se realizará evaluaciones con frotis al 7.º y 14.º día de iniciado el tratamiento, sólo en los casos que al inicio hayan tenido frotis positivo. Se podrán realizar hemocultivos en los días 30.º y 60.º con fines de investigación clínica epidemiológica69.
Existen dos tipos de complicaciones, las que se observan generalmente durante la primera evaluación al paciente.
Localizadas. Sangrado permanente, prurito intenso, sobreinfección bacteriana, absceso, necrosis perilesional.
Sistémicas. Malestar general, artralgias, debilidad, hiporexia, anemia leve a moderada.
El manejo terapéutico esta orientado a controlar la sintomalogía con medidas higiénico-dietéticas, analgésicos y antihistamínicos. En los casos de sobreinfección purulenta, es preferible agregar dicloxacilina a dosis estándar.
El paciente se considera curado clínicamente si en la evaluación a los 60 días de iniciado el tratamiento han desaparecido todas las lesiones y no existen indicios de reaparición.
MANEJO ANTIMICROBIANO DEL PACIENTE CON BACTERIEMIA ASINTOMÁTICA
Debido a que constituye un reservorio que permite perpetuar la enfermedad, es conveniente dar tratamiento antimicrobiano con el objetivo de esterilizar su sangre, el esquema a utilizarse es el mismo que se usa en la Bartonelosis aguda no complicada, tanto las drogas de primera como las de segunda línea (Tabla 2).
AGRADECIMIENTOS
A los miembros del Equipo Técnico Nacional conformado por Luis León, Yeni Herrera, Jorge Valle, y a las personas que participaron en la validación del documento técnico Ana Acevedo, Oscar Álvarez, Estela Anastasio, Juan Arrasco, Aníbal Torrejón, Ronald Calle, Miguel Casanova, Luis Celis, Edwin Cabanillas, Jaime Figueroa, Nazario Flores, Marcos Garavito, Mercy Garrido, Uriel Herbas, Ali Larrea, César León, Franklin Ramírez, Gualberto Loayza, Julio Menacho, Jorge Mezarina, Alexis Ormeño, Fidel Perales, Alejandra Pérez, Martín Santos, Luis Silva, Ronald Soto, Francisco Tapia, Abelardo Tejada, Jorge Iccla, Delber Dávila, Luis Torres, Miguel Vargas y Juan Vega.
REFERENCIAS BIBLIOGRÁFICAS
1. Arias-Stella J. Bartonellosis: de endemia regional a infección emergente mundial. Act Med Per 1999; 17(1): 4-54. [ Links ]
2. Herrer A. Epidemiología de la verruga peruana. Lima: Ed. Gonzáles-Mugaburu; 1990. [ Links ]
3. Perú, Ministerio de Salud. Impacto económico de la enfermedad de Carrión en el departamento de Ancash. Lima: Oficina General de Epidemiología; 2001. [ Links ]
4. Anderson BE, neuman MA. Bartonella spp. as emerging human pathogens. Clin Microbiol Rev 1997; 10(2): 203- 19. [ Links ]
5. Maguiña C, Sánchez-Vergaray E, Gotuzzo E, Guerra H, Ventocilla P, Pérez E. Estudios de nuevas zonas endémicas de bartonellosis humana o enfermedad de Carrión en el Perú. Acta Med Peru 2001; 18(1): 22-27. [ Links ]
6. Dehio C. Molecular and cellular basis of Bartonella pathogenesis. Annu Rev Microbiol 2004; 58: 365-90. [ Links ]
7. Benson LA, Kar S, McLaughlin G, Ihler GM. Entry of Bartonella bacilliformis into erythrocytes. Infect Immun 1986; 54(2): 347-53. [ Links ]
8. Birtles R, Fry nK, Ventosilla P, Caceres AG, Sanchez E, Vizcarra H, et al. Identification of Bartonella. bacilliformis genotypes and their relevance to epidemiological investigation of human bartonellosis. J Clin Microbiol 2002; 40(10): 3606-12. [ Links ]
9. Buckles EL, McGinnis Hill E. Interaction of Bartonella bacilliformis with human erythrocyte membrane proteins. Microb Pathog 2000; 29(3): 165-74. [ Links ]
10. Coleman SA, Minnick MF. Establishing a direct role for the Bartonella bacilliformis invasion-associated locus B (IaIB) protein in human erythrocyte parasitism. Infect Immun 2001; 69(7): 4373-81. [ Links ]
11. Dehio C. Bartonella interactions with endothelial cells and erythrocytes. Trends Microbiol 2001; 9(6): 279-85. [ Links ]
12. Hendrix LR. Contact-dependent hemolytic activity distinct from deforming activity of Bartonella bacilliformis. FEMS Microbiol Lett 2000; 182(1):199-224. [ Links ]
13. Jacomo V, Kelly PJ, Raoult D. Natural history of Bartonella infections (an exception to Kochs postulate). Clin Diagn Lab Immunol 2002; 9(1): 8-18. [ Links ]
14. Mernaugh G, Ihler GM. Deformation factor: an extracellular protein synthesized by Bartonella bacilliformis that deforms erythrocyte membranes. Infect Immun 1992; 60(3): 937-43. [ Links ]
15. Minnick MF, Mitchell SJ, McAllister SJ. Cell entry and the pathogenesis of Bartonella infections. Trends Microbiol 1996; 4(9): 342-46. [ Links ]
16. Patruco R. Estudio de los parámetros inmunológicos en pacientes portadores de la enfermedad de Carrión. Diagnostico(Perú) 1983; 12(4): 138-44. [ Links ]
17. Maguiña, C, Gotuzzo E. Bartonellosis new and old. Infect Dis Clin North Am 2000; 14(1): 1-22. [ Links ]
18. Pachas P. La Bartonelosis en el Perú. Lima: Oficina General de Epidemiología – Instituto Nacional de Salud; 2000. Serie de módulos técnicos. [ Links ]
19. Pachas P, Solórzano N, Rojas Y, Chiroque J, Loyola L, Tarazona A, et al. Características clínicas y de laboratorio de la Bartonelosis aguda (enfermedad de Carrión) en una área endémica de la sierra noreste del Perú. En: IX Congreso Peruano de Enfermedades Infecciosas y Tropicales. Lima: Sociedad Peruana de Enfermedades Infecciosas y Tropicales; 2005. Resumen 44.B [ Links ]
20. Chamberlin J, Laughling L, Romero S, Solorzano N, Gordon S, Andre RG, et al. Epidemiology of endemic Bartonella bacilliformis: a prospective cohort study in a Peruvian mountain valley community. J Infect Dis 2002; 186(7): 983-90. [ Links ]
21. Chávez M, Zorrilla L, Casas G, Maguiña C. Brote de la enfermedad de Carrión en la provincia Antonio Raimondi, Ancash, Perú. Rev Per Enf Infec Trop 2001; 1: 38-48. [ Links ]
22. Espinoza R. Bartonellosis aguda en niños: estudio retrospectivo en el Instituto Nacional de Salud del Niño, 1976- 1985. [Tesis de Bachiller]. Lima: Facultad de Medicina, Universidad Peruana Cayetano Heredia; 1987. [ Links ]
23. Maguiña C. Bartonellosis o enfermedad de Carrión, nuevos aspectos de una vieja enfermedad. Lima: A.F.A Editores importadores SA; 1998. [ Links ]
24. Montoya M, Maguiña C, Vigo B, Caparo R, Briceño E, Astorga L, et al. Bartonellosis en el valle sagrado de los Incas (Cusco). Bol Soc Peru Med Interna (1998); 11: 170-76. [ Links ]
25. Reynafarje C, Ramos J. The hemolytic anemia of human bartonellosis. Blood 1961; 17(5): 562-78. [ Links ]
26. Saldarriaga O. Ramos J, Fiestas M, Huamán A. Bartonelosis aguda en la provincial de Huancabamba Piura. Aspectos clínicos y epidemiológicos. 1999 -2000. En: XI Congreso Nacional y XXII Curso Internacional de Medicina Interna. Lima: Sociedad Peruana de Medicina Interna; 2000. Resumen 122. [ Links ]
27. Solano L, Marocho L, Bueno C, Villalta R. Investigación de Bartonelosis en el valle de Puchka, provincia de Huari, Ancash-Perú. Rev Peru Med Trop UNMSM 1993; 7(1): 13-25. [ Links ]
28. Sardan Y, Caycho O. Bartonelosis en el departamento de Huanuco. Bol Soc Peru Med Interna 1999; 12(4): 213-14. [ Links ]
29. Ellis BA, Rotz LD, Leake JA, Samalvides F, Bernable J, Ventura G, et al. An outbreak of acute Bartonellosis (Oroya fever) in the Urubamba, region of Peru, 1998. Am J Trop Med Hyg 1999; 61(2): 344-49. [ Links ]
30. Maguiña C. Estudio clínico de 145 casos de Bartonelosis en el Hospital Nacional Cayetano Heredia. [Tesis de doctorado]. Lima: Facultad de Medicina, Universidad Peruana Cayetano Heredia; 1993. [ Links ]
31. Garrido M. Características clínicas epidemiológicas de Bartonelosis aguda y sus formas graves complicadas en pediatría, en el Hospital General de Jaén. Enero 2002 - Junio 2004. [Tesis de especialista] Lima: Facultad de Medicina, Universidad Nacional Mayor de San Marcos; 2004. [ Links ]
32. García Caceres U, García FU. Bartonellosis: an immunodepressive disease and the life of Daniel Alcides Carrion. Am J Clin Pathol 1991; 95(Suppl 1): 58-66. [ Links ]
33. Contreras G. Historia y aportes al conocimiento de la inmunológica en la verruga peruana. Presentación para la incorporación a la Academia Nacional de Medicina. Lima: Academia Nacional de Medicina; 1994. [ Links ]
34. Maguiña C, Henríquez C, Hinojosa J, Ventosilla P, Infante V, Merello J. Reporte de un caso inusual de bacteriemia persistente en un paciente esplenectomizado y estudios por PCR y Western Blot. Folia Dermatol Peru 2002; 13(1): 36-42. [ Links ]
35. Trzeciak S, Rivers EP. Clinical manifestations of disordered microcirculatory perfusion in severe sepsis. Crit Care 2005; 9(Suppl 4): S20-26. [ Links ]
36. Chucas L, Poma H, Sánchez H, Hernani E, Anaya M, Chavez R. Fiebre de origen desconocido: Bartonelosis. En: IX Congreso Peruano de Enfermedades Infecciosas y Tropicales. Lima: Sociedad Peruana de Enfermedades Infecciosas y Tropicales; 2005. Resumen 47.B. [ Links ]
37. Espejo Valencia K, Días León E, Castro Vera K, Tarazona Fernández A, Solórzano N. Factores pronósticos de anemia severa en pacientes con Bartonelosis aguda. Caraz 1999 – 2002. En: XII Congreso Nacional y XXIV Curso Internacional de Medicina Interna. Lima: Sociedad Peruana de Medicina Interna; 2002. Resumen 322. [ Links ]
38. Franco V. Complicaciones cardiovasculares en la fase aguda de la Bartonelosis en el Hospital Nacional Cayetano Heredia entre los años 1987-1997. [Tesis de Bachiller]. Lima: Facultad de Medicina, Universidad Peruana Cayetano Heredia; 1998. [ Links ]
39. López de Guimaraes D, Vera Guzmán J, Menacho López J, Ávila Polo F, Loarte López C. Neurobartonelosis: 17 casos observados en Huaraz. Acta Med Peru 2005; 21(1): 8-15. [ Links ]
40. Bobbio M. Aislamiento de Bartonella bacilliformis a 2652 msnm en el distrito de San Pedro de Quinocay, provincia de Yauyos, Lima. An Fac Med 2000; 61(3): 219-22. [ Links ]
41. Huarcaya E, Maguiña C, Torres R, Rupay J, Fuentes L. Bartonelosis (Carrions Disease) in the pediatric population of Peru: an overview and update. Braz J Infect Dis 2004; 8(5): 331-39. [ Links ]
42. Montoya M. Características clínicas, epidemiológicas, laboratoriales y factores de riesgo en pacientes con bartonellosis aguda complicada. [Tesis de maestría]. Lima: Facultad de Medicina, Universidad Peruana Cayetano Heredia; 2003. [ Links ]
43. Laughlin LW. Bartonellosis. En: Strickland GT (ed.), Hunter´s tropical medicine and emerging infectious disease. 8th ed. Philadelphia: W.B. Saunders Company; 2000. p. 394-398. [ Links ]
44. Lizarme Montero A, Arbizu Sanches J, Apaza Mamani M, Tapia Barcellandi R, et al. Clínica y tratamiento de la Bartonelosis en el Hospital Hipólito Unánue. En: XI Congreso Nacional y XXII Curso Internacional de Medicina Interna. Lima: Sociedad Peruana de Medicina Interna; 2000. Resumen 120. [ Links ]
45. Tejada A, Vizcarra H, Pérez J, Cáceres A, Quispe J, Pinto J, et al. Estudio clínico epidemiológico de bartonellosis humana en el valle del Monzón, Huamalíes, Huánuco. An Fac Med 2003; 64(4): 211-17. [ Links ]
46. Cuadra M, Cuadra AL. Enfermedad de Carrión: Inoculaciones de seres humanos con Bartonella bacilliformis, una revisión. An Fac Med 2000; 61(4): 289-94. [ Links ]
47. Maguiña C, García PJ, Gotuzzo E, Spach dH. Bartonellosis (Carrions disease) in the modern era. Clin Infect Dis 2001; 33(6): 772-79.
48. Maguiña C. Las viejas y nuevas Bartonellas: una enfermedad emergente mundial. Acta Med Peru 2001; 18(3): 122-32. [ Links ]
49. Schultz MG. Daniel Carrions experiment. N Engl J Med 1968; 278(24: 1323-36. [ Links ]
50. Aird WC. Sepsis and coagulation. Crit Care Clin 2005; 2183): 417-31. [ Links ]
51. Arrese J, Maquiña C, Piérard GE. La verruga peruana: pasado, presente y futuro. Piel 1992; 7: 350-53. [ Links ]
52. Arias-Stella J. Formas histológicas de la verruga peruana. Folia Dermatol Peru 1997; 8(1): 15-20. [ Links ]
53. Arias-Stella J, Ortiz H, Paredes W, de Montreuil G, Arias-Stella J. Verruga peruana nodular en resolución pseudolinfomatosa. Tipificación inmunohistoquímica de la reacción celular. Folia Dermatol Peru 1997; 8(1): 21-25. [ Links ]
54. Arias-Stella J, Bravo-Puccio F. Angiomatosis bacilar en el Perú, una nueva forma de Bartonelosis que es necesario diferenciar de la verruga peruana. Folia Dermatol Peru 1996; 7(1): 31-36. [ Links ]
55. Cáceres H, Rodríguez-Tafur J, Bravo F, Maguiña C. Aspectos epidemiológicos de la enfermedad de Carrión. Una angiomatosis endémica. Bol Soc Per Dermatol 1996; 17: 5-9. [ Links ]
56. Arias-Stella J, Lieberman PH, Garcia-Caceres U, Erlandson RA, Kruger H, Arias-Stella J Jr. Verruga peruana mimicking malignant neoplasms. Am J Dermatopathol 1987; 9(4): 279-91. [ Links ]
57. Arias-Stella J, Lieberman PH, Erlandson R, Arias-Stella J Jr. Histology, immunohistochemistry and ultrastructure of the verruga in Carrions disease. Am J Surg Pathol 1986; 10(9): 595-610. [ Links ]
58. Arias-Stella J, Arias-Stella J Jr. Factores que tienen influencia en los modelos histológicos de la verruga peruana. Folia Dermatol Peru 1998; 9(1): 29-33. [ Links ]
59. Arias-Stella J, Arias-Stella J Jr. Identificación de la Bartonella bacilliformis a la microscopía de luz en la verruga peruana. Folia Dermatol Peru 1998; 9(1): 16-21. [ Links ]
60. Espejo Valencia K, Días León E, Castro Vera K, Tarazona Fernández A, Solórzano N. Hallazgos clínicos y de laboratorio en pacientes con Bartonelosis eruptiva de una zona endémica. En: XII Congreso Nacional y XXIV Curso Internacional de Medicina Interna. Lima: Sociedad Peruana de Medicina Interna; 2002. Resumen 321. [ Links ]
61. Kumakawa Z, Galarza C, Rueda M, Mendoza D, Mayhua A, Antón C. Verruga peruana. Dermatol Peru 2004; 14(2): 140-43. [ Links ]
62. Maco V, Maguiña C, Tirado A, Maco V, Vidal JE. Carrions disease (Bartonella bacilliformis) confirmed by histopathology in the high forest of Peru. Rev Inst Med Trop S Paulo 2004; 46(3): 171-74. [ Links ]
63. Verma A, Davis GE, Ihler GM. Formation of stress fibers in human endothelial cells infected with Bartonella bacilliformis is associated with altered morphology, impaired migration, and defects in cell morphogenesis. Cell Microbiol 2001; 3(3): 169-80. [ Links ]
64. Torres R, Ballona R, Cáceres H, Castro R, Kikushima I, Paz E. Verruga peruana: compromiso de mucosas. Revisión de la literatura. Folia Dermatol Peru 1996; 7(1): 55- 58. [ Links ]
65. Maguiña C, Cok J, Gilman R, Osores F, Tello A. Estudio prospectivo de la verruga peruana recurrente. Dermatol Peru 2003; 13(3): 189-94. [ Links ]
66. Maguiña C, Romero I Sato N, Solórzano N, Tarazona A, Gilman R, et al. Historia natural de la fase eruptiva y la importancia de la prueba de Western blot, reporte preliminar. Folia Dermatol Peru 2002; 13(2): 36-42. [ Links ]
67. Chamberlin J, Laughling L, Gordon S, Romero S, Solórzano N, Regnery RL. Serodiagnosis of Bartonella bacilliformis infection by indirect fluorescence antibody assay: test development and application to a population in an area of bartonellosis endemicity. J Clin Microbiol 2000; 38(11): 4269-71. [ Links ]
68. Perú, Ministerio de Salud. Normas técnicas para el diagnóstico y atención curativa de la Bartonelosis o enfermedad de Carrión en el Perú. Lima: MINSA; 2003. [ Links ]
69. Ventura G, Padilla C. Diagnóstico bacteriológico de la Bartonelosis humana o enfermedad de Carrión. Lima: Instituto Nacional de Salud; 2006. [ Links ]
70. Céspedes M, Mostorino R, Suárez M. Manual de procedimientos: Enfoque sindrómico para el diagnóstico de laboratorio durante brotes. Lima: Instituto Nacional de Salud; 2005. [ Links ]
71. Perfil etiológico del síndrome febril en áreas de alto riesgo de transmisión de enfermedades infecciosas de alto impacto en salud pública en el Perú, 2000-2001. Rev Peru Med Exp Salud Publica 2005; 22(3): 165-74. [ Links ]
72. Troyes L, Fuentes L, Troyes M, Canelo L, Garcia M, Anaya E, et al. Etiología del síndrome febril agudo en la provincia de Jaén, Perú 2004-2005. Rev Peru Med Exp Salud Publica 2006; 23(1): 5-11. [ Links ]
73. López de Guimaraes D, Menacho L, Norabuena R, Magiña C. Complicaciones obstétricas en la fiebre de la Oroya. En: IX Congreso Peruano de Enfermedades Infecciosas y Tropicales. Lima: Sociedad Peruana de Enfermedades Infecciosas y Tropicales; 2005. Resumen 46.B. [ Links ]
74. Peralta Cabrera J, Rosadio Soto A. Gestantes con enfermedad de Carrión: Estudio de las manifestaciones clínicas, complicaciones y resultado perinatal en el Hospital de Apoyo san Juan de Dios de Caraz. [Tesis de especialista]. Lima: Facultad de Medicina, Universidad Nacional Mayor de San Marcos; 1999. [ Links ]
75. Tarazona A, de la Cruz M, Figueroa J, Moore L, Garayar E, Peralta J, et al. Bartonelosis y gestación en zona endémica. En: IX Congreso Peruano de Enfermedades Infecciosas y Tropicales. Lima: Sociedad Peruana de Enfermedades Infecciosas y Tropicales; 2005. Resumen 51.B [ Links ]
76. Sobraques M, Maurin M, Birtles RJ, Raoult D. In vitro susceptibilities of four Bartonella bacilliformis strains to 30 antibiotic compounds. Antimicrob Agent Chemother 1999; 43(8): 2090-92. [ Links ]
77. Rolain JM, Brouqui P, Koehler JE, Maguiña C, Dolan MJ, Raoult D. Recommendations for treatment of human infections caused by Bartonella species. Antimicrob Agents Chemother 2004; 48(6): 1921-33. [ Links ]
78. Minnick MF, Wilson ZR, Smitherman LS, Samuels DS. gyrA mutations in ciprofloxacin-resistant Bartonella bacilliformis strains obtained in vitro. Antimicrob Agents Chemother 2003; 47(1): 383-86. [ Links ]
79. Perú, Ministerio de Salud. Manual de decisiones. Salud de la Mujer. Proyecto de Salud y Nutrición Básica. Lima: MINSA; 1998. [ Links ]
80. Dellinger RP, Carlet JM, Masur H, Gerlach H, Calandra T, Cohen J, et al. Surviving sepsis campaign guidelines for management of severe sepsis and septic shock. Crit Care Med 2004; 32(3): 858-73. [ Links ]
81. Goldstein B, Giroir B, Randolph A, International Consensus Conference on Pediatric Sepsis. International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med 2005; 6(1): 2-8. [ Links ]
82. Levy MM, Fink MP, Marshall JC, Abraham E, Angus D, Cohen J, et al. 2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference. Crit Care Med 2003; 31(4): 1250-56. [ Links ]
83. Drews RE. Critical issues in hematology: anemia, thrombocytopenia, coagulopathy, and blood product transfusions in critically ill patients. Clin Chest Med 2003; 24(4): 607-22 [ Links ]
84. Rivers EP, Mcintyre L, Morro DC, Rivers KK. Review early and innovative interventions for severe sepsis and septic shock: taking advantage of a window of opportunity. CMAJ 2005; 173(9): 1054-65. [ Links ]
85. Tarazona A, Solorzano N, de la Cruz M, Figueroa J, Chiroque J, Abanto S. Fracaso de la rifampicina en la Bartonelosis Crónica. En: IX Congreso Peruano de Enfermedades Infecciosas y Tropicales. Lima: Sociedad Peruana de Enfermedades Infecciosas y Tropicales; 2005. Resumen 49.B. [ Links ]
Correspondencia: Dr. Augusto Tarazona Fernández. Estrategia Sanitaria Nacional de Prevención y Control de Enfermedades Metaxénicas y otras Transmitidas por Vectores, Ministerio de Salud del Perú.
Dirección: Hospital de Caraz, Ancash, Perú.
Teléfono: (511) 9991-7591
Correo electrónico: atarazona@minsa.gob.pe; atarfer@hotmail.com