Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.23 n.3 Lima jul.-set. 2006
ARTÍCULO DE REVISIÓN
La salud sexual y la salud reproductiva desde la perspectiva de género
Miguel Ramos Padilla1
1Facultad de Salud Pública y Administración, Universidad Peruana Cayetano Heredia. Lima, Perú.
Este artículo se desarrolló como parte del proyecto PER7P203 Investigación en Población y Desarrollo entre el Instituto Nacional de Salud y el Fondo de Poblaciones de Naciones Unidas (UNFPA).
RESUMEN
Este ensayo busca introducir la categoría de género en el análisis de los procesos que producen la salud, la enfermedad y la atención, en el campo de la salud sexual y reproductiva, pues la considera un aporte valioso para develar una serie de componentes que, aunque están estrechamente relacionados con las categorías de clase o etnia, tienen una dinámica y una capacidad de explicación de la realidad relativamente autónoma. El género no es sólo un aspecto determinante de inequidad sino un eje explicativo de muchos de los factores que intervienen en el enfermar y morir de mujeres y hombres. En primer lugar, se exponen las implicaciones más importantes de las desigualdades sociales por razones de género y de las diferencias de género en la salud sexual y reproductiva para el caso peruano; en segundo lugar, se analiza la importancia de concebir e involucrar a los varones como sujetos de derechos y con necesidades específicas en sexualidad y reproducción, en discusión con los planteamientos de la Conferencia Internacional de Población y Desarrollo (CIPD) de El Cairo al respecto, y las implicaciones de la salud sexual y reproductiva de los varones en la salud de las mujeres; en tercer lugar, se analiza el sinuoso camino de las políticas estatales en torno a la salud sexual y reproductiva y el respeto de estas a los derechos de las personas y a la equidad de género a partir de la CIPD; y por último, se concluye con algunas propuestas de lineamientos de políticas en salud sexual y salud reproductiva con perspectiva de género.
Palabras clave: Género y salud; Salud sexual y reproductiva; Políticas públicas de salud; Perú (fuente: DeCS BIREME).
ABSTRACT
This assay aims at introducing gender in the analysis of the health, disease and medical care process in the field of sexual and reproductive health. Gender is considered a valuable input to reveal a series of components, which although closely related to class and ethnic origin, have a dynamics and a relatively autonomous capability to explain reality. Gender is not only a determining aspect of inequity but also an explicative axel of many factors involved in getting sick and dying for many men and women. In the first place, we present the most important implications of social inequity due to gender and gender differences in sexual and reproductive health for Peru. In the second place, an analysis is conducted on the importance of conceiving males and involving them as subjects entitled to rights and with specific needs in health and reproduction, in discussion with the position of the International Population and Development Council in Cairo and the sexual and reproductive health implications of men in womens health. In the third place, the winding road of the public policies regarding sexual and reproductive health is analyzed, and in this aspect, the right of people and gender equality from the above mentioned Conference. Lastly, the presentation ends with some proposals for sexual and reproductive health policies with a gender perspective.
Key words: Gender and health; Sexual and reproductive health; Health public policy; Peru (source: DeCS BIREME).
INTRODUCCIÓN
En la mayor parte de los países del mundo, la salud sexual y la salud reproductiva de las personas han emergido como campos de atención a tener en cuenta en las políticas y programas de salud. Esto expresaría una preocupación oficial por el bienestar integral del ser humano, al reconocer a la sexualidad y reproducción como dimensiones importantes por ser satisfechas para la realización personal, y también con impactos en el desarrollo económico y social. Como dice Cook et al., la capacidad o incapacidad de los individuos, y en especial de las mujeres, de regular y controlar su propia fecundidad afecta la salud y el bienestar de las personas directamente involucradas, y no tener la posibilidad de decidir libremente sobre este campo constituye una violación a los derechos humanos. Además, tiene implicaciones en la estabilidad global y el equilibrio entre la población y los recursos naturales y entre las personas y su medio ambiente1.
La salud sexual y la salud reproductiva, siendo elementos tan importantes de salud, de derechos humanos y, en general, de bienestar y de desarrollo social, no siempre tuvieron la relevancia que han alcanzado en la actualidad. Esta trascendencia, más bien, es el resultado de un largo y paulatino proceso de cambio de creencias y paradigmas socioeconómicos y culturales, gestado por diversos movimientos sociales, entre los que destaca el movimiento feminista. Estos, incesantemente cuestionaron la aplicación de políticas sesgadas y coercitivas en torno a la sexualidad y a la reproducción, y refutaron a las doctrinas que se erigieron como su sustento teórico, las cuales buscaban defender intereses económicos y políticos particulares y no el bienestar de la población en general. El logro del consenso mundial respecto al nuevo paradigma de desarrollo humano y su enriquecimiento propuesto por la perspectiva de género, cumplieron un papel crucial en la elaboración de los conceptos de salud sexual, salud reproductiva y derechos reproductivos en los lineamientos de políticas que se desarrollaron a partir de la Conferencia Internacional de Población y Desarrollo (CIPD) realizada en la ciudad de El Cairo en 19942.
En los acuerdos del CIPD, el concepto de salud reproductiva abarca no sólo la ausencia de enfermedades, sino que fundamentalmente está referido a un estado de bienestar físico, mental y social de la persona en todos los aspectos relacionados con el sistema reproductivo, sus funciones y procesos. Seguidamente plantea que parte de ese bienestar es la capacidad de disfrutar libremente de una vida sexual satisfactoria como fin en sí mismo, y no enlazado necesariamente con la procreación si de esa manera cada persona lo decide, en una práctica sin riesgo de embarazos no deseados. Para lograr ese estado general de bienestar en el campo de la reproducción se señala que, mujeres y hombres, deberán tener el derecho a ser informados sobre diversos métodos de planificación familiar y acceso a ellos. También tener derecho a recibir servicios adecuados de atención de la salud que garanticen embarazos y partos sin riesgos e hijos sanos. Se recomienda que los servicios de salud reproductiva vayan más allá del suministro y asesoramiento de la anticoncepción, debiendo abarcar la atención prenatal, al parto y al post-parto, interrupción del embarazo en los lugares donde no sea proscrito o prevención de aborto y el tratamiento de sus consecuencias, y asumiendo otra afecciones tales como infecciones del aparato reproductor, infertilidad, enfermedades de transmisión sexual, cáncer de mama, asesoramiento sobre sexualidad humana y paternidad responsable (CIPD, 1994)2.
De esta forma en El Cairo se rompe con la preocupación centrada en la planificación familiar y se asume las necesidades en la salud de las personas, en especial las de las mujeres, de manera más integral. Los objetivos del desarrollo humano que está en los principios formulados en esta Conferencia, están centrados en el desarrollo de las capacidades de usuarias y usuarios de los servicios de salud reproductiva, y en satisfacer sus necesidades de salud y sus intenciones y preferencias. Privilegia el mayor acceso y la mejoría en la calidad de los servicios de salud, como dimensión del bienestar de la población3. En esta Conferencia se introdujeron tres cambios fundamentales respecto a las conferencias anteriores: un nuevo concepto la salud reproductiva más amplio e integral que el de planificación familiar, el reconocimiento de la sexualidad como una dimensión fundamental de las personas, y la consideración de que es la mujer quien debe controlar su propia fecundidad bajo una libre decisión y con condiciones que permitan que esto ocurra4.
Sin embargo, a pesar del consenso mundial y el compromiso de los gobiernos para desarrollar acciones encaminadas a cumplir los acuerdos, tanto la aplicación de las políticas y programas de salud reproductiva y sexual a nivel nacional, como el ejercicio cotidiano de los derechos sexuales y reproductivos y el acceso de las personas a los servicios, no está exenta de contradicciones, y de obstáculos estructurales de carácter político, económico y sociocultural. Respecto a las barreras políticas y económicas, destacan las oscilantes voluntades políticas, prioridades y enfoques de los gobiernos de turno en cada país, sobre los derechos ciudadanos y, concretamente, respecto a los derechos sexuales y reproductivos; y dentro de los constreñimientos socioculturales, las sujeciones basadas en las construcciones de género cumplen un papel crucial.
Justamente, a partir de El Cairo, el nuevo enfoque de salud reproductiva pone especial énfasis en dar prioridad a la equidad e igualdad de género, como condición necesaria para que las mujeres sean capaces de tomar sus propias decisiones y atender su propia salud y bienestar. Este enfoque orienta de manera privilegiada los esfuerzos y las acciones conducentes a empoderar a las mujeres, modificando de esta forma las condiciones de subordinación social a las que se han visto sometidas y que han impedido que sean sujetos activos de sus decisiones para su vida y la de su familia3.
¿Por qué la comprensión y análisis de las relaciones entre hombres y mujeres resultan ser elementos cruciales, tanto para entender los procesos de salud – enfermedad - atención, como para desarrollar estrategias adecuadas que creen las condiciones hacia un estado de bienestar de mujeres y hombres?
Anteriormente se había hecho énfasis en el subdesarrollo, en la pobreza, en el acaparamiento, en pocas manos, de los recursos económicos, que hacía que grandes sectores de la población se vieran excluidos del acceso a servicios básicos y a la satisfacción de otras necesidades fundamentales que repercutían en el deterioro de la salud. Sin embargo, ni la teoría de clases ni la de la estratificación social habían dado cuenta de la desigualdad social en función del sexo. Esta desigualdad está asentada sobre la base de un sistema dominado por los hombres, cuyo núcleo fundamental se encuentra en el control que ejercen sobre la reproducción y la sexualidad de las mujeres5, y que limita las posibilidades de que ellas alcancen, desarrollando autonomía en sus decisiones, niveles de bienestar en esos ámbitos, tanto para sí mismas como para su familia. Esta perspectiva considera que, junto con la pertenencia a una determinada clase social o al origen étnico, el género es uno de los grandes factores que determinan la salud, la enfermedad y la muerte6.
No se trata de reducir o simplificar la realidad, sino más bien que con la introducción de la categoría de género se enriquece la comprensión de los procesos que producen la salud, la enfermedad y la atención, pues devela una serie de componentes que, aunque están estrechamente relacionados con las categorías de clase o etnia, tienen una dinámica y una capacidad de explicación de la realidad relativamente autónoma. No es que el género funcione aisladamente, sino actúa junto a los otros estratificadores sociales. Es una forma peculiar y potente de estratificación que interactúa con otros marcadores sociales como clase, raza y orientación sexual. Por ejemplo, el género y la pobreza a menudo se combinan para crear barreras múltiples al bienestar de las mujeres7.
El enfoque de género nos permite poner en evidencia las relaciones jerárquicas y de poder que se establecen entre hombres y mujeres, los diversos mecanismos que utiliza el sistema de dominación masculina para perpetuar estas relaciones -lo cual frecuentemente se ha ignorado-, y la manera cómo estas actúan junto con otras variables, tanto en la situación de salud de las poblaciones como en el accionar de los sistemas de salud.
Este ensayo busca, en primer lugar, plantear las implicancias más importantes de las desigualdades sociales por razones de género y de las diferencias de género en la salud sexual y reproductiva para el caso peruano; en segundo lugar, analizar la importancia de concebir e involucrar a los varones como sujetos de derechos y con necesidades específicas en sexualidad y reproducción, en discusión con los planteamientos de El Cairo al respecto, y las implicaciones de la salud sexual y reproductiva de los varones en la salud de las mujeres; en tercer lugar, pretende analizar el sinuoso camino de las políticas estatales en torno a la salud sexual y reproductiva y el respeto de estas a los derechos de las personas y a la equidad de género a partir de la CIPD; y por último, concluimos con algunas propuestas de lineamientos de políticas en salud sexual y salud reproductiva con perspectiva de género.
IMPLICANCIAS DE LAS DESIGUALDADES SOCIALES POR RAZONES DE GÉNERO Y DE LAS DIFERENCIAS DE GÉNERO EN LA SALUD SEXUAL Y REPRODUCtIVA
El género no es sólo un aspecto determinante de inequidad sino un eje explicativo de muchos de los factores que intervienen en el enfermar y morir de mujeres y hombres6. Por razones biológicas las mujeres son las que cargan sobre sus cuerpos el embarazo, el parto y el puerperio, y por lo mismo, existen necesidades específicas para atender estos procesos. Sin embargo, los riesgos para su salud que se derivan de tales eventos no sólo están relacionados con dichos papeles biológicos en sí, sino de manera muy fuerte con las posibilidades de atención o desatención de estos problemas, con las labores domésticas y extra domésticas que realizan con o sin apoyo de sus parejas masculinas aun en esos períodos, y con la capacidad o no de decidir sin intermediaciones sobre los cuidados a recibir y la oportunidad de estos. Estas están ligadas, junto a la pertenencia a una clase social, a la equidad o inequidad de género existente.
Cook afirma que la salud reproductiva es un componente importante de la salud de los hombres y de las mujeres, sin embargo, es más crítica para las mujeres. Una buena parte de la carga de enfermedades femeninas está relacionada con sus funciones y su potencial reproductivos, y con la forma en que la sociedad trata o maltrata a las mujeres en razón a su género1. Revisemos los principales eventos vinculados con la reproducción y a la salud reproductiva, y analicemos las diversas intermediaciones que las construcciones de género ejercen en los procesos salud - enfermedad y atención.
En lo que respecta a decidir libremente sobre la procreación, no les basta a las mujeres que exista una legislación que prescriba la libre determinación e incluso que haya información sobre sus derechos y en torno a la variedad de métodos anticonceptivos disponibles en el mercado, si no se dan a la vez condiciones para que ellas puedan ejercer ese derecho. La existencia de iguales oportunidades para hombres y mujeres, de acceder a la educación, las condiciones materiales para el acceso a servicios adecuados de salud sexual y reproductiva y la capacidad para adquirir anticonceptivos, todas ellas muy relacionadas con la superación de los niveles de pobreza, son condiciones necesarias pero no suficientes.
Perduran inequidades que se anteponen a los deseos de las mujeres y que les impiden, aún cuando tengan la información adecuada, a optar libremente sobre qué hacer con sus propios cuerpos y cómo regular su reproducción. Así por ejemplo, los largos procesos de socialización patriarcales, sexistas y jerárquicos, han logrado una fuerte internalización, en muchas mujeres, de su papel subordinado, con actitudes de sumisión y escaso empoderamiento ante las decisiones y privilegios masculinos.
Esto hace que la negociación frente a las medidas de protección de embarazos no deseados, que también por razones de responsabilidades y de mayor peligro lo asumen las mujeres, ellas lo realizan desde una posición de menos poder. Muchos embarazos no deseados de adolescentes y también de mujeres adultas han sido producto, tanto de la violencia sexual, como de agresiones menos evidentes como el acoso sexual o el chantaje emocional.
Adolescentes de ambos sexos afirman tener conocimiento de los métodos anticonceptivos, pero en el momento de la seducción y el acto sexual se imponen las construcciones de género y con ello los hábitos normativos sociales, que impiden su uso. Las mujeres, por ejemplo, son impedidas socialmente de cargar un preservativo para un encuentro causal porque inmediatamente es puesto en cuestión su decencia y consideradas mujeres fáciles8,9. Los hombres que, a la vez, se sienten socialmente obligados a no desaprovechar cualquier ocasión sexual aún cuando no estén preparados para evitar un embarazo, bajo pena de poner en sospecha su masculinidad, presionan a las mujeres llegando incluso a la violación sexual.
Si esto aún ocurre con frecuencia en las ciudades, donde los niveles de educación y los recursos económicos, sociales e institucionales son mayores, con más razón se da en las áreas rurales donde el desbalance de poder a favor del hombre es mucho más alto.
En estos lugares los hombres son muy reacios a que sus parejas usen métodos anticonceptivos modernos, no porque deseen tener más hijos, sino porque, además de la desinformación sobre las consecuencias negativas en la salud de las mujeres y también de los hombres por el uso de estos métodos, están los imperativos sociales que les impiden su uso.
Así por ejemplo, el uso de métodos de planificación familiar donde ya no se necesita de la voluntad del hombre, provoca las inseguridades masculinas y los hace sentirse vulnerables ante una posible infidelidad de sus esposas, ahora que ya no tienen el peligro de un embarazo. A la vez, hay un rechazo a que sus parejas dependan de los servicios de salud para el uso de estos métodos, puesto que consideran que en estos lugares las partes íntimas de sus esposas son auscultadas por un profesional hombre, que podría provocar en ellas deseos de estar con otro hombre10. La presión de la comunidad hacia el hombre cuya esposa acude a los servicios de salud reproductiva es enorme, poniéndolo en ridículo ante los demás. Al respecto, vemos a continuación algunos testimonios de hombres rurales que participaron en los talleres educativos del programa REPROSALUD del Movimiento Manuela Ramos durante el año 200011:
No estaría bien eso que se vaya al centro de salud a pedir método, yo también diría por engañarme iría, será su costumbre diría, esta mujer querrá que otros la toquen (Natividad - San Mateo - Huancavelica). Algunas van al centro de salud, aprenden más esas cosas y como se dice la infidelidad, de repente quiere sacar la vuelta, van a estar así con varios ¿no?, eso es lo que piensan acá (Coina - Otuzco - La Libertad). Esa oposición a que la esposa vaya al centro de salud es más que todo por los celos, porque cuando mandamos a nuestras señoras, tiene que hacerse revisar. Entonces la gente dice ese está mandando a la posta y ahí todo se hace revisar, no es buena, se hace mirar todo la Chojorasiña (vagina), no tiene vergüenza (Collini.Pomata. Chucuito - Puno Aymara)
En los talleres de REPROSALUD mencionados, los cuales se hicieron con hombres y mujeres por separado a lo largo de diversas zonas rurales del Perú, se pudo constatar que el número de hijos deseado por hombres y mujeres coincidía (entre dos y tres hijos en promedio) 10,12, por lo que no era el deseo de los hombres de tener más hijos el que se imponía para que sus niveles de fecundidad fueran mucho mayores que los deseados, sino mas bien las construcciones de género que manejaban los hombres actuaban con un peso determinante.
Según la encuesta ENDES del 2000, la tasa global de fecundidad en el área rural era de 4,3, mientras que la deseada era de 2,5 hijos promedio por mujer. Según la última encuesta ENDES de 2004, apenas 33% de mujeres rurales en unión usan métodos anticonceptivos modernos13. Esta situación trasluce claramente una violación a los derechos reproductivos de las mujeres, pero también a los derechos de los hombres, quienes asimismo se ven impelidos a ir contra sus deseos reproductivos por las construcciones de género que les imponen actitudes y prácticas, con repercusiones negativas en la salud reproductiva y en el bienestar en general.
El mayor peso de las consecuencias negativas de un embarazo no deseado cae sobre las mujeres por el hecho que la gestación se desarrolla en sus cuerpos. Su vulnerabilidad se incrementa si la pareja sexual no asume equitativamente su responsabilidad. Aunque declarativamente exista un mayor consenso en que hombres y mujeres tienen la misma responsabilidad, cotidianamente la normatividad social fomenta la irresponsabilidad masculina frente a la sexualidad y a la reproducción, puesto que un buen número de hombres sigue pensando que una gestación no planificada es porque ella no se cuidó. No es que estos hombres se despreocupen por la reproducción, sino que consideran que la anticoncepción es responsabilidad de las mujeres, aduciendo en ese sentido estar a merced de ellas, y cuando sucede un embarazo no deseado dicen sentirse engañados. Aquí algunos testimonios de hombres tomados de dos estudios anteriores:
Mi enamorada salió embarazada y yo realmente no pensé que iba a salir embarazada (
) Me sentía un poco desilusionado porque yo había confiado en ella y no se dio así (
) Fue culpa de ella por no haber tomado precauciones (Hombre de 25 años. Ciudad de Huamanga)14.
La mujer te puede engañar y terminas con un hijo que no quieres y que hasta no es tuyo (Hombre joven, Callao).
Frente a un embarazo no deseado le queda a la mujer dos alternativas, llevarlo adelante o interrumpirlo mediante un aborto. Según diversos estudios a mujeres que abortaron, el sentimiento más generalizado es que a las mujeres no les gusta abortar, para ellas fue una experiencia muy perturbadora y que preferían no repetirla14,16. Por tanto, el embarazo tiene que ser absolutamente no deseado y los motivos deben ser muy poderosos para decidirse por un aborto.
Entre las razones más frecuentes que dan está el abandono de la pareja y la perspectiva de tener un hijo sin la posibilidad de una unidad familiar funcional, el sentirse incapaz de proporcionar una mínima seguridad a un futuro hijo o a los ya existentes, la percepción de aún no estar preparada para ser madre –ocurre principalmente en las adolescentes–, junto con la convicción que será un obstáculo para concretar sus proyectos de vida relacionados con el trabajo y el estudio, el peligro de segregación que puede destruir su vida social, sobre todo en sectores medios y altos, por un embarazo fuera del matrimonio; la falta de apoyo social que se concretiza con el abandono, ya no sólo de la pareja sexual, sino también de la familia, lo cual además les impide trabajar para sostenerse y sostener al bebé. Esto ocurre principalmente en nuestros países donde hay escasez de guarderías infantiles cercanas a su lugar de trabajo, que permitan al mismo tiempo amamantar a sus hijos y mantener su empleo17.
Las estimaciones que se han hecho en el Perú sobre él número de abortos inducidos son dramáticamente altas. Durante el año 2000 estas ascenderían a 352 mil abortos18, los cuales, por su ilegalidad, se realizan de manera clandestina. Sin embargo, las condiciones en que ocurren los abortos para las mujeres pobres di- fieren enormemente de las mujeres de clase media o alta. Estas últimas lo realizan contando con profesionales de la salud y en clínicas con todas las condiciones incluso para atender complicaciones. Mientras que las primeras deberán recurrir a personas empíricas y sin condiciones mínimas de atención, con altísimo riesgo para su vida. Muchas de ellas llegan a los hospitales con graves complicaciones de salud, que pueden ser irreversibles. Ferrando18 estima en 50 224 el número de mujeres que ingresaron a los hospitales por complicaciones de aborto inducido durante el 2001. Se ha estimado que el aborto inseguro es el causante de 16% de las muertes relacionadas con el embarazo19. Las muertes son sólo la punta del iceberg, puesto que hay otras complicaciones que pueden, por ejemplo, afectar de manera definitiva su fertilidad a futuro, o dejar secuelas de inflamaciones o dolores pélvicos crónicos, que limiten sus labores diarias, sus relaciones sexuales, etcétera17. Las razones por las que se recurre al aborto y las condiciones en que se realiza, con el alto riesgo incluso para la vida de una gran mayoría de mujeres, constituyen una de las graves consecuencias de las desigualdades de género y clase social, las cuales en este caso actúan de manera entrelazada.
Si bien los estados de salud, enfermedad y atención relacionados a los eventos del embarazo y el parto, están fuertemente vinculados a las mujeres por razones biológicas, estas últimas nos dicen poco de los estados mencionados si no tenemos en cuenta los determinantes socioeconómicos y culturales. El embarazo y el parto son hechos naturales que, por los cambios fisiológicos que experimenta la mujer, constituyen estados de cierta vulnerabilidad para ella, los cuales pueden ser minimizados si existen las condiciones adecuadas para su desarrollo. Sin embargo, en nuestro país por las precarias condiciones existentes, para un amplio número de mujeres de estratos socioeconómicos bajos significa dar una nueva vida poniendo en juego la propia. Esto comprende, por un lado, carencia de recursos materiales que van desde falta de capacidad adquisitiva que les impide acceder a servicios de salud en el área urbana, aun a los públicos (entraña tanto no poder pagar el servicio, como no poder dejar de trabajar para acudir a sus controles de embarazo puesto que implicaría dejar de comer ese día, lo cual impide prevenir complicaciones). En el área rural se añade a la falta de capacidad adquisitiva, la escasez de servicios de salud, y si estos existen no están implementados ni el personal capacitado para enfrentar complicaciones, unido a lo anterior esta la inaccesibilidad por falta de vías y medios de trasporte que conecten a los poblados rurales con las áreas donde se ubican los servicios de salud.
Además, se añaden de manera determinante las condiciones socioculturales, dentro de las cuales se mueven de manera muy especial las construcciones de género. En las zonas pobres de las ciudades un amplio sector de mujeres ha irrumpido en el mercado laboral en actividades de muy baja rentabilidad y en precarias condiciones de trabajo que le exigen un esfuerzo físico muy alto. Sin embargo, sus parejas, que han construido sus identidades masculinas en rechazo a los papeles culturalmente considerados femeninos, se resisten a incorporarse de igual forma en las actividades domésticas, las cuales requieren también un gran despliegue de fuerzas físicas20. Esto configura un escenario de un doble y agotador esfuerzo físico y mental para las mujeres. Tal situación no cambia durante el período del embarazo, haciendo que ellas trabajen en doble jornada, en muchos casos hasta momentos previos al trabajo de parto, lo cual produce una alta proporción complicaciones que podrían paliarse con una distribución más equitativa de trabajo con los hombres. Otras mujeres que dependen económicamente de sus parejas, también dependen de su voluntad para disponer de recursos económicos que les permitan movilizarse a los centros de salud, y pagar los servicios de control de embarazo y del parto mismo. Hay aun muchos hombres que utilizan los recursos económicos para controlar a las mujeres, presionarlas para que accedan a proporcionarles diversos servicios domésticos, entre los cuales se cuentan los sexuales, en contra de la voluntad de ellas, y chantajearlas para que se sometan a sus designios. En las áreas rurales, donde el poder masculino es mayor, las relaciones jerárquicas entre hombres y mujeres son más acentuadas, y los servicios accesibles son muy escasos y, por tanto, se requiere mayores recursos materiales y económicos para acceder a ellos, la salud y la vida de las mujeres dependen también, y en mayor medida que en las ciudades, de la voluntad los hombres. Ellos tendrían un papel destacado en las decisiones para enfrentar las complicaciones que pudieran suceder durante el embarazo y el parto, movilizando hacia un establecimiento de salud a la mujer, oportunamente o no, en un contexto en que hay que tomar decisiones rápidas, puesto que las distancias y la falta de vialidad ocupan tiempo valioso en el traslado hacia los establecimientos de salud más cercano.
Un hecho importante se añade a las condiciones precarias en que se desarrolla el embarazo para muchas mujeres, tanto en el campo como en la ciudad, es el problema de la violencia contra ellas de parte de la pareja, lo cual constituye una de las más dramáticas expresiones de la inequidad entre los géneros. Según el estudio multicéntrico de la OMS, la prevalencia de vida de violencia física durante el embarazo en Lima es 14,8% y en Cusco es 27,6% del total de mujeres alguna vez embarazadas. Esta violencia se agrava más cuando gran parte de esta agresión consiste en golpes y patadas en el abdomen de las mujeres. Así, en el Cusco 52,3% de las mujeres golpeadas durante el embarazo reportó que las agresiones fueron dirigidas al abdomen y en Lima 32,4% informó lo mismo. Estas mujeres dijeron en su mayoría, que la violencia contra ellas tiende a mantenerse igual y no empeorar ni disminuir durante el embarazo, aunque en Lima casi un tercio de ellas reportó que la violencia empeoró durante el embarazo21. Las consecuencias para la salud de la mujer y del feto son múltiples, puesto que puede ocasionar tanto malformaciones fetales, como hemorragias y abortos que pueden producir incluso la muerte de la mujer, además de otros efectos colaterales relacionados con su salud mental y emocional.
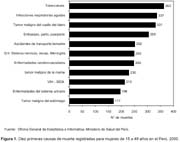
En el figura 1 observamos que en el Perú las defunciones de mujeres en edad fértil por causas relacionadas con el embarazo, parto y puerperio aún mantiene el cuarto lugar de todas las causas de muerte, según datos registrados por el Ministerio de Salud para el año 2000. Esto coincide con lo señalado por la Organización Panamericana de la Salud respecto a que las complicaciones relacionadas con el proceso de embarazo, parto y puerperio figuran en casi todos los países de la región entre las cinco primeras causas de mortalidad durante la edad reproductiva, pese a la naturaleza fisiológica, no patológica de este proceso y pese al carácter eminentemente prevenible de estas muertes22.
La misma figura anterior nos muestra cómo el cáncer al cuello uterino ocupa el tercer lugar en importancia dentro de las causas de muerte para las mujeres en edad reproductiva, mientras que el tumor maligno de mama es el séptimo causante de muerte. Las mujeres en edad reproductiva tienen mayores posibilidades de morir de cáncer, y 48% de estas muertes se debe al cáncer ginecológico principalmente cervical o cáncer al seno19. La letalidad observada no necesariamente esta ligada al carácter de dichas enfermedades, puesto que si son detectadas en su fase inicial son curables. El problema más importante, y esto ocurre en especial con el cáncer al cuello del útero que está muy vinculado a mujeres de bajos recursos económicos, es la falta de acceso a servicios de detección temprana. En muchos casos los servicios de salud pueden existir, sin embargo, estas mujeres carecen de la suficiente autonomía económica para pagarlos, aun cuando estos sean estatales, o dependen de la voluntad del cónyuge para acudir a dichos servicios. Los tratamientos oncológicos están limitados generalmente a las pocas que cuentan con un seguro médico. En esto último las mujeres están en gran desventaja respecto a los hombres, porque son las que menos trabajo remunerado y estable presentan, por lo que
está claro que mientras la seguridad social y los planes de seguro médico dependan de la situación de empleo, las mujeres seguirán en desventaja con respecto al acceso directo a la atención de salud
23.
También hay que considerar que muchos servicios de salud reproductiva aún no dan la información adecuada, o simplemente no la dan, sobre la necesidad de controles periódicos para prevenir dichos males, cuando las mujeres acuden a sus controles pre y postnatales. Esto es así, porque un sector de prestadores de los servicios aún arrastra una visión restringida de la salud sexual y reproductiva de las mujeres, muy ligada a la procreación, no siendo considerado en forma integral otras necesidades que apuntan al bienestar en general, a pesar que las normas dictadas por el Ministerio de Salud digan lo contrario24.
Un tercer tema que motiva comentarios, es la presencia del VIH-SIDA en el octavo lugar como causa de muerte para las mujeres en edad reproductiva. Esta enfermedad que apareció en el escenario mundial como eminentemente masculina, primero focalizada en grupos homosexuales y luego en heterosexuales25, está sufriendo rápidamente un proceso de feminización. Como vemos en la figura 2, los primeros casos reportados en el Perú se remontan a 1983, y sólo en 1986 se empiezan a registrar casos de mujeres. La razón hombre/ mujer en ese año era de 9,5 hombres por cada mujer, sin embargo en el año 2003 la razón ya era de 2,6 hombres por cada mujer, y la tendencia, al parecer, es a emparejarse.
El problema fue que, a medida que la pandemia alcanzó también a los hombres heterosexuales, en poco tiempo lo transmitieron a las mujeres. En este proceso han estado en juego fundamentalmente construcciones e inequidades de género que a continuación trataremos de resumir. En América Latina existe una concepción bastante generalizada dentro de la masculinidad hegemónica, que los hombres que adoptan el papel penetrador en el acto sexual con otros hombres, son más viriles, puesto que tienen la capacidad de someter sexualmente a otros hombres. Ellos mismos no se consideran homosexuales y tienen parejas femeninas20,27,28. Sin embargo, tampoco puede ser exhibido como una práctica cotidiana, puesto que podría levantar sospechas que pongan en cuestión su hombría. Entonces, estas tienen que aparecer como prácticas esporádicas y casuales. Esto hace que, cuando ocurre la oportunidad, no pueden mostrarse preparados y entonces las relaciones sexuales transcurren sin protección (llevar condones implicaría un nivel de planeación y de conciencia de su conducta)29. Muchos hombres adquirieron la enfermedad de esta manera y luego lo transmitieron a sus esposas eminentemente monógamas. Posteriormente el VIH les fue transmitido a trabajadoras sexuales y estas a su vez a más hombres, incrementando el efecto multiplicador, produciendo que en la actualidad el mal ya no se halle focalizado en grupos considerados de riesgo (prostitutas y homosexuales), sino diseminado en la población en general.
El segundo aspecto marcado por las inequidades de género en el proceso de feminización del VIH-SIDA, es la poca capacidad de negociación que tiene un amplio sector de mujeres frente a sus parejas para el uso de un preservativo en sus relaciones sexuales. El método disponible más efectivo para la protección contra esta enfermedad, y contra todas las ETS, sigue siendo el condón, y éste está controlado por los hombres. Todavía no existe un método simple y efectivo de protección que la mujer pueda utilizar sin tener que recurrir a la cooperación de la pareja. Muchas mujeres, aun sabiendo que sus maridos tienen relaciones paralelas, no se atreven a exigirles medidas de protección. Peor aún, estos son los casos de hombres más autoritarios, y los que recurren más a la violencia sexual cuando las mujeres se niegan a tener sexo con ellos por múltiples motivos. A todo ello se añade que, según diversos estudios, las mujeres fisiológicamente son más vulnerables a adquirir la enfermedad en una sola relación sin protección, porque tiene una mayor superficie de mucosa expuesta a las secreciones sexuales de su pareja. Además, la constitución de las paredes vaginales son más susceptibles de microrupturas y sangrados, cuyo riesgo se incrementa si es producto de un coito a la fuerza30.
Un tercer aspecto que contribuye de alguna forma a la expansión tanto del VIH como de otras ETS en las mujeres y que también reproduce las relaciones inequitativas de género, es la calidad de la atención de los servicios de salud sexual y reproductiva. En varias ocasiones la actuación de los prestadores de salud, cuando detectan alguna enfermedad de transmisión sexual en las mujeres, en la práctica, es de complicidad con los varones y de violación de los derechos de las mujeres. Utilizando los criterios que la normatividad social impone y que ellos comparten y usan en su vida privada, intentan proteger la unidad familiar, no otorgando información que cree discrepancias o rupturas en la pareja respecto a sospechas de posibles actos de infidelidad masculina. Entonces, no le comunican a la mujer que el origen de su enfermedad es la transmisión mediante el acto sexual y que tiene que exigir que su pareja sea también auscultada y tratada, a la vez que iniciar medidas de protección inmediatas.
La pandemia del VIH-SIDA puso en evidencia la necesidad de conocer y discutir sobre el comportamiento sexual humano, hasta el momento ausente en las discusiones oficiales sobre fecundidad y reproducción, y también sobre los derechos sexuales. Si bien el tema fue tratado, el concepto de derechos sexuales no alcanzó el consenso en la conferencia de El Cairo, precisamente por el temor a aceptar el derecho a la diversidad sexual. Sin embargo, están presentes algunas de sus bases conceptuales. Entre ellas la capacidad de disfrutar de una vida sexual satisfactoria y sin riesgos de procrear y, además, la libertad para decidir hacerlo o no hacerlo, cuándo y con qué frecuencia2.
Como ya vimos anteriormente respecto al ejercicio de los derechos reproductivos, también para este caso se requieren condiciones de posibilidad. Nuevamente las construcciones de género se erigen como grandes obstáculos para el ejercicio pleno de estos derechos por parte de las mujeres, pero también para los hombres, como veremos más adelante. Permanecen fuertemente enraizadas en el imaginario colectivo, y son reproducidas cotidianamente por las instituciones sociales, las creencias respecto a la sexualidad masculina y femenina. La práctica sexual es el medio predilecto para que los hombres se vean forzados socialmente a estar probando cotidianamente su hombría, como si esta fuera una cualidad siempre en peligro de perderse. Esto produce que la sexualidad masculina sea considerada como obligatoria, competitiva con otros hombres e irresponsable31, y alienta muchas veces a la violación de los derechos sexuales de las mujeres. En contraposición, la cultura machista hegemónica concibe a la sexualidad femenina como pasiva y sin derecho a la iniciativa, con la posibilidad de un disfrute moderado de la sexualidad siempre teniendo como única fuente de placer a su pareja, y siempre con la obligación de aceptar los requerimientos sexuales masculinos dentro del matrimonio14. Estas creencias que actúan como una normatividad social que no se puede transgredir, so pena de ser rechazado y estigmatizado socialmente, desarma a muchas mujeres, les crea menor capacidad social para la negociación y el autocuidado frente a los embates masculinos. Entonces, este acceso limitado y escaso control que tienen sobre su propia sexualidad convierte a estas mujeres en seres vulnerables a la explotación sexual, a embarazos no deseados, a ETS y al VIH-SIDA.
LA SALUD SEXUAL Y REPRODUCtIVA DE LOS VARONES Y SUS IMPLICANCIAS EN LA SALUD DE LAS MUJERES
En los acuerdos de El Cairo por primera vez se hace visible la presencia masculina en los procesos reproductivos, exigiendo a los hombres
que compartan por igual las responsabilidades de la planificación de la familia y las labores domésticas y la crianza de los hijos y acepten la responsabilidad de prevenir las enfermedades de transmisión sexual
32. Esto fue un avance con respecto a las Conferencias de Población anteriores, puesto que no centra toda la responsabilidad de la reproducción en las mujeres, situación que perpetuaba las condiciones de inequidad, vulnerabilidad, sometimiento, dependencia a la autoridad masculina, y escasas posibilidades de desarrollo personal, que el anclaje en las labores domésticas y sin el apoyo de los hombres producía. Ciertamente, este logro está relacionado con el cambio del objetivo principal de la política de población, que pasó de la búsqueda del control de la natalidad para frenar el rápido crecimiento de población en los países no desarrollados, focalizando la intervención anticonceptiva en la mujer como exclusiva responsable de la reproducción en el período pre Cairo, a la búsqueda por alcanzar la salud reproductiva y sexual de las personas en la CIPD de El Cairo, entendidas no sólo como ausencia de enfermedades sino fundamentalmente de bienestar en estos ámbitos. En este sentido, los derechos en el campo de la reproducción cobran crucial importancia como objetivo central a alcanzar, junto con las acciones que garanticen las condiciones para el ejercicio de estos derechos por parte de los Estados.
No obstante, a partir de El Cairo, si bien se ha hecho énfasis en las responsabilidades masculinas, poco se ha hablado de los hombres como sujetos de derechos en el campo de la reproducción y de la sexualidad. Es decir, aun se asume poco a los hombres como personas también con derecho a decidir sobre su procreación y sobre el ejercicio de su sexualidad y a recibir servicios que satisfagan sus necesidades en esos campos. En la práctica, se ha seguido considerando al hombre en términos indirectos -como alguien que obstaculiza algo que le es propio a la mujer o en el mejor de los casos quien colabora con ella en estos espacios- sin tomarlo como protagonista y también responsable en la toma de decisiones y en las tareas reproductivas, y sin considerar la existencia de necesidades masculinas en este campo a resolver.
Se han desarrollado estrategias para involucrar al varón de una manera más responsable en la salud sexual y reproductiva promoviendo, por ejemplo, métodos masculinos de planificación familiar (como el condón y en especial la vasectomía), tratando de hacer más evidente al varón las opciones con las que podría contar, sin analizar lo que su uso le genera, sus malestares, miedos, cuestionamientos, necesidades y conflictos.
Se ha tratado de convencer a varones y mujeres de las bondades del uso de estos métodos sin analizar el impacto que estos podrían tener en las relaciones de la pareja y en la vida cotidiana33. Esto hace que, en algunos casos, incluso el recurrir a dichos métodos, puede significar una participación agresiva por parte del varón, ya que si éste sigue pensando que es un espacio de la mujer, puede ser un mecanismo de dominación, de control o de interferencia34. En este sentido, el auge de la preocupación por involucrar al varón en la atención en salud reproductiva se deriva de una perspectiva pragmática y utilitarista de la atención al varón. Es decir, luego de comprender la importancia de la presencia del hombre en la toma de decisiones reproductivas resulta mejor tenerlo como aliado que como obstáculo en el objetivo final de incrementar el uso de MAC y de disminuir la fecundidad. Esta estrategia no toma en cuenta el bienestar del hombre mismo y de las relaciones equitativas, afectivas y armónicas con la pareja y los beneficios de la participación del varón en la crianza de los hijos. Otra variante es sólo considerar los beneficios en la salud sexual y reproductiva y en general en el bienestar de las mujeres, que traería la mayor responsabilidad asumida por los varones en la sexualidad, procreación y crianza de los hijos. Pero, no basta con reconstruir la participación de los varones en la salud de las mujeres, sino que es necesario imaginarlos como actores con sexualidad, salud y reproducción y con necesidades concretas a ser consideradas, tanto en la interacción con las mujeres, como en el proceso de construir su identidad masculina y su salud33.
Hay otros problemas cruciales que las políticas de salud reproductiva contemplan muy poco, y que tienen significados y repercusiones diferentes para hombres y mujeres, precisamente por las construcciones de género. Uno de estos problemas es la infertilidad, la cual resulta dramática para las mujeres, pero también lo es, con otras connotaciones, para los varones. Si bien el ser madres trae consigo una mayor valoración social, el no serlo no cuestiona su orientación sexual. Contrariamente, los hombres necesitan probar su heterosexualidad para ser reconocidos socialmente como hombres, a través de su capacidad no sólo de conquistar sexualmente a las mujeres sino fundamentalmente de preñarlas, porque es lo único que evidencia fehacientemente la virilidad dentro de la cultura de la masculinidad hegemónica. Así, mientras que una mujer infértil es vista con conmiseración, un hombre infértil es objeto de burlas y cuestionamientos a su masculinidad. Este problema tiene consecuencias negativas muy importantes en la esfera psíquica y emocional de los hombres que la padecen, en especial en la mella a su autoestima. Como señala Jorge Calero35, las mujeres también sufren no poder gestar y parir, pero el hecho que sus compañeros aparezcan disminuidos como varones ante los demás, hace que muchas veces ellas asuman la responsabilidad de la infertilidad de la pareja, porque la imagen masculina del varón no sólo es importante para el propio varón, sino también para su compañera. En general, los servicios de salud reproductiva del sector público poco se han ocupado del problema de la infertilidad, priorizando un objetivo central pre Cairo como era el lograr bajos niveles de fecundidad y no preocupándose realmente por la salud reproductiva de quienes no pueden tener hijos. Los pocos servicios que existen, mayormente en el sector privado, no tienen como usuarios a los hombres, o si los tienen, no contemplan el problema en su integridad, puesto que no incluyen el ámbito de las emociones, justamente ahí donde más estragos producen los mandatos socioculturales.
A diferencia de la salud reproductiva, donde aun cuesta pensar en los hombres reproduciéndose, la salud sexual es más reconocida como un campo que atañe a ellos, puesto que la sexualidad ha sido un medio importante de valoración masculina y una de las fuentes de poder sobre las mujeres y sobre otros hombres más débiles. La manera en que se construye el sexo masculino condiciona conductas que ponen en riesgo sus propios cuerpos, en especial atentan contra su salud sexual, arrastrando con ello a sus parejas. La necesidad de demostrar virilidad y mantener cierta práctica intensiva de la sexualidad los expone a mayores riesgos de contraer enfermedades de transmisión sexual y del VIH- SIDA36,37, que incluso los conduce prematuramente a la muerte. Así, podemos ver en la figura 3, que esta enfermedad es la segunda causa de muerte en el Perú, para varones entre los 15 y los 49 años, según datos del Ministerio de Salud para el año 2000.
Según un estudio realizado con hombres de 22 a 50 años de las ciudades de Callao, Huancayo y Cusco, el contraer una ETS no es algo buscado sino, dentro del imaginario masculino, consecuencia inevitable del ejercicio intenso de la sexualidad en el que todo hombre, por su condición de tal, está expuesto. Resulta también una prueba fehaciente frente a los pares de que se está ejerciendo intensivamente la sexualidad y, por tanto, cuando una ETS se produce, recibe la comprensión y el apoyo solidario de los demás, principalmente de los más experimentados. Es una herida de guerra, la cual no se busca pero resulta como parte inevitable de los gajes del oficio. En cuanto al VIH-SIDA, si bien se le teme porque se sabe de su letalidad, no lo sienten cercano en tanto se evite las prácticas con grupos considerados de riesgo como homosexuales y trabajadoras sexuales38.
Según el mismo estudio, existe una percepción generalizada de invulnerabilidad masculina que les impide asumir su papel de enfermos y acudir a los servicios de salud, bajo las ideas que no somos débiles y soportamos el dolor. Los varones en general tienen actitudes, en cuanto a su salud, posteriores al agravamiento de los síntomas; resisten la enfermedad hasta que el dolor o la incapacidad física les obligan a buscar atención. En la exploración de los significados que dan los hombres a estas actitudes, el estudio encuentra un elemento clave para interpretar muchas de las aparentes pruebas de fortaleza y resistencia, que definitivamente existen, pero que por sí solas sólo reflejarían un aspecto de sus prácticas. Este es el sentimiento de vergüenza que atraviesa gran parte de esas estrategias para enfrentar sus necesidades en el campo de la salud sexual y reproductiva. Por la manera como se construye social y culturalmente la masculinidad, los varones se enfrentan a una revisión pública de su sexualidad, la cual le otorgará el certificado de aprobación o no de su entorno, de ser un hombre de verdad. Esto mantiene a un buen número de hombres con una permanente inseguridad de si pasarán la prueba, provocando que unos eviten exponerse a la evaluación, o a desarrollar alardes de proezas sexuales para demostrarse a sí mismo y a los demás, su mayor hombría38. Las repercusiones negativas en el cuidado de la salud sexual de estas creencias tan arraigadas es, por ejemplo, que un sector de hombres no acudan a los servicios de salud porque temen que sea evaluada o comparada su masculinidad con un prototipo de lo que se considera un verdadero hombre, en relación a características físicas centradas, por ejemplo, en el tamaño de sus genitales o en la puesta en cuestión de su comportamiento sexual. Si bien existe una mayor preocupación oficial por el comportamiento sexual y la salud sexual desde la aparición de la epidemia del VIH – SIDA, aun los hombres no sienten que existan servicios de salud especializados para ellos, puesto que los perciben como lugares de atención para mujeres y niños15.
Un elemento que repercute en la salud sexual de los hombres, con incidencias en otros aspectos de su salud en general, es la situación socioeconómica, específicamente el desempleo y el subempleo. Los varones que han sido socializados para hacer de proveedores del ámbito doméstico, siendo este papel uno de los pilares de la autoridad y el poder masculino, encuentran cada vez más obstáculos para realizarse como tales. El problema es que no es interpretado el desempleo que experimentan como una carencia, producto de una situación externa al individuo, sino como una incapacidad personal, que es como se interpreta la imposibilidad de cumplir la normatividad social o de emular cualquier característica del estereotipo masculino hegemónico. La vergüenza constituye una expresión clave del sentimiento de frustración por no alcanzar los estándares exigidos por la norma, tal como lo grafica el siguiente testimonio tomado de un hombre de la ciudad de Iquitos39.
Te sientes opacado, a veces ante las amistades también te da vergüenza por no cubrir lo que otro hombre cubre, porque el otro tiene trabajo.
Según los mismos hombres lo señalan, los estados de preocupación por la falta de empleo repercuten en la presencia de disfunciones sexuales, principalmente en la impotencia, que a la vez afecta aún más a su autoestima y los hunde en mayor depresión. Así lo expresan los siguientes testimonios de hombres del Callao y Huancayo39:
..también te da cuando llegas cansado de buscar chamba, tratas de satisfacer a tu pareja y te sientes impotente de no poder satisfacer por completo porque estás cansado y preocupado (Callao). Uno se siente mal de tener una demora en la erección, son cosas que nos suceden naturalmente, pero vamos a lo que nos sucede dentro de nosotros, en lo psicológico, me siento mal, me deprimo (Huancayo).
Estos hombres plantean sus necesidades de manera integral, es decir su salud sexual y mental como un todo que se retroalimenta. Existe un reclamo por parte de varones de sectores populares urbanos, por servicios de atención integral de salud con prestadores especializados en resolver problemas de salud física y mental propios de los varones38. El ver a los hombres, no sólo con responsabilidades en el campo de la salud reproductiva y sexual, sino a la vez como sujetos de derechos, con necesidades por cubrir, resulta una perspectiva fundamental por asumir. Esto abre un abanico de tareas pendientes para las políticas y programas de salud sexual y reproductiva que, además de atender a este importante sector de la población, redundará en lograr que ellos adquieran mayores responsabilidades en estos campos.
EL ESTADO Y LA POLÍTICA DE SALUD SEXUAL Y REPRODUCTIVA EN EL PERÚ
Junto al análisis de los procesos salud, enfermedad y atención desde el lado de los individuos, es fundamental incluir cuál ha sido la acción del Estado y el efecto de las políticas públicas en la salud sexual y reproductiva y en el ejercicio de los derechos sexuales y reproductivos.
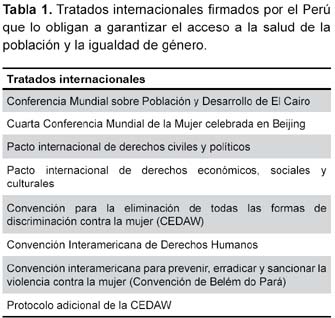
El Estado Peruano ha firmado una serie de tratados internacionales que lo obligan a garantizar el acceso a la salud de la población y la igualdad de género (Tabla 1). Todos ellos generan obligaciones de no discriminar, entre otras, por razones de género y de actuar para remediar el efecto negativo de la discriminación, y la obligación de generar acciones orientadas a proteger la salud de la población. Además, ha asumido el compromiso de llevar a cabo los acuerdos alcanzados en las conferencias mundiales organizadas por las Naciones Unidas que tienen mayor importancia para la equidad de género en salud (El Cairo y Beijing, Tabla 1). En ellas se estableció una relación explícita entre los derechos humanos, la equidad de género y la salud sexual y reproductiva de las mujeres. Todo lo cual implica una obligación en la ejecución de acciones encaminadas a observar y defender estos derechos así como a garantizar, al menos, un umbral mínimo de cumplimiento, independientemente del nivel de desarrollo económico40. De esta forma, el enfoque de género es algo más que una perspectiva de análisis, en la medida que tiene validez y vigencia jurídica en el ámbito internacional y nacional41.
En este contexto, las políticas gubernamentales han seguido caminos contradictorios que en unos casos han favorecido y en otros han atentado contra los derechos humanos y específicamente contra los derechos reproductivos y la equidad de género. Desde el inicio de su gobierno en 1990, Alberto Fujimori consideró de alta importancia desarrollar medidas de control natal, puesto que estimaba que las altas tasas de fecundidad en el país constituían un serio obstáculo para disminuir la pobreza y avanzar en el desarrollo. En su discurso pronunciado en la inauguración de la IV Conferencia Internacional de la Mujer en Beijing, se refirió a este aspecto, pero enfatizó su firme propósito de respetar la libre decisión de las mujeres y sin la imposición del Estado de métodos coercitivos42.
Ya, el 28 de julio de 1995, en su discurso pronunciado ante el Congreso de la República con ocasión de la inauguración de su segundo mandato consecutivo, había presentado una modificatoria a la Ley Nacional de Población permitiendo la anticoncepción quirúrgica voluntaria (AQV). Esta había sido expresamente prohibida en 1985, cuando se promulgó esa Ley a finales del mandato del Presidente Belaúnde, por la presión de la Iglesia Católica43. En esta oportunidad Fujimori se enfrentó directamente a la Iglesia Católica a quien presumiblemente aludió con la frase que no aceptaba tabúes ni vacas sagradas para seguir adelante con la política de población44. En 1996 se aprueba el Programa Nacional de Salud Reproductiva y Planificación Familiar 1996 - 2000 donde, por primera vez, se coloca como meta el alcanzar en ese período la prevalencia de uso de métodos anticonceptivos modernos y seguros, necesaria para asegurar una tasa global de fecundidad de 2,5 hijos por mujer46. Incluía también como meta que 100% de las pacientes con atención institucional del parto o aborto egresen iniciando algún método anticonceptivo seguro luego de haber recibido consejería individual.
El gobierno inició una gran campaña a nivel nacional para brindar servicios de esterilización quirúrgica gratuitos en todo el país. Pero, como el Ministerio de Salud no tenía la capacidad para proporcionar servicios de esterilización a gran escala; no tenían ni personal médico debidamente capacitado ni el equipo necesario para aumentar un acceso rápido a servicios de esterilización de alta calidad, comprometió dramáticamente la calidad de los servicios así como la atención de seguimiento46. Posteriormente, a fines de 1997, gracias a las denuncias de activistas feministas, de la Iglesia y de la prensa se empezó a conocer de diversos casos de la violación a la decisión libre e informada y la baja calidad de la atención de los servicios de esterilización, y de las cuotas mínimas de esterilizaciones quirúrgicas exigidas a los prestadores de salud, bajo la amenaza de ser despedidos, en los establecimientos principalmente ubicados en zonas rurales19. La ONG feminista Centro de la Mujer Peruana Flora Tristán y el Comité de América Latina y el Caribe para la Defensa de los Derechos de la Mujer -CLADEM- pudieron constatar, por los testimonios de las mujeres que entrevistaron en diversas localidades del país, recogidos entre fines de 1996 y 1997, la existencia de prácticas contrarias al consentimiento informado; la estrategia de privilegiar las ligaduras de trompas por encima de otros métodos, negando incluso a las mujeres que solicitaban otros métodos e induciendo en su lugar la oclusión tubaria. No se cumplió, en la mayoría de los casos, con informar las contraindicaciones, ni los riesgos ni los cuidados que debían tener las usuarias luego de la intervención. Algunas mujeres mencionaron un trato humillante e intimidatorio hacia aquellas con un número elevado de hijos, que incluía amenazas de no ser atendidas en el siguiente parto. Hubo también testimonios de mujeres parturientas o que habían arribado a los establecimientos de salud con sospecha de aborto, de haber recibido en esas circunstancias la propuesta única de ligarse las trompas, siendo algunas de ellas objeto de presión. Las usuarias también informaron del uso del «canje»: la condonación de la deuda hospitalaria por parto o aborto a cambio de ligarse las trompas47.
La Defensoría del Pueblo, creada por la Constitución de 1993, cumplió papel fundamental a partir de 1997, tanto en la investigación de casos de violación a los derechos humanos por la aplicación de esta política, como en la denuncia de estos hechos y en la exigencia de garantizar los derechos de las mujeres48. Después de las acciones de denuncia de las organizaciones de mujeres, de las asociaciones médicas, de la presión de los donantes internacionales19 y de las diferentes recomendaciones de la Defensoría del Pueblo, las Resoluciones Ministeriales N.º 076-98-SA/DM y N.º 089-98-SA/DM, y posteriormente la N.º 465-99-SA/DM, modificaron las Normas del Programa de Planificación Familiar. El Ministerio de Salud aceptó adoptar las reformas en sus servicios de esterilización, que incluían la elaboración de nuevas guías de orientación y un nuevo formato de consentimiento, la conducción de dos sesiones de orientación por candidata, un período de espera de 72 horas entre la segunda sesión de orientación de la cliente y el procedimiento, un período de hospitalización de 24 horas posterior a la cirugía para clientes con dificultad para acceder a los servicios, y el requerimiento de un proceso de certificación de los establecimientos de salud y de los médicos calificados.
El gobierno de Fujimori es el caso prototípico de una política donde el fin justifica los medios. Utilizó los acuerdos de El Cairo y Beijing, plasmando los conceptos de salud reproductiva, equidad de género y desarrollo humano en el Programa Nacional de Salud Reproductiva y planificación Familiar de 199645, con la finalidad de lograr su principal preocupación, alcanzar las metas demográficas planteadas en el mismo documento. Para lograrlo se impartió disposiciones soterradas, sin importar que se violaran los derechos humanos de las mujeres.
Durante el período de Fujimori, paradójicamente también se avanzó significativamente en una normatividad legal que garantice mejor los derechos de las mujeres, en lo relacionado a la violencia familiar. De esta manera, en 1993 se promulga la Ley contra la violencia familiar N.° 26260 y se avanzó hacia una serie de modificatorias que mejoran esta ley, arribándose a un texto unificado hacia 1997. Así mismo, se dieron reformas importantes al Código Penal durante 1999, suprimiendo la acción privada para los delitos de violación sexual. Se suprimió además la aberrante indicación de que el violador quedará exento de la pena si contrae matrimonio con la víctima, y que en ningún caso existiera la posibilidad de exención de la pena para violadores, sea cual fuera la edad de la víctima. También se creó el Ministerio de Promoción de la Mujer y el Desarrollo Humano (PROMUDEH), el Comité del Congreso sobre la Mujer y una Defensora del Pueblo de Derechos de la Mujer. Igualmente, el Ministerio de Educación inició un innovador programa de educación sexual en los colegios públicos19.
Durante el gobierno de transición, liderado por el Dr. Valentín Paniagua (noviembre de 2000 - julio de 2001), fue muy importante la incorporación, dentro de los anticonceptivos señalados en las normas de planificación familiar, de la anticoncepción oral de emergencia (AOE), con la obligatoriedad de ser proporcionada en todos los establecimientos de salud. También resultó crucial la creación del Programa Nacional contra la Violencia Familiar y Sexual, al interior del PROMUDEH, cuya finalidad es diseñar y ejecutar a nivel nacional acciones y políticas de atención, prevención y apoyo a las personas involucradas en hechos de violencia familiar y sexual. A partir de entonces, este programa ha cumplido un papel importante en el apoyo, a través de los Centros de Emergencia Mujer, tanto en la denuncia policial, la asesoría judicial, como en el apoyo psicológico a las mujeres que sufren violencia familiar. Este programa pudo tener un protagonismo mayor en la defensa de los derechos de las mujeres, sin embargo, ha dependido de la perspectiva social y política de la ministra de turno, que en la mayoría de veces ha privilegiado el objetivo de la unidad familiar por encima de los derechos de las mujeres, es decir desdibujando a los individuos como sujetos titulares de derechos, tal como sucedió durante el gobierno del presidente Toledo (una muestra de esta postura fue la adscripción del Programa al Instituto Nacional de Bienestar Familiar bajándolo de nivel y peso político). Cabe también indicar que, a pesar de los avances en la legislación, en muchos ámbitos estatales, los diversos agentes cuya función es aplicar la ley y garantizar los derechos de las mujeres, hacen interpretaciones laxas del contenido legal y se muestran condescendientes y permisivos con los que ejercen violencia contra las mujeres, puesto que actúan con los criterios culturales patriarcales que a la vez utilizan en sus propias vidas privadas y cotidianas.
El gobierno de Toledo (2001- 2006) no le dio mayor importancia al tema poblacional y su política en el campo de la salud reproductiva estuvo caracterizada por una actitud de dejar hacer, dejar pasar. Esto permitió que el Ministerio de Salud (MINSA) fuera tomado por uno de sus colaboradores más conservadores y confesionales, el cual junto a quien le sucedió en el cargo, desactivó avances importantes en este campo logradas en la década anterior. Se desterró del vocabulario de las esferas oficiales los términos de equidad de género y de salud, y derechos sexuales y reproductivos, en un claro desconocimiento de los compromisos internacionales asumidos por el Estado Peruano.
Se desactivó el Programa Nacional de Educación Sexual 1996-2000, que incorporaba el lenguaje de la CIPD con un enfoque de habilidades para la vida, lo que significaba un mejor manejo de la sexualidad en el adolescente. El Programa de Promoción de la Salud en el Centro Educativo, que se instituyó a cambio, enfatizó el retraso del inicio sexual, la abstinencia, el valor de la fidelidad, sin hacer referencia al uso del condón para la prevención de la ITS/VIH-SIDA o de los métodos anticonceptivos49. Se desmantelaron progresivamente los programas de planificación familiar, hubo una despreocupación por abastecer de métodos anticonceptivos a los establecimientos de salud a nivel nacional, se negó la distribución de la AOE porque fue considerada abortiva, se empezó a cobrar a las mujeres para obtener la anticoncepción quirúrgica, a pesar que, de acuerdo con la ley vigente, todos los métodos deberían ser gratuitos en los establecimientos de salud estatales. Estas medidas resultaron absolutamente discriminatorias con las mujeres que se encontraban en situación de pobreza50. Igualmente, el MINSA eliminó su programa de control de ITS/SIDA, y colocó la prevención del VIH en un programa de reducción del riesgo que incluye la malaria, dengue y otras enfermedades19.
Según Ana Güezmes, las políticas del gobierno de Fujimori y los ex ministros de salud bajo el gobierno de Toledo compartían por lo menos tres de los mismos defectos desde una perspectiva de derechos humanos: En primer lugar, ambas políticas discriminaban a la mujer, cuya salud y capacidades reproductivas estaban en discusión y cuya autonomía y decisiones no fueron respetadas en ninguno de los dos casos -ya sea la decisión de no usar anticoncepción quirúrgica bajo la administración de Fujimori o la decisión de hacerlo, o incluso siquiera obtener a veces anticonceptivos bajo la administración el ministro Carbone (en el gobierno de Toledo)-. En segundo lugar, ambas administraciones trataban a la mujer -en particular a la mujer campesina pobre - como objeto de una política específica en lugar de como sujeto y persona poseedora de derechos. En tercer lugar, no hubo -y aún no hay- un sistema de rendición de cuentas a través del cual los individuos o grupos de mujeres puedan reivindicar sus derechos en caso de violaciones a sus derechos. En el fondo lo que sigue en juego es el poder de las mujeres, su autodeterminación y quién debe controlar su fecundidad41.
Gracias a la presión de instituciones de la sociedad civil, fundamentalmente provenientes del movimiento feminista, algunos sectores de la prensa independiente, y la Defensoría del Pueblo, el presidente Toledo se vio obligado a cambiar de ministro y el rumbo de la política de salud reproductiva. Con la ministra Pilar Mazzetti se retomó la política del gobierno de transición, tratando de subsanar el desabastecimiento de los MAC en los establecimientos e incluyendo dentro de los anticonceptivos la AOE. Esto ocasionó una gran ofensiva en contra de parte de la Iglesia Católica y de las fuerzas ultraconservadoras, y una denuncia constitucional de un grupo de parlamentarios, quienes la acusaron de utilizar métodos abortistas y contrarios a la Constitución. Sin embargo, cabe destacar la actitud firme de la ministra quien sustentó con argumentos científicos las políticas emitidas desde su despacho, y de las ONG feministas y de derechos humanos que respaldaron su gestión ministerial. En julio de 2004, dentro de la perspectiva del CIPD, lanzó un nuevo Programa Integral de Salud Sexual y Reproductiva y aprobó nuevas directivas nacionales para los servicios.
No cabe duda que la Iglesia Católica ha cumplido un papel importante en la formulación y en la aplicación de las políticas de población y, concretamente, en las de salud reproductiva. Sin embargo, su importancia está en función del espacio que le consiente el poder político. Esto quedó demostrado con la firme posición de Fujimori para llevar a cabo su política de población a partir de 1995 y frente a lo cual la Iglesia mantuvo un perfil bajo. Solo volvió con fuerza, haciendo avanzar su propia agenda, en el contexto de denuncias sobre violación de derechos humanos en la aplicación de la anticoncepción quirúrgica y, posteriormente durante todo el período de Toledo, por la poca importancia que este le dio al campo de la salud sexual y reproductiva.
Concuerdo con Blancarte, cuando afirma que la Iglesia tiene un poder sobredimensionado que sólo tiene validez en la medida que se le otorga. Según él, la jerarquía católica puede influir en las políticas públicas en la medida que se tope con funcionarios que se dejen influir y confundan la potencial influencia social de una iglesia con su verdadero peso sobre la feligresía. Los propios católicos hacen una distinción entre su ámbito religioso, doctrinal, espiritual, y su ámbito social y político. Si no se toma en cuenta lo anterior, entonces el peso social que se le dé a la jerarquía católica será ficticio51. Esto ocurre, por ejemplo con los MAC modernos, pues quienes los utilizan son fundamentalmente católicos, desoyendo la prédica de la jerarquía y siendo la prevalencia en el uso cada vez más alta. Frente al poco peso de su argumentación moral y religiosa, la jerarquía eclesial utiliza opiniones de médicos conservadores, carentes de validez científica, para sembrar desconcierto y fomentar el temor a posibles consecuencias negativas a la salud de las usuarias.
Por último, hay que anotar como medida positiva durante el gobierno de Toledo la creación del Sistema Integrado de Salud (SIS) que pretende ser un subsidio para que los pobres accedan gratuitamente a los servicios de salud, beneficiando con esto principalmente a grupos específicos como los lactantes, los niños, las mujeres embarazadas y los adultos en situación de emergencia. No obstante, el SIS tiene deficiencias, como una cobertura y financiación inadecuadas. Aún las mujeres y niños más pobres que habitan zonas rurales muy lejanas a los establecimientos de salud no podrán acceder a los beneficios del SIS.
El Estado, históricamente se ha comportado de manera ambivalente en el papel que está obligado a desempeñar como garante del ejercicio de los derechos sexuales y reproductivos de la población. En la plasmación del contenido y el rumbo de las políticas, han cumplido papel importante diversos actores y no sólo la voluntad de los gobiernos de turno. En este sentido, como ya hemos visto, las políticas relacionadas con la salud sexual y reproductiva han sido producto de las cambiantes correlaciones de fuerzas entre el gobierno de turno, la iglesia, las organizaciones de la sociedad civil, la prensa, etc. Ciertamente, la voluntad política del gobernante de turno tiene un papel preponderante, pero aún en un gobierno tan autoritario y con tanto control en los canales de opinión pública con el de Fujimori, este no pudo concluir su estrategia que en la práctica era violatoria de los derechos humanos, pues fue evitada gracias al movimiento desarrollado desde la sociedad civil. De la misma forma tampoco pudieron consumarse totalmente las medidas ultraconservadoras en el gobierno de Toledo, que igualmente eran atentatorias a los derechos sexuales y reproductivos, a pesar que en los dos casos dejaron importantes secuelas negativas que sufrieron fundamentalmente los más pobres y dentro de ellos principalmente las mujeres.
Sin embargo, el Estado no ha tenido un comportamiento monolítico, pues en los últimos 15 años también hemos visto importantes avances en términos de una mayor institucionalidad y legislación que busca proteger a la población más vulnerable y especialmente a las mujeres y crear una mayor cobertura a la utilización de los servicios de salud y de protección contra la violencia de género, a pesar de las limitaciones. Es bastante probable que esto no hubiera ocurrido sin los tratados y acuerdos internacionales que obligan al Estado peruano a avanzar en este sentido y que, a la vez, han permitido que la sociedad civil organizada cuente con instrumentos legales para exigir a los gobiernos su cumplimiento. No cabe duda que, todo lo cual, está permitiendo que haya un progresivo empoderamiento de la sociedad civil y en especial de las mujeres, mediante una mayor conciencia de sus derechos ciudadanos.
HACIA UNA POLÍTICA EN SALUD SEXUAL Y SALUD REPRODUCTIVA CON PERSPECTIVA DE GÉNERO
Una política en salud sexual y reproductiva con perspectiva de género, en primer lugar debería desarrollar acciones dirigidas a cumplir con los acuerdos y recomendaciones internacionales, los cuales a la vez están plasmados en la legislación nacional.
La forma más efectiva de estar vigilantes que estas acciones se cumplan es mediante la existencia de una cultura cívica de ejercicio de derechos ciudadanos, y que hombres y mujeres participen en organizaciones de la sociedad civil con capacidad de exigir la rendición de cuentas a los ejecutores de las políticas públicas.
El esfuerzo mayor de las políticas públicas está en crear las condiciones básicas para que el ejercicio de los derechos de la personas a una vida sexual y reproductiva saludable, y a una atención de calidad, sin distinción de sexo, sea posible. En primer lugar, están las condiciones materiales: la existencia de servicios educativos adecuados, servicios de salud con personal capacitado e instrumentos adecuados para resolver complicaciones en el embarazo y parto; carreteras que permitan el rápido acceso de las zonas rurales hacia los centros urbanos donde están instalados estos servicios; métodos anticonceptivos en una amplia gama; transporte rápido para trasladar a casos de emergencia a los establecimientos de salud, etc.
Sin embargo, si bien es necesario todo esto, no es suficiente si a la vez no se hacen esfuerzos que busquen modificar los aspectos socioculturales de género. Pues precisamente son estos los que impiden que tanto los prestadores de salud como las usuarias y usuarios, a pesar de que pueda existir una adecuada oferta, presten un servicio de calidad o hagan uso de los servicios respectivamente, por los obstáculos que imponen los aspectos normativos sociales.
Resulta imprescindible realizar un amplio programa reeducativo con los/las prestadores/as de servicios (de educación, salud, policía, poder judicial y ministerio público) que los/las sensibilice e impulse a cambios personales desde una perspectiva de género y de derechos humanos. Para ello el Estado debería contar con el concurso de las organizaciones de la sociedad civil que ya disponen de una larga experiencia en capacitación desde estas perspectivas.
El sector salud y el de educación requieren de personal orientado al respeto de los derechos ciudadanos y a la equidad de género y que desarrollen un efecto multiplicador mediante acciones que permitan el empoderamiento de las mujeres, con programas formativos que contribuyan al crecimiento personal y a la autonomía en las decisiones de las mujeres en todos los ámbitos, en especial en sus decisiones sexuales y reproductivas. Esto debería realizarse desde una etapa muy temprana en las escuelas y también con mujeres adultas en los centros educativos donde estudian sus hijos y en los establecimientos de salud. Para ello el Estado también debería realizar convenios con instituciones de la sociedad civil con experiencia de capacitación desde las perspectivas planteadas.
De la misma forma ambos sectores, salud y educación, deberán desarrollar programas formativos con los varones, desde la infancia, para cuestionar los modelos de masculinidad hegemónica que están interiorizando, y mostrarles formas distintas de ser varón, más afectivas, más democráticas, menos violentas y asumiendo papeles domésticos con la misma responsabilidad que las mujeres. Transmitirles contenidos educativos que permita vivir su sexualidad de manera más autónoma sin buscar emular estereotipos de sexualidad masculinidad tan violentos para las mujeres como para ellos mismos. Las escuelas son espacios donde también se puede formar simultáneamente a los padres de familia.
Es probable que el mayor empoderamiento de las mujeres traiga, en algunos casos, aparejado mayor violencia de parte de los hombres contra ellas, porque algunos sentirán que sus privilegios, autoritarismo y poder son cuestionados. Es fundamental desarrollar acciones para que las mujeres perciban que existen instituciones que resguardarán sus derechos. Tanto el personal policial, del ministerio público, como del judicial deberán ser sensibilizados y capacitados desde una perspectiva de género, lo cual permitiría que desde estas instituciones se envíen señales claras que no se permitirá que los derechos de las mujeres sean vulnerados. A la vez, el Ministerio Público tendrá que cumplir con disponer medidas automáticas de protección a la mujer, incluso previas al proceso de investigación, tal como lo especifica la ley. De la misma forma, el Estado deberá promoverse espacios de reeducación de agresores, apoyando las iniciativas que provienen de la sociedad civil, donde los hombres puedan aprender formas no violentas de resolver conflictos y, principalmente, otro modelo de ser hombre, más democrático, más afectivo y más respetuoso de los derechos de las mujeres.
Los servicios de salud tienen que convertirse en lugares donde las mujeres reciban, no sólo atención de emergencia a sus lesiones en casos de maltratos físicos, sino la consejería adecuada y la derivación correcta a las instituciones pertinentes.
Los procesos de sensibilización y capacitación al personal de los establecimientos de salud desde una perspectiva de género y de respeto a los derechos humanos en la atención a usuarias y usuarios, deberá pasar necesariamente por un cuestionamiento a sus propias creencias de género y a las repercusiones en sus vidas cotidianas. Para esto, como ya dijimos, existen organizaciones de la sociedad civil con experiencia en capacitación desde la perspectiva de género que deberían participar en convenio con el Estado. Esta es la única manera de garantizar cambios efectivos hacia una atención con calidad y que contribuya a erradicar los obstáculos en el acceso a los servicios por razones de género. Esto implica por ejemplo:
o Con las y los adolescentes, verlos como sujetos de derechos y con capacidad de ser responsables de su propia salud y de las consecuencias de sus prácticas sexuales y reproductivas. Los servicios de consejería deberán contribuir al empoderamiento de las adolescentes brindándole información, no sólo de la variedad de métodos anticonceptivos y de los peligros de contraer las ETS o del VIH-SIDA, sino cuestionando los tabúes respecto a la sexualidad, fundamentalmente en relación al supuesto papel pasivo de las mujeres, tanto en el autocuidado como en la iniciativa sexual, el respeto a sus deseos sexuales y a su derecho al placer. Igualmente, con los adolescentes varones, además de la información señalada para las mujeres, se deberá contribuir con desmitificar las creencias arraigadas de la sexualidad obligatoria, competitiva, violenta, homofóbica e irresponsable como sinónimo de mayor hombría que alienta la masculinidad hegemónica. Propugnando una sexualidad que no busque emular al estereotipo del verdadero varón, sino que respete autónomamente sus deseos y sus ritmos, sin dar cuenta a nadie de su sexualidad, sino a sí mismo y a su pareja. Sólo logrando que los adolescentes varones no se autoviolenten y se respeten a sí mismos, se crearán mejores condiciones para que a su vez no violenten a sus parejas y respeten sus derechos.
o Con las mujeres adultas, considerándolas en su integralidad, no sólo como madres sino como seres humanos con múltiples dimensiones y necesidades. En el sector urbano popular y rural de menor educación, hay que brindarles información, pero no sólo anticonceptiva, sino también respecto a los cuidados que deberán tener para no contraer una ETS o el VIH-SIDA incluso si son monógamas. En los casos que hayan contraído una ETS, deberán darle la información completa y no sesgada sobre la manera en que se produjo el contagio, alertándole sobre las medidas de protección que deberían tomar, aun cuando se trate de un solo compañero sexual. Deberán informarles sobre la necesidad de exámenes periódicos para prevenir el cáncer al cuello uterino y a las mamas, tan frecuentes en las mujeres adultas. Durante el parto las y los profesionales de la salud deberán ser solidarios con el dolor de las mujeres, dándoles apoyo emocional y no reprimiéndolas, como en muchas ocasiones, con observaciones que intentan culpabilizar a la mujer por las posibles experiencias placenteras en el ejercicio de su sexualidad. Y, al igual que con las adolescentes, se deberá contribuir al empoderamiento de las mujeres, sin juzgarlas y desvalorizarlas por las supuestas actitudes pasivas que ellas toman frente a sus parejas, sino partir del entendimiento de sus procesos, de los constreñimientos sociales y culturales que obstaculizan sus decisiones autónomas, y ayudarlas a debelar las falsas creencias de género (tanto en la sexualidad y en la reproducción, como en diversos aspectos de la vida cotidiana) y cuestionarlas. Los servicios de salud con perspectiva de género deberían preocuparse también por dar atención y consejería a mujeres menopáusicas y postmenopáusicas respecto a sus cambios fisiológicos y en relación al disfrute de una vida sexual placentera en esta importante etapa de sus vidas. El objetivo es que las mujeres lleguen a sentir que los servicios de salud son espacios donde recibe una atención profesional de calidad, con calidez, con información adecuada, con confidencialidad y, en general, con respeto a su dignidad como personas.
o Con los varones, mediante un estudio que aplicó una muestra representativa en tres ciudades (Callao, Huancayo e Iquitos), se pudo comprobar el interés mayoritario de los hombres por la existencia de servicios especializados en salud sexual y reproductiva para varones15. Ellos reclaman que estos servicios deberían comprender el conjunto de sus necesidades de salud, ya que así ellos mismos plantearon sus demandas. El diagnóstico que los propios hombres hacen de sus problemas en torno a la salud sexual y reproductiva requiere de una atención integral, en donde sexualidad y reproducción no pueden estar desligadas, la cual debe comprender no sólo aspectos estrictamente médicos, sino también psicológicos y sociales. Los prestadores de salud de estos servicios deberían tomar en cuenta de manera prioritaria los rasgos que emanan de la manera como se ha construido la masculinidad. Es decir, tener muy en cuenta los significados que encierra la vergüenza de los varones, vinculada a la inseguridad permanente de dar con la medida de lo que se espera socialmente de los verdaderos hombres, como un factor que limita e inhibe el que acudan a estos servicios. Estas creencias deberán cuidadosamente ser conversados con los hombres, ayudarlos a desmitificarlas y a cuestionarlas. Sus demandas por un servicio discreto, con mucho respeto, confidencialidad, en un clima de confianza, sin discriminación por su condición social, diferencia cultural y preferencia sexual, entre otras, son características que todo servicio con calidad en la atención debería tener, tanto para mujeres como para hombres. En tanto que la población masculina no es una demanda cautiva del sector salud, no considerar alguna de estas características, simplemente imposibilitaría la presencia de los varones en estos servicios.
Todo lo expuesto nos lleva a comprender que asumir una perspectiva de género, en la elaboración y ejecución de políticas y programas de salud sexual y salud reproductiva, no sólo significa adscribirse a una apuesta teórica. Se trata principalmente de optar por una visión más integral de la realidad y una manera más eficaz de desasir los nudos que con mayor fuerza entraban el ejercicio de derechos sexuales y reproductivos de las mujeres, pero también de los hombres. Si bien las condiciones económicas cumplen un papel importante en el logro de un estado de bienestar en los ámbitos de la sexualidad y la reproducción, aún cuando estas puedan ser mejoradas, por si solas no bastarán si no se consiguen superar las desigualdades sociales de género. ¿Cómo lograr que un Estado eminentemente patriarcal encamine sus acciones hacia estos cambios? Como lo planteamos al principio de este acápite, sólo será posible, mediante la vigilancia y la presión de la sociedad civil organizada, para que el Estado cumpla con los tratados y acuerdos internacionales, y con la legislación nacional vigente.
REFERENCIAS BIBLIOGRÁFICAS
1. Cook R, Dickens B, Fathalla M. Salud reproductiva y derechos humanos. Integración de la medicina, la ética y el derecho. Bogotá: Profamilia; 2003. [ Links ]
2. Naciones Unidas. Conferencia internacional sobre la población y el desarrollo [página de internet]. Ginebra: ONU; 1995. [Fecha de acceso: setiembre 2006]. Disponible en: http://www.un.org/spanish/conferences/accion2.htm [ Links ]
3. Szasz I. Pensando la salud reproductiva de hombres y mujeres. En: Bronfman M, Denman C (Ed). Salud reproductiva. Temas y debates. Cuernavaca: Instituto Nacional de Salud Pública; 2003. p. 35-57. [ Links ]
4. Lassonde L. Los desafíos de la demografía. ¿Qué calidad de vida habrá en el siglo XXI? México D.F.: Universidad Nacional Autónoma de México; 1997. [ Links ]
5. De Barbieri T. Género y políticas de población. Una re- flexión. En: Benítez R, Ramírez E (Coordinadores). Políticas de población en Centroamérica, El Caribe y México. México D.F.: UNAM/ PROLAP; 1994. p. 277-94. [ Links ]
6. De Keijzer B. El género y el proceso salud – enfermedad – atención. Género y Salud en Cifras 2003; 1(3): 3-7. [ Links ]
7. Sen G, George A, Östlin P. Incorporar la perspectiva de género en la equidad en salud: un análisis de la investigación y las políticas. Washington: Organización Panamericana de la Salud/ Harvard Center for Population and Development Studies; 2005. [ Links ]
8. Quintana A, Vásquez e. Construcción social de la sexualidad adolescente. Género y salud sexual. Lima: Instituto de Educación y Salud; 1999. [ Links ]
9. Saravia C, Apolinario H, Morales R, Reynoso B, Salinas V. Itinerario del acceso al condón en adolescentes de Lima, Cusco e Iquitos. En: Cáceres C (editor). Investigaciones recientes sobre salud sexual y reproductiva de los jóvenes en el Perú. Nuevos retos. Lima: REDESS Jóvenes; 1999. p. 95-116. [ Links ]
10. Ramos M. ¿Qué pensaban los hombres antes del proceso educativo? En: Keijzer B, Ramos M, Viviano T. Abriendo nuestros ojos. Una experiencia de trabajo con hombres en temas de género y salud sexual y reproductiva. Lima. Manuela Ramos / REPROSALUD; 2003. p. 35-54. [ Links ]
11. Ramos M. Sistematización de los talleres educativos con varones sobre salud sexual y reproductiva. Lima: REPROSALUD / Manuela Ramos; 2002. [Inédito] [ Links ]
12. Yon C. Hablan las mujeres andinas. Preferencias reproductivas y anticoncepción. Lima: Movimiento Manuela Ramos; 2001. [ Links ]
13. Aramburú C. Fecundidad y planificación familiar: comparando las ENDES 2000 y 2004. Economía y Sociedad CIES 2005; 56: 19-26. [ Links ]
14. Palomino N, Ramos M, Valverde R, Vásquez E. Entre el placer y la obligación. Derechos sexuales y derechos reproductivos de mujeres y varones en Huamanga y Lima. Lima: FASPA-UPCH / Population Concern; 2003. [ Links ]
15. Ramos M, Chirinos J, Vásquez E. Los hombres y la salud sexual y reproductiva: perspectiva de los hombres y de los proveedores de servicios. Identificación de necesidades. Lima: UPCH / UNFPA / MINSA; 2000. [Inédito]
16. Yamin AE. Castillos de arena en el camino hacia la modernidad. Una perspectiva desde los derechos humanos sobre el proceso de reforma del sector salud en el Perú (1990 - 2000) y sus implicancias en la muerte materna. Lima: Flora Tristán; 2003. [ Links ]
17. Faúndes A, Barzelatto J. El drama del aborto. En busca de un consenso. Bogotá: Tercer Mundo Editores; 2005. [ Links ]
18. Ferrando D. El aborto clandestino en el Perú. Hechos y cifras. Lima: Flora Tristán / Pathfinder Internacional; 2002. [ Links ]
19. Coe AB. From anti-natalist to ultra-conservative: restricting reproductive choice in Peru. Reprod Health Matters 2004; 10(19): 86-94. [ Links ]
20. Fuller N. Masculinidades. Cambios y permanencias. Lima: Fondo Ed. Pontificia Universidad Católica del Perú; 2001. [ Links ]
21. Güezmes A, Palomino A, Ramos M. Violencia sexual y física contra las mujeres en el Perú. Estudio multicéntrico de la OMS sobre la violencia de pareja y la salud de las mujeres. Lima: OMS / Centro de la Mujer Peruana Flora Tristán / Universidad Peruana Cayetano Heredia; 2002 [ Links ]
22. Organización Panamericana de la Salud. Programa de mujer, salud y desarrollo. Conceptualización de género para la planificación en salud. Washington D.C.: OPS; 1995. [ Links ]
23. Gómez Gómez E. Equidad, género y salud: retos para la acción. Rev Panam Salud Publica 2002; 11(5): 454-61. [ Links ]
24. Perú, Ministerio de Salud. Normas del Programa de Planificación Familiar. Resolución Ministerial Nº 465-99-SADM. Lima: MINSA; 1999. [ Links ]
25. Cueto M. Culpa y coraje. Historia de las políticas sobre el VIH/ SIDA en el Perú. Lima: Consorcio de Investigación Económica y Social / Universidad Peruana Cayetano Heredia; 2001. [ Links ]
26. Perú, Ministerio de Salud. Análisis de la situación de salud del Perú 2003. Lima: MINSA; 2004. [ Links ]
27. Cáceres C, Rosasco AM. Secreto a Voces. Homoerotismo masculino en Lima: culturas, identidades y salud sexual. Lima: Universidad Peruana Cayetano Heredia / REDESS Jóvenes; 2001. [ Links ]
28. Vásquez E. Placer y poder en un mundo de hombres: identidades sexuales e identidades de género en internos de una institución penitenciaria de Lima. En: Cáceres C (Editor). La salud sexual como derecho en el Perú de hoy. Lima: REDESS Jóvenes; 2002. p. 149-80. [ Links ]
29. Liguori AL. Las investigaciones sobre bisexualidad en México. Debate Feminista 1995; 6(2): 132-56. [ Links ]
30. García-Sánchez I. Diferencias de género en el VIH/SIDA. Gac Sanit 2004; 18(supl 2): 47-54. [ Links ]
31. Hernández JC. Sexualidad masculina y reproducción. ¿Qué va decir papá?. Zacatecas, México: Coloquio Latinoamericano sobre varones, sexualidad y reproducción; 1995. [ Links ]
32. UNFPA. Población y desarrollo: un compromiso universal. Programa de acción. Conferencia Internacional de Población y Desarrollo. El Cairo, Egipto, 1994. Lima: UNFPA: 1997. [ Links ]
33. Figueroa JG. Algunas reflexiones sobre la interpretación social de la participación masculina en los procesos de salud reproductiva. En: Memorias del Seminario Internacional Fecundidad y el ciclo vital del varón en la era de la declinación de la fertilidad. Zacatecas, México: Unión Internacional para el Estudio Científico de la Población; 1995. [ Links ]
34. Viveros M. Decisiones reproductivas y dinámicas conyugales, el caso de la elección de la esterilización masculina. En: Valdés T, Olavaria J. Masculinidades y equidad de género en América Latina. Santiago de Chile: FLACSO – UNFPA; 1998. [ Links ]
35. Calero J. Significados y consecuencias sociales de la infertilidad para varones atendidos por este padecimiento: El caso cubano. [Tesis para obtener el grado de Magíster en Género, Sexualidad y Salud Reproductiva]. Lima: Facultad de Salud Pública, Universidad Peruana Cayetano Heredia; 2004. [ Links ]
36. Cáceres C. Jóvenes varones en Lima: Dilemas y estrategias en salud sexual. En: Valdés T, Olavaria J (eds). Masculinidades y equidad de género en América Latina. FLACSO – UNFPA. Santiago de Chile: FLACSO – UNFPA; 1998. p. 158-74. [ Links ]
37. De Keijzer B. La masculinidad como factor de riesgo: masculinidad, salud mental y salud reproductiva. En: Tuñón E (ed). Género y salud en el sureste de México. Villahermosa, México: El colegio de la Frontera Sur / Universidad Juárez Autónoma de Tabasco; 1997. p. 49-70. [ Links ]
38. Ramos M, Chirinos J, Vásquez E. Servicios de salud sexual y reproductiva para varones desde la mirada masculina. En: Álvarez L, Rodríguez A (coord.). La Investigación en salud Sexual y reproductiva. Propuestas metodológicas y experiencias. La Habana, Cuba: Publicaciones Azucareras; 2004. p. 94-113. [ Links ]
39. Ramos M. Salud mental y violencia estructural en varones de sectores urbanos pobres. En: Cáceres C, Cueto M, Ramos M, Vallenas S (coord). La salud como derecho ciudadano. Perspectivas y propuestas desde América Latina. Lima: Universidad Peruana Cayetano Heredia; 2003. p. 309-18. [ Links ]
40. Organización Panamericana de la Salud. Igualdad de género en salud en las Américas. Marco legal.Washington D.C.: Unidad de Género y Salud, OPS; 2004. [ Links ]
41. Güezmes A. Reforma del sector salud y derechos sexuales y derechos reproductivos. Un enfoque integrado de derechos humanos, salud pública y género. Washington D.C.: OPS; 2004. [ Links ]
42. Naciones Unidas. Intervención del Sr. Presidente de la República del Perú, Ing. Alberto Fujimori en al ceremonia inaugural de la Conferencia Internacional sobre Población y Desarrollo [documento en internet]. Fecha de acceso setiembre 2006. Disponible en: http://www.un.org/popin/ unpopcom/32ndsess/gass/state/peru.pdf [ Links ]
43. Perú, Ministerio de Salud. Ley Nº 26530 que modifica el Artículo VI del Título Preliminar del Decreto Legislativo N. 346, Ley de Política Nacional de Población de 1985. Lima: MINSA; 1985. [ Links ]
44. Cardenales y moretones en fiestas patrias. Revista Caretas 1995; 3 agosto Nº 1374. Disponible en: http://www.caretas.com.pe/1374/cardenales/cardenales.html. [ Links ]
45. Perú, Ministerio de Salud. Programa de salud reproductiva y planificación familiar 1996-2000. Lima: MINSA; 1996. Aprobado por Resolución Ministerial Nº 071-96- SA/DM. [ Links ]
46. Coe AB. Salud, derechos y realidades de las mujeres en el Perú. Un análisis del proyecto ReproSalud. Lima: El Centro para la Salud y Equidad de Género; 2001. [ Links ]
47. Tamayo G. Planificación familiar, estado y derechos humanos. Metas que matan. Quehacer 1998; 111: 29-35. [ Links ]
48. Defensoría del Pueblo. Anticoncepción quirúrgica voluntaria I. Casos Investigados. Lima: Defensoría del Pueblo; 1998. Series Informes Defensoriales. Informe Nº 7. [ Links ]
49. Centro de la Mujer Peruana Flora Tristán. El Perú a diez años de la Conferencia de Población y Desarrollo. Situación y compromisos pendientes [página de internet]. Lima: Centro de la Mujer Peruana Flora Tristán; 2006. [Fecha de acceso: julio 2006]. Disponible en www.flora. org.pe/cairo10.htm. [ Links ]
50. Távara L. La situación de la salud reproductiva en el Perú: Aún hay motivo de preocupación. Maryland: El Centro para la Salud y Equidad de Género; 2003. [ Links ]
51. Blancarte RJ. La régulation politique de la religión au Mexique. Cah Rech Sci Relig 2001; 13: 201-16. [ Links ]
Correspondencia: Miguel Ramos Padilla. Facultad de Salud Pública y Administración, Universidad Peruana Cayetano Heredia. Lima, Perú.
Dirección: Av. Mariategui 1489, Jesús María, Lima.
Teléfono: (511) 462-1180; (511) 9653-9973
Correo electrónico: mramos@upch.edu.pe