Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Peruana de Medicina Experimental y Salud Publica
versão impressa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.25 n.1 Lima jan./mar 2008
ARTÍCULOS ORIGINALES
Conocimientos y actitudes sobre la toma de papanicolaou en mujeres de Lima, Perú 2007
Knowledge and attitudes about papanicolaou smear in women from Lima, Perú 2007
Charles Huamaní1,2,a, Ana Hurtado-Ortega1,a, Manuel Guardia-Ricra1,a, José Roca- Mendoza3,4b
1 Sociedad Científica de San Fernando, Facultad de Medicina Humana, Universidad Nacional Mayor de San Marcos. Lima, Perú.
2 Sociedad Científica Médico Estudiantil Peruana. Perú.
3 Departamento de Ginecología y Obstetricia, Facultad de Medicina, Universidad Nacional Mayor de San Marcos. Lima, Perú.
4 Servicio de Ginecología Oncológica, Departamento de Ginecología y Obstetricia, Hospital Nacional Dos de Mayo. Lima, Perú.
a Estudiante de medicina ; b Médico ginecólogo-obstetra
El resumen del informe preeliminar fue publicado en el libro de resúmenes del XXI Congreso Científico Internacional de Estudiantes de Medicina, México 2007; y en el Suplemento 1, año 2007 de Anales de la Facultad de Medicina.
RESUMEN
Objetivos. Determinar el nivel de conocimientos y actitudes hacia la toma de Papanicolaou y factores asociados en mujeres en edad fértil de Lima, Perú. Materiales y métodos. Estudio transversal, se realizó un muestreo por conglomerados empleando un cuestionario validado por juicio de expertos, que tenía 22 ítems, seis preguntas de opción múltiple, nueve abiertas y siete tipo escala de Likert. Se determinó la asociación bajos conocimientos y actitud negativa o indiferente usando regresión logística múltiple Resultados. Se incluyó a 502 mujeres, con una edad promedio de 27±8 años. El 15% inició sus relaciones sexuales antes de los 15 años y 14% había tenido tres o más parejas sexuales. La prevalencia de un nivel bajo de conocimientos sobre la toma del PAP fue de 24,9% (IC95%: 21,0-28,7%), el cual estuvo asociado con un menor nivel educativo (ORa: 3,1; IC95%: 1,0-4,1) y a una historia de PAP inadecuada (ORa: 2,8; IC95%: 1,6-4,9). La prevalencia de una actitud negativa o indiferente hacia la toma del PAP fue de 18,7% (IC95%: 15,2-22,2%), la cual estuvo asociada con un bajo conocimiento sobre el PAP (ORa: 9,0; IC95%: 3,1-26,8), así como a un menor nivel educativo (ORa: 3,2; IC95%: 1,3-7,9), historia inadecuada de PAP (ORa: 2,0; IC95%: 1,1-3,6) y haber tenido más de dos parejas sexuales (ORa: 2,6; IC95%: 1,3-5,3). Conclusiones. Un bajo nivel educativo y una historia inadecuada de PAP están asociados con pobre conocimiento y una actitud negativa hacia la toma del Papanicolau en mujeres de Lima.
Palabras clave: Cáncer de cuello uterino, Papanicolaou, Conocimientos y actitudes en salud (fuente: DeCS BIREME).
ABSTRACT
Objectives. To determine the level of knowledge and attitudes about Papanicolao (PAP) smear and associated factors in fertile women from Lima, Peru. Material and methods. Cross sectional survey, was a cluster sampling using a questionnaire validated by expert opinion, which was 22 items, 6 multiple choice questions, 9 open and 7 Likert scale. Was found low knowledge and negative or indifferent attitude using multiple logistic regression. Results. Included 502 women, with an average age of 27 ± 8 years. 15% started having sex before 15 years and 14% had three or more sexual partners. The prevalence of a low level of knowledge on the PAP smear was 24.9% (CI95: 21.0-28.7%), which was associated with a lower education level (ORa: 3.1; CI95: 1.0-4.1) and a history of inadequate PAP (ORa: 2.8, 95CI: 1.6-4.9). The prevalence of a negative or indifferent attitude toward the taking of the PAP was 18.7% (CI95: 15.2-22.2%), which was associated with low knowledge of the PAP (ORa: 9.0; 95CI: 3.1-26.8), as well as a lower educational level (ORa: 3.2; 95CI: 1.3-7.9), inadequate history of PAP (ORa: 2.0; 95CI: 1.1-3.6) and having had more than two sexual partners (ORa: 2.6, 95CI:1.3-5.3).Conclusions. A lower educational level and inadequate history of PAP were associated with poor knowledge and negative attitude towards PAP smears in women from Lima.
Key words: Uterine cervical cancer, Papanicolaou smear, Health knowledge and attitudes (source: DeCS BIREME).
INTRODUCCIÓN
El cáncer de cuello uterino (CaCU) es uno de los principales problemas de salud pública en el mundo, pues es la primera causa de muerte en mujeres; anualmente se registra aproximadamente 500 mil casos, de esos 230 mil fallecen, el 80% ocurre en países en desarrollo (1). En el Perú, ocupa el primer lugar como cáncer más frecuente y de mayor mortalidad entre las mujeres, con un registro aproximado de 6 800 casos entre 2000 y 2004 (2).
La mortalidad por CaCU ha disminuido considerablemente en los últimos 50 años debido a las actividades de prevención y la promoción del tamizaje con la prueba de Papanicolaou (PAP) (3), elegida por la facilidad de la toma de muestra y bajo costo; además, existe un mejor conocimiento de la historia natural del CaCU, su diagnóstico y la eficacia del tratamiento en estadios menores (4). Sin embargo, los principales factores de riesgo asociados se mantienen, siendo estos la promiscuidad sexual, un nivel socioeconómico bajo y el más importante, la infección por virus de papiloma humano (VPH) (5,6).
Las campañas de promoción de la toma de PAP realizadas en México o Chile han tomado nuevos enfoques, orientados principalmente a romper las barreras culturales originadas por la inadecuada información y la existencia de ciertas creencias (6,7). En el Perú, el 2008 el Instituto Nacional de Enfermedades Neoplásicas propone a través de la Norma técnico oncológica para la prevención, detección y manejo de lesiones premalignas del cuello uterino a nivel nacional (8) un programa que busca estimular la promoción y prevención primaria; fomentando la información, educación y comunicación en la población general para motivar la participación comunitaria, orientación y consejería por parte de los profesionales de salud. Esta norma, junto a las actividades de promoción que se han venido desarrollando, establece estrategias de comunicación que buscan favorecer una mayor interacción entre las entidades prestadoras de salud y la comunidad.
Está demostrado que un mayor nivel de conocimientos está relacionado con una mayor probabilidad de uso del PAP (6,9,10) y con ello a un diagnóstico precoz; sin embargo, son diversos los estudios locales que revelan que las mujeres tienen bajos conocimientos o presentan actitudes desfavorables hacia la toma de PAP (10-12), estos resultados, principalmente hospitalarios o en poblaciones delimitadas, merecen ser continuados con otros estudios en la población general, además de identificar su correlación con otras características de riesgo asociadas para poder orientar mejor futuras actividades en educación sanitaria, siendo ello nuestro objetivo.
MATERIALES Y MÉTODOS
DISEÑO Y POBLACIÓN
Se realizó un estudio transversal y analítico en el que se evaluó el conocimiento y la actitud hacia la toma de Papanicolau en mujeres en edad fértil (entre los 15 a 45 años), procedentes de los 42 distritos de Lima Metropolitana en el año 2007; se consideró como población estimada a 1 842 766 mujeres en edad fértil de acuerdo al censo poblacional del año 2005 (13).
Se incluyó a todas las mujeres que dieron su consentimiento informado de forma verbal, que se encontraban en el rango de edad seleccionado, en condiciones de decidir de manera voluntaria el ingreso al estudio y a ser entrevistadas, y que puedan llenar las encuestas en forma anónima y autoadministrada. Se excluyeron aquellas que llenaron inadecuadamente la encuesta.
MUESTRA Y MUESTREO
El cálculo del tamaño de la muestra se efectuó considerando que el 30% de las mujeres tenía un buen conocimiento sobre PAP (11), con un nivel de confianza del 95% y un error relativo de muestreo de 4%. Se ajustó el tamaño de la muestra al tamaño de la población; además se consideró un margen adicional del 3% de encuestas por los imprevistos, obteniendo un valor estimado en 519 mujeres.
Se realizó un muestreo por conglomerados; se hizo un listado que incluía los 42 distritos de Lima Metropolitana y se ordenaron de acuerdo con su tamaño poblacional, dividiéndose en cuartiles con los distritos de mayor población, media superior, media inferior y menor población. Se seleccionó luego tres distritos por cada cuartil usando números aleatorios, y se distribuyó la muestra de manera proporcional a la población del distrito; se seleccionó al azar los grupos de viviendas, finalmente se acudió a las viviendas seleccionadas entrevistando hasta agotar el número de muestra requerida. Si dentro del grupo de viviendas no se agotaba el número de muestra requerida, se seleccionaba grupos de viviendas cercanos, si había más de una mujer por vivienda se incluía en el estudio.
INSTRUMENTO
Para la recolección de datos se utilizó una encuesta estructurada, anónima y autoadministrada, que demoró en promedio 20 minutos. La encuesta se dividió en cuatro áreas: incluía datos de filiación; sobre conocimientos acerca de la toma de PAP; sobre las características de riesgo, que incluían preguntas abiertas sobre la historia de PAP (número, inicio, frecuencia), edad de inicio de relaciones sexuales, número de parejas sexuales, número de partos vaginales, historia de infecciones de transmisión sexual (ITS) y el hábito de fumar; finalmente, sobre actitudes a la toma de PAP, empleando una escala tipo Likert incluyendo siete ítems que buscaban evaluar la disposición (1), el temor ante los resultados (2), necesidad de una nueva toma de PAP (2), la apreciación sobre su resultado (1) y la influencia del consentimiento externo a la toma (1). Cada uno de estos ítems fue valorado entre 1 a 5 puntos, con un puntaje final que podía variar entre 7 y 35.
La encuesta se diseñó tomando en cuenta estudios similares (5,7,11). Previo a la aplicación se procedió a hacer la validación de contenido del instrumento mediante juicio de expertos (cinco ginecólogos, dos con subespecialidad en oncología ginecológica) y una prueba piloto en 30 personas con las mismas características de la población a estudiar. Se buscó la coherencia interna en la redacción y entendimiento de las preguntas planteadas en el instrumento de recolección de datos.
Se estratificó el nivel de conocimientos en alto, medio y bajo si respondía correctamente a las 4, 3-2, o una o ninguna pregunta respectivamente. Las actitudes para la toma del PAP se clasificaron en positiva, indiferente o negativa si la suma del puntaje Likert era >24, entre 18 a 24 ó <17 respectivamente.
ANÁLISIS DE DATOS
Previo control de calidad, se creó una base de datos en Microsoft Excel 2003, se hizo el análisis descriptivo y se calculó las prevalencias de bajo nivel de conocimientos y actitudes negativas o indiferentes con un intervalo de confianza al 95% usando el programa Epiinfo 3.3.2. Se realizó el análisis bivariado usando chi2 y regresión logística múltiple para el multivariado con Stata 9.1; asociando las características demográficas y de riesgo con el nivel de conocimientos y actitudes, se calculó el OR crudo y ajustado (ORa) con intervalos de confianza del 95% (IC95%), se consideró un p<0,05 como significativo.
RESULTADOS
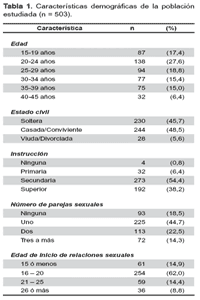
Se encuestó un total de 515 mujeres, descartando 12 encuestas por estar mal llenadas. La edad promedio fue de 27,1 ± 7,6 años, el 46% fueron solteras, y el 93% tenía un nivel de instrucción secundario a superior; el 19,5% (IC95% 15,0-22,0%) informó no haber tenido relaciones sexuales, la edad promedio de inicio de relaciones sexuales fue de 19,1 + 17,5; demás características demográficas se muestran en la tabla 1.
Sobre el conocimiento del PAP se consideró como alto en el 22,7%; el 64,8% sabía en qué consistía la toma de PAP y el 65,2% sabía la frecuencia óptima para la toma de PAP. Las principales características de riesgo presentes eran no tener una historia de PAP en el 33,8%, y más de tres partos vaginales en el 11,7%; demás características se muestran en la tabla 2.
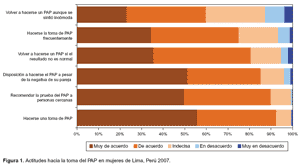
La actitud se considera positiva en el 81,3%, 90,7% de las encuestadas está de acuerdo o muy de acuerdo con hacerse un PAP, y el 89,9% recomendaría a otra persona realizarse la prueba (Figura 1).
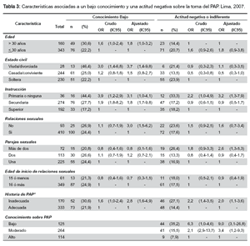
La prevalencia de un nivel bajo de conocimientos sobre la toma del PAP fue de 24,9% (IC95%: 21,0-28,7%), el cual estuvo asociado en el análisis multivariado a tener un menor nivel educativo (ORa: 3,1; IC95%: 1,0-4,1) y a una historia de PAP inadecuada (ORa: 2,8; IC95%: 1,6-4,9), no se encontró asociación con el número de parejas sexuales o la edad de inicio de relaciones sexuales (Tabla 3).
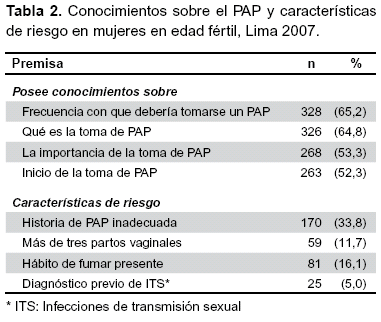
La prevalencia de una actitud negativa o indiferente hacia la toma del PAP fue de 18,7% (IC95%: 15,2-22,2%), la cual estuvo asociada con un bajo conocimiento sobre el PAP (ORa: 9,0; IC95%: 3,1-26,8), así como a un menor nivel educativo (ORa: 3,2; IC95%: 1,3-7,9), historia inadecuada de PAP (ORa: 2,0; IC95%: 1,1-3,6) y haber tenido más de dos parejas sexuales (ORa: 2,6; IC95%: 1,3-5,3).
DISCUSIÓN
A pesar de que la mayoría de las mujeres tienen instrucción secundaria o superior, sólo el 23% de las mujeres encuestadas tienen conocimientos altos; además, son más las que saben con qué frecuencia deben tomarse un PAP, pero menos las que conocen desde que edad se debe iniciar; de igual modo, son más las que saben que es la toma del PAP pero menos reconocen adecuadamente su importancia; esto refleja una instrucción incompleta en relación con las prácticas correctas sobre la toma del PAP, y explicaría el bajo porcentaje de conocimientos altos. De igual modo, podría justificar el por qué la principal característica de riesgo identificada fue una historia de PAP inadecuada, presente en el 34%.
Este bajo nivel de conocimientos es similar al encontrado en un hospital peruano (12%), que además resalta que son pocas las que conocen en qué consiste la prueba y menos reconocen su importancia (11). Sin embargo, un estudio en otro hospital nacional informa que el 63% de sus pacientes tienen un bajo nivel de conocimientos (12); tal estudio difiere del nuestro (para el área de conocimientos) en el cuestionario, pues incluye preguntas sobre la frecuencia de la toma del PAP, mientras en el nuestro esta pregunta está en la sección de características de riesgo (como antecedente); dicho estudio informa que sólo el 5% de las mujeres mayores de 30 años (que representa el 58% de su población) sabía la frecuencia adecuada, además sólo un 54% respondió incorrectamente sobre el conocimiento del propósito del PAP.
44-50. Conocimientos y actitudes hacia el PAP Aunque no se encontró relación entre el nivel de conocimientos sobre PAP y la edad, algunos estudios señalan que sí existen diferencias; pues las adolescentes tendrían un bajo nivel de conocimientos (14), en especial si se asocia a un bajo nivel de conocimientos de la madre; a diferencia de las mujeres jóvenes, cuyo nivel de conocimientos es más alto incluso que el de mujeres mayores de 30 años (12). Por otro lado, Breitkopf et al. (15) señalan que no hay relación entre la historia inadecuada de PAP y el nivel de conocimiento sobre esta prueba, contrastando con nuestros hallazgos donde sí encontramos tal relación. Estos estudios difieren básicamente en la forma de calificar y explorar el nivel de conocimientos, orientados más a conceptos técnicos dado el nivel cultural de la población evaluada.
Nuestros resultados, que señalan los bajos conocimientos sobre PAP y CaCU en la población general, podrían deberse a que aún existen diversas barreras, principalmente culturales, en las actividades educativas que realizan los profesionales de salud a la población (7,8); se evidencia la falta de conocimiento en determinados puntos de interés, ello podría deberse a que durante la capacitación se enfocan más los aspectos relacionados con la difusión. Resaltamos que esta advertencia sobre la poca eficacia para brindar información por parte de los establecimientos de salud ya ha sido señalada (10,16).
Lo contrario sucede con la actitud, que se califica como positiva en el 81%; pero nuevamente se aprecia que ésta es más alta en las características de difusión, como son el hacerse una toma de PAP, recomendar la prueba, y hacérsela a pesar de encontrarse ante la negativa de su pareja; esta última es importante pues contrasta con otros estudios que señalan la necesidad de la aceptación de la pareja para poder incrementar la aceptación de la prueba (6,16).
Nuestro estudio también muestra que una mala experiencia, como incomodidades o resultados negativos en una toma de PAP, afectarían su percepción a la prueba y por tanto, empeorarían su actitud. Esto ya ha sido ampliamente informado (17,18), y se entiende como una actitud lógica ligada especialmente a experiencias previas que podrían atemorizarlas, como las experiencias que desarrollan en el ámbito hospitalario, al participar de constantes evaluaciones y recibir poca información antes o durante el procedimiento (7,16,19). Sin embargo, las actitudes se pueden tornar más favorables conforme la historia médica de la mujer se incrementa (9,10); por tanto, es importante complementar la educación del procedimiento explicando las características del examen y posibles resultados, especialmente en las que acuden por primera vez o hayan tenido experiencias previas desagradables.
El principal factor de riesgo es la infección por VPH (5); sin embargo, aún no existe un método de diagnóstico precoz disponible en los servicios de salud pública, que no requiera de exámenes vaginales. La adquisición de la infección por VPH está relacionada con la edad de inicio de relaciones sexuales (5) y al nivel socioeconómico de las mujeres; en nuestro estudio la edad no estuvo relacionada a la presencia de mayores características de riesgo, pero sí lo están algunas características de manera particular. Aunque la edad promedio de inicio de relaciones sexuales es a los 18 años, siendo menor el riesgo en comparación a otros lugares como un sector en Colombia, donde el inicio es a los 16 años (20), o en un sector de Cuba donde es a los 14 años (21); el 16% de las mujeres refiere su edad de inicio antes de los 15 años, teniendo ellas mayor riesgo.
Como limitaciones del estudio debemos señalar la dificultad de recolectar información sobre la vida personal e íntima a través de cuestionarios; dado que la encuesta era autoadministrada pudo haberse excluido a más mujeres con niveles de instrucción bajo; además no se calculó una tasa de rechazo a la encuesta, pudiendo afectar los resultados si el rechazo fue motivado por las preguntas íntimas, pues el estudio incluiría a más mujeres con actitudes positivas. Debemos señalar que sólo se realizó la validación externa de la encuesta, que provino de otros estudios similares, obteniendo resultados acordes con dicha validación.
Por otro lado, los principales factores de riesgo para el desarrollo de CaCU son la infección por VPH y la situación socioeconómica baja (3,22,23) que no han sido consideradas en la encuesta dada la dificultad que implica determinarlas. Finalmente, no se cubrió totalmente el tamaño de muestra (faltaron 16 encuestas), lo que afecta el poder estadístico del estudio.
Concluimos señalando que niveles bajos de conocimiento sobre PAP están relacionados con una inadecuada historia sobre la toma del PAP y un menor nivel de instrucción, así como a actitudes negativas; de manera paralela, aunque más mujeres reconocen qué es la toma de PAP, no son tantas las que reconocen su importancia. Estos resultados son similares a otros estudios (9,11,12), y podrían deberse a una deficiencia en la información brindada, enfocando principalmente los aspectos promocionales (uso, frecuencia y recomendación a otras usuarias) más no de comprensión (importancia de la toma).
Por tanto, recomendamos un abordaje más integral sobre la prevención del CaCU, dirigiendo las actividades preventivo-promocionales principalmente a aquellas mujeres con bajos niveles de educación, con un abordaje ligado más a aspectos culturales. Para estudios posteriores, recomendamos ampliarlos a poblaciones en riesgo no hospitalaria, con bajos niveles socioeconómicos y en provincias del país; incrementar el efecto del diseño, incluir la tasa de rechazo a la encuesta e indagar sobre cuál es la fuente de origen de estos conocimientos.
AGRADECIMIENTOS
A los docentes de Ginecología y Obstetricia de la sede Hospital Dos de Mayo, de la Universidad Nacional Mayor de San Marcos, por el asesoramiento teórico y validación de la encuesta; al Dr. César Gutiérrez por el asesoramiento metodológico; y a los estudiantes de la promoción ingresante 2002 de Medicina Humana de San Fernando, por su colaboración en la recolección de datos.
CONFLICTOS DE INTERÉS
Ninguno
REFERENCIAS BIBLIOGRÁFICAS
1. Shanta V, Krishnamurthi S, Gajalakshmi CK, Swaminathan R, Ravichandran K. Epidemiology of cancer of the cervix: global and national perspective. J Indian Med Assoc. 2000; 98(2):49-52.
2. Instituto Nacional de Enfermedades Neoplásicas. Estadística: perfil epidemiológico [página de internet]. Lima: INEN; 2006. [Fecha de acceso: enero de 2008]. Disponible en: http://www.inen.sld.pe/intranet/estadepidemiologicos.htm
3. Solidoro Santisteban A. Cáncer en el siglo XXI. Acta Med Peru. 2006; 23(2): 112-18.
4. Goldie SJ, Gaffikin L, Goldhaber-Fiebert JD, Gordillo- Tobar A, Levin C, Mahé C, et al. Cost-effectiveness of cervical-cancer screening in five developing countries. N Engl J Med. 2005; 353(20): 2158-68.
5. Gawande VV, Wahab SN, Zodpey SP, Vasudeo ND. Risk factors for cancer cervix: a case control study. Indian J Cancer. 1998; 35(4):164-70.
6. Aguilar-Pérez JA, Leyva-López AG, Angulo-Nájera D, Salinas A, Lazcano-Ponce EC. Tamizaje en cáncer cervical: conocimiento de la utilidad y uso de citología cervical en México. Rev Saude Publica. 2003; 37(1): 100-6.
7. Valenzuela MT, Miranda A. ¿Por qué NO me hago el Papanicolaou? Barreras sicológicas de mujeres de sectores populares de Santiago de Chile. Rev Chil Salud Publica. 2001; 5(2-3): 75-80.
8. Instituto Nacional de Enfermedades Neoplásicas. Norma técnico oncológica para la prevención, detección y manejo de lesiones premalignas del cuello uterino a nivel nacional. Lima, Perú: INEN; 2004.
9. Lazcano-Ponce EC, Moss S, Cruz-Valdez A, Alonso de Ruiz P, Casares-Queralt S, Martínez-León CJ, et al. Factores que determinan la participación en el tamizaje de cáncer cervical en el estado de Morelos. Salud Publica Mex. 1999; 41(4): 278-85.
10. Castro M, Morfin R, Sánchez SE, Roca J, Sánchez E, Williams MA. Nivel de conocimiento sobre el cáncer cervical y el papanicolaou en relación al temor, estrés, o vergüenza al tamizaje: estudio transversal en una comunidad pobre. Acta Med Peru. 2005; 22(2): 90-95.
11. Tenorio BJ, Tume SR. Percepciones y actitudes frente al examen de papanicolaou en mujeres atendidas en el Hospital Nacional Carrión, Callao 2004. [Tesis de licenciada en obstetricia] Lima: Facultad de Medicina, Universidad Nacional Mayor de San Marcos; 2004.
12. Bazán F, Posso M, Gutiérrez C. Conocimientos, actitudes y prácticas sobre la prueba de papanicolaou. An Fac Med (Lima). 2007; 68(1): 47-54.
13. Instituto Nacional de Estadística e Informática. Censos Nacionales 2005: X de Población y V de Vivienda. Lima: INEI; 2006.
14. Blake DR, Weber BM, Fletcher KE. Adolescent and young adult womens misunderstanding of the term Pap smear. Arch Pediatr Adolesc Med. 2004; 158(10): 966-70.
15. Breitkopf CR, Pearson HC, Breitkopf DM. Poor knowledge regarding the Pap test among low-income women undergoing routine screening. Perspect Sex Reprod Health. 2005, 37(2): 78-84.
16. W iesner-Ceballos C, Vejarano-Velandia M, Caicedo-Mera JC, Tovar-Murillo SL, Cendales-Duarte R. La citología de cuello uterino en Soacha, Colombia: representaciones sociales, barreras y motivaciones. Rev Salud Publica (Bogotá). 2006; 8(3): 185-96.
17. Oscarsson MG, Wijma BE, Benzein EG. I do not need to I do not want to I do not give it priority Why women choose not to attend cervical cancer screening. Health Expect. 2008; 11(1): 26-34.
18. Chingang LC, Bischof U, Andall-Brereton G, Razum O. Have a Pap smear! doctors, their clients, and opportunistic cervical cancer screening. Int J STD AIDS. 2005; 16(3): 233-36.
19. Romaní-Romaní F, Quispe-Huayta J, Rodríguez-Briceño P. Percepción sobre la experiencia del tacto vaginal durante el trabajo de parto. CIMEL. 2007; 12(1): 11-15.
20. Vera LM, López N, Orozco LC, Caicedo P. Conocimientos, actitudes y prácticas sexuales de riesgo para adquirir infección por VIH en jóvenes. Acta Med Colomb. 2001; 26(1): 16-23.
21. Cortes-Alfaro A, García-Roche RG, Hernández-Sánchez M, Monterrey-Gutierrez P, Fuentes-Abreu J. Encuesta sobre comportamientos sexuales riesgosos y enfermedades de transmisión sexual en estudiantes adolescentes de Ciudad de la Habana, 1996. Rev Cubana Med Trop. 1999; 51(2): 120-24.
22. Solidoro A, Olivares L, Castellano C, Barriga O, Galdós R, Cáceres Graziani E. Cáncer de cuello uterino en el Perú: Impacto económico del cáncer invasor. Diagnóstico (Perú). 2004; 43(1): 29-33.
23. Valderrama M, Campos FE, Cárcamo CP, García PJ. Factores asociados a lesiones cervicales o presencia del virus del papiloma humano en dos poblaciones de estudiantes de Lima. Rev Peru Med Exp Salud Publica. 2007; 24(3): 234-39.
Correspondencia:
Charles Augusto Huamaní Saldaña / José Roca Mendoza
Dirección: Av. Arriba Perú 1154. Lima 42, Perú.
Teléfono: (511) 992814710.
Correos electrónicos: huamani_ca@hotmail.com / jwrocam@yahoo.es
Fecha de recepción: 29-01-08
Fecha de aceptación: 20-03-08