Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.25 n.3 Lima jul./set. 2008
La medicina familiar en el Perú: evolución y desafíos
Family medicine in Peru: evolution and challenges
Miguel Angel Suárez-Bustamante1
1 Coordinador académico del Programa de Residentado en Medicina Familiar, Facultad de Medicina, Universidad Peruana Cayetano Heredia. Director de proyectos del Instituto de Desarrollo Familiar y Social del Perú (IDEFIPERU). Lima, Perú. Editor principal de MPA - e-Journal de Medicina Familiar y Atención Primaria Internacional.
RESUMEN
La medicina familiar, disciplina que habilita a sus especialistas para desempeñarse adecuadamente en un contexto de atención primaria, ha venido recibiendo en los últimos años un número creciente de postulantes e ingresantes al residentado médico, conforme se abren nuevos programas formativos universitarios en el Perú. La expansión acelerada de esta especialidad es resultante de su progreso fructífero en diversos países desarrollados y en nuestros vecinos del continente americano, de su maduración en nuestro país a partir de experiencias universitarias aisladas, y la respuesta del sector formativo de recursos humanos a las políticas y directivas del sector al Modelo de Atención Integral de Salud (MAIS). Si bien esta situación representa oportunidades concretas para la especialidad, aparejadas a ellas se presentan desafíos impostergables como lograr un modelo de atención orientado hacia la atención primaria y basado en la medicina familiar, consolidar la formación masiva y diversificada de especialistas en medicina familiar, contar con adecuados servicios de salud familiar y con un apropiado sistema de certificación, evaluación y ajuste del desempeño, los cuales deberán abordarse para obtener pleno provecho de esta especialidad.
Palabras clave: Medicina familiar y comunitaria; Educación de postgrado en medicina; Internado y residencia; Atención primaria de salud; Perú (fuente: DeCS BIREME).
ABSTRACT
Family medicine, a discipline that enables its specialist to adequately perform in the context of primary health care, has been receiving in recent years an increasing number of applicants and entrants to the medical residency, as they open new university training programs in Peru. The rapid expansion of this specialty is a result of their fruitful development in various developed countries and our neighbors in the Americas; it has matured into our country from isolated academic experiences, and the response of the education sector of human resources to policies and directives of the sector to the Model of Integral Health Care. While this represents an specific opportunities for the specialty, accompanied them unpostponable challenges are presented as a model of attention oriented to primary care and family medicine-based, consolidated and diversified the mass training of specialists in family medicine, having adequate family health care and with an appropriate system of certification, evaluation and adjustment of performance, which should be addressed to get full benefit of this specialty.
Key words: Family practice; Education, medical, graduate; Internship and residency; Primary health care; Peru (source: MeSH NLM).
INTRODUCCIÓN
La medicina familiar (MF) es la especialidad que se fundamenta en principios como continuidad, acción anticipatoria e integralidad de la intervención, habilita al profesional para proveer cuidados de salud continuos, integrales y en el contexto de la familia, a toda la población, sin limitaciones de sexo, edad u otro tipo (1-5). Por su lado, según el Institute of Medicine (IOM) norteamericano, la atención primaria de salud es La provisión de servicios de salud integrados y accesibles, por profesionales eficientes en la cobertura de la mayoría de las necesidades de salud de las personas, que desarrollan una relación continuada con sus pacientes, y que realizan su práctica dentro del contexto de la familia y la comunidad (6). Si bien el concepto fue originalmente acuñado en 1978, en la Conferencia Internacional sobre Atención Primaria de Salud en Alma-Ata (7), esta definición del IOM nos parece más precisa y operacional.
Aunque es poco conocido por quienes se encuentran fuera de su ámbito, la medicina familiar viene expandiéndose a pasos acelerados en el Perú. El presente artículo busca describir sus bases conceptuales, su crecimiento exponencial en el número de postulantes e ingresantes al residentado médico, los programas formativos nacientes en diversas universidades del país, y las crecientes oportunidades y desafíos que deberán enfrentarse en la especialidad.
MEDICINA FAMILIAR: LA ESPECIALIDAD DE LA ATENCIÓN PRIMARIA DE SALUD
Durante las últimas décadas se ha venido acumulando evidencia cada vez más consistente de que la Fuerza de la Atención Primaria de cada país tiene notoria influencia en su desempeño como sistema de salud (8-11).
Si bien la implementación de la APS es una tarea que requiere de equipos multidisciplinarios constituidos por diversos profesionales como las enfermeras, asistentes sociales, obstetrices, odontólogos, psicólogos, etc., es el médico quien debe asumir el inmenso reto de cambiar su visión reactiva a los problema intercurrentes de sus pacientes, hacia una actitud proactiva para ofrecer a la población asignada a su cuidado, una atención oportuna, eficiente, centrada en la prevenciónpromoción de la salud y con costos posibles de ser asumidos por el país (12,13). En otras partes del mundo, este profesional es encarnado por el médico familiar, cuya actividad central es brindar una atención integral de primera calidad a la persona, familia y comunidad, superando el paradigma biomédico y asumiendo el paradigma biopsicosocial. Por todo ello, la MF está llamada a constituirse en el futuro, en la base de los sistemas sanitarios, pieza fundamental del sistema de salud y eje integrador de los equipos de atención primaria (12,14-16).
Esta apreciación se basa en el hecho de que la MF, como especialidad clínica, se preocupa por operacionalizar los reconocidos principios de la MF propuestos por McWhinney en 1981 (3):
1. El médico de familia está comprometido con la persona más que con un cuerpo particular de conocimientos, grupo de enfermedades o una técnica especial.
2. El médico de familia se esfuerza por comprender el contexto de la enfermedad.
3. El médico de familia ve cada contacto con sus pacientes como una oportunidad para la prevención y la educación para la salud. 4. El médico de familia ve a su práctica como una «población en riesgo».
5. El médico de familia se ve a sí mismo como parte de una amplia red comunitaria de organizaciones para la atención de la salud.
6. Idealmente, el médico de familia debe compartir el mismo hábitat de sus pacientes.
7. El médico de familia ve a sus pacientes en las casas así como en el consultorio y el hospital.
8. El médico de familia es gerente de recursos
9. El médico de familia agrega importancia a los aspectos subjetivos de la medicina.
LA EVOLUCIÓN DE LA MEDICINA FAMILIAR EN EL MUNDO
La MF parece surgir de modo más o menos intempestivo, en el mundo, esta especialidad sólo ha podido concretar su espacio luego de una prolongada búsqueda. En la época moderna, esta travesía se inició en Inglaterra, donde desde la década de los 40 del siglo pasado, los ingleses reforzaron su sistema de General Practitioners, persiguiendo revalorizar la herencia de los antiguos médicos de cabecera y desarrollar un nuevo tipo de profesionales, capaces de atender al paciente sin importar sexo, raza, padecimiento u otra característica, aportándole un enfoque científico y ampliando su capacidad de brindar un adecuado mantenimiento de la salud y una atención resolutiva de primer contacto en el contexto de su familia y comunidad (17).
Esta experiencia posteriormente se traslado a Estados Unidos, donde producto de una recomendación contundente en 1966, en 1969 la American Médical Association (AMA) aceptó a la medicina familiar como 20.a especialidad (1).
Posteriormente, a fines de la década de los 60 e inicios de los 70, luego del éxito en el Reino Unido y Estados Unidos, se inició en Iberoamérica una primera ola de impulso a la MF. Esta acción promovida en Latinoamérica, entre otros, por la Federación Panamericana de Asociaciones de Facultades (FEPAFEM), la Fundación Kellogg y por actores institucionales europeos en España, consistió en la realización de múltiples simposios internacionales, seminarios, proyectos demostrativos, entre otros, dirigidos a la sensibilización de actores clave que pudieran impulsar la MF.
Sea por relación causal o meramente circunstancial, durante las décadas de 1960 y 70, diversos países como Cuba, México Panamá, Venezuela, Bolivia y España iniciaron sus programas institucionales y formativos basados en la MF (13,18). No obstante el desarrollo posterior fue heterogéneo y mientras en la actualidad Cuba y España tienen buena parte de sus sistemas de salud basados en médicos de familia y orientados hacia sus familias adscritas, con un énfasis en la atención comunitaria, basada a la gratuidad y jerarquización de niveles de atención, enfoque epidemiológico y aproximación equitativa a la población, en México la MF abarca al primer nivel de la atención del sistema de la seguridad social, donde existe un médico familiar por cada especialista. En los otros países citados la expansión nacional ha sido aún bastante limitada.
Una segunda ola de impulso a la MF en el continente puede ser identificada a partir de los años 90 y tiene como hitos a las conferencias de Organización Mundial de la Salud (OMS) y la World Organization of Family Doctors (WONCA) de noviembre de 1994 en Ontario, Canadá (19), la de Argentina en septiembre de 1996, donde se concretó la Declaración de Buenos Aires (20) y las cumbres iberoamericanas de MF, también promovidas por la OMS-WONCA en Sevilla, España en el 2002 (21), en Santiago de Chile el 2005 y en Fortaleza, Brasil el 2008, así como el compromiso de la OPS para la renovación de la APS en las Américas (22) y la más reciente conferencia de OMS sobre APS desarrollada en Buenos Aires el 2007 (23).
Nuevamente, sin saber si fue coincidencia o consecuencia, siguiendo a estos eventos, múltiples países incrementaron su interés por implementar modelos de APS basados en el enfoque de la MF. Un ejemplo emblemático de esta nueva hornada es Brasil, que inició su Programa de Saúde da Familia en la segunda mitad de la década de los 90. También Chile y Argentina, iniciaron por dicha época, políticas agresivas para expandir la formación de médicos familiares y multiplicar los modelos regionales de atención basados en esta especialidad.
Igualmente, se desarrollaron diversas iniciativas en el área de la medicina familiar e integral, en países de la región como Costa Rica, Colombia, Ecuador, Venezuela, entre otros, donde se tienen consolidados programas de posgrado en Medicina Familiar (13,18).
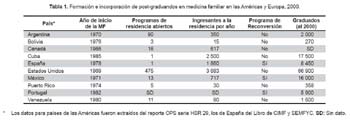
Para alcanzar una expansión sostenida en la MF en diversos países, ha sido necesario formar una masa importante de médicos familiares, a veces en corto tiempo, como puede verse en la tabla 1. Aunque con datos algo antiguos –2000 a 2002–, dicho cuadro grafica la magnitud de dicho recurso humano para diversos países. Puede verse que los mayores logros se han obtenido en países como Portugal o España (24), que de tener pocos médicos familiares al inicio de sus programas, consiguieron lograr una masiva presencia de estos profesionales, gracias a la gran difusión de sus programas de residentado médico -formación convencional- y de reconversión de médicos generales en familiares. Otros países igualmente exitosos fueron EEUU, Canadá, Reino Unido, México, entre otros, aunque en un proceso más lento, que llevó una a dos décadas para poder cubrir sus necesidades de médicos familiares expandiendo sus programas de residentado. En el caso de México, ellos vienen combinando exitosamente el residentado convencional con mecanismos de reconversión de médicos generales en familiares, lo que le ha llevado a ser el país latinoamericano con mayor número de especialistas en medicina familiar formados en el posgrado, en niveles comparables al de muchos países desarrollados. Cuba, por su lado, desarrolló un procedimiento distinto, con base en el pregrado, para obtener médicos familiares al egresar de la universidad (13).
En los países latinoamericanos no mostrados en la tabla 1, se tiene como característica común el tener un número limitado de médicos familiares egresados, todos ellos procedentes de programas de residentado universitario con una baja cantidad de ingresantes por año (menor a 50), y un número poco expresivo de especialistas ya formados ejerciendo en el sistema de salud. En ninguno de dichos países se han desarrollado programas extensos de reconversión de médicos generales en familiares.
LOS INICIOS DE LA MEDICINA FAMILIAR EN EL PERÚ
Como puede constatarse de lo antes expresado, la necesaria expansión de la MF en el Perú lleva por lo menos cuatro décadas de atraso en relación con otros países del continente. No obstante, entre nosotros esta especialidad también tiene su historia. El residentado médico para formar especialistas en atención primaria se inició en el Perú en 1989, con el nombre de Medicina General Integral en la Universidad Nacional Mayor de San Marcos (UNMSM), y con la denominación de Medicina Familiar y Medicina Integral Familiar, en la Universidad Peruana Cayetano Heredia (UPCH) y Universidad Federico Villareal (UNFV), respectivamente. En todas estas experiencias, poco después de iniciada la especialización adquirió la denominación uniforme de medicina general integral. En el interior del país, la Universidad Nacional de Trujillo estableció la especialidad de medicina familiar en 1990.
Desafortunadamente, el mercado laboral que esperaba a los egresados de dichas especialidades no era favorable y, dado que no se crearon plazas diferenciadas para médicos familiares o integrales, las únicas posiciones asistenciales para ellos, eran como médicos generales y sin mayores incentivos por ser especialista. Por ello, desde los años 90 hasta la primera mitad de esta década del nuevo milenio, la mayoría de egresados fueron absorbidos por actividades gerenciales en el Ministerio de Salud y EsSALUD (seguro social), no ejerciendo actividades asistenciales según su perfil profesional. La incertidumbre e inestabilidad entre los especialistas en medicina general integral y medicina familiar, sumada a la falta de apoyo desde el nivel político en el Ministerio de Salud y a nivel universitario, afectó como un círculo vicioso el número de vacantes disponibles para estos programas.
Por todo ello, en los años siguientes, la especialidad reduce el número de vacantes ofrecidas en todas las universidades y cierra varios programas previamente existentes como el de la Universidad Nacional de Trujillo. Adicionalmente, la UNMSM a mediados de la década de los 90 modifica el plan curricular de su especialidad y origina el cambio de nombre a Medicina Integral y Gestión en Salud, dándole un énfasis administrativo y de salud pública, y una menor o inexistente formación prestacional en atención primaria.
Para el año 2001, con el viraje y extinción de la Medicina General Integral en la UNMSM y con los programas que ya habían cerrado a esa fecha, el único programa de medicina familiar existente en el país se encontraba en la UPCH, e iniciaba una nueva etapa de mayor desarrollo técnico por su vinculación con el movimiento mundial de la MF. No obstante, este programa también sufrió sucesivos recortes de plazas asignadas y el año 2006, luego de tres años sucesivos de no contar con vacantes para la especialidad, se cerró temporalmente.
LA EVOLUCIÓN AUSPICIOSA DE LA MEDICINA FAMILIAR EN EL PERÚ
Acorde con las experiencias de reforma sanitaria desarrolladas en diversos países, un grupo de profesionales comprometidos influenciados por médicos familiares impulsaron, a inicios de esta década, el Modelo de Atención Integral de Salud (MAIS). Como eje conceptual de la nueva visión de sistema de salud (25), el MAIS representaría un marco para la implementación de diversas políticas, estrategias y procesos sectoriales orientados a garantizar una atención con integralidad, continuidad y calidad a la persona, familia y comunidad, satisfaciendo efectivamente sus necesidades de salud. El MAIS se sustenta en principios y valores como la universalidad en el acceso, equidad, eficiencia y respeto a los derechos. En tal medida, considera responsabilidad del Estado el abordaje integral de su población, y reconoce la multidimensionalidad de las personas como seres biopsicosociales. Además, incentiva comportamientos y entornos saludables y mecanismos de prevención basados en sus condiciones de riesgo y promueve el constante restablecimiento de una adecuada dinámica familiar y una activa participación comunitaria (25)
Desafortunadamente, exceptuando los progresos en regiones donde la motivación y consistencia se mantuvieron independientemente del impulso del nivel nacional, la implementación del MAIS ha tenido un avance muy limitado. Uno de los mayores obstáculos para dicha expansión debe haber sido la carencia de recursos humanos con las competencias que el modelo propone, lo que resalta la necesidad de contar con especialistas en MF. Concientes de esta brecha, el Ministerio de Salud y la Seguridad Social (EsSALUD), las mayores instituciones empleadoras de recursos humanos en salud, han expresado a la comunidad universitaria, su interés por ampliar la formación de especialistas en MF, expertos en ofrecer una atención integral a las personas en todas sus etapas de vida y en el contexto de su familia y comunidad.
En su perspectiva más concreta, esta mayor demanda de especialistas redundó en el fortalecimiento de la oferta formativa. Así, el año 2003 se abren plazas de Medicina Familiar y Comunitaria en la UNMSM, Universidad Nacional San Agustín de Arequipa y la Universidad Nacional San Antonio Abad de Cuzco; en el año 2006 ocurre lo mismo en la UNFV y la Universidad San Martín de Porres, en el año 2007 se añaden la Universidad Ricardo Palma y la Universidad Nacional de Piura, para el año 2009 y siguientes han expresado su interés por abrir nuevos programas la Universidad Nacional San Luis Gonzaga de Ica, la Universidad Cesar Vallejo de Trujillo, entre otros claustros.
De este modo, de contar en el año 2001 con un solo programa formativo, se ha pasado a tener siete programas vigentes en el 2008 -no hubieron ingresantes a la Universidad Ricardo Palma en el 2007-, y con perspectivas de incrementarse en por lo menos dos programas adicionales en los años siguientes. En el II Congreso Peruano de Educación Médica, realizado en Trujillo (Diciembre 2007) uno de los acuerdos de los asistentes fue establecer como prioridad el desarrollo de la especialidad en medicina familiar (26). Sin embargo, un diagnóstico realizado por ASPEFAM el año 2007 puso de manifiesto las notables diferencias entre el desempeño de los programas formativos en la especialidad, con una gran heterogeneidad en cuanto a la disponibilidad de horas docentes y de espacios académicos para que los residentes de MF puedan, más allá de realizar un conjunto desarticulado de rotaciones hospitalarias, adquirir efectivamente las competencias esperadas (27).
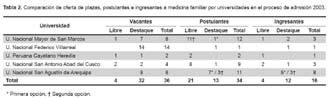
La traducción inmediata fue el crecimiento considerable del aparato para especializarse en MF en el período reciente. Así, entre el año lectivo 2003 y 2008, se ha apreciado un crecimiento global en el número de vacantes libres mayor al 700% (Tablas 2 y 3) pasando de contar con cuatro plazas libres en el 2003 a tener 30 el 2007 y 40 el 2008, incremento que expresa el interés creciente del sistema por ofrecer esta especialidad. Este crecimiento se ha dado especialmente a costas de las vacantes provistas por EsSALUD -tanto vacantes libres como cautivas-, que pasó de tener dos plazas en el 2003 a 34 el 2007, y más de cuarenta el 2008.
La otra repercusión operó en el interés por escoger esta especialidad entre los médicos jóvenes que rinden examen para ser admitidos a los programas de residentado médico. Así, puede verse en las tablas 2 y 3 que entre el año lectivo 2003 y 2007, el número de postulantes a vacantes libres en general se incrementó en más de 500%. Ello influyó en el incremento notable de la proporción postulantes/vacantes, indicando la mayor demanda de esta especialidad. Así, esta relación pasó de ser 0,92 en el 2003 -habían más postulantes que vacantes- a ser 3,5 en el 2007, con el estimado de haber sido mayor a 4 el 2008 -aunque no se pudo obtener el dato exacto para la mayoría de universidades- expresando que por cada postulante que ingresó, por lo menos tres de sus colegas quedaron fuera de carrera.
Por el contrario, la proporción de vacantes por destaque que se llenaron, se retrajo considerablemente durante el periodo estudiado (Tablas 2 y 3). Así, mientras que de las 32 vacantes por destaque ofertadas en el 2003, 12 de pudieron ser llenadas (40%) dicho año, en el 2007 y 2008, apenas una de las más de 20 vacantes ofertadas por destaque pudo ser llenada (5%). Este último hallazgo puede estar en relación con las pocas facilidades para movilizar a los médicos nombrados desde los lugares de sus plazas hasta los centros de formación, y a que les es difícil aprobar el exámen de admisión, común a todos. Consecuentemente, se apreció una retracción en las vacantes por destaque y cautivas, pasando de 33 en el 2003 a 21 el 2007 y 28 el 2008, indicando un sinceramiento de la convocatoria priorizando vacantes libres sobre destaques.
Como puede apreciarse, durante los últimos años se ha experimentado un crecimiento importante en la oferta y la demanda por la especialización en MF, indicando un buen futuro para dicha especialidad. Ello ocurrirá especialmente si las experiencias docentes efectivamente colman las expectativas de los diferentes miembros del sistema, y se consolidan las oportunidades laborales para los egresados.
DESAFÍOS FUTUROS PARA LA MEDICINA FAMILIAR EN EL PERÚ
La situación actual de la MF en el Perú, no difiere de la que debieron afrontar otros países antes que nosotros (13,18). Si anhelamos evitar los vaivenes de dichas experiencias, requerimos articular esfuerzos para que, a la par que garantizamos la suficiente formación de especialistas adecuadamente entrenados en esta disciplina –a través de programas residencia médica u otros alternativos–, aseguremos condiciones para la calidad en su desempeño (28). Existen diversos desafíos generales para lograr este objetivo, tales como los incentivos para la permanencia del personal en las áreas periféricas, la consolidación de una red de formadores en MF buscando plasmar un programa uniforme de entrenamiento, el articular los programas con el servicio social (SERUMS) que los recién egresados deben prestar en áreas vulnerables, el incorporar al Colegio Médico del Perú, sociedades científicas y otros actores en la atención integral, el impregnar la formación de pregrado con el sello y expandirlo a otras ramas profesionales como la enfermería, odontología, obstetricia, etc.
Si bien todos estos puntos son relevantes, consideramos que para alcanzar el destino deseado es necesario vencer cuatro desafíos para la especialidad, cuyo detalle es comentado en este artículo.
El primero de estos desafíos es consolidar un modelo de atención orientado hacia la atención primaria y basado en la medicina familiar. Los médicos familiares tienen muy poca proyección si su trabajo no es acompañado por un modelo de servicios de salud acorde con sus principios. En las experiencias internacionales existen dos modalidades principales para la conformación de estos modelos orientados al trabajo de los especialistas en MF. La primera de estas modalidades es la conformación de una reforma sectorial amplia, en la cual se modifique el modelo total de la prestación, organización, gestión, e incluso el financiamiento, orientándolos hacia los principios de la MF. En Perú, el MAIS busca este objetivo –pero aún con poco éxito– de lograr una reingeniería de procesos en la APS, con los correspondientes cambios en las políticas, normatividad, perfil de los recursos humanos y de los acuerdos de gestión que se establecerían entre el ente rector y los equipos de salud locales.
Un ejemplo exitoso de este tipo de reforma profunda es lo ocurrido en España, donde progresivamente se ha ido reemplazando un modelo antiguo hospitalocéntrico y fragmentado, por otro con base en unidades de medicina familiar que adscriben porciones de la población o sectores de familias a equipos de salud familiar, atendiéndolos tanto intra como extramuros y sirviendo de puerta de entrada al sistema de la atención especializada (24). Este proceso de reforma, que en España se inició a mediados de la década de los 80, en este periodo ha logrado incrementar la resolutividad y satisfacción con su sistema de salud para los españoles.
La otra posibilidad, bastante utilizada en diversos países, ha sido crear servicios de medicina familiar que, aunque no realizan grandes modificaciones de fondo en el sistema, permiten garantizar algunas condiciones mínimas para el trabajo de los médicos familiares, por ejemplo garantizando la adscripción y longitudinalidad, aunque la continuidad y duración de la consulta continúen parametrizadas. Ejemplos de este desarrollo pueden ser México y en menor medida Bolivia y Panamá (18). Al parecer este tipo de modalidades de implementación es más frágil, por cuanto no se integran a la evolución necesaria en el resto del sistema y se erigen como islas, bastante vulnerables a los cambios políticos o de racionalidad administrativa.
Una medida intermedia puede ser la ocurrida en el Programa de Saúde da Familia de Brasil, que sin llegar a implicar una reforma total, gradualmente viene modificando su sistema de salud (29,30). Este programa, una adaptación del modelo cubano a la realidad brasileña, actualmente cubre a más de 70 millones de personas, más del doble de toda la población peruana.
El segundo desafío que debe ser logrado es la formación masiva y diversificada de especialistas en medicina familiar. Si bien la residencia médica se considera el gold standard para la generación de los médicos familiares, ella no es el único método para lograr especialistas de excelencia para la atención primaria. Un método alternativo, empleado para poder producir miles de especialistas en medicina familiar en países como España, Portugal, México y otros, ha sido la formación por competencias, también denominada reconversión de médicos generales en médicos familiares (13,18). En esta lógica se sobreentiende que tanto por su formación del pregrado como por el desarrollo de su trabajo en atención primaria, un médico general ha recibido una base importante de las competencias requeridas para especializarse en MF. En consecuencia, este tipo de formación –menos estructurada que una residencia médica y combinando una metodología presencial y a distancia, lo que le permite seguir laborando– ayuda al candidato a adquirir las competencias faltantes y acumular los estándares necesarios para certificarse como médico familiar. Si bien las metodologías didácticas a distancia son importantes en esta modalidad, no debe perderse de vista que la reconversión no podrá ser exitosa sin el cambio de comportamiento en los futuros especialistas –las conferencias o clases puras no son suficientes–, una especialización no puede equivaler a un diplomado o maestría.
En los programas de reconversión, la clave del éxito está en la evaluación por competencias, que inicialmente debe definir lo que el participante del programa necesita aprender, y periódicamente debe medir si efectivamente está adquiriendo los conocimientos, habilidades y valores esperados. De este modo, una evaluación por competencias muy acuciosa podrá verificar, al final del programa, si efectivamente el médico entrenado en este tipo de programas, efectivamente ha desarrollado, o no, las competencias esperadas para un especialista en MF. Este proceso de certificación debe ser tan exigente y detallado como el realizado con los residentes de los programas regulares.
El tercer desafío es contar con adecuados servicios de salud familiar para su ejercicio, los cuales efectivamente incorporen a médicos familiares en su personal, de modo que al mismo tiempo que absorbe los profesionales formados en la materia, les sirven de laboratorio formativo a las nuevas generaciones, durante sus años de entrenamiento. Esta incorporación debe implicar un adecuado sistema de incentivos que permitan su focalización en los puntos geográficos en los cuales éstos son más necesarios. Estos servicios idealmente deben insertarse en un modelo como el previamente descrito, pero pueden funcionar incluso en ausencia de éste.
La historia en otros países ha mostrado que, tan importante como contar con universidades o centros académicos para la formación de especialistas en MF, es preparar los contextos en los cuales ellos podrán desempeñarse adecuadamente y desplegar las competencias que adquieren durante su formación. Ello es crucial porque los valores clave de la práctica que preconizamos no podrán ser logrados en servicios sin adscripción familiar o donde se exija productividad indiscriminada a despecho del mayor contacto con el paciente y su contexto o en aquellos que limiten la continuidad absolutamente necesaria para ofrecer una atención integral. Así, incluso contando con un sistema formativo fuerte, que produzca decenas o cientos de médicos familiares por año, la falta de servicios o programas adecuados para el trabajo en MF en los cuales ellos fuesen contratados al finalizar su formación, conduciría al desánimo y progresivo declive del número de postulantes o a su derivación hacia otras actividades relacionadas.
Una variante se constituye cuando los médicos familiares se asignan a servicios con el rótulo de medicina familiar, pero que en realidad tienen una estructura que imposibilita la atención de acuerdo a los principios previamente planteados, por ejemplo porque hay una barrera económica que frena la accesibilidad o porque es imposible la adecuada integralidad, debido una carga estricta de pacientes por hora o por limitaciones en la continuidad. En estos casos, la consecuencia inmediata es que los especialistas en medicina familiar no puedan desplegar las competencias adquiridas durante su entrenamiento y se corre el riesgo de que a lo largo del tiempo vayan perdiendo dichas capacidades. Un ejemplo de esa situación puede encontrarse en servicios sobresaturados y burocratizados que han reducido el tiempo de la consulta a niveles que no permiten una adecuada atención a la persona ni incorporar el enfoque orientado a sus familias. Esta situación, a la larga, le resta credibilidad al sistema, desvalorizando la imagen del médico familiar y originando una notoria insatisfacción en estos profesionales y también en la población a la que ellos sirven.
Por último, el cuarto desafío es contar con un adecuado sistema de certificación/recertificación y evaluación y ajuste del desempeño de los médicos familiares, que garantice que los profesionales hayan desarrollado durante su formación, las competencias idóneas que posteriormente los habiliten para alcanzar el desempeño esperado. Ello implicaría por un lado impulsar que todos los egresados deban aprobar un examen mínimo de competencias antes de ingresar al servicio efectivo, también incentivar la actualización permanente de los médicos certificados, y por último ir mejorando el nivel de los equipos de APS como un todo.
La importancia de contar con un sistema de esta naturaleza, que aliente que los especialistas en MF complementen o mantengan las competencias que adquirieron alguna vez es mucho más relevante en la APS que para ninguna otra área. En primer lugar, porque los médicos familiares deben almacenar conocimientos diversos sobre una gran cantidad de aspectos diferentes y no con todos ellos estará en contacto permanente en su trabajo cotidiano. En segundo lugar, porque a diferencia de las otras especialidades que por pertenecer a un grupo que suele estar más conectado con la formación del pregrado y posgrado o por su propia dinámica derivada de ejercer en hospitales, suele estar más activo académicamente, los médicos familiares que trabajan en la atención primaria habitualmente trabajan más aislados y requieren incentivos específicos para mantener su entrenamiento continuo.
Este sistema de modulación es mucho más costo-efectivo para la sociedad en su conjunto, en contraposición al espíritu punitivo y judicialista alentado por los seguros de mala práctica que encarece el sistema al poner en guardia al médico y así obligarlo a hacer caso omiso de su propio conocimiento y solicitar innumerables pruebas como respaldo ante una posible demanda.
Todos los países anglosajones, la mayoría de los europeos y algunos de Latinoamérica como México y Argentina tienen implementado un sistema de recertificación que obliga a los médicos familiares a dar un examen teórico práctico y certificar la asistencia a cursos por el número de créditos anteriormente citados. En Estados Unidos el Colegio de Medicina Familiar fue el primero en implantar la recertificación para los miembros de su especialidad. Esta recertificación suele realizarse cada tres a cinco años, variando entre países.
CONCLUSIONES
En conclusión, existen condiciones auspiciosas para el desarrollo de la medicina familiar en el Perú. Sin embargo, para poder crecer saludablemente es necesario vencer un conjunto alcanzando este grado de consolidación, la MF y quienes la practicamos podremos efectivamente ser un espejo en el que el sistema pueda mirar el rumbo que desea seguir para reformar su modelo de atención primaria y así conseguir un sistema más justo, equitativo, eficiente y solidario, como el propuesto por nuestra especialidad.
REFERENCIAS BIBLIOGRÁFICAS
1. [Not author listed]. The future of family practice. Implications of the changing environment of medicine. Council on Long Range Planning and Development in cooperation with the American Academy of Family Physician. JAMA. 1988; 260(9): 1272-79.
2. Rubinstein A. Medicina familiar y práctica ambulatoria. Buenos Aires: Editorial Médica Panamericana; 2003.
3. Mc Whinney IR. Medicina de familia. Barcelona: Ed. Mosby/Doyma; 1995.
4. Medalie JH. Family medicine: principles and applications. Baltimore: Williams & Wilkins; 1978.
5. Rakel RE. Textbook of family practice. Philadelphia: WB Saunders Company; 1995.
6. Donaldson M, Yordy K, Vanselow N. Defining primary care: An interim report. Washington DC: National Academy Press; 1994.
7. W orld Health Organization. Declaration of Ama-Ata. International Conference on Primary Health Care, Alma-Ata, USSR, 6-12 September 1978. Geneva: WHO; 1978.
8. Starfield B. Atención primaria. Equilibro entre necesidades de salud, servicios y tecnología. Barcelona: Masson; 2004.
9. E lías PE, Ferreira CW, Alves MC, Cohn A, Kishima V, Junior AE, et al. Atenção básica em saúde: comparação entre PSF e UBS por estrato de exclusão social no município de São Paulo. Ciênc Saúde Coletiva. 2006; 11(3): 633-41.
10. Cassady CE, Starfield B, Hurtado MP, Berk RA, Nanda JP, Friedenbergh LA. Measuring consumer experiences with primary care. Pediatrics. 2000; 105(4 Pt 2): 998-1003.
11. Larizgoitia I, Starfield B. Reform of primary health care: the case of Spain. Health Policy. 1997; 41(2): 121-37.
12. Starfield B, Shi L, Macinko J. Contribution of primary care to health systems and health. Milbank Q. 2005; 83(3): 457-502.
13. G ómez Gascón T, Ceitlin J. Medicina de familia, la clave de un nuevo modelo. Madrid: semFYC-CIMF; 1997.
14. Lam CL. The 21st century: the age of family medicine research? Ann Fam Med. 2004; 2 (Suppl 2): S50-54.
15. Larson EB, Roberts KB, Grumbach K. Primary care, generalism, public good: déjà vu? Again! Ann Intern Med. 2005; 143(8): 671-74.
16. Ross GS. The future of generalism in medicine. Ann. Intern. Med. 2005; 143(9): 693.
17. G eyman JP. The modern family doctor and changing medical practice. New York: Appeton-Century-Crofts; 1971.
18. Ceitlin J. La medicina familiar en América Latina. Presentación. Aten Primaria. 2006; 38(9): 511-14.
19. O MS/WONCA. Hacer que la práctica médica y la educación médica sean más adecuadas a las necesidades de la gente: la contribución del médico de familia. Ontario: OMS/WONCA; 1994.
20. Confederación Iberoamericana de Medicina Familiar. Declaración de Buenos Aires: Medicina familiar en la reforma de los servicios de salud. En: Conferencia Regional de Expertos y Líderes de Salud de las Américas, Relato Final de la Conferencia. Buenos Aires: CIMF; 1996.
21. G ómez-Gascón T, Mendes-Nunes JM. Documento 4. Formación de postgrado y programas de capacitación para médicos de atención primaria. En: Confederación Iberoamericana de Medicina Familiar, Documentos de Trabajo de la I Cumbre Iberoamericana de Medicina Familiar; Sevilla: semFYC - CIMF; 2002. p. 18-23.
22. Macinko J, Montenegro H, Nebot Adell C, Etienne C, Grupo de Trabajo de Atención Primaria de Salud de la Organización Panamericana de la Salud. La renovación de la atención primaria de salud en las Américas. Rev Panam Salud Publica. 2007; 21(2/3): 73-84.
23. W orld Health Organization. The Buenos Aires Declaration: Towards a health strategy for equity based on primary health Care. In: From Alma-Ata to the Millennium Declaration: International Conference on Health for Development: Rights, facts and realities Buenos Aires: OPS/OMS; 2007.
24. G allo Vallejo FJ (ed). Manual del residente de medicina familiar y comunitaria. Madrid: semFIC; 1998.
25. Perú, Ministerio de Salud. El modelo de atención integral. Lima: MINSA; 2003.
26. Asociación Peruana de Facultades de Medicina. Declaración de Trujillo: Hacia la calidad y la responsabilidad social en la educación médica. II Congreso Peruano de Educación Médica. Trujillo: ASPEFAM; 2007.
27. Asociación Peruana de Facultades de Medicina. I Taller de Medicina Familiar. Lima: ASPEFAM; 2007.
28. Stewart KJ. Preserving family medicines integrity. Fam Pract Manag. 2004; 11 (3): 20.
29. de Almeida Godinho RW, Labate RC. Programa saúde da família: a construcäo de um novo modelo de assistência. Rev Latinoam Enfermagem. 2005; 13(6): 1027-34.
30. Brasil, Ministério da Saúde. Programa de Saúde da Família. Brasília: Secretaría de Políticas de Saúde, Departamento de Atenção Básica; 2001.
Correspondencia:
Dr. Miguel Angel Suárez Bustamante
Dirección: Jr. Huaraz 1991 - A, Lima 21
Teléfono: (511) 423-8670
Correo electrónico: migsuarezb@yahoo.com
Recibido: 02-09-08
Aprobado: 15-09-08