Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.26 n.2 Lima abr./jun. 2009
Percepciones del personal de salud y la comunidad sobre la adecuación cultural de los servicios materno perinatales en zonas rurales andinas y amazónicas de la región Huánuco
Perceptions of health personnel and the community in relation to cultural appropriateness of maternal perinatal services in rural andean and amazonian areas from Huanuco region
Julio Mayca1,a, Elsa Palacios-Flores2,b, Armando Medina1,c, José E. Velásquez3,a,d, Dick Castañeda2,e
1 William J. Clinton Foundation – CGSGI Perú. Lima, Perú.
2 Dirección Regional de Salud Huánuco, Ministerio de Salud. Huánuco, Perú.
3 Facultad de Salud Pública y Administración, Universidad Peruana Cayetano Heredia. Lima, Perú.
a Médico, Magíster en salud pública; b Enfermera epidemióloga; c Antropólogo, Magíster en programas sociales,
administración y gerencia social; d Magíster en gerencia social; e Obstetra epidemiólogo.
RESUMEN
La mortalidad materna, problema prioritario mundial, es mayor en países subdesarrollados con analfabetismo, zonas rurales poco accesibles e insuficiente personal de salud calificado. Objetivos. Este estudio explora las percepciones del personal de salud y la comunidad en relación con la adecuación cultural de servicios maternos perinatales en la región Huánuco, observando aspectos críticos de la oferta propuesta y las necesidades de la población. Materiales y métodos. Estudio exploratorio, transversal, cualitativo. Incluyó personal de salud a quienes se realizó entrevistas a profundidad (EP), y población en general para grupos focales (GF). Los instrumentos incluyeron aspectos como: adecuación y aceptación del servicio ofrecido, entendimiento y capacitación del personal en estos temas, y entendimiento de la población de las acciones y oferta en salud. Resultados. Se realizó 15 EP y 15 GF; en el primer caso el personal de salud refirió la poca adecuación de la infraestructura actual, mejora en la aceptación del servicio por la comunidad y la necesidad de tener ellos un mayor entendimiento del tema. La población manifestó su opinión acerca de lo poco adecuado del servicio ofertado a su cultura, poco entendimiento a las indicaciones médicas y deseos que se incorpore más a su cultura en dichos procesos. Conclusiones. Nuestros servicios maternos no tienen acondicionamiento adecuado con relación a la cultura de la comunidad, pues es insuficiente lo que una gestante podría encontrar en un consultorio relacionado con sus costumbres. Necesitamos considerar propuestas elaboradas desde la comunidad, para disponer de una oferta identificada con aspectos sociales, culturales, y étnicos, que sea identificada por la población como suya.
Palabras clave: Diversidad cultural; Servicios de salud materna; Embarazo; Parto; Comunidades rurales, Perú (fuente: DeCS BIREME).
ABSTRACT
Maternal mortality is a priority issue worldwide, most cases occur in underdeveloped countries with illiteracy, poorly accessible rural areas and with poor access and insufficient trained health personnel. Objectives. This study explores the perceptions of health personnel and the community in relation to cultural appropriateness of maternal perinatal services in the Huánuco Region, observing critical aspects of proposal offer and the needs of the population. Material and methods. Exploratory, cross-sectional, qualitative study. Including In depth (ID) interviews with health personnel and population focus groups (FG). Instruments included aspects such as appropriateness and acceptability of the service, staff training and understanding on these issues, and understanding of the health activities and services. Results. We conducted 15 ID and 15 FG. In the first case, the health staff spoke of the inadequacy of current infrastructure, improvement in the acceptance of service by the community and the need to achieve greater understanding of the topic within the community. The people expressed their perception about the inappropriateness for the service offered in the cultural context, little understanding of medical indications and their desire to incorporate more culture in these processes. Conclusions. Our maternity services are not adequately conditioned to the culture of the community and are therefore inadequate for a pregnant woman to find health consultation relevant to her cultural context and health customs. Is necessary to consider proposals developed by the community in order to offer services with social, cultural, and ethnic aspects identified by the community as their own.
Key words: Cultural diversity; Maternal health services; Pregnancy; Parturition, Rural settlements; Peru (source: MeSH NLM).
INTRODUCCIÓN
La mortalidad materna representa un problema prioritario en el panorama sanitario internacional, pues refleja indirectamente el grado de avance de un país y de su sistema de salud. Los países con mayores indicadores relacionados con muerte materna son aquellos en vías de desarrollo, con alto componente de analfabetismo, con zonas rurales poco accesibles y con insuficiente personal médico calificado (1,2). Los estudios internacionales han demostrado que gran porcentaje de las muertes pueden ser evitadas con medidas sencillas pero, a la vez, se requiere que una gestante con problemas en su embarazo acuda a un establecimiento de salud que cuente con personal calificado en el reconocimiento y manejo de complicaciones obstétricas (2-4).
En el mundo se estima que anualmente ocurren más de 500 000 muertes maternas (uno por minuto). Las complicaciones del embarazo son la primera causa de muerte y morbilidad en las mujeres en edad reproductiva, incluso, por encima de la tuberculosis y las infecciones de transmisión sexual. Actualmente, 99% de las muertes maternas ocurren en países en vías de desarrollo. Por cada mujer que muere, otras 30 padecen de enfermedades o discapacidad crónica, ambas con serias implicaciones familiares y sociales (2,5,6).
En el Perú se registra anualmente entre 1500 a 1800 mujeres fallecidas por problemas relacionados con embarazo, estas muertes ocurren en los departamentos con mayor población en situación de pobreza como Huánuco, pues este departamento ocupa el quinto lugar en esa situación luego de Puno, Ayacucho, Huancavelica, y Cajamarca. Según datos proporcionados por la Oficina de Estadística de la Dirección Regional de Salud (DIRESA) Huánuco, se han presentado 38 muertes maternas en el 2002, 35 en el 2003, 32 en el 2004, 34 en el 2005, 31 en el 2006, 23 en el 2007 y durante el 2008 se han registrado 18 muertes maternas, la mayoría por hemorragia posparto en zona rural (quintil 1 y 2) (7,8).
La literatura refiere varios modelos de marcos conceptuales para ayudar a entender los factores que determinan la mortalidad materna. Así por ejemplo, el modelo de las tres demoras, identifica los puntos en los que pueden ocurrir demoras para el tratamiento de las complicaciones obstétricas a nivel de la comunidad y del establecimiento (6), a partir de la demora en la decisión de acudir a un servicio de salud, retraso en la movilización hacia un servicio de salud y el retraso en recibir la atención apropiada. Esto revela dos problemas: 1) la baja capacidad resolutiva de los servicios de atención materna y neonatal y, 2) el bajo nivel de demanda de servicios por parte de las gestantes y sus familias (2,6,9).
En relación con la demanda de servicios de salud en nuestro país, los determinantes más importantes que limitan el acceso de la gestante a los servicios de salud, están relacionados con la dispersión geográfica poblacional, los escasos recursos económicos familiares, la deficiente orientación de los recursos del Seguro Integral de Salud (SIS) para la atención de gestantes de los quintiles más pobres (I y II), la escasa participación ciudadana - social y la gigantesca brecha cultural. En este contexto, para reducir las altas tasas de muerte materna y perinatal, se requiere promover la planificación familiar, el control prenatal y el parto institucional, realizando acciones orientadas tanto a la mejora de la calidad de la oferta como al incremento de la demanda del servicio, para fortalecer o cambiar prácticas durante el embarazo, parto, puerperio y la atención del recién nacido (6,10,11).
Además, debemos tener en cuenta el deficiente sistema de referencia y contrarreferencia, el inadecuado trato e información al usuario, la poca adecuación cultural de la atención del parto y del recién nacido, así como del internamiento de la gestante y el recién nacido; el limitado uso de guías, manuales y protocolos de atención materno-neonatales, los deficientes procedimientos para la admisión integral; la deficiente organización, orden, limpieza y presentación de los ambientes de los servicios y la falta de procesos de control interno y externo de la eficacia productiva y del control de la calidad de la atención de redes hacia microrredes, entre otros que reflejan numerosos problemas en la calidad de atención de los establecimientos de salud, principalmente del primer nivel (11,12).
Definitivamente es importante reconocer los elementos socio-culturales, de género, económicos y geográficos, que afectan a las familias en dichas zonas y que dificultan la atención obstétrica en dichos niveles, las que conformarán la adecuación cultural tan necesaria en la atención obstétrica actual (13). Nuestro país se caracteriza por ser pluricultural, multiétnico y plurilingüe, depositario de 13 grupos lingüísticos y 60 grupos étnicos (14), permite que su riqueza y diversidad cultural origine todo un sistema de concepciones en torno al proceso de salud-enfermedad, incluido embarazo, parto y puerperio (12,13,15). En tal sentido, se hace necesario comprender y conocer las percepciones y costumbres de la población con la que estamos relacionados, como aquellas poblaciones ubicadas en las comunidades andinas y amazónicas de Huánuco.
Existen percepciones, conocimientos y prácticas relativas al embarazo, parto y puerperio que corresponden a una visión del mundo asociada conconceptos holísticos y atmosféricos (frío-calor), además de restricciones que se sustentan en narraciones y creencias relacionadas con la gestación, siendo la madre quien cumple con estas normas, a fin de tener un parto feliz (12). Cada grupo humano, de manera especial las comunidades de nuestra sierra y selva, crean y recrean todo un sistema de conocimientos y prácticas que le da significado a su propia existencia, y al mundo que le rodea. En dichos pueblos, los procesos biológicos del ser humano están marcados por pautas culturales determinadas, que la misma sociedad establece como normas compartidas, tal como la administración de infusiones calientes a base de plantas medicinales a la gestante, el lugar de atención del parto, la participación de la partera, las dietas, entre otros componentes de este orden normativo y de sus rituales que le dan un sustento a estos procesos (11,16,17).
Como se ha mencionado, Huánuco es una región con alto número de muertes maternas, principalmente en zonas rurales de comunidades de sierra y selva, en donde el Ministerio de Salud (MINSA) ha mejorado y dirigido sus actividades con el afán de disminuir dicha tasa, por ello la DIRESA está identificada con el modelo causal de vigilancia y control de la mortalidad materna. Huánuco, al tener un territorio con ambas características (sierra y selva) cuenta también con dos sectores, donde es necesario conocer las diversas percepciones originadas en torno a la adecuación cultural de los servicios de salud, lo que permitirá mejorar la organización de los servicios de salud para responder a las costumbres relacionadas con los procesos de embarazo, parto y puerperio.
La implementación estratégica del servicio para la atención de la gestante en zonas rurales requiere fortalecer capacidades institucionales, adaptándolas a la cultura de los usuarios, incluyendo resolver complicaciones del embarazo y nacimiento, mejorando los servicios e incrementando de esta manera su cobertura (18,19). Sin embargo, es reconocido además, que no se tiene suficiente conocimiento de las costumbres de nuestras poblaciones, si bien se ha tratado de adaptar la oferta en salud según costumbres o percepciones de cada región, no se ha evidenciado claramente si esto ha permitido mejorar el acceso o si responden claramente a lo que la población desea. Conocer y comprender los aspectos culturales y costumbres que influyen en los procesos del embarazo, parto y puerperio en las comunidades permitirá estar en mejores condiciones de proponer modelos de servicios de salud más cercanos a la realidad cultural de las mujeres nativas (20,21).
Este estudio pretende explorar las percepciones del personal de salud y de la comunidad en relación con la adecuación cultural de los servicios maternos perinatales en la región Huánuco, observando los aspectos críticos y claves dentro de la oferta propuesta y las necesidades de la población, y si se consideran ambas percepciones en la diversa normatividad relacionada con la disminución de la mortalidad materna, además de explicar un poco las limitaciones en el acceso, debido a los factores propios de dichas comunidades, necesarias de conocer por parte de los proveedores de salud.
MATERIALES Y MÉTODOS
TIPO DE ESTUDIO
Estudio exploratorio, transversal, que emplea la metodología cualitativa como herramienta principal para la obtención de la información. Se incluyó al personal de salud adscrito a las áreas de estudio tanto de centros como puestos de salud, donde se realizó la recolección de la información en base a entrevistas a profundidad (EP), mientras que para el trabajo con la demanda (población en general y mujeres gestantes) se realizó grupos focales (GF). El estudio tuvo una duración de seis meses (febrero a agosto del 2006), realizándose en la región Huánuco, en provincias con características de sierra y selva, teniendo en consideración que en este departamento encontramos dicha diversidad de comunidades.
ÁREA Y POBLACIÓN DE ESTUDIO
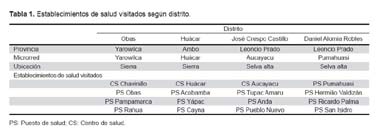
Para la información de la sierra se consideró las provincias de Yarowilca y Ambo, en sus distritos de Obas y Huácar, respectivamente, por encontrarse en éstas comunidades, básicamente andinas, donde los servicios de salud ya han desarrollado estrategias interculturales. Para el caso de la información de la selva, se consideró la provincia de Leoncio Prado con los distritos de Daniel Alomía Robles y José Crespo Castillo (ubicados en selva alta), donde existen comunidades con costumbres amazónicas (Figura 1).
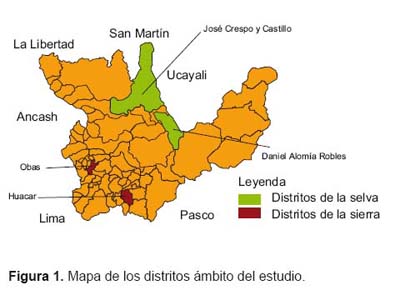
Se seleccionó estos distritos, por tener poblaciones de los quintiles 1 y 2 de pobreza según el Ministerio de Economía y Finanzas, ser áreas con poblaciones dispersas, albergar comunidades andinas y amazónicas, tener provincias con casos registrados de complicaciones obstétricas y muertes maternas, ser lugares donde se ha realizado actividades de promoción de la salud e interculturalidad en salud para el tema del cuidado obstétrico y tener provincias con costumbres propias (nativas) amazónicas y andinas.
En cada distrito se visitó cuatro establecimientos de salud (los de mayor acceso a la población), donde se entrevistó al profesional encargado. A su vez, en cada distrito se desarrolló cuatro grupos focales (tomando como base el número de establecimientos de salud por distrito, además de casas de espera), dos con hombres y dos con mujeres, coordinando dicha actividad con los establecimientos de salud y la misma comunidad. De esta manera se obtuvo la información según el cuadro siguiente (Tabla1).
Se incluyó a personal de salud (profesionales y técnicos) nombrado y contratado, que ha laborado no menos de seis meses en la zona de estudio, así como a adultos residentes en la comunidad, elegida por no menos de un año y madres de familia con, por lo menos, un hijo menor de un año, o madres gestantes, y que aceptaran participar en el estudio.
PROCEDIMIENTOS
Se desarrolló tres tipos de guías, una para las EP al personal de salud, y dos guías para los GF en la comunidad (tanto para hombres como mujeres). En el caso de la guía para el personal de salud, se incluyó los siguientes aspectos:
Adecuación cultural del servicio ofrecido (infraestructura, equipamiento e insumos);
Aceptación de dichos servicios por la gestante, familiares y población en general (parto vertical, casas de espera, etc.);
Entendimiento del recurso humano acerca de temas de interculturalidad en salud (idoneidad, funcionalidad, entendimiento);
Capacitación necesaria en temas interculturales.
Y para la guía de los grupos focales con la comunidad, se consideró los temas:
Servicio obstétrico ofertado (calidad);
Adecuación cultural del servicio ofertado;
Entendimiento de las indicaciones dadas por el personal de salud;
Adecuación cultural deseada (entendimiento, uso y apoyo al servicio de salud).
Se hizo las coordinaciones necesarias con los establecimientos seleccionados, de manera que pudo contarse con el personal de salud y la presencia de la población para el desarrollo de las EP y los GF respectivamente. Las EP se realizaron en el establecimiento en mención y los GF en un ambiente diferente al establecimiento (grupo comunal, colegio o municipalidad), de manera que en este último caso las opiniones no se vean influenciadas por la presencia del personal de salud.
ASPECTOS ÉTICOS
El protocolo fue aprobado por el Comité de Ética del Instituto Nacional de Salud. Se solicitó a cada participante su consentimiento informado verbal tanto para su colaboración con el estudio como para grabar las entrevistas o grupos focales. En todo momento se aseguró la confidencialidad a los participantes.
ANÁLISIS DE LOS DATOS
Las grabaciones de las entrevistas y grupos focales fueron reproducidas y transcritas en un documento realizado en el programa Microsoft Word, para luego ser analizadas con el programa Atlas Ti según los temas e ideas centrales recolectados y observados. Los resultados obtenidos fueron revisados y discutidos con el personal decisor de la DIRESA Huánuco, contrastando y solicitando la información que se maneja a ese nivel, relacionada con las atenciones de las gestantes y las respectivas afiliaciones.
RESULTADOS
ENTREVISTAS EN PROFUNDIDAD CON PERSONAL DE SALUD
Se realizó un total de 15 entrevistas en profundidad según los lugares definidos para recolectar la información. En todos los casos se pudo contar con la participación del equipo de investigación y el encargado del establecimiento de salud visitado o responsable del área materna. Las entrevistas tenían la siguiente estructura:
a.- Percepción de la adecuación a. cultural del servicio ofrecido (infraestructura, equipamiento e insumos).
El primer punto discutido con el personal de salud entrevistado se refiere al tema de la infraestructura y equipamiento, aspecto básico dentro de la mejora de la calidad de los servicios obstétricos pues permite tener un mayor acercamiento a la cultura de comunidades indígenas básicamente, respetando parte de las costumbres relacionadas con los procesos de embarazo, parto y puerperio. Recordemos que en la actualidad existe poca población nativa en la zona, pues la mayoría son personas que han migrado de otras zonas de Huánuco, que se encuentran trabajando o vienen por temporadas (época de cosecha).
se vienen grupos y luego regresan, lo que ha hecho el centro de salud para un poco adecuar es uno: la casa de espera que ha sido un bum para nosotros mejor lo construimos acá dentro, es una construcción semimoderna porque tienen como adecuación para que cocinen en leña se les compra leña pero también hay una cocina a gas, tienen su lavadero. (CS Aucayacu)
Parte de esta adecuación se ha dado con dos ejemplos claros, la infraestructura para el parto vertical y las casas de espera. Éstos han servido para generar una mayor aproximación de la gestante, sin embargo, los temas de financiamiento, implementación adecuada y mantenimiento, son preocupación del personal de salud. Por otro lado, si bien reconocen mejoría en el tema de la infraestructura relacionada con la adecuación cultural, observan que ésta es muy esencial y que existen aspectos que necesitan un sostenimiento en el tiempo, por lo que es necesario el compromiso de los niveles regionales.
Acá hay colchonetas para el paciente que solicite parto vertical, las cuales se usan muy poco por que la mayoría viene acá ya con una mentalidad ya un poquito diferente, pero las personas que lo soliciten, por ejemplo hubo una paciente que solicitó su parto vertical y se le atendió su parto vertical con todo, incluso hay una camilla que facilita eso el parto vertical, sino que es un poco elevado y la paciente esta un poco en cuclillas. (CS Aucayacu).
hemos comprado algunos materiales así como mantas, hemos tratado de hacer una tarima para que estén simulando que está en el piso, encima es un piso y una tarima tan bajita de esa manera para que puedan tener la posición adecuada que las pacientes deben tener en el momento del parto. (CS Chavinillo)
En relación con los insumos propios de la comunidad, también son aceptados en los procesos de atención obstétrica. Si bien es cierto el personal de salud no está seguro del grado de efectividad y eficacia que tengan, pues desconocen su uso o beneficio, y el que puede generar para las gestantes, forman parte de la atención. Se rescata el uso de las plantas medicinales por parte de las familias de la zona, relacionada con el apoyo de empíricos y parteras, muchas de ellas son conocidas ya por el personal de salud en su relación con la comunidad, e incluso apoyan el mantenimiento de dichas costumbres, siempre que conozcan que planta es o que infusión van a tomar.
Normalmente no lo recomendamos nosotros pero ellos tienen sus costumbres y creencias que ellos tienen, curanderos empíricos, como antes estaban más ligados a las parteras tradicionales pero ellos refieren que siempre toman su infusión de anís, manzanilla, orégano Sí, les decimos que es bueno que tomen esas infusiones, porque nosotros tenemos que estar también de acorde a su cultura de ellos, no les podemos impedir, porque nosotros cuando les negamos eso ya ellos se muestran un poco resistentes ya, van a perder la confianza q tienen hacia el personal. (PS Yápac)
Otro tema relevante es el idioma, ya no se encuentra dialectos propios pero sí zonas quechua hablantes, lo que no ha sido problema para el personal de salud, que conoce las dificultades de conversar con la población. Si bien este aspecto constituye una barrera para la comunicación, el personal de salud realiza visitas continuas a la comunidad, dentro de las actividades preventivas promocionales, con la finalidad de superar este problema.
Para mí es importante porque vamos a hablar el mismo idioma para dar una buena atención con calidad pero por ejemplo si una gestante llega acá y habla quechua yo tengo que tratar de aprender el idioma por que si no, no voy a poder hablar con esas madres. (PS Anda)
Sobre el tema de información y actividades, es poco lo recibido por el MINSA para generar adecuación cultural, por ejemplo no existen volantes o trípticos para la población, ni material técnico para el propio personal de salud, que les permita, por lo menos, una autocapacitación en el tema. Además, existe poca documentación técnica y normativa con relación a procedimientos y gestión de la adecuación cultural. Se reconoce la escasa documentación brindada por el MINSA sobre el tema, situación que es más notoria en el primer nivel de atención.
El MINSA siempre nos da unas normas en forma general no de acuerdo a la realidad de cada población o cada provincia, porque si vemos una provincia, un distrito, una población es diferente, cada uno debe ser como provincia, claro, salimos de acá a la localidad más alta, que es esta zona, es otra realidad de la provincia imagínese si viene de la parte de sierra de Huánuco . es diferente. (PS Yápac)
b.- Percepción de la aceptación de dichos servicios por la población (parto vertical, casas de espera, etc.).
La aceptación en general es positiva por parte de la comunidad y las gestantes, sobre todo en el uso de las casas de espera, es dificultoso poder discernir entre el interés por la casa de espera en sí, o porque en algunos casos es posible brindarles alimentación, sin embargo, las gestantes acuden, lo que constituye el objetivo principal de esta alternativa cultural. Aun así, existe todavía temor sobre la atención institucional del parto, relacionado con sus creencias, que hace necesario el uso de casas de espera, por ejemplo.
Bueno, en cuanto a la atención del parto creo que en todos los puestos de salud tenemos esa dificultad, cuando les mencionamos que el parto debe ser institucional tienen mucho temor a veces, piensan por idiosincrasia o por creencia, que les van a hacer algo, que le van a sacar sangre, van a vender su sangre, van a vender restos de la placenta, tienen esas creencias que dicen y nosotros trabajamos en eso, partir del control prenatal, tratamos de aconsejarles, que pierdan el miedo acerca de eso en el puesto de salud tenemos esa dificultad que hay gestantes que se niegan a ir al centro de salud por la accesibilidad, y, a veces por que le mandamos faltando una semana para que estén en la casa de espera y por sus costumbres no quieren perder su tiempo entonces ese es un factor que nos limita bastante . (PS Yápac)
Este problema relacionado con las demoras en la atención obstétrica debido al entorno familiar, es reconocido por el personal de salud, admitiendo las dificultades que ellos tienen para lograr acercarse más a la gestante y su familia para lograr una atención con mayor prontitud. Esto también es de importancia al observarse la necesidad de acudir a un establecimiento que reúna la capacidad resolutiva necesaria para atender el problema de dicha gestante. También se mantiene el problema del entorno familiar que no deja que la gestante pueda ir o permanecer un tiempo en el establecimiento de salud o casa de espera.
Es porque realmente la mamá vive sola, tienen su familia y no quiere bajar a la casa ya sea en el CLAS Aucayacu o en Tingo María, por el simple hecho de que va a dejar sola su casa o a sus hijos, piensa en ella o en su familia nada más son egoístas es por eso que esas mamás hay veces que ellas cuando están con el trabajo de parto viendo su realidad su conciencia hay otras bajan acá y son pocas que dan a luz en su casa. (PS Pueblo Nuevo)
En relación con sugerencias o cambios en esta adecuación, gracias a comentarios de la comunidad, se ha tenido mejoras, parte de esto relacionado con la privacidad de los servicios, el tamaño de los consultorios en el establecimiento o de los cuartos en la casa de espera, entre otros. Las casas de espera incluso, son construidas con apoyo de los municipios y la comunidad, pues su participación es de suma importancia en la generación del empoderamiento social.
Sí, eso nos ha servido bastante para poder aislar un lugar apropiado y hacerle los exámenes, porque decían que el establecimiento es muy pequeño y no hay un lugar seguro, o sea ellos quieren privacidad a eso hemos llegado a entender y por esa razón hemos preparado los biombos nuevamente, telas un poco oscuras incluso el ambiente que tenemos allá es un poco separado y los pacientes ya se sienten seguros eso nos ayudó bastante de parte de ellos y la opinión de las mamás. (PS Obas)
Sí, lo aceptan inclusive la compra de la casa fue con un apoyo arduo de la comunidad, de las autoridades, de la comunidad, la comunidad a intervenido por que la dueña de la casa no la quería vender (PS Pumahuasi)
En el parto vertical ocurre algo similar, pues si bien permite mayor uso de los servicios de salud por parte de las gestantes, también ha permitido mayor compromiso del personal con los usos de la comunidad. Las gestantes vienen con esa costumbre, pues algunas de ellas ya han tenido la experiencia del parto domiciliario, pero al saber que el establecimiento les puede brindar esa facilidad, deciden acudir.
Es lo que me mencionaba el grupo, algo de 20 madres, ahí me han dicho que seria mucho más cómodo, acá la gran parte de la comunidad no son de acá mismo, son de afuera, son personas migrantes de la selva, de la sierra y algunos en su oportunidad de que primero se embaraza han tenido un parto domiciliario en su casa, en su pueblo (CS Chavinillo)
Aquí también se observa el trabajo con promotores o parteras, quienes, por ejemplo, manejan diversos insumos relacionados con la adecuación cultural y tienen una mayor llegada a la comunidad. Ellos han sido tomados como punto de partida para la adecuación, pues luego se inició el trabajo con las autoridades, profesores, y otros representantes de la comunidad.
justamente tenemos una promotora al frente que, como le digo, es una señora mil oficios por que sabe de todo en caso de los partos que atendíamos nos apoyaba con agua de manzanilla, agua de orégano o muña pero eso lo adecuamos a la gestante pero obviamente ellas usan su método tradicional y nosotros nuestro método científico para que el paciente salga mejor pero eso lo tratamos de aplicar. (PS Hermilio Valdizán).
c.-Percepción del entendimiento del recurso humano de los temas de interculturalidad en salud (idoneidad, funcionalidad, entendimiento).
Este tema es fundamental, pues es claro que no todo el equipo de un establecimiento, logra acceder a una capacitación o a material educativo relacionado con procesos de adecuación cultural. El personal necesita mayor información al respecto, pues no cuentan con facilidades de capacitaciones externas y es parte de lo que debe tenerse dentro de los programas de comunidades saludables, en el marco de la promoción de la salud. Refieren que las capacitaciones recibidas son mínimas y muy centralizadas, y los niveles de réplicas no se dan en la medida que desearían.
Sería factible, no, dar a conocer o sea más difusión, más capacitación descentralizada al personal de salud para que todo el personal tenga al menos conocimiento de lo que es una adecuación cultural para que vaya a su punto de trabajo ya conociendo estos aspectos . (CS Obas)
ver experiencias exitosas quizás de otros establecimientos o microrredes que ya lo están poniendo en práctica con mayor énfasis, entonces de este modo como tenemos una experiencia todavía vaga no está bien, bien determinada como debe ser la interculturalidad. (PS Yápac)
Para el personal de salud, este tema de la adecuación es importante y debe ser ampliamente desarrollado. Queda sobreentendido su importancia en función a mejorar la comunicación con la población y, de esta, manera lograr un acercamiento que permita generar una mayor confianza en el servicio y por consiguiente mejor resultado en la atención del parto y sus complicaciones.
es muy importante que el personal de salud se apodere en esto, que respete, es cuestión de entender a la personas, a veces mucho personal de salud cree que nosotros tenemos la total verdad, hasta cierto punto tenemos que entender a la otra persona de repente podemos tener la verdad completa pero debemos de saber cómo enseñarlo o cómo hacer que la otra persona entienda, no asumir que tiene que asumir porque es lo más obvio, nosotros podemos entender que es obvio pero esas otras personas no lo entienden así (PS Pueblo Nuevo)
Como ya se ha revisado, el concepto de adecuación cultural es conocido por el personal de salud en la medida que entiende la necesidad de mejorar la empatía con la comunidad, brindarle una alternativa ajustada a sus propias necesidades y expectativas, es decir, un mayor acercamiento. Entienden que la comunidad merece un trato de acuerdo con su cultura, y el proceso de adaptación es necesario para mejorar el entendimiento entre las dos culturas.
que la comunidad lo sienta propio, que no se sienta extraño en un establecimiento de salud, que cuando vaya se sienta familiarizado con cosas de su zon de su lenguaje, con sus costumbres para que cuando aparezca no haya un divorcio entre el servicio de salud y la comunidad. En pocas palabras, que el comunero lo entienda, que es parte de él, o sea nosotros somos parte de su comunidad y también entendemos sus costumbres, respetamos sus necesidades, sus creencias sin decir que el servicio de salud es así de una forma occidental, todo blanco, todo exquisito, bien limpio si no entras así no te atiendo, uno tienen que adaptarse quiera o no quiera al entorno que lo ha rodeado. (CS Aucayacu)
Sin embargo, no es muy claro el tema de esta adecuación relacionada con los derechos humanos por ejemplo, pues existen casos donde la gestante rechaza una atención y se inician implicancias médico legales, que pueden afectar tanto a la gestante como al personal de salud.
la adecuación cultural es una redundancia, una forma específica de respetar sus creencias y claro dentro de la norma legal uno tiene que respetar todas las normas que tiene el paciente, si no quiere yo no puedo obligar a un paciente que no quiere, algo que si voy a criticar del MINSA es que nos obliga casi al servilismo en materia de gestante, hay veces, por ejemplo, si una paciente decide no atenderse está en su derecho y no por eso tengo que castigar a la obstetriz o al médico por que simplemente la paciente no quiso, lo mismo sucede con las pacientes que son testigo de Jehová, no te aceptan que les pongas sangre se mueren y están en su derecho ¿cómo obligarla?... (PS Acobamba)
d.- Percepción sobre la capacitación necesaria en temas interculturales
El personal de salud desea tener mayores capacitaciones en el tema y de tener mayor contacto con la comunidad, explicando la importancia de su participación, además de mayor participación de las autoridades locales, pues el tema de la participación comunitaria debe verse a nivel multisectorial.
Salir a la comunidad constantemente, tener una movilidad permanente, que esté al día y recursos para poder salir e incentivos para poder dar a la comunidad, reunirnos con los agentes comunitarios, con la autoridades esporádicamente de acuerdo a la necesidad de la comunidad entonces esas comunidades a veces se descuidan por falta de visitas, entonces los recursos que nosotros no disponemos, nosotros contamos con nuestro sueldo pero más allá no tenemos otro tipo de apoyo, de repente una movilidad local o cuando se va a la comunidad hay que llevar algunos materiales educativos. (PS Cayna)
La necesidad de capacitación pasa por la diversidad de temas propios de una adecuación, la comprensión de la cosmovisión de las culturas de cada zona, de sus costumbres, espiritualidad, religiosidad, idioma, entre otros temas. El personal acepta esto y desea mayor posibilidad de aprender estos temas, e inclusive desarrollarlos con la comunidad.
En nuestra comunidad, trataríamos de orientarlo para que ellos no tengan miedo ninguna persona tenga temor de hablarte o no pueda hablar castellano, o hay personas que vienen acá por sus familiares que tienen, y tienen vergüenza de venir al puesto de salud y para cambiar la idea un poco de las personas que todos somos iguales y todos podemos atendernos de igual manera por que ya hemos tenido casos no quiere venir al puesto quiere que vayamos a su casa por vergüenza a que la gente vaya a hablar más por eso cambiarle un poco la manera de pensar a la gente. (CS Chavinillo)
Existe una visión centralista del MINSA en este punto de las capacitaciones en adecuación cultural, según las respuestas de los entrevistados, pues piensan que no están adecuados los diversos documentos relacionados con el tema y con la realidad cultural de cada zona. De esta manera, proponen la mejora en las capacitaciones, con material que les ayude a responder sus dudas y relacionarse más con la comunidad, ya que estos temas son necesarios de ser discutidos y trabajados con ellos, quienes necesitan tener un mayor empoderamiento y participación en las acciones a promover en función de su bienestar.
Pienso que el MINSA debería optar o ver la forma como capacitar principalmente al personal de salud que está más en contacto con las gestantes, que trabajan en puestos más alejados, porque a veces se da las capacitaciones solamente a los coordinadores de microrredes y el personal queda pues, solamente le dan la réplica en datos generales, no todo el contenido, entonces nos quedamos a veces con las dudas y la réplica va a depender también de la capacidad del personal que la da, entonces sería mejor que debe ser directamente al personal de periferia, porque no en todos los establecimientos trabajan obstetrices, siempre están enfermeros, o solamente un técnico (PS Yápac)
GRUPOS FOCALES CON LA COMUNIDAD
Se realizó un total de 15 grupos focales, según los lugares definidos, para recolectar la información. Cada grupo focal estuvo conformado por seis a ocho participantes. Los grupos focales fueron grabados, previo consentimiento verbal de la población, con la finalidad de obtener la información más precisa, las entrevistas tenían la siguiente estructura:
a. Percepción del poblador sobre el servicio obstétrico ofrecido (calidad).
Es importante considerar que la población tiene sus propias percepciones de lo que significa el embarazo parto y puerperio, siendo necesario conocer y comprender esto para así tomar medidas que permitan un mejor acercamiento a la población beneficiaria. En la actualidad, esta apreciación está cambiando de modo gradual, sobre todo en las madres que ya han tenido algún contacto con la educación y la urbanidad, y prefieren ser atendidas en establecimientos, con personal de salud y camillas ginecológicas. Este cambio de actitud se da porque han sufrido, visto o escuchado alguna mala experiencia en la comunidad acerca de las complicaciones y riesgos que este proceso implica.
En mis partos siempre me han atendido en la camilla y es muy cómodo y siempre que he podido les he contado a mis amistades y la mayoría han dado a luz así y todas me han comentado que les ha gustado, por ser más cómoda, antes s´plo querían arrodilladas pero ahora ya no quieren así. (PS. Cayna)
Yo tengo ya con esta mi hija última, tres hijitos, los dos primeros mi embarazo era normal, con ella he tenido bastante infección urinaria y entonces me he tenido que venir a la posta a hacerme tratamiento y durante el parto de mi bebe he tenido dificultades. (PS. Hermilio Valdizan)
Algunas madres tienen conocimiento de los riesgos durante el período de gestación, parto y puerperio, lo que constituye un aspecto de importancia, pues la primera demora cada vez se está acortando más, debiéndose más el problema a la decisión de acudir al establecimiento y contar con capacidad diagnóstica y resolutiva en el establecimiento referido. El nivel educativo también tiene incidencia al momento de tomar la decisión de acudir al establecimiento, sin embargo, otro problema es el analfabetismo, que impide el acercamiento de la gestante y comunidad al establecimiento de salud.
Nosotros sí sabemos de los riesgos, pues la obstetriz ya nos hizo conocer como por ejemplo nos dijeron que era peligroso cuando aparecen los siguientes síntomas - no tener dolor de cabeza, vómitos, hinchazón de manos, de pies; - pérdida de sangre, pérdida de líquido;- mareos.(PS. Pueblo Nuevo)
Sobre los conocimientos que la población observa en el personal de salud, se tiene algunos establecimientos donde el personal está en permanente aprendizaje interrogando a la población, buscando la forma de aprender y comprender los contextos culturales del embarazo, parto y puerperio. Esto mayormente ocurre cuando se logra cierta empatía, y el personal de salud logra acercarse a la comunidad y toma en cuenta consejos cuando realiza su trabajo, utilizando algunas palabras de lenguaje común de la comunidad, por ejemplo. Esto se relaciona mucho con la participación del agente de la medicina tradicional ya que ellos conocen los recursos terapéuticos de la zona y además entienden el complejo cultural de los usuarios
A veces el enfermero no sabe, las señoras (curiosas) saben más y ellas pueden ayudar acá a la posta, a la obstetriz o al personal que se encuentra, le puede dar una ayuda con la experiencia que tienen las parteras, es decir más antes en la posta no había obstetriz, nada, se ha tenido control con las parteras mayormente con la tocada del pulso, cuando te dolía acá tocaba el pulso y sabía la señora por donde estaba ladeado, le sobaba, todo. Eso existe más antes, las parteras, ven que está bien acomodadito el bebe o te soban la partera también sabe. (PS. Hermilio Valdizan)
Sobre el uso de la medicina tradicional, se tiene, por ejemplo, un escaso manejo de las plantas medicinales por parte de algunos miembros del personal de salud, lo que se considera una deficiencia, ya que estos conocimientos son una práctica común en las gestantes. Hay un sector de profesionales que sí conocen y lo recomiendan, lo que se traduce en un acercamiento y trato más horizontal con las gestantes.
Hay médicos que sí conocen las plantas de acá, de nuestra zona y nos hacen ver que nuestras plantas si sirven y no sólo hay que tomar pura medicina; a veces cuando se pasa de frío y se tiene mucho calambre hay que bañarnos con matico, con estas plantas para no sufrir el calambre cuando estamos embarazadas, después hay la malva. (PS. Hermilio Valdizan)
En algunos casos también se puede notar que el poblador percibe cierta discriminación por parte del personal de salud, lo que ocasiona un resentimiento en el mismo paciente o los familiares, que conlleva a una mala atención e inadecuada satisfacción del proceso, fenómeno que incluso se da con autoridades de la comunidad, como nos hace notar un poblador:
Sí, la enfermera mal me ha atendido, nos trata de cochinas, yo le dije mi hijita se enfermó y me dijo que se enfermó porque debe estar cochina, asquerosa, yo le he largado a la enfermera a veces nosotras vamos de la chacra de trabajar y luego hay reuniones a las 3 y no tienes tiempo de poder cambiarte y nos bota.(PS. Cayna)
b. Percepción del poblador sobre la adecuación cultural del servicio ofrecido.
Se puede percibir que la comunidad en general ve como una muy buena alternativa el hecho de tomar en cuenta la opinión de la población, ya que ellos cuentan con toda una experiencia en temas de promoción de la salud desde la perspectiva cultural, reconociendo la importancia de acudir al establecimiento y de ser atendidas con insumos propios de la zona, que los reconozcan y sientan como suyos.
Nosotros fuimos consultados en la construcción de la casa de espera en Yápac y dimos las ideas y después todos nos comprometimos en construirlo, la gente participó trayendo materiales: tablas, piedras, arena, adobes y todo lo que se necesitaba .(PS. Yápac)
La casa de espera me parece muy buena porque acá nos atienden y sobre todo cuando venimos de lejos acá podemos estar y nos están controlando, además nos dan la comida pero igual nosotros traemos nuestra comidita como nuestra papitas nuestro charqui (CS. Huáscar)
También es necesario considerar que la población es conocedora de su farmacopea tradicional y usa los recursos medicinales que la naturaleza provee, como son las plantas medicinales, considerándolas efectivas para sus diferentes tratamientos. Las enfermedades se pueden dar por frio o calor y de esto no está exento los procesos de embarazo, parto y puerperio. El uso de elementos tradicionales orientados al diagnóstico son reconocidos como válidos por la población, y gozan de gran arraigo dentro de ella, siendo una alternativa complementaria a los medicamentos.
Nosotros tenemos la costumbre de tomar alguna hierbitas como: muña orégano, anís, algodón, sacha culantro raíz, muña, orégano, canela. Y esto lo tomamos porque nos calienta el cuerpo y para que no nos pase el frio, en otros casos nos frotamos con grasa de gallina o cuy para el dolor de las cadera, y también cuando ya está cerca al parto eso suaviza y hace más fácil .(PS. Aucayacu)
Las mujeres priorizan la atención de parto vertical que les da el establecimiento de salud, como un eje principal en la adecuación cultural del servicio, al igual que tener el parto en compañía de un familiar y la utilización de la casa de espera en los casos requeridos. Sin embargo, esperan que se mejore aun más la infraestructura del establecimiento en favor de dicha adecuación.
Mi parto lo he dado arrodillada, es mucho mejor y si nos ayudan de la cintura es mucho mejor La verdad, es un poco incómodo la posta porque tiene espacio reducido y en cuanto a mobiliario hay algunas mesas que no están favorables para que se atiendan los partos, deben a lo menos modificar con nuevos mobiliarios en la casa de espera hay ambientes que están destruyéndose, pues lo habían construido un poco rústico, y sin tomar en cuenta la opinión de gente, entonces la tierra estaba movida, ahora con tanta lluvia se ha rajado, no está bien adecuada .(CS. Huácar)
El proceso de atención del parto es visto como un momento especial y en el cual debe participar una persona que le inspire confianza, que la trate según sus necesidades y que además conozca cuales son las creencias relacionadas con el parto, así como las acciones propias de un parto rápido y seguro. El acompañamiento familiar es también importante, la mujer durante el parto, ingresa a un momento lleno de temores, miedos, angustia, en que se deposita en manos de un personal de salud a quien muchas veces no conoce, por lo que es necesario contar con una persona familiar en quien se pueda apoyar y con quien pueda ganar la confianza suficiente, perder los temores, miedos y vergüenza.
Uno de mis partos lo di en el Hospital de Tingo María y la obstetriz me ha frotado como quien decía acomodando al bebé para que pueda salir más rápido, eso me gustó mucho y de ahí con mis otros hijos nunca ha sucedido, pero me gustaría que se practique siempre (PS. Pueblo Nuevo)
Es necesario que el acompañamiento de nuestros esposos sean permanente para que vean como una sufre porque acá la mayoría de nuestros esposos escapan la responsabilidad Nos gusta que nos atiendan mujeres, por eso cuando venimos y no está la obstetriz le decimos que regresamos cuando son nuevos, hay más vergüenza, cuando yo iba a tener a mi bebé no lo quería tener acá, da vergüenza que me vean así, me quería ir a Tingo pero ya era mi hora y acá tenía que tener a mi bebe ¡caballero! gritando y soportando la vergüenza di a luz nomás (CS. Huácar)
También es importante considerar la comunicación como vehículo importante que permite transmitir nuestros pensamientos, y para esto debe responder a la idiosincrasia de la población cómo es el manejo del idioma quechua. La comunicación no solamente se da por medio oral sino también de manera escrita, que por las características culturales de la población beneficiaria, no son de fácil comprensión. Cuando no se maneja buenas relaciones comunicacionales se generan situaciones de desencuentro.
Sería muchísimo mejor si el personal de salud hablara el quechua , pero es muy difícil pues sólo hablan el castellano, y aquí en la zona hay mucha gente que viene de comunidades alejadas que sólo hablan quechua Y no pueden decir lo que necesitan porque hasta vergüenza les da dirigirse a los médicos. (CS. Huácar)
c. Percepción del poblador sobre el entendimiento de las indicaciones dadas por el personal de salud.
Las indicaciones que se les da a los usuarios deben ser entendibles y, en lo posible, no usar la terminología médica ya que el poblador no logra comprender lo que se le está indicando, sin embargo, atribuyen a la explicación como un mecanismo mucho más asertivo.
En la comunidad muchos no entienden cuando nos dan la receta porque los nombres son muy difíciles y no se entiende también cuando lo escriben, por eso digo que deben escribir más claro Cuando escriben es difícil entender pero con la explicación queda claro y a veces de acá de la zona ya lo sabemos lo que nos da, a veces de memoria porque siempre son bronquios, indigestión, bronquios y cada vez que venimos recomendación no más nos dan y a veces ya sabemos de memoria. (PS. Aparicio Pomares)
Debido al mayor espacio de conversación, consideran la labor del técnico y el agente promotor como más efectiva, ya que manejan los códigos culturales de la población: idioma, creencias y costumbres. El papel que cumplen es muy importante, pues gozan de credibilidad en la población, teniendo experiencia que debe ser tomada en cuenta en los trabajos de promoción de la salud, considerando los conocimientos y habilidades que van desarrollado de su interacción con las madres o los familiares a través del tiempo. La partera también goza de una confianza familiar en la comunidad ya que maneja los mismos códigos culturales que las usuarias, como nos manifiestan nuestras informantes en la siguiente versión.
Los doctores son los que no te puede explicar bien, en cambio los técnicos que tienen más años aquí, y están adaptados a zonas rurales si te explican, te dan la receta todo nos entienden más La partera nos apoya en el momento del parto nos agarran de la cintura te tocan el pulso te dice a qué hora va nacer tu bebe, de otro lado es bueno que el esposo nos apoye también, eso es una buena atención para nosotras. (CS. Chavinillo)
La concepción que se tiene del cuerpo es diferente a lo que el personal de salud puede tener, si no logramos establecer criterios que nos permitan comprender estas diferencias puede llevarnos a conflictos relacionados con la intimidad por ejemplo.
Las madres no quieren hacerse ver su vulva, como decimos su vagina, es muy difícil para que lo hacen ver a las enfermeras, por esa razón creo que muchas madres no asisten al puesto de salud, eso es por la vergüenza. (PS. Aparicio Pomares)
Si es varón, no iría, no tanto porque me va ha ver sino porque hay más confianza cuando estamos entre mujeres; cuando fui para que me atiendan tan pronto terminó ahí nomás me he ido. (PS. Acobamba)
d. Percepción del poblador respecto a la adecuación intercultural deseada (entendimiento, uso y apoyo al servicio de salud).
Es necesario considerar que los elementos culturales deben incorporase como elementos vinculantes con los establecimientos de salud y estos, a su vez, se vean reflejados en el accionar del personal de salud. El proceso de adecuación cultural no solamente debe ser comprendido desde los elementos materiales sino también debemos incorporar a los recursos humanos como soporte en el proceso de atención del parto. Con relación a los elementos materiales que la población considera como importante, es necesario tomarlos en cuenta a fin de lograr un acercamiento de la población hacia el establecimiento de salud y lo considere como un espacio más familiar, adaptado al proceso del parto.
A veces acá no nos entienden, por que a veces ellos no viven acá y como vienen de la universidad, en la universidad no les explican todas esas costumbres de la comunidad y entonces no conocen, entonces qué mejor hacerlo con la orientación de los mayores que conocen. (PS. Pueblo Nuevo)
Cuando fui a dar a luz yo di en la camilla y es muy cómodo es más yo pedí que lo levantaran y lo hicieron por eso hay muchas mamás que me han comentado que ahora van al centro de salud y al nos atienden en la camilla medio levantadas. (PS Pumahuasi)
En estos últimos tiempos las campañas de sensibilización y capacitación a la población están logrando cambiar de actitud a las madres ya que muchas de ellas son conscientes de los riesgos de los partos domiciliarios. Es muy bien visto que el personal de salud efectúe visitas domiciliarias, que realicen campañas de información sobre cuidados de la salud y cómo llevar adecuadamente los cuidados del embarazo parto y puerperio.
El personal de salud si nos visita en la comunidad, se van lejos, adentro se van, siempre, cada domingo están haciendo su recorrido por diferentes caseríos, visitan a las gestantes a su casa, y eso nos parece muy bien. (PS. Pumahuasi)
Yo decidí venir a dar mi parto en el centro de salud porque en las reuniones que tenemos nos hablan, nos anticipan, aparte hay reuniones del vaso de leche en al que también nos hablan. (CS. Aucayacu)
Es necesario considerar que la participación comunal a través de sus dirigentes, debe ser incluida como parte del proceso de adecuación cultural, ya que ellos pueden aportar con ideas, elementos y trabajo y así se vea que la salud no solamente es tarea del sector salud sino también es un trabajo compartido
La comunidad sí debe participar, porque a través de esos, por ejemplo: reuniones, yo creo que sí va a hacer eco porque más se va a extender sus palabras en la prevención por ejemplo, entonces a través de reunión se va a llegar a saber todo porque reunión es para todo pues, ¿no es cierto?, en una reunión pues tienen que acoger buenas ideas realizar o mejorar en cuanto a las agendas que están tratando entonces, hay muchas personas que son buenos intelectos también acá, buenas ideas tienen, entonces si participa la comunidad así, puede captar buenas ideas y hacerlas reales.(PS. Aparicio Pomares)
e. De los aspectos y percepciones culturales en el embarazo, parto y puerperio.
El embarazo, parto y puerperio están influenciados por una serie de factores culturales que son respaldados por la tradición y la idiosincrasia de la población, los cuidados que se establecen deben ser cumplidos ya que si se infringen pueden acarrear consecuencias nefastas, incluso la muerte
En los primeros dos meses no se debe tejer ni agarrar agujas, pues yo no creía y no hice caso, yo he tejido y entonces ha nacido mi hijito con el cordón en su cuello. Pero siempre me dijeron que los dos primeros meses y los dos últimos son muy peligrosos. (PS. Pueblo Nuevo)
Según nuestras creencias nosotros no debemos encariñarnos con añujitos porque sino nuestros hijos salen como ese animal si comes pato el bebe cuando nace todo el tiempo esta con diarrea, no le cura el curioso, todo el tiempo esta orinando, no tiene tratamiento lo mismo pasa con el Yanguduro es igualito que la carachupa y he comido cuando estaba de dos meses de embarazada, en el día dormía mi hijo y en la noche se despertaba no dejaba dormir, ese animalito en la noche sale y en el día duerme. (PS.Pueblo Nuevo)
Ya cuando una mamá esta por dar a luz se le frota con grasa de carnero, chuchuhuasi y así más rápido le resbala el niño, aceite rosado también toman para que rápido nazca el niño, algunas frotaciones dan faltando una semana, dos semanas .Para después del parto a la mamá se le da shinguirito es con aguardiente con bastantes hierbas naturales y eso es para resfrío. (PS. Pumahuasi)
Los diagnósticos del embarazo, e incluso la determinación del sexo del feto, se establecen por diferentes métodos premonitorios como son los sueños o cambios fisiológicos que se observa en la madre. Hay algunas formas de cómo saber el sexo del bebe, por ejemplo:
Por el pulso saben A la mirada también, hay otro que dicen que se empachan fuerte, el estómago bien lleno es, para que se nazca la mujer, cuando es varón poquito no más dicen que su huevito se llenan, en el ojo El estómago para varón tiene que estar un poquito colgado hinchadito, en cambio para la mujer tiene que hincharse todo, tiene que ser grande. (PS Aparicio Pomares)
Hay veces se sabe por la cadera, si es puntita dicen, cuando es ancha la cadera va a ser mujercita y así grande la barriga cuando es varón es buen puntiagudito dicen. Cuando es cintura ancha es mujer y si se va para adelante es varón. (CS Aucayacu)
Después del parto la madre es sometida a una serie de cuidados por parte de la familia o el esposo, a fin de evitar los sobrepartos, ello debe incluir cuidados alimenticios adecuados para la madre. También se establecen cuidados externos que pueden afectar a la madre, al tomar contacto con elementos contaminantes como es el aire, la luz el frío y el calor, para el efecto se toman las previsiones del caso en función a la temporalidad que establece la familia, tal como nos manifiesta nuestras informantes.
Después del parto nos amarramos la cabeza con unas hierbas que se hay por aquí, con alcohol para que no te dé dolor de cabeza porque ellos saben y nos cuidan hasta nuestro quinto día. (CS. Aucayacu)
No tocar agua, no tocar pesado, porque le da sobreparto, no caminar al sol porque da dolor de cabeza, cuidarse de la candela por lo menos dos semanas, porque sino te duele la cintura, tampoco nos podemos sentar en piedra porque nos pasa el frio. (PS Cayna)
La alimentación es un elemento importante que se debe considerar en los cuidados que se establece a una mujer puérpera, pues no se considera solamente el valor nutricional sino también se le concede un valor simbólico, que debe ser respetado con la finalidad de lograr una recuperación adecuada, sin exponerse a riesgos.
Después del parto acá, en este puesto de salud, le dan atún, conservas, más anterior cuando no venían al establecimiento de salud, ellas se curaban, no le daban de comer ni fruta, ni conservas, todo su comida era seco por ejemplo comían su charqui según la creencia acá no debe comer conservas, pescado, ni leche tampoco porque puede convertir en agua blanca la leche y atún puede infectar heridas. (PS Aparicio Pomares)
Es importante reconocer que una muerte materna es muy sentida por los pobladores, ya que se considera como desequilibrio social en las familias, y los hijos son los más afectados con esta perdida.
Triste es cuando una mama se muere, es triste y además de eso hay preocupación como criar a los hijos que han quedado huérfanos o hay veces que sale el bebito y la mamá se muere ¿no? o a veces se muere en la barriga, para una familia es triste, los niños sufren ya no están bien atendidos como con la madre. (CS. Chavinillo)
DISCUSIÓN
La adecuación del servicio prestado incluye diversos factores, pues hay que considerar el punto de vista del personal de salud y de la comunidad, ello demostró que en la mayoría de dichos servicios existe una carencia de recursos, pues es evidente el poco trabajo realizado para mejorar la atención de la gestante a través de la mejora en la relación personal de salud - paciente. La oferta de servicios de salud propuesta en zonas rurales de Huánuco necesita ir de la mano con una adecuada respuesta a la demanda, y es la adecuación cultural una de las principales estrategias que permiten mejorar el acceso a los servicios de salud por parte de poblaciones nativas o excluidas (22-24).
Los servicios obstétricos han sufrido una mitificación desde la perspectiva de las mujeres que viven en áreas rurales, como es el caso de las zonas de intervención, pues se ha visto a estos espacios de atención médica como lugares distantes y frívolos y la que llegaba a este lugar es porque estaba bordeando la muerte, es por ello que muchas mujeres preferían parir en sus casas antes que enfrentarse a un lugar desconocido, frío, poco adaptado a su perspectiva cultural (16,25).
Son diversas las publicaciones que priorizan la adecuación cultural de los servicios de salud, con la adecuación de algunos componentes, existen experiencias nacionales e internacionales sobre el tema materno, como es el caso de las casas de espera o la adaptación al parto vertical. Estudios en África, India y Latinoamérica mencionan dichas experiencias como positivas, pero rescatan la importancia del entorno, el trabajo comunitario, el recurso humano y las decisiones políticas que acompañen dicho trabajo (10,11,26,27). En departamentos como Cajamarca y Ayacucho se tienen experiencias positivas desarrolladas por instituciones cooperantes como UNICEF y CARE, las cuales se han trabajado junto con la comunidad y de la mano con directivas regionales, que comprometieron el trabajo de las redes de salud (1,28).
Nuestros establecimientos no tienen un adecuado acondicionamiento relacionado con la cultura de la comunidad y, a pesar de lo mencionado y reconocido por el personal de salud, esto es insuficiente pensando en una adecuación, pues no existe consultorios e insumos que la gestante los sienta como suyos, según sus costumbres. Esto es más obvio en los Hospitales. Si bien es prioritaria la adecuación de nuestra oferta de servicios en zonas como Huánuco, la literatura internacional menciona la gran necesidad de no dejar de lado el trabajo con el recurso humano en salud, como pilar básico en el proceso de adecuación. Experiencias en Asia y América, incluyendo revisiones sistemáticas de diversos estudios realizados en EEUU y países europeos, demuestran la importancia de la capacitación del recurso humano en temas como idiomas, aspectos socio - culturales, afectivo, abogacía, comunicación, entre otros, que le generen una mayor empatía con la comunidad donde realiza su labor (18,19,27-30).
El personal de salud no tiene suficiente conocimiento en este tema y, a pesar que muchos dominan el idioma nativo, la comunidad observa que se necesita mayor profundización (incluso del gobierno local) para entender las costumbres y valores que ellos manejan. El problema del recurso humano y su capacidad de adecuación es reconocida desde los estudios de pregrado en las diversas universidades de nuestro país, que consideran escasamente en sus currículos, actividades comunitarias en zonas rurales, o temas de adecuación e interculturalidad (18,23,31).
Se menciona, además, la generación de políticas de incentivos a este nivel, pues existen dificultades de mejoras económicas (no son suficientes los presupuestos destinados para cubrir los salarios del personal), para lo cual se propone acuerdos, por ejemplo, con instituciones educativas, que permitan mejorar la capacidad del recurso humano, ya sea mediante diplomados o cursos de postgrado, que les permitan un mayor desarrollo y oportunidades de capacitación, y les generen un mejor compromiso e identificación con su labor diaria, la que sienten no es suficientemente reconocida. Si bien parte de las capacitaciones suelen depender de presupuesto económico de las DIRESA o el personal, solicitar mayor remuneración por la zona de trabajo, las políticas de incentivos pueden tener un mayor sustento en la relación interinstitucional (10,32-34).
Las entrevistas en profundidad nos han permitido ver el problema del recurso humano que brinda la atención propiamente dicha, quien responde a una serie de actividades y tareas que no necesariamente conoce pero que tiene que cumplir de la mejor manera posible, pues está en juego una vida humana. Las condiciones en las que tiene que desarrollar su labor lo hace adecuarse al sistema y tratar de responder de la mejor manera, esperando poco por parte de su nivel superior. Si bien se considera la necesidad de políticas de incentivos, las que podrían pasar por ofrecer estudios y capacitaciones al nivel operativo, ya que es muy poco el acceso a los trabajadores de los puestos de salud. La literatura en este caso es muy clara al indicar la importancia que le puede dar un trabajador a un estudio de postgrado reconocido para ampliar su nivel técnico, que le brinde más expectativas en su desarrollo y formación (11,28).
La poca capacitación que recibe el personal profesional o técnico, tanto en temas de atención obstétrica, calidad de atención, aspectos de interculturalidad y llenado de registros e información, no permite una mejora en la atención brindada. No se tiene en claro una política de recursos humanos que permita las capacitaciones adecuadas, pues gran parte de ellas son asumidas por entidades cooperantes. El nivel decisor no ha asumido un compromiso con el recurso humano, siendo éste en su mayoría personal técnico con pocas capacitaciones y con la necesidad de incrementar sus conocimientos. Es necesario indicar que la información obtenida nos revela la situación de divorcio que existe en el sector salud y los sistemas de salud propios de los pueblos, pues si bien las políticas y las normas están dadas, el tema pasa por la escasa formación del recurso humano con enfoque social y cultural para entender desde la otra orilla –población– lo que significa la salud, la enfermedad, el embarazo, parto, y puerperio.
Este estudio nos acerca al complejo sistema que la población maneja en relación al embarazo, parto y puerperio, lo que nos invita a pensar que la alternativa para contribuir a disminuir los altos índices de mortalidad debe pasar por un nivel comprensivo de los otros sistemas médicos, y esto depende mucho de la disponibilidad actitudinal del personal de salud y los sistemas educativos universitarios a fin de preparar personal que pueda responder a las exigencias de la diversidad cultural de nuestro país (12,24,35). La adecuación cultural del sistema de salud, relevante en zonas donde habitan comunidades indígenas, debe permitir rescatar y valorar sus costumbres y sabiduría ancestral, así como adaptarnos a su idioma y formas de atención de parto (12).
Las actividades propuestas para el tema materno no consideran la información que brinda el primer nivel de atención, en la mayoría de casos, ni tampoco las percepciones que puede tener el personal de salud, mujeres gestantes y la comunidad respecto al trabajo actual y la atención recibida en un establecimiento, siendo necesaria la realización de estudios cualitativos a este nivel. Si bien consideramos el número de gestantes afiliadas en los quintiles más pobres, así como el parto institucional en dichas zonas, como formas de medir el acceso de esas familias a servicios de salud, es poco lo que se tiene para vigilar la demanda, más aún cuando no se conoce hasta que punto influye ésta en el trabajo realizado, para mejorar los modelos de atención.
Se ha iniciado un camino de mejora en la atención obstétrica ofrecida a la gestante, pero no se ha considerado todos los aspectos mencionados por la literatura para la adecuación cultural, como hemos visto, y si bien la inversión mayor (infraestructura y equipos) se ha estado dando, es fácil pensar en la posibilidad de mejorar los aspectos relacionados con la información y el recurso humano basado en acciones que no necesitan grandes presupuestos, sino un buen uso de la gestión en salud y de la toma de decisiones (11,36).
El mundo actual prioriza una cultura de información, donde el conjunto de actividades y productos a realizar deben de estar de acuerdo con un conjunto de herramientas de gestión, que permitan realizar un adecuado planeamiento y distribución de los escasos recursos económicos que se pueden disponer para el nivel de la atención obstétrica y la disminución de la mortalidad materna en el país, uno de los objetivos de desarrollo del milenio en los que nos encontramos comprometidos. Esto debe estar ampliamente relacionado con las actividades de comunicación en salud y adecuación cultural para cada región, cuyos rasgos étnicos y culturales son conocidos desde varia décadas atrás (19,37).
La mejora continua de los procesos de adecuación cultural en establecimientos del primer nivel, es parte de la labor correspondiente a los gobiernos regionales y locales. La propuesta de actividades a este nivel debería, además, plantearse en un esquema actual de lógica por resultados con indicadores propuestos (a definirse con entidades conocedoras del tema) recordando que el problema materno es crítico, Sin embargo, todavía hay una escasez de actividades relacionadas con la adecuación cultural de servicio, reflejada en los pocos mecanismos que mejoren la atención a la gestante, y las altas tasas de mortalidad materna persistentes en regiones como el departamento de Huánuco.
Los temas del trabajo con la comunidad y autoridades (municipio, gobierno local) y la generación de prácticas saludables, son de importancia dentro de la promoción de una maternidad saludable (6,38). Las intervenciones en la comunidad, que promuevan la adecuación cultural, logran disminuir la mortalidad materna y neonatal, generando espacios de mayor confiabilidad de la población para con el recurso humano disponible en los establecimientos. Los programas de salud materna deben considerar, entonces, las diversas percepciones de la población, la familia y la mujer gestante, su cultura, sabiduría, cosmovisión y costumbres (6,10,11,36).
Se ha realizado algunas propuestas en temas interculturales y de adecuación cultural de los servicios maternos, sin embargo, el trabajo es efímero (y mayormente conducido por entidades cooperantes) con el personal del primer nivel y más aun, no existe una consulta suficiente para con la comunidad, lo que hace que esta labor de mejorar la oferta se vea, desde el punto de vista institucional, considerando muy poco la opinión de la madre gestante y su entorno.
Se hace necesario generar un mayor involucramiento de la comunidad (y autoridades comunales) en las actividades sanitarias, desarrollando o capacitando más a los grupos de vigilancia comunales (además de brindarles equipamiento mínimo para responder a una señal de alarma en la gestante), en base a talleres, socio dramas, reuniones comunales donde se explique lo prioritario de su labor, y la importancia de la salud materna. También se debe considerar propuestas elaboradas desde la comunidad, para disponer de una oferta identificada con las características sociales, culturales, y étnicas, que necesita la población para identificar al establecimiento como parte de la comunidad.
AGRADECIMIENTOS
A la Dirección Regional de Salud de Huánuco, en especial al Dr. Dhany Ramírez; a las licenciadas Rosario Estela, Elena Esquiche, Jessica Niño de Guzmán, y la Dra. Ariela Luna, por su colaboración en la revisión del presente artículo; al personal de salud de los establecimientos visitados para la realización de este estudio en los distritos de Obas, Huácar, José Crespo Castillo y Daniel Alomía Robles, de la región Huánuco; y a los licenciados Betty Canales, Lourdes Mayca y Eduardo Hinojosa, por su participación en el trabajo de campo del presente estudio.
Fuente de Financiamiento
Instituto Nacional de Salud.
Conflictos de Interés
Los autores declaran no tener conflictos de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Ross SR. Promoting quality maternal and newborn care: a reference manual for program managers. Atlanta: CARE; 1998.
2. Maine D. Programa de reducción de la mortalidad materna: opciones y planteamientos. Nueva York: Center for Population and Family Health; 1992.
3. Koblinsky MA, Campbell O, Heichelheim J. Organizing delivery care: what works for safe motherhood? Bull World Health Organ. 1999; 77(5): 399-406.
4. Camacho AV, Castro MD, Kaufman R. Cultural aspects related to the health of Andean women in Latin America: a key issue for progress toward the attainment of the Millennium Development Goals. Int J Gynaecol Obstet. 2006; 94(3): 357-63.
5. Loudon I. Death in childbirth: an international study of maternal care and maternal mortality 1800-1950. Oxford: Clarendon Press; 1992.
6. Maine D, Akalin MZ, Ward VM, Kamara A. Diseño y evaluación de programas para mortalidad materna. Nueva York: Center for Population and Family Health; 1997.
7. Perú, Ministerio de Salud. La mortalidad materna en el Perú. Lima: OGE/MINSA; 2002.
8. Dirección Regional de Salud Huánuco. Análisis de la situación de salud en la región Huánuco, 2008. Huánuco: DIRESA Huánuco; 2008.
9. Rosenfield A. The Safe Motherhood Initiative: why has it stalled? Am J Public Health. 1999; 89(4): 480- 82.
10. Benavides B. Reducción de la mortalidad materna en el Perú ¿por dónde empezar?. An Fac Med (Lima). 2001; 62(3): 215-27.
11. Yamin AE. Castillos de arena en el camino hacia la modernidad. Una perspectiva desde los derechos humanos sobre el proceso de reforma del sector salud y sus implicancias en la muerte materna. Lima: Centro de la Mujer Peruana Flora Tristán; 2003.
12. Medina A, Mayca J. Creencias y costumbres relacionadas con el embarazo, parto y puerperio en comunidades nativas Awajun y Wampis. Rev Peru Med Exp Salud Pública. 2006; 23(q): 22-32.
13. Santarelli C. Trabajo con individuos, familias y comunidades para mejorar la salud de la madre y el recién nacido. Iniciativa Reducir los Riesgos del Embarazo. Ginebra: OMS; 2002.
14. Instituto Nacional de Estadística e Informática. Censos Nacionales 2007: XI de Población y VI de Vivienda. Resultados definitivos de las comunicades indígenas. Lima: INEI; 2009.
15. Alvarez REC, Moncada MJA, Arias GG, Rojas TCS, Contreras MVI. Rescatando el autocuidado de la salud durante el embarazo, el parto y al recién nacido: representaciones sociales de mujeres de una comunidad nativa en Perú. Texto Contecto Enferm. 2007; 16(4): 680- 87.
16. Perú, Ministerio de Salud. Mujeres de negro: La muerte materna en zonas rurales del Perú. Estudios de casos. Lima: MINSA; 1999.
17. Camino L, Montibeller M, Mesa K. Estudio antropológico de mortalidad materna, en el departamento de Huancavelica – Perú. Lima: AMARES; 2003.
18. Taylor S, Lurie N. The role of culturally competent communication in reducing ethnic and racial healthcare disparities. Am J Manag Care. 2004; 10: sp1-4.
19. Ulrey KL, Amason P. Intercultural communication between patients and health care providers: an exploration of intercultural communication effectiveness, cultural sensitivity, stress, and anxiety. Health Commun. 2001; 13(4): 449-63.
20. UNICEF. Desarrollo Humano: Desarrollo sostenible en el río Santiago. Línea Base. Plan Binacional de Desarrollo de la región fronteriza Perú-Ecuador. Lima: UNICEF; 2003.
21. Perú, Ministerio de Salud. Norma técnica para la atención del parto vertical con adecuación intercultural. Lima: MINSA; 2005.
22. Alarcón AM, Vidal A, Neira Rozas J. Salud intercultural: elementos para la construcción de sus bases conceptuales. Rev Med Chil. 2003; 131(9): 1061-65.
23. Kirkham SR. The politics of belonging and intercultural health care. West J Nurs Res. 2003; 25(7): 762-80.
24. Vargas R, Naccarato P. Allá las antiguas abuelas eran parteras. Etnografía de las parteras empíricas. Lima: Centro de la Mujer Peruana Flora Tristán; 1995.
25. Organización Panamericana de la Salud. Sistematización e intercambio de experiencias en la organización y gestión de servicios de salud descentralizados para poblaciones indígenas. Bogotá: OPS; 2006.
26. Hoj L, Da Silva D, Hedegaard K, Sandstrom A, Aaby P. Factors associated with maternal mortality in rural Guinea- Bissau. A longitudinal population-based study. BJOG. 2002; 109(7): 792-99.
27. Smith SE. Increasing transcultural awareness: the McMaster-Aga Khan-CIDA Project workshop model. J Transcult Nurs. 1997; 8(2): 23-31.
28. Gattinara BC, Lbacache J, Puente CT, Giaconi J, Caprara A. Percepción de la comunidad acerca de la calidad de los servicios de salud públicos en los distritos Norte e Ichilo, Bolivia. Cad Saude Publica. 1995; 11(3): 425-38.
29. London RF, Anderson PM, Gill PS, Greenfield SM. Educating medical students for work in culturally diverse societies. JAMA. 1999; 282(9): 875-80.
30. Corporación SISMA-MUJER. El advocacy como estrategia integral de influencia política. Aportes para el ejercicio de ciudadanía de las mujeres. Bogotá: Corporación SISA; 2000.
31. Cass A, Lowell A, Christie M, Snelling PL, Flack M, Marrnganyn B, et al. Sharing the true stories: improving communication between aboriginal patients and healthcare workers. Med J Aust. 2002; 176(10): 466-70.
32. Horner R, Salazar W, Geiger J, Bullock K, Corbie-Smith G, Cornog M, et al. Changing healthcare professionals behaviors to eliminate disparities in healthcare: What do we know? Who might we proceed?. Am J Manag Care. 2004; 10: sp12-19.
33. Centro Latinoamericano de Perinatología y Desarrollo Humano (CLAP-OPS/OMS). Manual de salud materno perinatal para promotores comunitarios. Segunda edición. Montevideo: CLAP-OPS/OMS; 1998.
34. Lavadenz F, Schwab N, Straatman H. Redes públicas, descentralizadas y comunitarias de salud en Bolivia. Rev Panam Salud Pública 2001; 9(3): 182-89.
35. Koblinsky M. Para salvar la vida. La Paz: MotherCare; 1996.
36. Pathmanathan I, Liljestrand J, Martins J, Rajapaksa L, Lissner C, De Silva A, et al. Investing in maternal health: learning from Malaysia and Sri Lanka. Washington DC: World Bank; 2003.
37. Guerra-Reyes L. Implementing an intercultural birth care policy: the role of indigenous identity in Peruvian maternal care. Antropol News. 2009; 50(3): 13-14.
38. El Tahir A, Maine D. Estimating resources for emergency obstetric care: A management tool. New York: Center for Population and Family Health; 1995.
Correspondencia:
Dr. Julio Mayca Pérez
Dirección: Jr. Castilla 999, Magdalena del Mar, Lima, Perú.
Teléfono: (511)9993-36848
Correo electrónico: jmaycap@yahoo.com
Recibido: 10-02-09
Aprobado: 17-06-09