Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.26 n.2 Lima abr./jun. 2009
La ley marco de aseguramiento universal en salud en el Perú: análisis de beneficios y sistematización del proceso desde su concepción hasta su promulgación
Framework law on universal health assurance in Peru: analysis of benefits and systematic process from conception to its enactment
Luis Wilson1,a, Aníbal Velásquez2,3,b, Carlos Ponce2,c
1 Congresista, Comisión de Salud, Familia y Personas con Discapacidad, Congreso de la República. Lima, Perú.
2 Asesor, Comisión de Salud, Familia y Personas con Discapacidad, Congreso de la República. Lima, Perú.
3 Jefe, Instituto Nacional de Salud. Lima, Perú.
a Médico salubrista; b Médico epidemiólogo; c Abogado.
RESUMEN
La Ley Marco de Aseguramiento Universal en Salud promulgada en abril de 2009, establece un marco normativo a fin de garantizar el derecho pleno y progresivo de todo peruano a la seguridad social en salud. En este artículo se revisa cómo eran los sistemas de salud, cobertura y planes de aseguramiento en el Perú antes de la promulgación de esta Ley. Se hace un recuento de las acciones que hicieron posible a través de consensos que se construya la Ley, se analizan las diferentes propuestas previas a esta y, finalmente, se evalúan los beneficios que traerá su implementación, tanto para los ciudadanos como para el sistema de salud.
Palabras clave: Sistemas de salud; Acceso universal a servicios de salud; Políticas públicas de salud; Formulación de políticas; Perú (fuente: DeCS BIREME).
ABSTRACT
The Framework Law on Universal Health Insurance promulgated in April 2009, establishes a regulatory support to ensure the full and progressive right of every Peruvian social security health. This article reviews how health systems were, coverage and insurance plans in Peru before the enactment of this Act. An account of the actions that made possible through consensus to be built by law, analyzes the various proposals prior to this, finally, assesses its implementation will bring benefits to both citizens and for the system health.
Key words: Health systems; Universal access to health care services; Health public policy; Policy making; Peru (source: MeSH NLM).
INTRODUCCIÓN
El miércoles 8 de abril del año 2009 se promulgó la Ley Marco de Aseguramiento Universal en Salud. La Ley 29344 tiene como objeto establecer el marco normativo del aseguramiento universal en salud, a fin de garantizar el derecho pleno y progresivo de toda persona a la seguridad social en salud, así como normar el acceso y las funciones de regulación, financiamiento, prestación y supervisión del aseguramiento (1).
El Presidente García declaró que esta Ley terminará con la discriminación y la exclusión, pues permitirá que todos los peruanos puedan acceder oportunamente a un servicio de calidad, cualquiera sea su condición económica, protegiendo a las familias de los riesgos de empobrecimiento asociado con eventos de enfermedad. El mandatario indicó, además, que con esta Ley se mejorarán los resultados sanitarios y se contribuirá a elevar la productividad del capital humano.
Esta Ley se sustenta en diversos artículos de la Constitución de Perú, tales como, el Artículo 7° que señala que todos los peruanos tienen derecho a la protección de su salud, la del medio familiar y de la comunidad, así como el deber de contribuir a su promoción y defensa, el Artículo 9° que establece que el Estado determina la política nacional de salud, y los artículos 10° y 11° que reconocen el derecho universal y progresivo de toda persona a la seguridad social, garantizando el libre acceso a las prestaciones de salud, a través de entidades públicas, privadas o mixtas, supervisando su eficaz funcionamiento (2).
En el Perú, se necesitaba universalizar el aseguramiento en salud para reducir las marcadas diferencias de acceso a los servicios de salud y mejorar la rentabilidad social de los recursos que se asignan al sector salud, mediante cambios en el financiamiento, regulación y gestión. Uno de los principales desafíos de la reforma en el Perú ha sido la modificación de la organización institucional del financiamiento y la forma de articularlo con la provisión de servicios. Ahora ya existe consenso sobre la ventaja de separar las funciones de financiamiento y provisión de servicios y que la mejor forma de financiamiento del sector salud el aseguramiento. El aseguramiento universal tiene como premisa fundamental la solidaridad y la cobertura universal de servicios de salud con independencia de la inserción laboral de las personas.
La precariedad del mercado de trabajo en el Perú, unida a la volatilidad del ciclo económico, es la causa de la falta de aseguramiento de más de la mitad de la población y que importantes grupos poblacionales pasen de una situación de aseguramiento a estar nuevamente desprotegidos. En consecuencia, se necesita un marco legal que establezca una obligación financiera a lo largo del tiempo que fije un derecho social exigible. Con una ley de aseguramiento universal, el Estado tiene la obligación de garantizar ese derecho, lo que equivale a la obligación de financiarlo. Para que ese derecho se pueda ejercer de manera efectiva es necesario que se defina un paquete de beneficios garantizados con un conjunto de prestaciones a las cuales todos los afiliados a algún tipo de seguro tienen derecho a acceder.
La Ley se crea porque se necesita una política que genere reglas de gasto fiscal que permitan una inversión pública contracíclica para que en épocas de escasez de recursos no se reduzca el subsidio público de salud. Además, la necesidad de incluir segmentos significativos de la población en los sistemas de seguridad social hace imprescindible avanzar hacia la universalidad de los beneficios. Para que el aseguramiento universal se implemente se necesita las bases legales para ejercer la rectoría, implementar una instancia supervisora y reguladora, articular a los prestadores, y establecer los mecanismos de financiamiento y gestión del aseguramiento.
ANTECEDENTES
Los sistemas de protección social se han concebido como derechos sociales porque tienen como objetivo combatir la pobreza, la discriminación y los riesgos sociales (3,4). Estos sistemas dependen de la forma en que se organiza la estructura de financiamiento y provisión de servicios del sector salud porque influye fuertemente en las demandas de recursos del sector y en el acceso a los servicios de salud (5,6). Por este motivo, uno de los principales desafíos de las reformas en el Perú ha sido el establecimiento de las reglas y la organización institucional del financiamiento y la forma de articularlo con la provisión de servicios. En los últimos años, se fue ganando consenso sobre las ventajas de separar las funciones de financiamiento y provisión de servicios para mejorar la protección social, y que los seguros sociales son una forma eficiente de organizar el financiamiento del sector salud.
Con el aseguramiento se reduce o anula al gasto de los hogares en salud, es decir aquel gasto que se hace por fuera de la cobertura del sistema de seguridad social (gasto de bolsillo, copagos, etc.) (6). Mientras mayor es la participación del gasto de los hogares en el total del gasto en salud, más excluyente e inequitativos son los sistemas de salud (7). En el Perú, los hogares aportan el 34,2% del gasto en salud, convirtiéndose en la primera fuente de financiamiento en una sociedad donde 50% de la población se encuentra en situación de pobreza (8).
Avanzar hacia una mayor cobertura poblacional implica aumentar el monto de subsidios que se destinan al sector, lo que redunda en una mayor demanda de recursos financieros. Fortalecer la protección social en salud implica acrecentar la eficiencia, tanto en la asignación y gestión de los recursos para mejorar los servicios como en los mecanismos de solidaridad, en particular los subsidios cruzados desde los sectores de altos ingresos hacia los de ingresos bajos.
La solidaridad en un contexto de seguros se introduce mediante la creación de fondos de solidaridad encargados de distribuir subsidios que compensen los diferentes riesgos individuales (9). Así, cada individuo contribuye en función de su ingreso. El mayor aporte de los que tienen más ingresos, unido a la recaudación de otros impuestos, proveen los recursos del fondo de solidaridad. Este mecanismo introduce solidaridad en la medida que el asegurado recibe un paquete de beneficios independiente de su contribución individual.
El grado de cobertura poblacional del seguro en salud está también estrechamente ligado con la procedencia del financiamiento. Los seguros en el país se financian principalmente a partir de aportes salariales, excluyen a la población sin capacidad contributiva o a los trabajadores independientes. La población pobre se atiende en la red de servicios públicos subsidiados por el Seguro Integral de Salud. Este aporte financiero del Estado proviene de los impuestos generales convirtiéndose en un mecanismo de solidaridad por parte de los contribuyentes.
Las bajas coberturas y la discontinuidad en el empleo, se traducen en una baja densidad de las contribuciones que crea serios problemas de sustentabilidad financiera en el sistema de seguros. Por lo tanto, es fundamental contar con mecanismos legales que aseguren el financiamiento del Seguro Integral de Salud aun en periodos de recesión económica.
Un aspecto central para el funcionamiento de un sistema de seguros es el financiamiento de un paquete de beneficios garantizados, esto involucra factores éticos, políticos, culturales, médicos y económicos, para establecer dicho paquete. Recién cuando se fija un conjunto de prestaciones a las cuales todos los afiliados a un seguro de salud tienen derecho a acceder, entonces estas son efectivamente exigibles por las personas y queda automáticamente establecida una obligación financiera a lo largo del tiempo. Al fijar un derecho social exigible, el Estado tiene la obligación de garantizar ese derecho, lo que equivale a la obligación de financiarlo.
SITUACIÓN DEL ASEGURAMIENTO ANTES DE LA LEY MARCO
El sistema de salud de Perú está compuesto por cinco subsistemas que brindan servicios de salud: a) el Ministerio de Salud (MINSA) que comprende al Seguro Integral de Salud (SIS) como un asegurador público con autonomía administrativa; b) El Seguro Social en Salud - ESSALUD adscrito al Ministerio de Trabajo; c) las Sanidades de Fuerzas Armadas (Marina, Aviación y Ejército) adscrita al Ministerio de Defensa; d) la Sanidad de la Policía Nacional del Perú (PNP) adscrita al Ministerio del Interior; y e) las instituciones del sector privado: entidades prestadoras de salud, aseguradoras privadas, clínicas y organizaciones de la sociedad civil (OSC).
El Estado ofrece servicios de salud para la población no asegurada, a través de los establecimientos de las regiones y, en el caso de Lima, del MINSA. El Seguro Integral de Salud (SIS) provee servicios a la població en situación de pobreza y pobreza extrema a través de la red de establecimientos del MINSA. La sanidades de las Fuerzas Armadas y Policiales cubren a los miembros de dichas corporaciones y sus dependientes. EsSALUD brinda servicios a los trabajadores formales y sus dependientes, así como a trabajadores informales a través de los seguros potestativos. Los servicios de EsSALUD pueden ser complementados a través de las entidades prestadoras de salud (EPS), pertenecientes al sector privado. En el sector privado lucrativo existen clínicas para personas con capacidad de pago quienes hacen pagos de bolsillo; otra parte del mercado privado ofrece servicios de medicina prepagada (compañías de seguros, autoseguros y seguros de las clínicas) para una pequeña proporción de la población. En el sector privado no lucrativo, existen instituciones de beneficencia que atienden a todo tipo de población.
En este sistema de salud, actualmente, no existe equidad de acceso a los servicios ni a las prestaciones de salud. Los afiliados a EsSALUD cuentan con una cobertura infinita, es decir, este seguro casi no tiene exclusiones en la práctica, en cambio todos los demás subsistemas de aseguramiento tienen planes limitados.
COBERTURA DE ASEGURAMIENTO EN SALUD
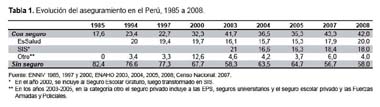
La cobertura del aseguramiento ha mostrado un incremento importante en las últimas dos décadas. En el Tabla 1, se aprecia que en la década de 1980, 18% de la población contaba con algún sistema de seguro. Esta cifra ha ido aumentando gracias a los esquemas de aseguramiento públicos, como el Seguro Escolar Gratuito y el Seguro Materno Infantil, que después se unificaron para conformar el SIS. En el año 2008, el SIS afilió a 18% de la población. EsSalud, tradicionalmente el principal agente asegurador, cubre actualmente a 20% de la población total, mientras que el sector privado, incluyendo a las EPS, asume la limitada cobertura de menos de 4% de la población.
Los resultados del Censo Nacional de Población del año 2007, revelan que en el país, 43,3% de la población cuenta con algún tipo de seguro de salud, es decir, 11 millones 599 mil 971 personas, no obstante, 57,7% de la población se encuentra aún desprotegida (10).
El reporte estadístico del SIS de mayo de 2008 revela que se cuenta con 8 749 052 afiliados al SIS. Según D.S. N.º 004-2007-SA, ya no existen planes de afiliación, sino los componentes subsidiado y semisubsidiado. El componente semisubsidiado es para trabajadores con ingresos hasta 1000 nuevos soles y para trabajadores estatales contratados por servicios no personales con ingresos hasta 1600 nuevos soles.
La población beneficiaria del SIS proviene, en su mayoría, de zonas rurales y urbano-marginales, donde el nivel de pobreza es mayor y, por ende, sus necesidades en salud también. Esta población beneficiaria reside en los lugares de mayor pobreza según la distribución por quintiles, pudiéndose observar que el perfil de los beneficiarios del SIS corresponde a una población con marcadas características de pobreza y vulnerabilidad, tanto por el ámbito geográfico en el que se desarrollan como por la zona donde viven (11).
El SIS cuenta con planes de beneficios definidos y requiere, además, de la configuración de un fondo sostenible, realizar la transición de una institución pagadora al de una institución compradora, lo que implica anunciar anticipadamente a los establecimientos de salud donde se requiere incrementos de producción, lo que permitirá elevar la productividad de los establecimientos públicos. La continuidad y expansión de las transferencias del Ministerio de Economía y Finanzas, que deberían cubrir las cuotas de los pobres, son requisitos básicos para su sostenibilidad, los que pueden estar acompañados de diversos mecanismos de pago adecuados a las condiciones y circunstancias.
Los principales beneficios del aseguramiento en los más pobres se ve reflejado en el incremento del uso de servicios de salud en los pobres y del parto institucional, que ha ascendido de 57,9% en el año 2000 a 70,4% en el 2004 (13).
También, más gente tiene acceso a la seguridad social en EsSALUD, en este subsector se encuentra la mayor proporción de la carga de enfermedades crónicas de alto costo, produciéndose un fenómeno denominado selección adversa, por el cual las personas con mayores problemas de salud se afilian a este seguro lo que influye en su desequilibro. Se estima que de 100% de pacientes en diálisis, 95% se atiende en seguridad social, lo mismo ocurre con el 65% de pacientes en tratamiento de SIDA y con el casi 100% de trasplantados de corazón, hígado y médula ósea (14).
SOBRE LOS PLANES DE BENEFICIOS DE LOS SISTEMAS DE ASEGURAMIENTO EN EL PAÍS
EsSalud
Los trabajadores dependientes (asalariados) del sector formal de la economía y sus familias, están afiliados a EsSalud y tienen un plan de beneficios de atención de salud con cobertura total de las necesidades de salud; sin embargo, debido a la oferta insuficiente y las listas de espera, estos trabajadores realizan gastos de bolsillo para cubrir sus necesidades o tienen que cotizar seguros privados.
Entidades Prestadoras de Salud (EPS)
Con la Ley de Modernización de la Seguridad Social en Salud los trabajadores formales pueden recibir servicios de la capa simple de atención en EPS. La legislación vigente ha hecho una división de carácter epidemiológico sobre los posibles daños o enfermedades que pueden tener los asegurados, formando dos grupos: enfermedades de capa simple, que son sencillas y frecuentes, y que pueden ser atendidas mediante consulta ambulatoria o cirugía de día; y enfermedades de capa compleja, que son complicadas e infrecuentes, y que requieren de mayor medicación, equipos, hospitalización o largo tiempo de tratamiento para su curación.
En consecuencia existe un grupo de prestaciones que por Ley están obligadas a brindar las EPS una cobertura obligatoria y que está referida a la denominada capa simple establecido en el D.S. 009-97/SA. En la práctica, las EPS brindan siempre una cobertura adicional para dar una mejor atención integral. En conjunto, la cobertura obligatoria más la cobertura adicional conforman lo que la Superintendencia de EPS ha denominado Plan Base y que las EPS deben ofertar a todos los trabajadores y sus derecho habientes legales (cónyuge, hijos menores de edad e hijos discapacitados hasta los 25 años edad) por igual. Sin embargo, algunos trabajadores pueden, si lo desean, contratar también algunos beneficios adicionales conforme lo establecido en la Resolución N.° 071-2003-SEPS/CD.
Así, el plan de salud detalla las coberturas obligatorias que debe otorgar la EPS y, en caso de contratarse, las coberturas de capa compleja u otras adicionales o beneficios complementarios que otorgará la EPS, así como la forma en que tales prestaciones se brindarán. Aquí se incluye las coberturas, las exclusiones, los copagos y los establecimientos vinculados al plan. Asimismo, dicho documento considera los plazos de vigencia de los copagos y de los aportes del trabajador, sus condiciones y causales para proceder a su reajuste.
Como parte de la cobertura obligatoria, se otorgan prestaciones de recuperación de la salud que comprenden atención médica y quirúrgica, tanto ambulatoria como hospitalaria y, en general, todos los procedimientos y tratamientos que sean necesarios para el manejo de las contingencias descritas en la capa simple. En la capa simple, por ejemplo, no se encuentra el manejo de las enfermedades cardiovasculares y las enfermedades neuropsiquiátricas. Las prestaciones de recuperación de la salud incluyen la prestación de maternidad y el cuidado de la salud del recién nacido. Como parte de la cobertura obligatoria, también se otorgan prestaciones preventivas y promocionales entre las que se incluyen educación para la salud, evaluación y control de riesgos, programas de medicina preventiva e inmunizaciones.
Seguro Integral de Salud
La población carente de recursos recibe bienes y servicios de salud en los establecimientos del sector público, con financiamiento del SIS que es parte de una estrategia del MINSA, con el fin de reducir las altas tasas de mortalidad a través de la eliminación de las barreras económicas, culturales y de información que impiden a los hogares más pobres acceder a servicios de salud.
El SIS fue creado el año 2001 en la Ley N.º 27657 como un organismo público descentralizado adscrito al MINSA, con la misión administrar los fondos destinados al financiamiento de prestaciones de salud. El SIS fue el resultado de la integración de dos iniciativas anteriores: el Seguro Materno-Infantil (SMI) y el Seguro Escolar Gratuito (SEG). El SEG había sido creado en 1997 para beneficiar a niños escolares entre 3 y 17 años de edad. Cubría cuidados de salud relacionados con accidentes y enfermedad y los servicios eran provistos en establecimientos públicos.
El SMI cubría a las mujeres durante el embarazo y el postparto y a todos los niños desde el nacimiento hasta los cuatro años de edad cuando no estaban afiliados a otros seguros de salud, públicos o privados. El SMI aseguraba contra las principales enfermedades y riesgos de salud asociados con el embarazo, e incluía controles periódicos, partos naturales y cesáreas, controles de postparto, deficiencias nutricionales y salud dental. En el caso de los niños, el seguro cubría controles de crecimiento y desarrollo, inmunizaciones, diarrea y enfermedades respiratorias.
El SIS amplió la cobertura del SMI en términos geográficos y de población. Para lograr mejores resultados y marcar la diferencia entre el SIS y sus predecesores. En la Ley N.º 28588, se incorporó con carácter prioritario, en forma sucesiva y de acuerdo con la disponibilidad presupuestaria, la atención de salud por medio del SIS, a: a) mujeres mayores de 17 años, no gestantes, en situación de extrema pobreza y pobreza, de las provincias rurales y urbanas, y b) varones mayores de 17 años, en situación de extrema pobreza y pobreza, de las provincias rurales y urbanas, excluyó en los referidos grupos a quienes tengan cobertura a cargo de EsSalud u otros regímenes de seguridad social y, asimismo, declaró prioritaria la implementación del componente de salud mental. En el Decreto Supremo N.º 003-2002-SA y en su modificación el Decreto Supremo Nº 002-2004-SA, se estableció disposiciones referidas a las prestaciones ofrecidas por el SIS, incorporando como prioridad las prestaciones agrupadas en los planes de beneficios : Plan A: de niño de 0 a 4 años, Plan B: de niño y adolescente de 5 a 17 años y Plan C: de las gestantes, regulando las condiciones para el reconocimiento de las prestaciones y los reembolsos, exclusiones, financiamiento, entre otros.
Los planes A, B y C tienen la misma cobertura de los anteriores SMI y SEG; posteriormente se agregaron dos planes de salud con el objetivo de expandir la cobertura a otros grupos altamente vulnerables de la población. Mediante Resolución Ministerial N.º 1090- 2002-SA/DM se incorporó prestaciones de salud para los adultos en estado de pobreza sin seguro de salud en situación de emergencia y para los adultos focalizados por ley, que fueron agrupados en el Plan D y Plan E respectivamente.
Se incorporaron cuatro grupos de población más, como beneficiarios del SIS, sin tener definido los criterios de afiliación en los que se basan (14): líderes de los comedores populares, madres de menores beneficiarios del Programa de Alimentación Suplementaria El vaso de leche, madres que trabajan en guarderías infantiles públicas (Wawa wasi), mujeres miembros de los Comités Locales de Administración de Salud (comités de gestión) y limpiabotas.
Mediante Decreto Supremo N.º 006-2006- SA, modificado en los Decretos Supremos N.º 015-2006-SA y 018-2006-SA, se dictaron disposiciones para regular las prestaciones del SIS, estableciendo como prioridad las prestaciones de los planes A y C y considerando como otros componentes a los planes B, D, E y G, además, se incorporó los planes de beneficios E2.
En este sentido, las acotadas normas legales establecieron diversos planes y prestaciones cubiertas por el SIS dirigidos a las personas que carecen de un seguro de salud y que se encuentran en estado de pobreza y extrema pobreza, con la finalidad de que tengan acceso a las prestaciones de salud en los establecimientos de salud, priorizándose a la población materno infantil y a los adolescentes; asimismo, incorporaron un componente de aseguramiento semicontributivo (SiSalud) denominado Plan G, dirigido a grupos poblacionales con limitada capacidad adquisitiva, se amplió la cobertura para la población de mototaxistas que se encuentran en capacidad de efectuar un aporte económico mínimo, por concepto del seguro de salud a través del Plan de Beneficios Tipo Individual denominado GI-1.
En el año 2007 el SIS inició un proceso de reorganización de su estructura y funciones para adaptarse a la extensión del aseguramiento establecida en el Decreto Supremo 04-2007-SA, que modifica los planes existentes (gestantes, niños, adolescentes y atención de emergencias) ampliando la cobertura del SIS al conjunto de la población no asegurada, mediante dos componentes: el subsidiado, para la población pobre (quintiles 1 y 2), y el semisubsidiado para la población con limitada capacidad de pago (quintil 3). El SIS oficializó además el Listado Priorizado de Intervenciones Sanitarias (LPIS) el 17 de marzo de 2007(Decreto Supremo N.º 004-2007-SA), que incluye un conjunto integral de atenciones preventivas, recuperativas y de rehabilitación, estructurado con base en la información existente acerca de las principales intervenciones de salud disponibles a nivel nacional.
El año 2007 se introduce el concepto de intervenciones priorizadas para los planes de beneficio del SIS (DS 004- 2007-SA) y se establecen 23 intervenciones priorizadas, cuyo financiamiento es garantizado por el SIS. Las 23 intervenciones priorizadas abarcan el campo preventivopromocional, el recuperativo y el de rehabilitación de la salud.
El SIS ha contemplado en años anteriores una serie de inclusiones y exclusiones, para definir su plan de beneficios. La última lista priorizada se parece a la lista de exclusiones del SIS con excepción del retiro de la lista de exclusiones al tratamiento de la infección por VIH y sus manifestaciones graves. Antes, los planes del SIS no se vinculaban con una condición o daño sino más bien a un contexto general de atención (atención ambulatoria, de hospitalización, de emergencia o de cuidados intensivos). La definición anterior conllevaba a financiar –en la práctica– una cobertura de prestaciones no muy bien definida para el usuario, ofrecida en todos los contextos de atención, con la posibilidad de que las acciones de auditoría ayuden a verificar la calidad de atención ofrecida. La modificación introducida permite que tanto el proveedor como el usuario tengan mayor certeza sobre la posibilidad real de que una condición va a ser efectivamente financiada por el SIS. Así por ejemplo, se sabe con certeza que las personas afectadas por caries dental, infecciones respiratorias agudas, condiciones médicas agudas del aparato digestivo, entre otras afecciones, van a recibir el financiamiento del SIS, sea mediante el componente subsidiado o semisubsidiado. Esta definición permite que el SIS y los proveedores de servicios puedan concentrarse más efectivamente en la mejora de la eficiencia y la calidad de atención (15).
En las intervenciones priorizadas del SIS se incluye intervenciones preventivo-promocionales, algo que no había sido considerado en la normatividad anterior. Este giro es de suma importancia, ya que además de concretizar el financiamiento hacia el modelo de atención integral del MINSA, introduce un incentivo directo a los prestadores para que ofrezcan una mayor cantidad de servicios preventivo-promocionales, en comparación a lo históricamente observado.
Las modificaciones introducidas en la normatividad ya no hacen mención a poblaciones específicas como sujetas a la protección financiera proporcionada por el SIS. Por ello, la incorporación de la población adulta, así como la población adulta mayor refleja una clara orientación del SIS hacia la universalización en el acceso a la salud. Considerando que la población geriátrica es la que va acumulando una carga individual de morbilidaddiscapacidad como producto de la agregación de afecciones crónicas (16), la normatividad anterior del SIS tendía a excluir a la población más afectada por las consecuencias de una mala salud. En tal sentido, el movimiento realizado está dentro de lo política y socialmente deseable.
EL ASEGURAMIENTO UNIVERSAL COMO UNA PRIORIDAD NACIONAL
El aseguramiento universal fue declarado como prioridad nacional desde el año 2002 en el Acuerdo Nacional suscrito por representantes de las organizaciones políticas, religiosas, sociedad civil y gobierno (17). En la décimo tercera política de Estado denominada Acceso universal a los servicios de salud y a la seguridad social se compromete a asegurar las condiciones para un acceso universal a la salud en forma gratuita, continua, oportuna y de calidad, con prioridad en las zonas en las que se concentra la pobreza y en las poblaciones más vulnerables. Asimismo, se compromete a promover el acceso universal a la seguridad social y fortalecer un fondo de salud para atender a la población que no es asistida por los sistemas de seguridad social existentes, consolidando un modelo de aseguramiento universal, sostenible, equitativo y solidario sobre la base de EsSalud, el SIS y la participación del sector privado.
Esta prioridad fue también expresada en los lineamientos de política del MINSA para el periodo 2002-2012 (18), donde establece en el segundo lineamiento, la extensión y universalización del sector salud, es decir lograr el aseguramiento universal de los ciudadanos para garantizar el acceso a servicios de salud y prevenir la desatención de las familias en contingencias (principalmente la población pobre y extremadamente pobre).
El año 2005, se consolidó esta prioridad en el Acuerdo de Partidos Políticos en Salud (19) realizado con el objeto de construir consensos y fortalecer la institucionalidad democrática en el país, así, 16 partidos y agrupaciones políticas, antes de las elecciones presidenciales, desarrollaron entre marzo y diciembre de 2005 reuniones de trabajo con el propósito de dialogar sobre aspectos trascendentales de la salud de todos los peruanos. Uno de los acuerdos firmados fue el compromiso para universalizar progresivamente la seguridad social en salud partiendo de las condiciones de aseguramiento actual, tomando como punto de partida los avances realizados a la fecha.
Acordaron también priorizar en el corto plazo, mediante el mecanismo de presupuesto protegido, el financiamiento fiscal al aseguramiento público para ampliar la cobertura a los pobres y excluidos; ampliar la oferta de seguros de salud para trabajadores independientes e informales como una de las estrategias para alcanzar la universalización de la seguridad social; constituir una Superintendencia Nacional de Salud que regule y fiscalice el uso de los fondos del Sistema de Salud y garantice el cumplimiento de estándares de calidad del prestador al usuario y definir en el corto plazo, sobre la base de un consenso de prioridades de salud nacionales y regionales, un plan garantizado de beneficios, que incluya promoción, prevención, tratamiento y rehabilitación para los problemas más importantes de salud, incorporando progresivamente prestaciones sociales.
El aseguramiento universal también fue priorizado en el Plan Nacional Concertado de Salud del MINSA del año 2007 (20); en el Lineamiento de Política 3, se establece lograr el aseguramiento universal en salud otorgando prestaciones con garantías de oportunidad y calidad. Las metas de este lineamiento para el año 2011 son: incrementar el aseguramiento en salud a través del SIS de 4 millones a 11 millones de ciudadanos en situación de pobreza y extrema pobreza y que 40% de la población independiente no asalariada se afilie a un seguro de salud con cobertura de un plan garantizado.
Para implementar estos acuerdos, mediante Resolución Suprema N.º 002-2008-SA, en febrero de 2008, se constituyó la Comisión Multisectorial, conformada por el MINSA, quien la preside, el Ministerio de Defensa, el Ministerio del Interior, ESSALUD y un Presidente Regional, esta comisión estuvo encargada de proponer los mecanismos necesarios que permitan consolidar un Sistema Nacional de Salud (SNS), y la implementación del aseguramiento universal.
La Subcomisión de Aseguramiento Universal recomendó la creación de un sistema coordinado de aseguramiento en salud fortaleciendo la rectoría del MINSA y estableciendo estándares de atención, cobertura, resultados y otros iguales para todas las instituciones. La subcomisión elaboró un Proyecto de Ley de Aseguramiento Universal y un plan de implementación que contiene actividades para el intercambio prestacional, el fortalecimiento institucional, la implementación del Plan Esencial de Atención en Salud (PEAS), desarrollo del sistema informático de afiliación y padrón único de beneficiarios.
LA LEY MARCO DE ASEGURAMIENTO UNIVERSAL EN SALUD COMO EXPRESIÓN DE CONSENSOS
La Ley Marco de Aseguramiento Universal en Salud (1) ha sido producto de consensos políticos, técnicos y sociales realizados en los últimos siete años, recoge los principales acuerdos realizados en diferentes foros y espacios de debate, también ha sido producto de un análisis comparativo y de las lecciones aprendidas de modelos de aseguramiento en otros países (6,21-24).
Durante el año 2008, el Proyecto Promoviendo Alianzas y Estrategias de USAID brindó asistencia técnica y recursos para sistematizar la discusión y buscar los consensos. En actividades con amplia convocatoria se analizaron los diversos proyectos de ley que se propusieron para la discusión.
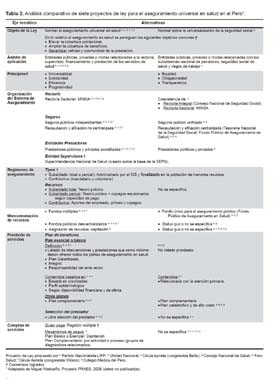
En la Tabla 2 se muestra la comparación de siete proyectos de ley: a) del Partido Nacionalista-UPP, b) Unidad Nacional, c) Congresista Balta del Partido Aprista, d) Consejo Nacional de Salud, e) Foro Salud, f) Congresista Wilson del Partido Aprista, g) Colegio Médico del Perú (Tabla 2).
Como se puede observar, hay consensos con relación al objeto de la Ley, los principios, el régimen subsidiado y la entidad supervisora. Luego se distingue que las grandes diferencias de los proyectos analizados se encuentran en el Proyecto de Ley del Partido Nacionalista-UPP que propone un sistema de aseguramiento no viable por el momento, debido a que en un mismo proyecto de ley incluye la seguridad en salud y las pensiones.
Los proyectos de Foro Salud y del Colegio Médico son similares y se diferencian del resto por proponer un seguro único y un sistema único de salud y cuestionan un paquete priorizado de beneficios. Se entiende que estos planteamientos pueden implementarse en el futuro, debido a que existe consenso en que el aseguramiento universal en el Perú sea gradual y progresivo para hacerlo viable.
Los proyectos de Ley que llegaron a la Comisión de Salud del Congreso y que sirvieron de base de la Ley promulgada fueron:
a) Proyecto de Ley N.º 786/2006-CR, presentado por el Grupo Parlamentario Nacionalista – Unión por el Perú;
b) Proyecto de Ley N.º 789/2006-CR, presentado por el Grupo Parlamentario Unidad Nacional;
c) Proyecto de Ley N.º 855/2006-CR, presentado por la Célula Parlamentaria Aprista;
d) Proyecto de Ley N.º 869/2006-CR, presentado por la Célula Parlamentaria Aprista;
e) Proyecto de Ley N.º 915/2006-CR, presentado por el Grupo Parlamentario Nacionalista – Unión por el Perú;
f) Proyecto de Ley N.º 967/2006-CR, presentado por la Célula Parlamentaria Aprista;
g) Proyecto de Ley N.º 1221/2006-CR, presentado por el Colegio Médico del Perú;
h) Proyecto de Ley N.° 2150/2007-CR, presentado por iniciativa ciudadana.
Durante el segundo trimestre del año 2007, la Comisión de Salud, Familia y Personas con Discapacidad del Congreso de la República, con el objetivo de dictaminar el proyecto de Ley Marco de Aseguramiento Universal en Salud formó una mesa de trabajo encargada de elaborar el documento que serviría como base para la elaboración del dictamen correspondiente, a cargo del congresista Luis Wilson Ugarte. Con el objeto de coordinar las actividades de la mesa, se desarrollaron dos reuniones previas en las cuales se definió la metodología de trabajo, así como también se acordó por unanimidad solicitar el apoyo técnico del Proyecto Promoviendo Alianzas y Estrategias (PRAES).
Se realizaron cinco reuniones de trabajo y una reunión final; en las primeras, se identificaron los puntos de consenso así como las diferencias en cuanto se refiere a las posiciones sobre los temas a tratar. Culminada esta etapa, se procedió a elaborar una fórmula legal consensuada con los asesores de los congresistas de la Comisión de Salud del Congreso. A estas reuniones asistieron representantes de los grupos políticos con representación en el Congreso de la República, del Colegio Médico del Perú y de Foro Salud. El texto final fue presentado a la Comisión para su debate.
Esta fórmula legislativa abordó la definición del Aseguramiento Universal en Salud entendiéndola como un proceso gradual, sostenido y continuo destinado a dotar a todos los peruanos de un seguro de salud sobre la base un plan o paquete de atenciones definido por Ley; igualmente, se definieron los principios rectores sobre los cuales este proceso descansa así como sus características. Seguidamente, se definieron los actores vinculados en el proceso, destacando la función rectora del MINSA así como la creación de la Superintendencia Nacional de Aseguramiento en Salud. Seguidamente, se definió el Plan Garantizado en Salud o Paquete Esencial de Aseguramiento Universal en Salud como base del proceso.
También se regula las fuentes de financiamiento del régimen subsidiado así como la existencia de planes complementarios y el Fondo de Enfermedades de Alto Costo de Atención que deberá estar destinado a la atención de enfermedades de alto costo de atención y baja ocurrencia. En la reunión final se propuso la unificación de fondos de aseguramiento y la adscripción del Seguro Social de Salud EsSalud al Ministerio de Salud, estas dos propuestas no fueron aceptadas por la mayoría de los participantes del grupo de trabajo.
En septiembre del año 2008, se inició el debate del predictamen de esta Ley en la Comisión de Salud, Familia y Personas con Discapacidad, con este fin se realizaron eventos públicos con organismos del ejecutivo, académicos y sociedad civil, así como audiencias públicas descentralizadas para recibir los aportes de la ciudadanía. El dictamen del proyecto de Ley fue aprobado en la Comisión de Salud en diciembre del año 2008.
A su vez, en ese mismo mes, por iniciativa del Ministro de Salud Óscar Ugarte, el Consejo de Ministros aprobó el proyecto de Ley Marco de Aseguramiento Universal en Salud propuesto por el ejecutivo. El proyecto de Ley del ejecutivo fue muy similar al aprobado por la Comisión de Salud del Congreso y fue trabajado junto con EsSALUD, la Sanidad de las Fuerzas Armadas y Policiales, y el sector privado. El Ministro manifestó que Se trata entonces de un proyecto de ley que tiene un amplio consenso político y social.
En marzo del año 2009, luego de un amplio debate en el pleno del Congreso de la República, se aprobó la Ley Marco de Aseguramiento Universal en Salud con 62 votos a favor, 21 en contra y una abstención. Finalmente, en abril del mismo año fue promulgado por el Presidente de la República.
BENEFICIOS DE LA LEY MARCO DE ASEGURAMIENTO UNIVERSAL EN SALUD
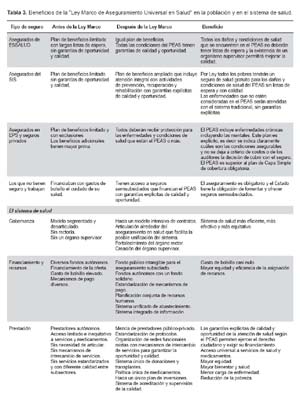
En la Tabla 3 se muestra una comparación resumida de la situación del aseguramiento antes y después de la Ley Marco de Aseguramiento Universal. Se analizan los beneficios de la Ley en la población y en el sistema de salud. Se destaca que con la Ley se benefician tanto los que están afiliados a algún tipo de seguro como los que no lo están. El principal beneficio es el respaldo legal para ejercer el derecho a la salud, con base en el plan de beneficios garantizado en calidad y oportunidad. La Ley Marco promoverá la modernización del sistema de salud fortaleciendo la gobernanza, articulando funciones y servicios, y favoreciendo la unificación del sistema de salud para lograr una mayor equidad, eficiencia y calidad del sistema. Finalmente, el aseguramiento universal tendrá un impacto positivo en el bienestar y desarrollo de la población peruana.
Conflictos de Interés
Los autores han participado en el proceso de promulgación de esta Ley.
REFERENCIAS BIBLIOGRÁFICAS
1. Perú, Congreso de la República. Ley N.º 29344: Ley marco de aseguramiento universal en salud. Lima: Congreso de la República; 2009.
2. Perú, Congreso de la República. Constitución Política del Perú de 1993. Lima: Congreso de la República; 1993.
3. United Nations. Social protection. In: UN, Bulletin on the Eradication of Poverty Nº 8. New York: UN; 2001.
4. Artigas C. Una mirada a la protección social desde los derechos humanos y otros contextos internacionales. Santiago de Chile: Naciones Unidas; 2005.
5. Norton A, Convway T, Foster M. Social protection: defining the field of action and policy. Dev Policy Rev. 2002; 20(5): 541-67.
6. Madies CV, Chiarvetti S, Chorny M. Aseguramiento y cobertura: dos temas críticos en las reformas del sector de la salud. Rev Panam Salud Publica. 2000; 8(1/2):33-42.
7. Organización Mundial de la Salud. Informe sobre la salud en el mundo 2000: Mejorar el desempeño de los sistemas de salud. Ginebra: OMS; 2000.
8. Perú, Ministerio de Salud/ Consorcio de Investigación Económica y Social. Cuentas nacionales de salud. Perú, 1995-2005. Lima: MINSA/CIES; 2008.
9. Seinfeld J. Avanzando hacia el aseguramiento universal: ¿Cómo lograr la protección en salud de personas de ingresos medios bajos y bajos? Lima: Universidad del Pacífico; 2007.
10. Instituto Nacional de Estadística e Informática. Perú: Crecimiento y distribución de la población, 2007. Censos nacionales 2007: XI de población y VI de vivienda. Primeros resultados. Lima: INEI; 2008.
11. Parodi S. Evaluando los efectos del Seguro Integral de Salud (SIS) sobre la equidad en la salud materna en el contexto de barreras no económicas al acceso a los servicios. Lima: GRADE; 2007.
12. Instituto Nacional de Estadística e Informática. Perú: Encuesta demográfica y de salud familiar. ENDES continua 2004. Lima: INEI; 2005.
13. EsSalud. Memoria institucional 2004. Lima: EsSalud; 2005.
14. Organización Panamericana de la Salud. Esquemas de protección social para la población maternal, neonatal e infantil: Lecciones aprendidas de la región de América Latina. Washington DC: OPS; 2008.
15. Sobrevilla A. El listado priorizado de intervenciones sanitarios y la universalización del aseguramiento en salud. Bol PRAES. 2005; (11): 4-9.
16. Suárez R, Pescetto C. Sistemas de protección social para el adulto mayor em América Latina y el Caribe. Rev Panam Salud Publica. 2005; 17(5/6): 419-28.
17. Acuerdo Nacional. Políticas de Estado. Lima: Acuerdo Nacional; 2002.
18. Perú, Ministerio de Salud. Lineamientos de política sectorial para el periodo 2002 – 2012 y principios fundamentales para el plan estratégico sectorial del quinquenio agosto 2001 – julio 2006. Lima: MINSA; 2002.
19. Mendoza I. El acuerdo de partidos políticos en salud. Sistematización de experiencias. Lima: PRAES/USAID; 2006.
20. Perú, Ministerio de Salud. Plan nacional concertado de salud. Lima: MINSA; 2007.
21. Gómez-Camelo D. Análisis comparado de los sistemas de salud de la región Andina y el Caribe. Rev Salud Publica (Bogotá). 2005; 7(3): 305-16.
22. Sojo A. Reformas de gestión en salud en América Latina: los cuasimercados de Colombia, Argentina, Chile y Costa Rica. Santiago de Chile: CEPAL; 2000.
23. Sojo A. La garantía de las prestaciones en salud en América Latina. Equidad y reorganización de los cuasimercados a inicios del milenio. México DF: CEPAL; 2006.
24. Vasquez ML, Siquiera E, Kruze I, Da Silva A, Leite IC. Los proceso de reforma y la participación social en salud en América Latina. Gac Sanit. 2002; 16(1): 30-38.
Correspondencia:
Dr. Luis Wilson Ugarte
Dirección: Jr. Carabaya 341, Edificio Valentín Paniagua Oficina 206. Lima, Perú.
Teléfono: (511) 311-7656
Correo electrónico: lwilson@congreso.gob.pe
Recibido: 02-06-09
Aprobado: 24-06-09