Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.26 n.4 Lima oct./dic. 2009
REPORTE DE CASO
Miasis en cavidad oral por Cochliomyia Hominivorax: reporte de un caso
Myiasis in oral cavity by Cochliomyia Hominivorax: a case report
Abel Espinoza1,a, Jhonatan Quiñones-Silva1,2,b, Oscar Garay1,3,c
1 Facultad de Medicina, Universidad Nacional José Faustino Sánchez Carrión. Huacho, Perú
2 Sociedad Científica Huachana de Estudiantes de Medicina.
3 Departamento de Medicina Interna, Hospital Regional de Huacho.
a Interno de medicina; b Estudiante de medicina; c Médico internista.
RESUMEN
La miasis es la infección de humanos y otros vertebrados, por larvas o pupas de moscas. La miasis bucal es una condición rara no reportada en el Perú. Se presenta un caso de miasis en cavidad oral por Cochliomyia hominivorax en un varón de 62 años procedente de Huacho (Lima, Perú) con postración por enfermedad de Parkinson.
Palabras clave: Infección por Cochliomyia hominivorax; Miasis; Enfermedad de Parkinson (fuente: DeCS BIREME).
ABSTRACT
Myasis is an infection of humans and other vertebrates by fly larvaes. It is a rare condition which has not been described in Peru. We presented a case report of an oral myasis by Cochliomyia hominivorax in a 62 year-old patient from Huacho (Lima, Peru) with prostration for Parkinson disease.
Key words: Screw worm infection; Myiasis; Parkinson disease (source: MeSH NLM).
INTRODUCCIÓN
La miasis (del griego myia, mosca) es la infestación del tejido vivo o necrótico de humanos y otros vertebrados, por larvas o pupas de distintos géneros de moscas dípteras (1). De las diferentes especies involucradas en su etiología, se puede mencionar a las siguientes: Gasterophilus, Dermatobia, Anchimerongia, Cordylobia, Crysonja, Lucilia, Dormía, Calliphora, Sarcophaga, Wohfartia, Chrysomya, Cochliomyia, Chlorysoma, Auchmeromyia, Megaselia, Phaenicia, Drosophila, Piophila, Tubifera, Stomoxys, Musca, Fannia, Oestrus, entre otras (2,3). De estas, Dermatobia hominis, es la más frecuente y es considerada endémica en Centroamérica y Sudamérica (4).
Aunque la miasis es un fenómeno mundial, la incidencia es más alta en zonas tropicales y subtropicales de África y América. Los lugares preferidos como hábitat por las moscas adultas, son ambientes cálidos y húmedos, además, se ha visto restringida a los meses de verano en zonas de temperatura templada (5).
A las larvas las podemos clasificarlas clínicamente como primarias cuando se alimentan de tejidos vivos (larvas biófagas), y son más comunes en el ganado y raras en humanos comportándose como parásitos obligados; son secundarias cuando se alimentan de tejidos muertos (larvas necrobiófagas), que es el tipo más común en humanos; habitualmente accidental, ataca a pacientes con lesiones necróticas en cavidades (2,6). Adicionalmente, de acuerdo con el lugar en el que se localiza la infestación, puede clasificarse en cutáneas o tegumentarias, cavitarias o profundas y viscerales; siendo las dos primeras las de mayor importancia en el área maxilo-facial (7). En general, la infestación por estas larvas ocurre con más frecuencia en varones que en mujeres (8).
La miasis bucal es una condición rara, descrita por primera vez en 1909, y de la cual se ha reportado pocos casos (9). Es poco usual en personas saludables, pues quienes se ven afectados mayoritariamente son pacientes con condiciones médicas o anatómicas asociadas como: epilépticos, con alteraciones en los labios, enfermedad periodontal avanzada, extracción dentaria inadecuada, neoplasias de la mucosa bucal y en pacientes con enfermedades en las cuales haya predisposición a mantener la boca abierta. Otros factores asociados son la pobre higiene oral, nivel socioeconómico bajo, alcoholismo e indigencia (7,9). En la mucosa bucal las larvas se pueden alojar en el paladar o la encía (miasis gingival), donde produce lesiones ulcerosas que pueden pasar desapercibidas o producir gran inflamación (7).
REPORTE DE CASO
Se trata de un varón de 62 años proveniente de la bahía de Carquín (al noroeste del distrito de Huacho, provincia de Huaura, departamento de Lima) quien padece enfermedad de Parkinson desde hace ocho años, mal controlado, postrado en cama desde hace un año debido a la evolución de la enfermedad; es alimentado por sonda nasogástrica.
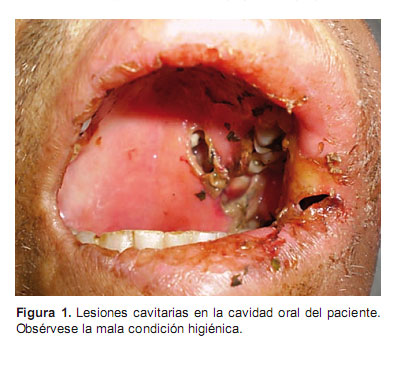
Se recibió al paciente en el Servicio de Emergencia del Hospital Regional de Huacho por presentar aumento progresivo del volumen de la zona facial izquierda, desde tres días antes del ingreso. Es hospitalizado en el Servicio de Medicina por posible absceso dentario. Se evidenció dos lesiones cavitarias en la boca, malolientes, de bordes irregulares y con secreción purulenta, que comprometen el paladar posterior y la mucosa oral izquierda (Figura 1); dentro de las lesiones se observó larvas móviles blanquecinas, de un centímetro de longitud en promedio, se extrajo 75 en total.
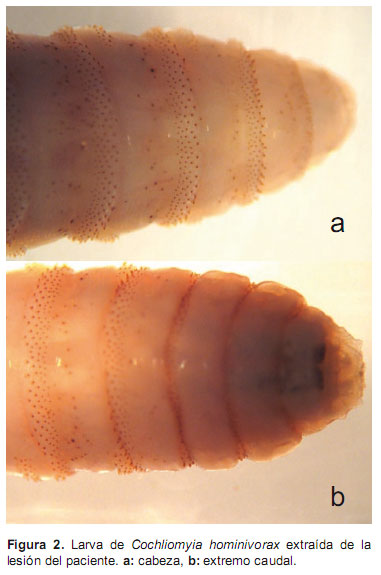
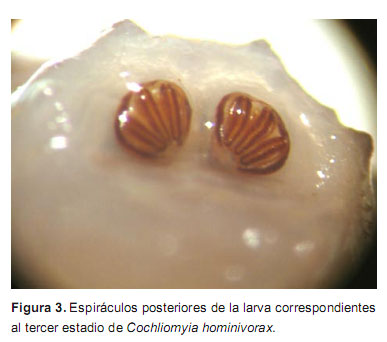
Se colocó empastes de albahaca (Ocimum basilicum) desmenuzada en la zona de la lesión, lo cual aceleró la salida de las larvas que luego fueron extraídas mecánicamente, seguidamente, se lavó la zona con solución salina estéril. Adicionalmente, se instauró tratamiento antibiótico y control de la enfermedad de fondo. Las larvas fueron enviadas al laboratorio de parasitología del Centro Nacional de Salud Pública del Instituto Nacional de Salud donde fueron identificadas como Cochliomyia hominivorax (Figura 2 y Figura 3).
DISCUSIÓN
En este caso se evidencia como primer factor predisponente la mala higiene oral, asociada con el postramiento del paciente y, posiblemente, a la tendencia de mantener la boca abierta, hecho que habría favorecido el ingreso de las moscas a la cavidad bucal y posterior depósito de sus huevos, como se ha observado también en otros reportes en pacientes con déficit neurológico grave (9,10). El diagnóstico de miasis oral es relativamente sencillo, si se logra observar las larvas en el examen físico; sin embargo, por tratarse esta de una condición relativamente rara, no suele tenerse en cuenta en los diagnósticos diferenciales y pueden pasar inadvertidas, sobre todo las formas cavitarias (11).
Aunque la literatura disponible es escasa, se observa que la mayoría de casos ocurrieron en varones, probablemente por la tendencia a pasar más tiempo fuera de la habitación y descuidar con más frecuencia la higiene oral (9). Además, se ha postulado que los casos de abandono de los pacientes postrados, es mayor en varones que en mujeres (10,11).
Aunque la Dermatobia hominis es considerada la especie más habitual y endémica en Sudamérica (4), en nuestro caso, la especie identificada fue Cochiliomyia hominivorax, conocida comúnmente como gusano barrenador, especie considerada endémica en el Perú, y que afecta principalmente al ganado, siendo los humanos, hospederos accidentales (12). Sin embargo, la Bahía de Carquín no es una zona ganadera sino casi exclusivamente dedicada a la pesca artesanal, con deficiente sistema de eliminación de residuos sólidos lo cual explica la proliferación de moscas de diversas especies.
El tratamiento estándar de la miasis es la remoción manual, asociada o no, con una droga asfixiante tópica que fuerce la salida de las larvas (2) como el cloroformo, el éter, el etanol, entre otras. También se considera otras sustancias grasas, como la vaselina, con el fin de obliterar el orificio de entrada, que es la fuente de oxígeno de la larva(7-10). Tambié se toma en cuenta la remoción quirúrgica de regiones necróticas (8,11).
La terapia farmacológica sistémica más eficaz y segura, en humanos, es la ivermectina, un antibiótico macrólido semisintético que bloquea el sistema nervioso del parásito (2); recientemente se plantea el uso de una vacuna para pacientes con alto riesgo y viajeros a zonas endémicas (13). En nuestro caso no fue posible la oclusión del orificio de entrada, puesto que eran demasiado amplios (Figura 1) por lo cual se optó por el uso de albahaca triturada (por recomendación de un médico asistente) puesta directamente sobre la lesión. Se desconoce el mecanismo de acción de la albahaca, sin embargo permitió la rápida salida de las larvas sin necesidad de obliterar el orificio de entrada a la lesión, algunos reportes peruanos manifiestan el uso tradicional de esta planta para miasis (14,15).
El uso de terapia antimicrobiana es importante para evitar o controlar infecciones bacterianas asociadas con las lesiones ocasionadas por el parásito (12,16), así como el control de la enfermedad subyacente para evitar recidivas (9).
En nuestro medio existe un subregistro de esta enfermedad, a pesar de ser un hecho relativamente frecuente (12), no se le da la importancia necesaria lo que la ha convertido en una enfermedad olvidada que puede conllevar serias complicaciones, sobre todo en la zona maxilofacial (16). La mejor documentación de esta enfermedad nos permitirá medir la magnitud del problema y practicar medidas de control y prevención en la población susceptible.
AGRADECIMIENTOS
A la Blga. María Beltrán del Laboratorio de Parasitología del Centro Nacional de Salud Pública del Instituto Nacional de Salud por el apoyo en la identificación de la larva.
Fuente de Financiamiento
Autofinanciado.
Conflicto de interés
Los autores declaran no tener conflictos de interés.
REFERENCIAS BIBLIOGRÁFICAS
1. Millikan LE. Myiasis. Clin Dermatol. 1999; 17(2): 191-95.
2. Shinohara EH, Martini MZ, Oliveira HG, Takahashi A. Oral myiasis treated with ivermectin: case report. Braz Dent J. 2004; 15(1): 79-81.
3. Stevens JR, Wallman JF. The evolution of myiasis in humans and other animals in the Old and New Worlds (part I): phylogenetic analyses. Trends Parasitol. 2006; 22(3):129-36.
4. Schenone H, Apt W, Velez R, Bustamante S, Sepulveda C, Montaldo G, et al. Miasis importada: siete casos de parasitación cutánea por larvas de la mosca Dermatobia hominis. Rev Med Chile. 2001; 129(7): 786-88.
5. Meinking TL, Burkhart CN, Burkhart CG. Changing paradigms in parasitic infections: common dermatological helminthic infections and cutaneous myiasis. Clin Dermatol. 2003; 21(5): 407-16.
6. Guillén Z. Miasis nasal producida por larvas de Oestrus ovis Linnaeus, 1758 (Diptera, Oestridae) en Lima, Perú. Rev Peru Med Trop UNMSM. 1994; 8(1-2): 115-16.
7. Rodríguez-Morales AJ. Manifestaciones bucales de las enfermedades parasitarias tropicales presentes en Venezuela. Revisión de la literatura. Quinta parte: miasis [página de internet]. Buenos Aires: Odontología Online; 2006. [Fecha de acceso: Diciembre 2008] Disponible en: http://www.odontologia-online.com/verarticulo/Manifestaciones_Bucales_de_las_Enfermedades_Parasitarias_Tropicales_presentes_en_Venezuela._Revision_de_la_literatura._Quinta_Parte%3A_Miasis.html
8. Diaz JH. The epidemiology, diagnosis, management, and prevention of ectoparasitic diseases in travelers. J Travel Med. 2006; 13(2): 100-11.
9. Droma EB, Wilamowski A, Schnur H, Yarom N, Scheuer E, Schwartz E. Oral myiasis: a case report and literature review. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007; 103(1): 92-96.
10. Rossi-Schneider T, Cherubini K, Yurgel LS, Salum F, Figuereido MA. Oral myiasis: a case report. J Oral Sci 2007; 49(1): 85-88.
11. Caissie R, Beaulieu F, Giroux M, Berthod F, Landry PE. Cutaneous myiasis: diagnosis, treatment, and prevention. J Oral Maxillofac Surg. 2008; 66(3): 560-68.
12. Beltrán M, Torres G, Segami H, Náquira C. Miasis ocular por Oestrus ovis. Rev Peru Med Exp Salud Publica. 2006; 23(1): 70-72.
13. Willadsen P. Vaccination against ectoparasites. Parasitology. 2006; 133(Suppl): S9-25.
14. Miranda H. Miasis en Trujillo, Perú: observaciones clínicas y entomológicas. Folia Dermatol Peru. 2007; 18(1): 13-17.
15. Maguiña-Vargas C, Osores F, Farías H, Torrejón D, Alcorta T. Enfermedades por ectoparásitos: segunda parte. Dermatol Peru. 2005; 15(1): 38-50.
16. Rodríguez AJ. Enfermedades olvidadas: miasis. Rev Peru Med Exp Salud Publica. 2006; 23(2): 143-44.
Correspondencia: Adan Abel Espinoza Medalla
Dirección: Calle 28 de Agosto - Urbanización Las Brisas A-8. Huacho, Perú
Teléfono: (511) 239-1580
Correo electrónico: aespinozam@med-unjfsc.edu.pe
Recibido: 31-08-09
Aprobado: 11-11-09














