Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Peruana de Medicina Experimental y Salud Publica
versión impresa ISSN 1726-4634
Rev. perú. med. exp. salud publica v.27 n.1 Lima mar. 2010
ARTÍCULO ORIGINAL
Tuberculosis en la población indígena del Perú 2008
Tuberculosis in the indigenous population of Peru 2008
Dante R. Culqui1,2,a, Omar V. Trujillo1,a, Neptalí Cueva1,b , Rula Aylas3,c, Oswaldo Salaverry1,4,b, César Bonilla3,d
1 Centro Nacional de Salud Intercultural, Instituto Nacional de Salud. Lima, Perú.
2 Instituto Nacional de Oftalmología, Ministerio de Salud. Lima, Perú.
3 Estrategia Nacional de Prevención y Control de la Tuberculosis, Ministerio de Salud. Lima, Perú.
4 F acultad de Medicina, Universidad Nacional Mayor de San Marcos. Lima, Perú.
a Médico epidemiólogo; b Medico cirujano; c Enfermera; d Médico neumólogo.
RESUMEN
Objetivos. Identificar a los pobladores indígenas afectados por tuberculosis (TB) en el Perú durante el año 2008. Materiales y métodos. Estudio observacional, descriptivo, realizado de agosto a diciembre de 2009, que incluyó a los pacientes indígenas afectados por tuberculosis que ingresaron al programa durante el año 2008, de las 25 regiones del Perú; los cuales se presentan en tablas y gráficos elaborados en SPSS 16.0 y Excell 2007. Resultados. Se identificó a 702 indígenas con tuberculosis. El grupo étnico que presenta la mayor cantidad de pacientes con TB son los quechuas (417/702; 59,4%), los indígenas amazónicos (201/702; 28,6%) de los cuales los grupos étnicos que presenta más del 60% de indígenas con TB, son los Ashaninka (Campas), Shipibo y Matsiguenga. En tercer lugar se encuentran los indígenas aymaras quienes presentaron (84/702; 11,97% de todos los pacientes diagnosticados con TB). Es importante mencionar que la distribución de los casos de tuberculosis multidrogoresistente involucra a cinco departamentos (nueve casos con TB MDR), siendo mayor el número de casos de TB MDR antes tratado 6/9, encontrándose sólo tres casos de TB MDR nuevos, pertenecientes al grupo indígena quechua. Conclusiones. Se han reportado altas tasas de incidencia en población indígena, lo que hace necesario investigaciones más profundas que garanticen la adecuada recolección de información por grupos étnicos a fin de contar con una evidencia de mayor jerarquía acerca de la situación de la tuberculosis en población indígena del Perú.
Palabras clave. Población indígena; Tuberculosis; Diversidad cultural; Perú.
ABSTRACT
Objective. To identify the indigenous inhabitants affected by tuberculosis (TB) in Peru during the year 2008. Material and methods. Descriptive observational study, performed from August to December 2009, including all indigenous patients affected by tuberculosis that were including in the Control Program during the year 2008 in the 25 regions of Peru. Results. We identified 702 indigenous patients with tuberculosis. The ethnical groups that have most patients were the Quechua group (417/702; 59.4%) and the Amazonic indigenous (201/702, 28.6%). Out of the Amazonic, more than 60% belonged to the Ashaninka (Campas), Shipibo and Matsiguenga groups. In third place, we found the Aymara natives, who had 84/702 (11.97%) of cases of tuberculosis. It is important to mention that the distribution of the cases of multidrugresistant tuberculosis (MDR TB) involves five departments (nine cases of MDR TB), being the greater number of cases of MDR TB in patients previously treated (6/9), and only 3 cases were primary MDR TB, belonging to the quechua group.
Conclusions. High incidence rates of tuberculosis in indigenous population have been found, which raises the need of further research in order to guarantee the correct gathering of information in ethnic groups in order to have more and better evidence about the situation of tuberculosis in the indigenous population of Peru.
Key words. Indigenous population; Tuberculosis; cultural diversity; Peru.
INTRODUCCIÓN
Se tiene evidencia de la presencia de tuberculosis (TB) en las Américas desde épocas pre-Incas, se ha estudiado momias con lesiones óseas que indican la presencia de mal de Pott (1), y se ha logrado identificar el DNA de Mycobacterium tuberculosis en una momia peruana de 1000 años de antigüedad (2). Por lo que esta infección ha estado distribuida entre las comunidades nativas del Perú y las Américas antes de la colonización española.
En el continente americano se distribuyen más de 400 etnias aborígenes y solamente Latinoamérica alberga aproximadamente 50 millones de pobladores indígenas, que representan el 10% del total de la población. En su gran mayoría, sufren discriminación, viven en condiciones de marginalidad y en condiciones de pobreza, a ello debemos sumar las dificultades en la respuesta desde los servicios de salud, relativas a las limitaciones en la oferta, como a los diversos entretejidos socioantropológicos que implican una gran variedad de interpretaciones y respuestas hacia la enfermedad en cada contexto (3).
Perú es el cuarto país más poblado de Latinoamérica, alberga al 5% de la población americana y cuenta con 1786 comunidades indígenas, ubicadas en once departamentos, con 332 975 personas según el censo nacional del 2007 (4).
En nuestro país, la tuberculosis es una enfermedad endémica y afecta a la población pobre y extremadamente pobre, disminuye de estas personas y contribuye a perpetuar el ciclo de pobreza existente (5). Es innegable que la población más vulnerable para contraer la tuberculosis, es aquella que no cuenta con recursos económicos y por consiguiente no tiene condiciones de vida saludables (6).
Las comunidades indígenas no son ajenas a esta realidad, por lo tanto tienen un riesgo más alto de contraer enfermedades infecciosas como la tuberculosis. No solamente sus condiciones de vida los hacen susceptibles a enfermar; sino que existen con frecuencia barreras idiomáticas, geográficas y culturales, que tienen que enfrentar para acceder a una adecuada atención, diagnóstico y tratamiento, además de la poca disponibilidad de medicamentos, situación muy frecuente en los establecimientos de salud de estos ámbitos, situación que incrementa la posibilidad de un inicio tardío del tratamiento y que, a su vez, permite la permanencia de fuentes de contagio por mayor tiempo en la comunidad con gran riesgo de aumento de nuevos casos (7).
Por ello, este estudio tiene como objetivo identificar a los pobladores indígenas afectados por tuberculosis (TB) en el Perú durante el año 2008. La información obtenida puede aportar datos como línea de base para actividades futuras relacionadas con tuberculosis en población indígena del Perú.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional y descriptivo, entre agosto y diciembre del año 2009. El universo de estudio estuvo constituido por todos los pacientes que se autodefinen como indígenas y que acudieron a los establecimientos de salud, los que fueron registrados en la Estrategia Sanitaria de Prevención y Control de Tuberculosis (ESN PCT) del MINSA, para recibir tratamiento antituberculoso durante el año 2008 (1 de enero al 31 de diciembre).
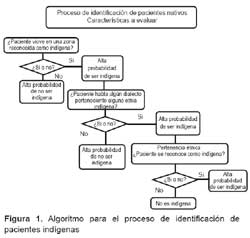
Debido a que existen dificultades en las definiciones conceptuales sobre quién es indígena o no (8,9), se utilizó un algoritmo de identificación de pacientes indígenas, el cual se basó en tres criterios: el autorreconocimiento, el idioma y la comunidad de nacimiento. Aquel paciente que cumplía con dos de esos criterios se consideró como indígena y fue incluido en este estudio (Figura 1).
Se consideró como criterios de inclusión a todo paciente que cumplía con los criterios del algoritmo de identificación de pacientes indígenas, asimismo, se trabajó con la información recopilada por la ESN PCT para el caso de los pacientes con tuberculosis multidrogorresistentes (TB MDR).
Cada paciente con tuberculosis tratado en el año 2008 y registrado en la ESN PCT de todo el país, fue entrevistado por el personal local (puestos y centros de salud) de la ESN PCT para conocer si hablaba una lengua nativa y si se autorreconocía como indígena, para ello se realizó dos capacitaciones en las coordinaciones regionales de la Estrategia antes del inicio del recojo de información, luego los capacitados replicaron lo aprendido en las redes, microrredes y establecimientos de salud locales. Se puso especial énfasis en localidades de la costa para que puedan identificar a los pacientes indígenas, pues existe la percepción de que estas zonas no existe población indígena. Para verificar el cumplimiento de estas actividades se realizó el seguimiento a las coordinaciones regionales vía electrónica y telefónica, así como cuatro visitas de supervisión durante el tiempo de vigencia del estudio.
La información sobre las comunidades indígenas fue extraída del listado de pueblos indígenas originarios elaborados por el Centro Nacional de Salud Intercultural (CENSI) del Instituto Nacional de Salud (INS) y se corroboraron con los datos del censo nacional de poblaciones indígenas 2007 (4). Luego se procedió a identificar a los pacientes con tuberculosis, según a la etnia a la que correspondían.
La información de pacientes con TB multidrogorresistente (MDR) fue contrastada con la base de datos de cultivos para M. tuberculosis del INS, a fin de verificar si realmente los pacientes identificados por las direcciones regionales de salud contaban con cultivo positivo resistente a rifampicina e isoniazida.
La información demográfica y características de presentación de la infección tuberculosa, como los casos de TB frotis positivos nuevos, antes tratados, tuberculosis MDR, Coinfección con TB/VIH – TBFP y Coinfección con TB/VIH - TB MDR, fue obtenida de la ESN PCT. Para el cálculo de la incidencia de tuberculosis en población indígena, se utilizó la información del censo nacional de comunidades indígenas del 2007 (4) para conocer el tamaño de la población indígena en cada región.
Se generó una base de datos que fue procesada con el paquete estadístico SPSS 16.0 y Excell 2007. Se calculó las frecuencias, porcentajes e incidencia de tuberculosis en pacientes indígenas según etnia y región del país.
RESULTADOS
De los 34 534 pacientes con TB, se identificó 702 pacientes indígenas que fueron tratados por TB en el MINSA durante el año 2008 en las 25 regiones del Perú, de ellos, nueve tuvieron TB MDR (antes tratados y nuevos), siendo mayor los casos de TB MDR antes tratados (6/9). Se encontró tres casos de TB MDR nuevos en pobladores indígenas quechuas (Tabla 1).
El total de casos de tuberculosis nunca tratados es de (617/702) pacientes indígenas, que son el 87,8% del total de casos de TB, siendo los pacientes indígenas andinos quechuas los que presentan el mayor número de casos (352/587) pues representan el 60,0% de esta clasificación.
Dentro de los casos con TB nunca tratados también se incluye la subclasificación de los pacientes con tuberculosis pulmonar frotis positivo nuevos (TBP FP nuevos), son los pacientes indígenas andinos quechuas quienes tienen mayor número de casos (266/467) es decir el 57,0%.
El total de casos con tuberculosis antes tratados es de (85/702) pacientes indígenas, es decir el 12,1% del total de casos de TB en indígenas, los pacientes indígenas andinos quechuas tuvieron el mayor número de casos (58/85) con el 68,2%.
Se ha incluido dentro de los pacientes con TBP antes tratada a los pacientes con TBP FP antes tratados, en este grupo son los pacientes indígenas andinos quechuas los que presentan el mayor número de casos (44/61), con el 72,1% de pacientes.
Se evidenció la presencia de pacientes indígenas con coinfección de TB y VIH, (5/702; 0,7%). Cuatro de ellos fueron indígenas andinos quechuas y un indígena amazónico que fue confirmado con frotis positivo (Tabla 1).
El grupo étnico que presenta la mayor cantidad de pacientes con TB es la de pobladores indígenas andinos quechuas (417/702) con 59,4%, los pobladores indígenas amazónicos (201/702) representan el 28,6% de este grupo de pobladores indígenas amazónicos, los grupos étnicos que presenta más del 60% de pacientes indígenas con TB, son los Ashaninka (Campas), Shipibo y Matsiguenga. En tercer lugar se encuentran los pobladores indígenas aymaras los cuales presentaron (84/702) es decir el 12,0% de todos los pacientes diagnosticados con TB.
El grupo étnico con la mayor incidencia de TB son los Cashibo Cacataybo, seguido del grupo Harakmbut, Shipibos y Matshigengas; sin embargo, los grupos étnicos que han presentado un mayor número de casos como los indígenas andinos Quechuas o indígenas andinos Aymaras, no muestran una alta incidencia, debido a que son grupos con alto número de población, lo que disminuye la incidencia.
Cuando se realizó el análisis por regiones se observa que la mayor cantidad de pacientes indígenas con TB, se encuentran en la región de Ayacucho (346/702; 49,3%), seguido de Puno (79/702; 11,3%), Tacna (52/702; 7,4%) y Ucayali (43/702; 6,1%) (Tabla 2). En cuanto a la tasa de incidencia regional de TB, se observa que la región con mayor incidencia de TB en población indígena es La Libertad, seguido de Cusco, Ayacucho y Ucayali. La mayor incidencia en la región de La Libertad podría explicarse porque el denominador de población indígena en dicha región es inferior a lo presentado en las demás regiones, al existir pocos pobladores quechuas en dicha zona se eleva la tasa de incidencia acumulada.
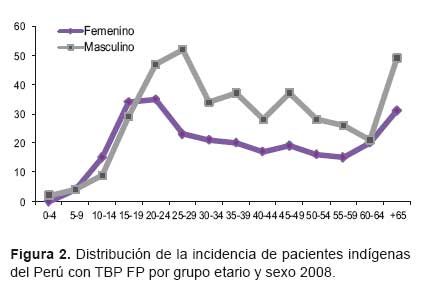
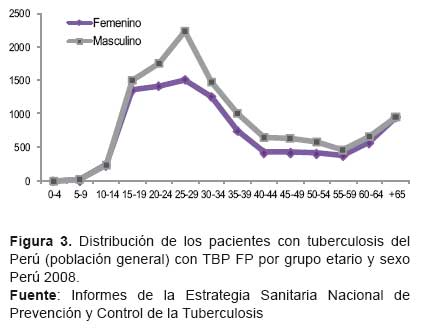
Por otro lado se observa que el incremento de la tuberculosis a partir de los 10 años en adelante, tendencia que se mantiene en los grupos de mayor actividad económica (20 a 64 años adultos); y disminuye posteriormente en los grupos de más de 65 años (adultos mayores), siendo los pobladores quechuas los que presentan el mayor número de pacientes con TB en las edades de adultos (302/417) y adultos mayores (63 /417). Así mismo, se debe mencionar que tanto la población indígena como la población general del Perú presentan un patrón similar de comportamiento de la tuberculosis a nivel de grupos etarios (Figura 2 y Figura 3).
DISCUSIÓN
Este estudio es la primera aproximación a la identificación a los pobladores indígenas afectados por tuberculosis (TB) en el Perú, se encontró 702 indígenas con tuberculosis, pudiendo evidenciarse que la incidencia de tuberculosis de estas poblaciones indígenas son mayores a la de la población general (106 por 100 mil habitantes) (5), considerando que Lima es la región que acumula el 80% de los casos y es donde no se ha encontrado casos de TB en indígenas, lo que podría dar pie a mencionar un subregistro de pacientes con tuberculosis a nivel nacional, sobre todo en los ámbitos indígenas donde se refleja la mayor vulnerabilidad de estas poblaciones.
La información acerca de tuberculosis en poblaciones indígenas del Perú es escasa debido a dificultades en los registros por parte del MINSA, se sabe que la falta de estadísticas vitales o de servicios desagregados por etnia, sexo y grupos etarios, dificulta la evaluación adecuada de la situación de salud, las condiciones de vida y la cobertura de los servicios de salud de los indígenas (9,10).
Desde el punto de vista de la transmisión de la TB en poblaciones indígenas, se puede afirmar que en los grupos indígenas amazónicos, quechuas y aymaras, existe riesgo de transmisión de TB por la existencia del hacinamiento, pues está demostrado que el aire de una habitación puede seguir siendo contaminante incluso después que se ha retirado el paciente (11), en el caso de los indígenas amazónicos, hay un factor adicional, la densidad poblacional, es decir el número de personas por área geográfica, la cual es inferior con relación a la población indígena andina, y muy inferior a la población de la costa (3), así como la dificultad de acceso a servicios de diagnóstico puede ocasionar un menor reporte de casos en el ámbito amazónico pudiendo de alguna forma influir en la transmisión de la enfermedad.
Se ha observado una mayor distribución de etnias en los indígenas amazónicos con relación a los indígenas quechuas y aymaras; pero en términos poblacionales son más numerosos que los indígenas amazónicos, por lo que en el balance general es coherente identificar un mayor número de casos de TB en poblaciones indígenas quechuas y aymaras, en términos de incidencia en grupos de poca población, la incidencia puede resultar muy alta en los indígenas amazónicos.
Así, por ejemplo al explorar condiciones culturales de prevención para evitar la TB en población amazónica en el río Napo Loreto, se ha observado que los pobladores consideran a la TB como una enfermedad de la costa y que no puede producir enfermedad en población amazónica (Línea de base social lote 121 Napo Loreto julio 2009) (12). Por otro lado, en la ciudad amazónica más grande del país, Iquitos, se ha observado que hay un retardo en el diagnóstico por una deficiente percepción de enfermedad en pacientes con síntomas de tuberculosis (13).
Es importante resaltar que de los 702 pacientes identificados (473/702; 66,5%) fueron TBP FP nuevos, dicha condición es importante con relación a aquellos en los que sólo se demuestra el bacilo mediante cultivo (14), por otro lado, también se ha demostrado que el riesgo de trasmisión disminuye en los casos de baciloscopía negativa y es aun menor en los casos de TB extrapulmonar (15,16), y mientras esta condición se mantenga la transmisión del Micobacterium es probable (17,18).
Otro hallazgo importante es la evidencia de nueve casos de pacientes multidrogorresistentes (seis TB MDR antes tratados y tres TB MDR nuevos) lo que en porcentaje representa menos del 1%; sin embargo, por las condiciones culturales y geográficas de acceso difícil a los servicios de salud, la situación se torna bastante preocupante.
Así mismo, se ha identificado a cinco pacientes (0,71%) con coinfección TB VIH, situación demostrada en diversas poblaciones (19); esta condición genera una doble condición de vulnerabilidad, la primera vulnerabilidad sociocultural, al pertenecer a grupos excluidos indirectamente por la sociedad mayor, y la condición de inmunosuprimidos, por la presencia del VIH que genera una condicional adicional de vulnerabilidad inmunológica, por ello es importante que se identifique adecuadamente a estos grupos a fin de garantizar su acceso a tratamiento y sobre todo contribuir a disminuir la transmisión de la enfermedad.
En la distribución por grupo etario, es importante mencionar que la tuberculosis en indígenas afecta a los grupos jóvenes, esta característica lleva a un impacto económico grande, pues se ha demostrado que 80% de los nuevos casos en el mundo, ocurren en los grupos de edades de 15 a 59 años que es el grupo más productivo para la economía (20), éste comportamiento de la TB puede ser interpretado también como un signo de alarma, pues también se ha demostrado que en las zonas y grupos con altas tasas de transmisión nueva y una incidencia creciente, la mayor morbilidad se observa entre los adultos en edad laboral (10), como es el caso de la población indígena del Perú.
Es importante mencionar que la distribución de los casos de TB MDR involucra a cinco regiones, y la frecuencia de casos es baja (nueve pacientes indígenas: siete indígenas quechuas y dos indígenas amazónicos) con relación al promedio de casos de TB MDR a nivel nacional que asciende aproximadamente a 1227 pacientes para el año 2008 en todo el Perú; sin embargo, el impacto en salud pública puede ser alto tratándose de grupos vulnerables como es la población indígena.
Lo preocupante en población indígena es la accesibilidad geográfica de muchos pacientes, en especial los indígenas amazónicos en los cuales la ubicación geográfica dificulta el acceso oportuno a tratamiento y sobre todo obstaculiza la accesibilidad a un diagnóstico adecuado, hay que recordar que las pruebas de diagnóstico de resistencia (cultivos y pruebas de sensibilidad) están implementados en su mayoría en laboratorios regionales ubicados generalmente en las capitales de las regiones, por lo que el tiempo de demora entre el envío de una muestra y el informe de resultados puede ser un poco más largo al tratarse de poblaciones amazónicas, lo que finalmente traerá como consecuencia en algunos casos una demora en el inicio de tratamiento específico.
En cuanto a la incidencia se ha observado que las poblaciones indígenas presentan una incidencia más alta que la población general del Perú, esto coincide con información del Estado Zulia Venezuela , que identificó que la población indígena de los grupos Yukpas, Baríes, Paraujanos y Guajiros del estado de Zulia presentaban mayor morbilidad y mortalidad por tuberculosis (21), así mismo, existe información que menciona que en Latinoamérica se considera a las poblaciones indígenas en condición de vulnerabilidad frente a la TB, pues se informa tasas de infección mayores que los promedios nacionales en países como Brasil (22) y Bolivia (23).
Así también, se ha observado que la incidencia en población indígena es mayor que en población general (incidencias de 300 a 400 x 100 000 hab.); sin embargo, no se ha identificado tasas tan altas como en población nativa de Brasil, en los que se ha identificado altas tasas de incidencias de tuberculosis de, 1 855,3 por 100 000 habitantes y 1156,8 por 100 000 habitantes, los años 1993 y 2000 respectivamente (24).
Debemos mencionar que muchos de los desafíos mencionados en el Foro permanente de Pueblos Indígenas del Sistema de Naciones Unidas, continúan vigentes en el Perú, tales como:
-
Que las soluciones de los problemas de salud de los pueblos indígenas deben insertarse cada vez más en el contexto de solución de las graves inequidades;
-
Que las fuentes de información de población indígena no es homogénea;
-
Que los sistemas de información nacionales no incluyen la etnicidad como variable;
-
Necesidad de desarrollar indicadores de salud con enfoque étnico;
-
Los datos regionales o nacionales ocultan las diferencias (25).
Somos concientes de las limitaciones de los estudios ecológicos, adicionalmente es importante resaltar, por ejemplo, que los datos del censo de comunidades indígenas 2007 pueden tener algunas limitaciones en la recolección de información de población indígena, así mismo, al realizar el trabajo con apoyo de los coordinadores regionales de las direcciones regionales de salud, con quienes se coordinó previamente, podría haber sucedido que la información no se haya replicado adecuadamente en los niveles de redes, microrredes o establecimientos de salud y, en algunos casos, los algoritmos podrían no haber sido lo suficientemente claros para los ejecutores de la labor de recolección, sin embargo, al ser tan escasa la información al respecto de este tema se hace necesaria el generar evidencia que contribuya a la toma de decisiones en nuestro país.
Finalmente, debemos tener en cuenta que hay que valorar dos condiciones básicas en el análisis de la población indígena afectada de TB: primero, se conoce que un sólo caso de TB infecta una media de doce personas durante un año (28) por ello, el abordaje de estas poblaciones con un tratamiento oportuno debe considerarse una prioridad. Otro punto por valorar es la realidad de la TB en poblaciones indígenas con relación a otras enfermedades, pues el Censo de Comunidades Indígenas de la Amazonía Peruana 2007, demostró que en poblaciones amazónicas la TB sólo afectaba al 1,1% de la población encuestada, identificándose otras enfermedades por encima de la tuberculosis, como los parásitos, la diarrea e incluso el susto (3).
AGRADECIMIENTOS
Agradecimiento al Dr. Percy Mayta-Tristán así como a la microbióloga epidemióloga Oriana Rivera, por su apoyo en la sistematización del presente artículo, a la licenciada Mercedes Villacorta de la Dirección Regional de Salud de Ucayali por las facilidades brindadas, y a los pacientes indígenas afectados con tuberculosis en el Perú, a quienes con este pequeño aporte esperamos retribuir en algo la inmensa comprensión ante algunos postergamientos por parte del Estado peruano.
Fuente de financiamiento
Instituto Nacional de Salud
Conflictos de interés
Los autores declaran no tener conflictos de interés en la ejecución y publicación de este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Souza SM. Prehistoric tuberculosis in America: adding comments to a literature review. Mem Inst Oswaldo Cruz. 2003; 98(Suppl 1): 151-59. [ Links ]
2. Salo WL, Aufderheide AC, Buikstra J, Holcomb TA. Identificacion of Mycobacterium tuberculosis DNA in a pre- Columbian Peruvian mummy. Proc Natl Acad Sci USA. 1994; 9186): 2091-94. [ Links ]
3. Organización Panamericana de la Salud. Encuentro regional para el análisis del acceso al tratamiento antituberculosis en poblaciones indígenas. Documento memoria. Ciudad de Panamá: OPS; 2004. [ Links ]
4. Perú, Instituto Nacional de Estadística e Informática. II Censo de Comunidades Indígenas de la Amazonía Peruana 2007. Lima: INEI; 2009. [ Links ]
5. Bonilla C. Situación de la tuberculosis en el Perú. Acta Med Peru. 2008; 25(3): 163-70. [ Links ]
6. Fuentes-Tafur LA. Enfoque sociopolítico para el control de la tuberculosis en el Perú. Rev Peru Med Exp Salud Publica. 2009; 26(3): 370-79. [ Links ]
7. Culqui D, Zavaleta C, Romero J, Bonilla C, Trujillo O, Neptalí C. Tuberculosis en poblaciones indígenas del Perú: Los Aimaras del Perú, 2000-2005. Rev Peru Epidemiol. 2009; 13(1): e4. [ Links ]
8. Schkolnik S, Del Popolo F. Los censos y los pueblos indígenas en América Latina: una metodología regional. Notas de Población. 2005; 31(79): 101-32. [ Links ]
9. Oyarce AM. La identificación étnica en los registros de salud: experiencias y percepciones en el pueblo mapuche de Chile y Argentina. Santiago de Chile: CEPAL; 2008. [ Links ]
10. Montenegro RA, Stephens C. Indigenous Health 2: Indigenous health in Latin America and the Caribbean. Lancet. 2006; 367:1859-69. [ Links ]
11. Escombe AR, Oeser CC, Gilman RH, Ñavincopa M, Ticona E, Pan W, et al. Natural ventilation for the prevention of airborne contagion. PLoS Med. 2007; 4(2): e68. [ Links ]
12. SubAndean Peru. Estudio de Línea de Base Social Lote 121. Lima: SubAndean Perú; 2009. [ Links ]
13. Ford CM, Bayer AM, Gilman RH, Onifade D, Acosta C, Cabrera L, et al. Factors associated with delayed tuberculosis test-seeking behaviour in the Peruvian Amazon. Am J Trop Med Hyg. 2009; 81(6): 1097-102. [ Links ]
14. Grupo de Trabajo sobre Tuberculosis. Consenso nacional para el control de la tuberculosis en España. Med Clín (Barc). 1992, 98(1): 24-31. [ Links ]
15. Skodric V, Savic B, Jovanovic M, Pesic I, Videnovic J, Zugic V, et al. Occupational risk of tuberculosis among health care workers at the Institute for Pulmonary Diseases of Serbia. Int J Tuberc Lung Dis 2000; 4(9): 827-31. [ Links ]
16. Díaz AO, Borrell MC, Valiente O, Lazo MA, González E. Impacto del aislamiento y la quimioprofilaxis en el control de la tuberculosis en el Hospital Psiquiátrico de La Habana, 1990-1999. Rev Panam Infect 2004; 6(2): 12-16. [ Links ]
17. van Geus HA, van Meijer J, Styblo K. Results of contact examination in Rotterdam, 1967-1969. Bull Int Union Tuberc. 1975; 50: 107-21. [ Links ]
18. Grzybowski S, Barnett GD, Styblo K. Contacts of cases of active pulmonary tuberculosis. Bull Int Union Tuberc. 1975; 50: 90-106. [ Links ]
19. Mendoza-Ticona A, Iglesias D. Tuberculosis en pacientes con VIH/SIDA. Acta Med Peru. 2008; 25(4): 247-54. [ Links ]
20. Ochoa E, Armas L. Tuberculosis: Directions for detection and control. Handbook of the Cuban Ministry of Public Health. 2002. [ Links ]
21. Romero-Amaro Z, Salazar J, Bracho A, Atencio R, Romero- Gori N; Montiel C. Prevalencia de tuberculosis pulmonar en pacientes indígenas y no indígenas del estado Zulia durante el periodo 1996-2005. Kasmera. 2008; 36(2): 159-68. [ Links ]
22. Coimbra CE Jr, Basta PC. The burden of tuberculosis in indigenous peoples in Amazonia, Brazil. Trans R Soc Trop Med Hyg. 2007; 101(7): 635-36. [ Links ]
23. Pan American Health Organization [Documento en Internet]; 2001 [Acceso el 2 de Enero del 2008]. Country health profile: Bolivia. Washington D.C.Disponible en URL: http://www.paho.org/english/sha/prflbol.htm [ Links ]
24. Basta PC, Coimbra CE, Escobar AL, Santos RS. Aspectos epidemiológicos da tuberculose na população indígena Suruí, Amazônia, Brasil. Rev Soc Bras Med Trop. 2004; 37(4): 338-42. [ Links ]
25. Salud integral en el control de la tuberculosis en pueblos indígenas, Cochabamba, Bolivia, octubre 2007 Recomendaciones del Foro permanente de Pueblos Indígenas del Sistema de Naciones Unidas [ Links ]
26. Sousa AO, Salem JI, Lee FK, Verçosa MC, Cruaud P, Bloom BR, et al. An epidemic of tuberculosis with a high rate of tuberculin anergy among a population previously unexposed to tuberculosis, the Yanomami Indians of the Brazilian Amazon. Proc Natl Acad Sci USA. 1997; 94(24): 13227-32. [ Links ]
27. Kolappan C, Subramani R, Kumaraswami V, Santha T, Narayanan PR. Excess mortality and risk factors for mortality among a cohort of TB patients from rural south India. Int J Tuberc Lung Dis. 2008; 12(1): 81-86. [ Links ]
28. Slyblo K. Epidemiology of tuberculosis. The Hague: Royal Netherlands Tuberculosis Association; 1991. [ Links ]
Recibido: 01-02-10
Aprobado: 23-03-10
Correspondencia: Dr. Dante R. Culqui.
Dirección: Defensores del Morro 2260, Chorrillos, Lima, Perú.
Teléfono: (511) 617-6200 anexo 1203
Correo electrónico: danteroger@hotmail.com